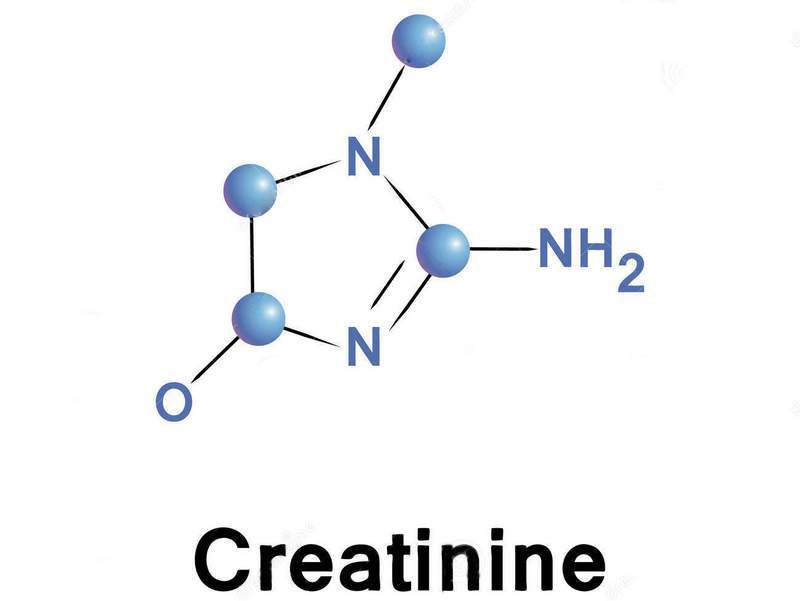
Креатинин в суточной моче
Содержание:
- Симптомы когда креатинин в крови повышен
- Патологическое повышение креатинина
- Как понизить креатинин в крови в домашних условиях
- Причины учащенного мочеиспускания у женщин
- Стадии почечной недостаточности кошек
- Норма креатинина в крови у женщин
- Причины снижения креатинина у женщин
- Анализ на С-реактивный белок
- В заключении
- Диагностика
- Как сдается анализ?
- Как снизить креатинин в крови при почечной недостаточности
- Креатинин (в крови)
- Проблемы в детородной сфере
Симптомы когда креатинин в крови повышен
Высокий креатинин и значительные отклонения содержания данного вещества в крови от нормы являются следствием развития разнообразных болезненных состояний и патологии. Серьезные недуги и патологии проявляются в совокупности с другими симптомами. Соответственно требуется тщательное обследование, чтобы захватить проявление всех симптомов и правильно установить причину повышения данного вещества.
Клиническими признаками, когда увеличивается концентрация являются следующие:
- Болевой синдром в области поясницы и мышц;
- Хроническая усталость, апатия;
- Изменение количества выделения мочи – уменьшение/увеличение, полное прекращение мочевыделения.
- Повышенное артериальное давление.
- Появление отечности нижних конечностей.
- Побледнение кожных покровов.

Чем опасен высокий показатель креатинина
Повышенный уровень креатинина в крови не всегда означает развитие патологии, а может быть выражен по субъективным причинам (сильная резко-начатая физическая нагрузка, несбалансированное питание и другие причины). Но если повышение креатина критично, наблюдается в два и более раз, при этом другие показатели по лабораторному анализу не соответствует норме – говорят о развитии патологического процесса.
Высокая концентрация опасна развитием различных патологий, а именно следующих:
- Почечная недостаточность. При возникновении заболевания почек организм не избавляется полностью от креатинина, в результате чего вещество накапливается в плазме. Таким образом, почки, как самостоятельный орган, не могут справляться со своими функциями – выводить вредные вещества.
- Нарушение сердечной деятельности. При увеличении уровня креатинина нарушается кровообращение, разрушаются клетки сердечной мышцы, что сказывается на развитии сердечной недостаточности.
- Нарушения эндокринного характера.
- Онкология. При наличии злокачественных опухолей и метостаз разрушается мышечная ткань, что негативно сказывается на таких органах, как почки и печень, и на повышении креатинина в крови.
- Большое травмирование мышечной ткани, которое может спровоцировать выведение вещества из поврежденных клеток. После заживления подобных травм уровень, как правило, нормализуется.
- Удаление одной из почек.
Поскольку в процессе выведения креатинина из организма основную роль играют почки, уровень данного вещества в крови указывает на функционирование почечной и мочевыделительной систем.
Клиренс, что это такое?
Что делать, чтобы определить, сколько креатинина содержится в крови? В этих целях проводится специальный тест – клиренс.
Существенное превышение концентрации вещества происходит при утрате около половины почечной функции. Клиренс показан всем пациентам, находящимся на стационаре, а также женщинам в период беременности и людям при подозрении на почечную недостаточность.
Клиренсом считается объем плазмы крови, который очищается почками от креатина за 1 минуту.

Патологическое повышение креатинина
Стойкое повышение уровня креатинина является признаком того, что в организме имеется какой-либо патологический процесс. Такой симптом носит название гиперкреатининемия. В зависимости от того, насколько повысился показатель, выделяют 3 степени состояния:
- 1 степень – незначительная гиперкреатининемия;
- 2 степень – умеренная гиперкреатининемия;
- 3 степень – тяжелая гиперкреатининемия.
1 и 2 степени могут быть вызваны следующими факторами:
- Несбалансированное питание. Повышенное употребление белков, особенно животного происхождения, приводит к повышению креатинина крови.
- Продолжительное голодание. При отсутствии поступления энергии тело сначала разлагает сахара и жиры. После того, как их запасы в организме заканчиваются, начинают распадаться белки. Данный процесс приводит к изменению лабораторного показателя.
- Кровотечения из пищеварительной системы, возникающие из-за язв, эрозий, опухолей. При этом кровь, вытекающая в просвет желудочно-кишечного тракта, вступает в процесс пищеварения. В ней содержится много белка, который разлагается на аминокислоты и всасывается в организм. Разложение данных элементов и приводит к повышению уровня креатинина.
- Сильное обезвоживание. При выходе плазмы крови из сосудистого русла кровь становится более «концентрированной», потому все биохимические показатели, в том числе и содержание креатинина, значительно возрастает.
Легкая степень креатининемии связана также с рядом заболеваний:
- Почечная недостаточность легкой формы;
- Болезни печени, связанные с токсическим или инфекционным поражением (гепатиты, циррозы);
- Гангрена или другие массивные процессы омертвения мышечной ткани;
- Повышенная функциональная активность надпочечников – синдром гиперкортицизма;
- Обширные травмы мышц;
- Тяжелые ожоги;
- Повреждение почек (нефропатия), обусловленная сахарным диабетом;
- Повышенное образование и массивное выделение в кровь гормонов щитовидной железы;
- Миастения – тяжелое наследственное заболевание, поражающее мышечную ткань;
- Синдром интоксикации при инфекциях и гнойно-септических патологиях;
- Аутоиммунные болезни (ревматизм и артрит, васкулиты, волчанка);
- Токсикозы у беременных женщин.
Значительное повышение уровня креатинина наблюдается при выраженной форме гиперкреатининемии. Данное состояние может быть связано с наличием у пациента следующих патологий:
- Тяжелые поражения почек, сопровождающиеся выраженной почечной недостаточностью и резким снижением их функциональной активности;
- Мышечные дистрофии, которые сопровождаются активным разрушением мышечной ткани в организме пациента;
- Состояние после длительного сдавления мышц (синдром позиционного сдавливания);
- Реперфузионнный синдром – появление патологических симптомов после удаления тромбов из сосудов, кровоснабжающих мышцы;
- Тяжелые инфекционные поражения организма, в том числе и генерализованная инфекция – сепсис.
Данные состояния требуют экстренного лечения, так как они грозят здоровью и жизни пациента.
Как понизить креатинин в крови в домашних условиях
Диета при повышенном креатинине должна быть низкобелковой. Это объясняется, что данные вещества появляются в результате белкового метаболизма.
Диета для снижения креатинина в крови подразумевает:
- ограничение употребления мясных продуктов;
- отказ от употребления сосисок, колбас, копченостей, консервов, красной и черной икры, грибных блюд;
- ограничение употребление шоколада;
- ограничение употребления специй, чеснока, лука, кофе, крепкого чая и какао.
Рекомендовано употреблять фруктовые и овощные блюда, нежирные сорта мяса и рыбы, каши.
Указанная диета при повышенном креатинине в крови у женщин и мужчин может применяться при условии, что у пациента отсутствуют патологии почек, печени, эндокринных желез и т.д., а повышение уровня мочевины и креатинина обусловлены только неправильным питанием.
Диета при почечных недостаточностях и повышенном креатинине включает в себя жесткие ограничения количества употребляемой жидкости, соли и белка. Меню при данном заболевании составляется строго индивидуально и зависит от формы патологии и ее стадии. Объем употребляемой жидкости и белков рассчитывается на основании стадии заболевания и массы тела больного.
Причины учащенного мочеиспускания у женщин
Причиной частого мочеиспускания у женщин без боли (поллакиурия) становятся многие обстоятельства. Часть случаев объясняется физиологическими процессами:
- Постоянным или периодическим употреблением солений, маринадов, жирной и острой пищи. Это ведёт к повышенной жажде, соответственно, возрастает частота мочеиспускания.
- Привычкой к употреблению пива и других алкогольных напитков, а также жидкостей с высоким содержанием кофеина ― чая, кофе.
- Стрессовыми ситуациями, при которых происходит нарушение тканевого обмена веществ с высвобождением воды, выделяющейся почками.
- Переохлаждением. При этом состоянии сосуды сужают просвет для сохранения тепла в организме, уменьшается объём циркулирующей крови, лишняя жидкость выводится почками.
- Приёмом лекарственных препаратов, назначенных по поводу лечения другой проблемы и имеющих побочный эффект в виде учащения мочеиспускания.
- Особенностями функционирования репродуктивной (детородной) сферы ―
- при наступлении менструаций возрастает выведение с мочой жидкости, скопившейся в тканях в течение нескольких предыдущих дней;
- беременность с увеличением срока усиливает давление растущего плода на мочевой пузырь, сокращая его объём, это объясняет частые позывы к мочеиспусканию у беременной женщины.
Эти процессы считаются физиологическими
Важно, что они, в отличие от патологии, не сопровождаются:
- ухудшением самочувствия;
- повышением температуры;
- болевыми и неприятными ощущениями в уретре или над лобком;
- поясничной болью;
- появлением мутной взвеси в моче.
Но чаще безболезненное обильное мочеиспускание, обнаруженное женщиной, чувствующей себя вполне здоровой, свидетельствует о патологии, хроническая форма которой скрыто развивается в организме.
Это патологические состояния:
- мочевыделительной системы (хронический цистит, хронический пиелонефрит, уролитиаз, атония или гиперактивность мочевого пузыря);
- детородной сферы (опущение матки, миома);
- сердечно-сосудистой системы;
- гормональной системы (несахарный и сахарный диабет).
Стоит отметить, что после прекращения менструальной функции на почве гормонального дисбаланса ослабевает мускулатура малого таза и атрофируется урогенитальный эпителий. Из-за этого, женщину менопаузального возраста тревожат частые мочеиспускания без боли и непроизвольное недержание мочи.
Стадии почечной недостаточности кошек
1. Латентная стадия заболевания почек (ранняя).
Характеризуется снижением скорости клубочковой фильтрации, однако это не сказывается на общем состоянии животного и концентрации креатинина в крови
2. Начальная стадия ХПН.
Наблюдается умеренная азотемия, концентрация креатинина в сыворотке крови — до 250 мкмоль/л. Прогрессирование данной стадии заболевания может длиться несколько месяцев, сопровождается снижением аппетита, потерей массы тела, периодической рвотой. Компенсация может вызвать гиперпаратиреоидизм, снижение концентрационной способности почек.
3. Консервативная стадия ХПН.
Происходит дальнейшее снижение скорости клубочковой фильтрации, развивается высокая уремия, концентрация креатинина в сыворотке крови составляет 252 — 440 мкмоль/л. На данной стадии характерна полидипсия, возможно появление клинических признаков обезвоживания анемии, нарушения работы ЖКТ, метаболический ацидоз.
4. Терминальная стадия ХПН.
О терминальной стадии ХПН свидетельствуют не только высокие показатели мочевины и креатинина в крови, но и гипокальциемия (вплоть до развития судорог), симптомы уремической энцефалопатии, гиперфосфатемия, картина декомпенсированного уремического ацидоза (дыхание Куссмауля), интерстициальный отек легких. При длительной тяжелой азотемии жизнь невозможна без диализа или трансплантации почки .
По данным Douglas Slatter есть 3 фазы почечной недостаточности.
1 фаза. Заболевания почек, которые первично повреждают почечную ткань (гломерулонефрит, мочекаменная болезнь, гипертензия). Не оказывает существенного влияния на жизнь животного и не сказывается на концентрации креатинина в крови.
2 фаза. Почечная недостаточность с незначительными клиническими проявлениями. Уровень креатинина 179 – 354 мкмольл.
3 фаза. Уремия, с явными клиническими проявлениями и креатинином крови свыше 354 мкмольл.
В нашей практике мы условно разделили ХПН на три стадии по уровню креатинина в крови:
1. Начальная стадия — когда уровень креатинина не поднимается выше 250 мкмольл – при этом у таких животных может не быть никаких клинических проявлений болезни, или они незначительны. Таких кошек за последний год было 38% (от общего количества кошек страдающих ХПН).
2. Средняя – уровень креатинина крови до 500 мкмольл. Имеются явные клинические признаки заболевания (полиурия, полидипсия, нарушение функции ЖКТ, анемия, истощение). Таких кошек около 28%.
3. Терминальная – уровень креатинина выше 500 мкмольл. Полный набор клинических признаков, вплоть до летаргии. Таких кошек от общего числа страдающих ХПН – 34%.
Норма креатинина в крови у женщин
У женщин нормальное значение концентрации креатинина крови меньше, чем у мужчин, что связано с анатомическими и физиологическими особенностями, в частности меньшим объемом мышечной массы. Данный показатель варьирует в пределах от 30 до 98 мкмоль/л (мкмоль в 1 л крови). Также нормальная концентрация креатинина в крови у женщин варьирует в зависимости от ее возраста, что можно представить в виде таблицы:
|
Возраст женщины |
Нормальная концентрация креатинина в мкмоль/л |
|
С рождения до 1-го года |
30-49 |
|
От 1-го года до 6-ти лет |
32-53 |
|
От 6-ти лет до 11-ти лет |
35-61 |
|
От 11-ти лет до 15-ти лет |
47-71 |
|
От 15-ти до 20-ти лет |
52-82 |
|
От 20-ти лет |
51-98 |
Знание нормальных показателей концентрации креатинина в крови у женщин позволяет лечащему врачу проводить правильную интерпретацию результатов исследования.
Причины снижения креатинина у женщин
Снижение концентрации креатинина в крови у женщины является относительно редким явлением, которое развивается вследствие воздействия нескольких патологических причин:
- Выраженное истощение организма женщины (дистрофия), развивающееся на фоне онкологического процесса на поздних стадиях течения, а также после длительного голодания (применение изнуряющих диет, направленных на снижение массы тела).
- Уменьшение объема мышечной ткани на фоне тяжелого физического труда, при котором энергия, необходимая для выполнения работы не компенсируется с пищей.
- Длительная медикаментозная терапия с применением гормональных лекарственных средств глюкокортикостероиды – это вызывает изменение основного обмена с повышением процесса распада белковых соединений.
Причины снижения концентрации креатинина в крови у женщин требуют объективной диагностики, дающей возможность врачу назначить комплекс мероприятий, направленных на устранение их дальнейшего воздействия.
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
В заключении
Точное установление концентрации креатинина является одним из основных аспектов диагностического обследования органов мочевыделительной системы, которое помогает подтверждению или опровержению предварительного диагноза.
Рекомендуется регулярно сдавать анализы и контролировать концентрацию креатинина. Высокий показатель, как правило, является симптоматикой серьезного нарушения в организме, в том числе и почечного.
В подобной ситуации обязательно требуется консультация с врачом, диагностика и установление причины, повлекшей увеличение концентрации данного вещества. Понижать уровень необходимо, следуя рекомендациям врача и назначенного курса лечения.
https://youtube.com/watch?v=R2juwZ4-Wrc
Диагностика
Если ваш анализ крови показывает, что у вас высокий уровень креатинина, вы можете пройти следующие анализы:
- Тест на содержание азота мочевины в крови (BUN) – этот тест проверяет работу почек путем измерения количества азота мочевины в крови. Слишком много или слишком мало азота мочевины часто намекает на проблемы с почками.
- Основной метаболический тест (BMP) – это комбинация тестов, которые оценивают работу основных функций организма.
- Комплексный метаболический тест (CMP) – этот тест представляет собой серию из 14 тестов, которая дает вашему врачу важную информацию о состоянии ваших почек, печени, электролита и кислотно-щелочного баланса и тд.
Как сдается анализ?
Определение креатинина в крови у женщин выполняется в ходе проведения биохимического анализа. Для этого забирается кровь из локтевой вены в количестве 5-10 мл. Взятие крови выполняет медицинский персонал в условиях манипуляционного кабинета с обязательным соблюдением правил асептики и антисептики, направленных на недопущение инфицирования пациента во время выполнения данной инвазивной манипуляции. После забора кровь на определенный период времени оставляется в пробирке для формирования сгустка и отделения сыворотки. Полученная сыворотка вносится в специальный биохимический анализатор, который проводит определение концентрации креатинина в автоматическом режиме. Для проведения качественного исследования перед сдачей крови женщине следует придерживаться нескольких несложных подготовительных рекомендаций, к которым относятся:
Сдача крови натощак, для чего исследование обычно проводится утром
После сна допускается прием негазированной минеральной воды или несладкого чая.
Последний прием пищи допускается не менее, чем за 8 часов до проведения исследования, поэтому допускается легкий ужин накануне сдачи крови с обязательным исключением жирной, жареной пищи, а также алкоголя.
За несколько дней до сдачи крови для анализа следует избегать интенсивных физических нагрузок, которые могут стать причиной повышения уровня креатинина в крови у женщины.
В день исследования желательно избегать физических и эмоциональных нагрузок, а также не курить.
В случае приема лекарственных средств об этом важно предупредить лечащего врача, который определит возможность их дальнейшего применения накануне исследования.
За 15-20 минут до исследования женщине рекомендуется немного отдохнуть, принять положение тела сидя на стуле или кушетке.. Выполнение таких подготовительных мероприятий, а также проведение исследования концентрации креатинина в крови у женщин даст возможность получить достоверные результаты анализа и избежать ошибочной постановки диагноза
Выполнение таких подготовительных мероприятий, а также проведение исследования концентрации креатинина в крови у женщин даст возможность получить достоверные результаты анализа и избежать ошибочной постановки диагноза.
Как снизить креатинин в крови при почечной недостаточности
Многих пациентов интересует, какие препараты используют для снижения креатинина в крови. Следует понимать, что при ХПН или ОПН, высокий креатинин в крови является отражением нарушения функции почек. В связи с этим, лечение направлено на устранение причин ОПН или ХПН и коррекцию нарушенной функции почек.
Как лечат пациентов с ОПН?
При остром течении болезни важнейшую роль в лечении играет именно устранение патологического состояния, вызвавшего почечную недостаточность (сепсис, инфекционно-токсический шок, КРАШ-синдром, перитонит, острая кровопотеря и т.д.)
Также выполняется плазмаферез. Объем проводимого плазмафереза зависит от тяжести состояния больного и выраженности интоксикационной симптоматики.
Удаляемая при плазмаферезе плазма замещается свежезамороженными растворами плазмы, альбуминов и т.д.
По показаниям может выполняться переливание крови или кровезаменительных растворов. Также применяют внутривенно-капельное введение преднизолона. Проведение заменного переливания крови выполняют пациентам с тяжелым внутрисосудистым гемолизом и гематокритом ниже двадцати.
Дополнительно проводится противошоковая терапия и дезинтоксикация. При бактериальных инфекциях назначают антибактериальную терапию. Дозировки антибиотиков снижают в соответствии с тяжестью почечной недостаточности.
По показаниям, на ранних этапах развития острой почечной недостаточности, для устранения анурии целесообразно использование маннитола или фуросемида .
Под контролем показателей креатинина назначают адсорбикс .
Кроме медикаментозной терапии назначают низкобелковую диету (калорийность диеты обеспечивается за счет жиров и углеводов), ограничивают употребление соли и жидкости. Объем перорально употребляемой жидкости зависит от объема диуреза больного и объема внутривенных инфузий.
Дополнительно проводят коррекцию нарушений гомеостаза.
Пациентам с показателями мочевины свыше двух грамм на литр, а также декомпенсированными формами метаболического ацидоза или острой уремией назначают гемодиализ или перитонеальный диализ.
Выполнение диализа противопоказано пациентам с кровоизлияниями в ткани головного мозга, желудочными и кишечными кровотечениями, артериальным коллапсом.
Перитонеальный диализ противопоказан больным со спаечными процессами в брюшной полости, а также в случаях, если больному недавно выполняли абдоминальные хирургические вмешательства.
Как лечат ХПН?
Объем терапевтических мероприятий и цели лечения зависят от стадии патологии. У пациентов с первой-третьей стадиями заболевания лечение направлено на замедление прогрессирования болезни.
На четвертой стадии заболевания, лечение заключается в проведении подготовки к диализу и почечной трансплантации.
На пятой стадии болезни показано проведение заместительной почечной терапии.
Немедикаментозное лечение на всех стадиях болезни включает в себя низкобелковую диету.
Также ограничивают употребление жидкости, соли, магния и фосфора.
Несмотря на то, что диета должна содержать малое количество белков, она должна быть калорийной и восполнять энергетические потребности организма.
Как правило, применяют картофельно-яичные диеты. Мясные продукты и рыба исключаются.
- Дополнительно назначаются поливитаминные препараты, L-карнитин и т.д.
- С целью снижения показателей фосфатов в крови назначают препараты альмагеля, а для устранения ацидоза назначают препараты гидрокарбоната натрия.
- Нарушения кальциевого обмена корректируют глюконатом кальция и витамином Д.
- С целью нормализации объема диуреза пациенту назначают препараты фуросемида.
- При артериальной гипертензии назначают антигипертензивную терапию.
- Также выполняется лечение анемии препаратами для стимуляции эритропоэза.
- При снижении уровня гематокрита ниже двадцати пяти выполняют дробные переливания крови.
- Высокую эффективность в лечении ХПН показали курсы плазмафереза.
- При терминальном течении болезни пациент может быть переведен на регулярный гемодиализ.
Источник
Креатинин (в крови)
Азотистый метаболит, конечный продукт превращения креатинфосфата, участвующего в энергетическом обмене мышечной и других тканей.
Синтез креатинина осуществляется, в основном, в мышечной ткани. В процессе мышечного сокращения происходит распад креатинфосфата с выделением энергии и образованием креатинина.
Концентрация его в сыворотке крови относительно постоянна и зависит от равновесия процессов синтеза и выведения. У мужчин содержание креатинина несколько выше, что связано с более высоким объемом мышечной ткани у них по сравнению с женщинами. Креатинин относится к беспороговым веществам: в норме фильтруется в гломерулах почек и не подвергается реабсорбции или секреции в канальцах. Поэтому повышение уровня креатинина обычно свидетельствует о снижении фильтрации в почечных клубочках и понижении выделительной функции почек.
Определение концентрации креатинина в крови и моче используют для расчёта величины клубочковой фильтрации и оценки функции почек (проба Реберга).
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания (воду пить можно), допустимо днем через 4 часа после легкого приема пищи.Накануне исследования необходимо исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), приём алкоголя.
- Диагностика состояния почек.
- Заболевания скелетных мышц.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Единицы измерения в медицинском центре СТУДИЯ ДОКТОР: мкмоль/л.
Альтернативные единицы измерения: мг/дл.
Пересчёт единиц: мг/дл х 88,4 ==> мкмоль/л. Референсные значения
| Возраст | Уровень креатинина, мкмоль/л |
| оба пола 0-12 мес | 30-48 |
| оба пола 1-6 лет | 31-52 |
| девочки 6-11 лет | 36-60 |
| мальчики 6-11 лет | 46-63 |
| девочки 11-15 лет | 46-70 |
| мальчики 11-15 лет | 46-72 |
| девочки 15-20 лет | 51-81 |
| мальчики 15-20 лет | 54-92 |
| женщины 20-120 лет | 50-98 |
| мужчины 20-120 | 64-111 |
Повышение уровня креатинина:
- острая и хроническая почечная недостаточность;
- акромегалия и гигантизм;
- приём нефротоксических препаратов (соединений ртути, сульфаниламидов, тиазидов, антибиотиков из группы аминогликозидов, цефалоспоринов и тетрациклина, барбитуратов, салицилатов, андрогенов, циметидина, триметоприм-сульфометоксазола);
- механические, операционные, массивные поражения мышц;
- синдром длительного раздавливания;
- лучевая болезнь.
- ложное повышение: возможно при увеличенной концентрации в крови некоторых эндогенных метаболитов (глюкоза, фруктоза, кетоновые тела, мочевина, некоторых лекарств — аскорбиновой кислоты, леводопа, цефазолина, цефаклора, резерпина, нитрофуразона, ибупрофена);
- преобладание мясной пищи в рационе;
- гипертиреоз;
- обезвоживание.
Понижение уровня креатинина:
- голодание, снижение мышечной массы;
- приём кортикостероидов;
- беременность (особенно 1 и 2 триместр);
- вегетарианская диета;
- гипергидратация;
- миодистрофии.
Проблемы в детородной сфере
Гинекологические аномалии кроме частых позывов имеют свои проявления. Опущение матки и опухоли приводят к смещению соседних органов. Сдавленный мочевой пузырь вмещает меньший объём жидкости, отсюда ― сигналы к преждевременному опорожнению.
Для патологии матки также характерны постоянные болевые ощущения внизу живота и метроррагии (маточные кровотечения вне зависимости от цикла). При опущении матки месячные выделяются обильно. Миома проявляет себя сбоем менструального цикла.
Патология кровообращения
Сердечно-сосудистая недостаточность сопровождается никтурией ― необходимостью посещения туалета в ночное время более 1-2 раз. Это объясняется скоплением в тканях организма избытка жидкости вследствие недостаточного перекачивания крови слабым сердцем и деформированной сосудистой сетью. Ночью, когда все органы «отдыхают», облегчается процесс выведения мочи.
Гормональная патология
В результате нарушений функций эндокринной системы кроме поллакиурии отмечаются специфические симптомы ― неутолимая жажда и возросший суточный диурез (полиурия). Такое состояние встречается при сахарном диабете, когда глюкоза повышается осмолярность мочи и, следовательно, притягивает на себя воду; а также при несахарном диабете, при котором в организме снижено содержание антидиуретического гормона.