Что делать, если у ребенка возникла аллергия?
Содержание:
- Другие причины обнаружения красных точек на небе
- Симптомы
- Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
- Типы высыпаний на коже у детей
- Лечение воспаления под языком
- Лечение дома и народными средствами
- Квалификация
- Как развивается пришеечный кариес, причины и симптомы
- Какие проявления скарлатины особенно опасны для взрослого?
- Пришеечный кариес у детей
- О каких заболеваниях говорят покраснения кожи?
- Признаки скарлатины (типичная клиническая картина)
- Профилактика образования сыпи
- Причины бледности кожи
- Часто задаваемые вопросы о потемнении кожи на ногах
- Как распознать микоз стопы? Симптомы грибка пальцев ног
Другие причины обнаружения красных точек на небе
Красные точки на верхнем небе могут быть следствием следующих редких заболеваний:
1. Пиогенная гранулема
Возникает в месте, часто подверженном травматизации. Необходимо иссечение новообразований под корень, после чего назначается электрокоагуляционная терапия.
2. Саркома Капоши
Представляет собой злокачественные новообразования багрового оттенка. Назначается местная химиотерапия, а также проводятся мероприятия по повышению иммунитета пациента.
3. Патехии на небе
Это плоские пятнышки небольшого размера, которые зачастую проявляются при мононуклеозе. Могут быть проявлением оспы, тромбоцитопении, брюшного тифа и эндокардита.
При возникновении красной сыпи во рту, не нужно самостоятельно ставить диагноз и назначать лечение. Необходимо проконсультироваться со специалистом, выяснить причину появления пятен и получить соответствующее лечение. В клинике стоматологии «DentalGuru» работают опытные и профессиональные стоматологи, которые гарантируют безболезненное и эффективное лечение стоматита и других заболеваний зубов.
Симптомы
Главный признак – пятно с неровными границами, которое не болит, не зудит, не возвышается над кожей и не шелушится. На ощупь нет никакой разницы между здоровой кожей и пятном. Цвет пятна – все оттенки коричневого, от светло-песочного до бурого, иногда с зеленоватым оттенком. Размеры разные – от 1 см до целых областей лица.
Характерное местоположение на лице – лоб, переносица, область вокруг глаз, верхняя губа. Нетронутыми остаются веки и подбородок. Пятна, как правило, бывают изолированными и располагаются поодиночке, но у некоторых пациентов они сливаются, образуя сплошную зону пигмента. Форма пятен неровная, иногда причудливая, симметрии нет.
Симптомы хлоазмы здоровью никак не угрожают, но являются косметическим дефектом. Люди, имеющие на лице пигментные пятна, часто испытывают глубокий психологический дискомфорт.
У девушек бывают особые формы, которые носят название периоральный дерматоз. Пятна располагаются симметрично по окружности рта. Эти образования отличаются особой стойкостью и хроническим течением. У многих со временем пигментация распространяется на носогубные складки.
Иногда неровные пятна появляются на бедрах по внутренней поверхности, посредине живота, на груди. Пигментации могут подвергаться рубцы после заживления ран, особенно грубые.
У людей азиатской расы образуются пятна бронзового цвета.
В период активного солнца – весной и летом – пятна видны сильнее, зимой они несколько блекнут, но никогда не исчезают совсем. Однажды образовавшееся пятно держится годами, иногда до конца жизни. Самостоятельно хлоазма может пройти после родов, но это бывает не всегда. С возрастом количество и цвет пигментных пятен усиливается.
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Часто задаваемые вопросы пациентов в интернете о трофической венозной экземе
Уважаемая Наталья! Для хорошего лечения венозной экземы нижних конечностей в Москве необходимо обратиться к грамотному специалисту, флебологу. Доктор проведёт подробную диагностику, включающую ультразвуковое исследование. Только после этого можно говорить о современном лечении. Лучшим решением будет найти хороший городской флебологический центр, где ультразвук выполнит сам флеболог.
Уважаемая Екатерина! В Москве хорошее современное, отвечающее европейским стандартам, лечение венозной экземы включает инновационные технологии, как диагностики, так и лечения. Ведущие городские флебологические центры, в том числе наш Московский Инновационный Флебологический Центр, успешно занимаются лечением венозной экземы. Сначала выполняется подробное дуплексное ангиосканирование венозной системы нижних конечностей. Только потом назначается лечение, включающее борьбу с локальным воспалением и современное лечение истинной причины экземы, варикозной болезни.
Уважаемая Елена! Специалисты Московского городского флебологического центра имеют хороший опыт в работе с различными трофическими нарушениями при венозных заболеваниях, в том числе и венозной экземой. Ведущие флебологи нашего центра не рекомендуют лечение венозной экземы народными средствами. Заболевание хорошо поддаётся лечению при помощи современных технологий, но мы нередко встречали и серьёзные осложнения после лечения народными средствами.
Уважаемый Николай! Если вы подозреваете, что в Вашей мамы венозная экзема, лучше сначала обратиться к хорошему флебологу, доктору, специализирующемуся на диагностике и лечении патологии вен. Для начала необходимо понять причину воспаления на нижних конечностях. Возможно, потребуется помощь дерматолога. Если экзема имеет венозное происхождение, то сейчас существуют современные европейские технологии, с помощью которых вылечить Вашу маму не представит особых проблем.
Уважаемая Ольга! С позиций современной науки и медицины причина венозной экземы – это нарушение оттока крови нижних конечностей, формирование на фоне застойных явлений аутоиммунного воспаления. К имеющемуся отёку, вследствие венозной недостаточности прибавляется воспалительный отёк, зуд, покраснение, боль.
Типы высыпаний на коже у детей
У детей могут возникать несколько различных типов кожных высыпаний. При этом некоторые аллергические реакции могут также привести к появлению дополнительных симптомов, таких как тошнота и рвота.
Рассмотрим распространенные типы кожных аллергических реакций у детей.
Экзема
Одно из самых распространенных заболеваний кожи у детей — экзема. Существуют различные ее типы. Но атопическая экзема (или атопический дерматит) — одна из наиболее вероятных патологий у младенцев и маленьких детей.
Сыпь при экземе может состоять из крошечных красных волдырей или выглядеть как чешуйчатая сухая кожа.
Врачи не знают, почему у одних развивается экзема, а у других — нет. Но это может быть связано с сочетанием генетических особенностей и факторов окружающей среды.
Распространенные триггеры возникновения экземы у новорожденных: одежда из раздражающих кожу тканей, мыло и потение ребенка.
У детей старшего возраста сыпь при экземе может выглядеть несколько иначе. Так, по данным американских дерматологов, у детей младше 6 месяцев есть склонность к развитию экземы на коже головы, лица и лба. А у младенцев в возрасте от 6 месяцев до 1 года сыпь часто появляется на коленях и локтях.
У детей постарше наблюдаются другие кожные проявления аллергии.
Папулезная крапивница
Укусы различных насекомых, включая комаров, клещей и клопов, тоже могут вызвать реакцию.
Папулезная крапивница — это локализованная аллергическая реакция на укус клопа. Хотя этот недуг обычно поражает детей в возрасте 2-6 лет, она может также встречаться и у новорожденных.
Папулезная крапивница напоминает небольшие скопления красных пузырьков или укусов клопов. Некоторые пузырьки могут быть заполнены жидкостью. Такое состояние может длиться от нескольких дней до нескольких недель.
Крапивница
Когда ребенок имеет аллергию на какое-либо вещество, в организме выделяется вещество под названием гистамин.Это может привести к развитию крапивницы и других симптомов аллергии.
Сыпь при крапивнице чешется и выглядит как выпуклые пятна на коже. Они могут варьироваться по размеру и форме, но обычно бывают красными или розовыми с тонкой красной каймой.
Аллергическая реакция у ребенка в виде крапивницы может развиваться на любом участке кожи.
Лечение воспаления под языком
Чаще всего воспаление под языком лечат амбулаторно. В зависимости от состояния больному назначают сульфаниламидные препараты, либо антибиотики. Из слюнного протока удаляется весь содержащийся в нем гнойный секрет, после чего туда вводится стрептомицин или пенициллин, разведенный с новокаином.
Эти методы используются, если причина воспаления под языком заключается в воспалении слюнных желез. Если же дело в общем заболевании, то в первую очередь надо заняться его лечением.
Вне зависимости от причины воспаления под языком, больному прописываются полоскания рта. Чаще всего для этого применяются растворы уксусной или борной кислоты, способствующие активному слюноотделению, что облегчает состояние больного. Кроме того, больной должен тщательно ухаживать за полостью рта. Иногда при серьезных воспалениях прописываются различные физиопроцедуры: грелки, соллюкс, УВЧ и другие.
В самых крайних случаях воспаления под языком из-за проблем со слюнными железами, слюнные железы приходится удалять хирургическим путем.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Лечение дома и народными средствами
Последствия начальных стадий пришеечного кариеса можно вылечить самостоятельно в домашних условиях, используя один из специализированных препаратов:
- «Bio Repair» – так называемая жидкая эмаль в виде пасты, которую нужно наносить на поверхность зубов 1-2 раза в день, и смывать через 15-20 минут.
- «Stomysence Vernicette» – лак с аналогичными свойствами. Наносится на ночь, либо перед выходом на улицу после утренней гигиены.
- «Mi Paste Plus» – стоматологический крем, обогащенный фтором и кальцием.
- «Tooth Mousse» – аналогичный реминерализующий крем.
Bio Repair
Все указанные препараты должны использоваться в соответствии с дозировкой. Средний срок лечения дома – 3-4 месяца, на протяжении которых нужно минимум раз в две недели посещать кабинет стоматолога для контроля.
Если требуется срочная доврачебная помощь, например, ночью, можно воспользоваться одним из проверенных народных средств:
Отвар шалфея – 2 столовые ложки на стакан кипятка, дать настояться и остудить до комнатной температуры. Использовать для полосканий не чаще 3-4 раз в день. Отвар мелиссы – аналогичное количество травы на 150 мл воды. Настаивается она дольше – до полутора часов, но зато можно пользоваться без ограничений, после каждого приема пищи или перекуса. Настойка прополиса – чайная ложка на стакан воды – обладает хорошим обезболивающим эффектом
Следует применять с осторожностью – передозировка вызывает повышенную чувствительность эмали. Компресс из камфорного масла – одновременно и обезболит, и выступит в качестве антисептика
Держать не дольше 10 минут, чтобы не вызвать ожог слизистой оболочки.
Перечисленные народные методы лучше обговорить с практикующим врачом – многие травы имеют такие же противопоказания, как и препараты, часто вызывают аллергию и непредсказуемые последствия. После снятия сильной боли таким способом нужно немедленно отправиться в клинику, чтобы пройти официальное обследование.
Отвар шалфея
Квалификация
В 1999 году окончила Московский медицинский институт им. Н.И.Пирогова ( РНИМУ) по специальности «Педиатрия».
В 1999-2001 гг. Клиническая Ординатура на базе ЦНИИКВИ по специальности «Дерматовенерология».
2001-2003 гг. младший научный сотрудник отделения наследственных болезней кожи в ЦНИИКВИ.
С 2004 года член Евразийской Трихологической Ассоциации.
Повышение квалификации
В 2008 году закончила курсы повышения квалификации на базе Многопрофильного учебного Центра Дополнительного профессионального образования «Образовательный стандарт» по программе «Трихология».
В 2010 году повыщение квалификаци на базе «лазеры».
В 2012 году присуждена ученая степень Кандидата медицинских наук.
В 2016 году прошла курс повышения квалификации в ГБУЗ МО МОНИКИ им. М.Ф. Владимирского по специальности «Дерматовенерология».
В 2017 году профессиональная переподготовка по специальности «Организация здравоохранения и общественное здоровье» на базе Учебного центра Дополнительного профессионального образования «Образовательный стандарт».
В 2017 году семинар на базе Института Пластической Хирургии и фундаментальной косметологии «Основы дерматоскопии. Дерматоскопия в практике косметолога».
В 2019 году участник IX Международного форума дерматовенерологов и косметологов.
В 2019 году закончила курс повышения квалификации на базе РУДН по специальности «Трихология. Диагностика и лечение заболевания волос».
В 2020 году участник Курса «Внутренний контроль качества и безопасности медицинской деятельности».
Постоянный участник тематических профессиональных семинаров, форумов
Как развивается пришеечный кариес, причины и симптомы
В отличие от других форм заболевания, шейка зуба страдает не только из-за недобросовестной гигиены. Причиной кариозных поражений также является множество факторов:
- Особенности анатомии – если край десны ярко-выражен и непропорционален высоте зубного ряда, под ним очень быстро будет скапливаться болезнетворный налет. Со временем он начнет прогрессировать и приведет к кариесу.
- Злоупотребление отбеливающими пастами и жесткой щетиной – у любого человека в пришеечной области эмаль тоньше, и если часто пользоваться пастой с сильным абразивным эффектом, это принесет гораздо больше вреда, чем пользы.
- Несбалансированное питание и нехватка витамина B1, особенно в детском возрасте. Нужно есть больше капусты, моркови, спаржи, риса, ячменя и фасоли – в этих продуктах наибольшая доля полезного компонента, укрепляющего эмаль.
- Излишняя любовь к сладкой, кислой, соленой и острой пище – все варианты рано или поздно приведут к деминерализации и появлению «дырок».
- Эндокринные нарушения и гормональные сбои в I и III триместре беременности.
Интересный факт В группу особого риска стоматологи включают детей до 6 лет с молочными зубами, которые быстрее всего подвержены разрушению, а также возраст от 30 до 60 лет. У взрослых людей это связано с активным образом жизни, нарушениями питания и гигиены.
Злоупотребление отбеливающими пастами – одна из частых причин возникновения пришеечного кариеса
С симптомами гораздо проще – они соответствуют большинству кариозных поражений, и всегда начинаются с несущественных беспокойств, постепенно усиливаясь:
- Появление на внешней стороне эмали желтого, коричневого или черного пятнышка.
- Реакция на раздражители – сначала на кислое и сладкое, потом на холодную и горячую пищу, напитки и прикосновения языком.
- Болезненные ощущения при чистке даже мягкой щеткой – ломота, которая проходит через несколько минут после ополаскивания рта водой.
- Мигрень по ночам и неконтролируемая зубная боль перед моментом засыпания.
- Дискомфорт при пережевывании любых продуктов, независимо от их температуры и вкуса, навязчивое ощущение «застрявшего кусочка» в промежутках.
Развивается болезнь аналогично другим формам кариеса:
- Начальная стадия пятна – боли нет вообще, внешне практически не проявляется, заметна только при специальной диагностике.
Определить первые две стадии крайне сложно даже при наличии необходимого оборудования в кабинете у врача. Главная задача здесь – не допустить развитие необратимого патологического процесса, когда обширное кариозное поражение начинает распространяться на корневую часть, и зуб, вероятнее всего, придется удалять.
Какие проявления скарлатины особенно опасны для взрослого?
У взрослого скарлатина хоть и имеет такие же клинические проявления, но течение заболевания и его последствия отличаются. У молодых и зрелых, не обременённых хроническими заболеваниями, инфекция хоть и протекает тяжелее, чем в детском возрасте, но неопасна.
У страдающих заболеваниями сердечно-сосудистой системы или изменениями сосудов при сахарном диабете или просто у очень пожилых многочисленные токсические продукты жизнедеятельности стрептококка могут привести к токсико-септическому шоку.
На фоне выраженной и стремительно прогрессирующей интоксикации с высокой температурой на вторые или третьи сутки параллельно с кровоизлияниями в коже и некротической ангиной развивается сердечно-сосудистая недостаточность. Нарушается сердечная деятельность с падением артериального давления и изменением сознания вплоть до комы с последующим скорым летальным исходом.
Только квалифицированные инфекционисты с широкими современными техническими возможностями способны провести быстрое дифференциально-диагностическое обследование и выявить причину патологического состояния, всё это характерно для клиники «Медицина 24/7».
Скарлатиной можно заразиться даже не встретившись с больным, вполне достаточно контакта с родственником пациента. В редких случаях инфекцией можно переболеть не один раз, потому как современное лечение антибиотиками не только уменьшает симптомы скарлатины, но и препятствует формированию стойкого пожизненного иммунитета.
Пришеечный кариес у детей
В детском и младенческом возрасте шейка молочных зубов чаще всего страдает от бутылочного кариеса, когда ребенка оставляют засыпать с бутылочкой и смесью, которая и создает неблагоприятную среду для размножения бактерий.
Бутылочный кариес
У болезни свои симптомы:
- Первыми поражаются верхние резцы и клыки – область наибольшего контакта с соской.
- Все пятна на эмали в считанные дни становятся коричневыми и черными.
- Малыш капризничает и отказывается от еды.
- Наблюдаются проблемы с пищеварением.
Терапия в данном случае должна быть максимально щадящей, при возможности стоматологи стараются назначить реминерализацию со специальными детскими гелями. Если же купировать кариес не удалось, используются проверенные временем методы:
О каких заболеваниях говорят покраснения кожи?
Наверное, лишним будет говорить, что самые частые патологии, связанные с покраснением кожи у детей, это следствие аллергии. Родители в состоянии провести «параллель» и методом исключения, определить на какие продукты, стиральный порошок, одежду и т. д. идет реакция.
- Довольно часто, красная кожа у ребенка — следствие вирусной инфекции. В начальной фазе развития, многие заболевания проявляются красными пятнами. Впоследствии, клиника заболевания дополняется новой симптоматикой. Например — при вирусе краснухи и ветрянки.
- При кожных высыпаниях обусловленных бактериальным поражением таких, как пиодермия или кокковые инфекции, так же проявляются красные пятна в раннем периоде заболевания.
- Среди дерматологических болезней наиболее частые — наследственный псориаз и схожая с ним экзема.
- Характерные признаки грибковых инфекций, аутоиммунной волчанки и очаговой склеродермии, проявляются в виде кожных покраснений и пятен.
- Красные пятна на коже ребенка часто проявляются на фоне неврологических заболеваний. Обусловлены стрессовыми ситуациями, температурными изменениями и резкой сменой обстановки.
Данный перечень далеко не полный. Сюда можно добавить менингит, гепатит, скарлатину и многие другие болезни. Нередко, патология связана с фоновыми заболеваниями — почечными, поджелудочными и кишечными нарушениями. Могут быть следствием генетической предрасположенности. Поэтому, чтобы не спровоцировать болезнь, не следует диагностировать и лечить кожные покраснения самостоятельно.
Признаки скарлатины (типичная клиническая картина)
Инкубационный период скарлатины может варьировать от нескольких часов до 7-10 дней. Для скарлатины, как для типичной детской инфекции, характерно острое начало заболевания: в некоторых случаях повышение температуры тела до высоких цифр отмечается уже в первые часы болезни и сопровождается недомоганием, снижением аппетита, головной болью, слабостью, иногда болью в животе.
Характерный признак скарлатины – боль в горле. У заболевших отмечается яркая гиперемия миндалин, дужек, язычка, задней стенки глотки и мягкого нёба, ограниченная местом перехода мягкого нёба в твердое – «пылающий зев». При скарлатине язык покрыт белым налетом, от которого он постепенно очищается (в течении 2-5 дней от начала заболевания), становится ярко-малиновым и на его поверхности определяются увеличенные сосочки («малиновый язык», «сосочковый язык»).
При «классическом» течении этой детской инфекции, в связи с передачей возбудителя воздушно-капельным путем одним из обязательных признаков скарлатины является ангина: катаральная, фолликулярная, лакунарная или некротическая. На увеличенных, гиперемированных и разрыхленных миндалинах появляется налёт (слизисто-гнойный, фибринозный или некротический) в виде отдельных мелких или распространенных очагов. Одновременно с описанными признаками скарлатины, развивается регионарный лимфаденит (подчелюстной и/или передне-шейный).
На 1-2 день болезни появляется мелкоточечная сыпь на гиперемированом фоне кожи. Для экзантемы характерна локализация на сгибательной поверхности конечностей, передней и боковой поверхностях шеи, боковой поверхности туловища, животе, внутренней поверхности бедер, в местах естественных складок.
Характерными признаками скарлатины (вернее, скарлатинозной сыпи) являются: симптом Филатова – отсутствие сыпи в области носо-губного треугольника; симптом Пастиа – накопление сыпи в местах естественных и искусственных складок кожи и наличие линейных геморрагических элементов сыпи, а также позитивный «симптом щипка» — появление новых элементов сыпи, петехий, после физического воздействия на кожу.
Через 4-5 дней после начала заболевания признаки скарлатины «сходят на нет»: улучшается самочувствие пациента, снижается температура тела, сыпь начинает бледнеть. После исчезновения сыпи начинается шелушение кожи: на лице и шее – мелкочешуйчатое, на туловище и конечностях – мелко- и среднепластинчастое, на ладонях и подошвах – крупнопластинчастое.
Профилактика образования сыпи
В случаях с инфекционными заболеваниями единственный способ избежать появления сыпи – предотвратить инфицирование, а именно ограничить контакт с больными людьми и соблюдать банальные правила личной гигиены.
При аллергических патологиях важно исключить контакт с триггерами, а если это невозможно – заблаговременно принимать ранее согласованные с лечащих врачом антигистаминные или кортикостероидные препараты. Ряд рекомендаций, которые помогут избежать кожных высыпаний другого происхождения для людей с чувствительной кожей:
Ряд рекомендаций, которые помогут избежать кожных высыпаний другого происхождения для людей с чувствительной кожей:
- Избегайте прямого контакта кожи с агрессивными, раздражающими веществами, например – бытовыми химикатами.
- Ограничивайте воздействие на кожные покровы солнечных лучей, холода.
- Отдавайте предпочтение одежде и белью из натуральный тканей.
- Избегайте использования тесной, неудобной одежды и механически грубых предметов, например – мочалок.
- Используйте мази или другие средства ухода за кожей, рекомендованные дерматологом или косметологом.
Причины бледности кожи
Анемия
Анемия относится к группе состояний, при которых кровь не имеет достаточно нормальных эритроцитов. Эритроциты содержат гемоглобин, который переносит кислород. Без достаточного количества гемоглобина и кислорода кожа может быть бледной. Железодефицитная анемия является наиболее распространенным видом данного заболевания, при котором у человека нет достаточного количества железа. Анемия может произойти, если организм не может нормально поглощать железо или при кровотечении.
Разновидности анемии
• апластическая анемия, когда костный мозг перестает производить эритроциты;
• гемолитическая анемия, которая включает разрушение клеток крови в селезенке или кровотоке;
• серповидноклеточная анемия, которая является генетической и включает в себя проблемную жесткость эритроцитов.
Некоторые заболевания, включая рак, могут вызвать анемию, а также сильное кровотечение. Человек с анемией чувствует себя слабым, у него появляется одышка. Если человек подозревает, что у него анемия, он должен обратиться к врачу.
Кровотечение
Чрезмерное кровотечение может уменьшить запасы железа в организме и снизить уровень гемоглобина, вызывая бледность. Достаточно сильное кровотечение требует немедленной медицинской помощи, так как жизнь человека находится в опасности.
Некоторые примеры кровотечения, которые могут вызвать бледность:
• тяжелый менструальный период;
• сильное послеродовое кровотечение;
• желудочно-кишечное кровотечение в результате травмы или язвы;
• внутреннее кровотечение при недавней травме;
• кровотечение после операции.
Авитаминоз
Недоедание может привести к тому, что организм не производит здоровые клетки крови. Анемия, вызванная авитаминозом, может развиться при дефиците фолатов (витамин В12). Человек с этим типом анемии может выглядеть бледным и истощенным. Дефицит витамина B12 может возникнуть, когда желудочно-кишечный тракт нормально не всасывает витамин из пищи. Анализ крови поможет выявить дефицит витаминов.
Инфекции
Широкий спектр инфекций может вызвать бледность. Одной из самых серьезных является сепсис — тип инфекции, которая может возникнуть в результате попадания патогенов в кровоток. Если патоген повреждает эритроциты, это может вызвать бледность. При сепсисе необходима неотложная медицинская помощь.
Бледность также могут вызвать:
• инфекции, такие как ОРВИ или грипп;
• лихорадка;
• инфекционные проблемы с дыханием, которые снижают уровень кислорода в крови.
Усталость
Усталый человек может выглядеть бледным. Однако врачи пока не выявили связь. В некоторых случаях усталость (особенно хроническая усталость) является симптомом основного заболевания, такого как анемия.
Проблемы с дыханием
При нарушении дыхания человек не получает достаточного количества кислорода, и это может привести к бледности кожных покровов. Хроническая обструктивная болезнь легких (ХОБЛ) и рак легких являются примерами таких заболеваний. Острые проблемы с дыханием, например, вызванные приступом астмы или анафилактическим шоком, также могут привести к снижению уровня кислорода в крови. Кроме того, у некоторых людей развивается синюшный оттенок кожи, называемый цианозом. Бледность при нарушении дыхания указывают на то, что человек не получает достаточно кислорода
Для них важно принимать терапию кислорода
Генетические заболевания
Некоторые редкие генетические нарушения, которые поражают эритроциты или гемоглобин, вызывают хроническую бледность. Тогда человек будет бледен всю свою жизнь. Одним из таких состояний является дефицит глюкозо-6-фосфатдегидрогеназы. Это расстройство почти всегда наблюдается у мужчин и вызывает преждевременное разрушение эритроцитов, что приводит к гемолитической анемии. Человек может быть очень бледным, с желтыми кругами вокруг глаз.
Рак
Некоторые виды рака могут вызвать бледность. Например, рак легких ограничивает способность человека нормально дышать и приводит к кислородному голоданию. Также лейкоз влияет на способность организма вырабатывать эритроциты, вызывая бледность и снижение уровня кислорода в крови.
Часто задаваемые вопросы о потемнении кожи на ногах
Да, наиболее частой причиной потемнения (гиперпигментации) кожных покровов является варикозная болезнь. Данные изменения происходят вследствие накопления гемосидерина (продукт распада гемаглобина) в коже и подкожно-жировой клетчатке.
Потемнение кожных покровов при варикозной болезни происходит вследствие длительного застоя венозной крови в дистальных отделах нижних конечностей. Одним из результатов данного застоя будет хроническое воспаление с пропотеванием за пределы венозных сосудов эритроцитов. В последствии имеющийся в составе этих клеток гемоглобин и обеспечит локальную пигментацию кожи.
Эффективно бороться с потемнение кожных покровов при варикозной болезни можно при помощи своевременного лечения самой варикозной болезни.
Избежать гиперпигментации (потемнения кожных покровов) можно при помощи эффективного лечения и профилактики варикозной болезни. Периодические визиты к флебологу с дуплексным ультразвуковым сканированием венозного русла будут лучшим способом избежать возможного потемнения кожных покровов.
В каждом конкретном случае лечение варикозной болезни с гиперпигментацией (потемнением) кожных покровов будет индивидуальным по выбору методик и длительности лечебного процесса. Вам нужно найти хорошего специалиста по лечению патологии вен и следовать его рекомендациям.
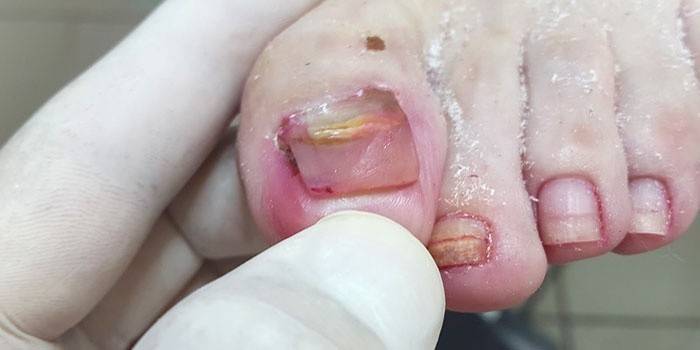
Как распознать микоз стопы? Симптомы грибка пальцев ног
- Между пальцами ног появляется трещина или воронка, края которой покрываются белесой или зеленоватой сквамозной (шелушащейся) кожей;
- Трещина может быть мокнущей с выделением экссудата;
- Под и между пальцами появляются круговидные опрелости со слезающей кожей (интертригинозные симптомы);
- При стертом течении между пальцами ног трещины малозаметны, зато шелушение приобретает муковидный характер (кожа выглядит, как будто присыпана мукой — это ее пораженные чешуйки). Симптомы особенно характерны для детей;
- Чувствуется небольшой зуд меж пальцев, но большого дискомфорта нет.
В «спящем», стертом состоянии грибок между пальцами ног может пребывать неопределенно долго, скрывая симптомы. Но процессы будут нарастать. Постепенно кожа выглядит все более сухой, грубой, шершавой, шелушащейся, приобретает грязновато-желто-серый цвет, роговеет вплоть до омозолелостей, трескается в особенно огрубевших местах.
Одновременно или последовательно наступает стадия онихомикоза – поражения ногтей, которые меняют цвет, утолщаются, слоятся и рассыпаются. К такому финишу приходят на поздних стадиях, когда симптомы однозначно указывают на долголетнее пренебрежение здоровьем.
Второй путь развития грибка между пальцев более редкий (примерно в 8%). Это «мокрый», везикулярный или экссудативный грибок, при котором возникают лопающиеся пузырьки-везикулы и изъязвления после них. Такой мокрый микоз меж пальцами поражает людей при сильных стрессах, при долгих походах, ношении плохой, тесной, невентилируемой обуви, при неправильной терапии грибка, при самолечении антимикозами и кортикостероидами.
Если саботировать лечение грибка между пальцами, у 80-100% больных будут поражены ногти на ногах, у 20% — на руках. Вид печальный и отталкивающий, ноготь выглядит как рассыпающаяся труха или хозяйственное мыло. Также может приобрести вид «когтя грифа» или врасти. А вросший ноготь – это еще и болезненное лечение.