Дерматоз: виды, причины возникновения, методы лечения
Содержание:
- Все смыть
- Медикаментозная терапия
- Профилактика
- Что можно сделать самому?
- Симптомы
- Существует несколько типов дерматита
- Меры предосторожности
- Лечение у взрослых
- Список использованной литературы
- Диагностика
- Лечение простого контактного дерматита
- Демодекоз — препараты для лечения
- Профилактика контактного дерматита
- Симптомы и стадии заболевания
- Лечение контактного дерматита
- Лечение простого контактного дерматита
- Разновидности
- Демодекоз кожи
- Виды дерматита
Все смыть
Чтобы не усугублять симптомы дерматита, обязательно смывайте косметику в конце дня. Главное – правильно подобрать средство для снятия макияжа, ведь некоторые из них содержать вещества, которые сушат кожу. Найдите такое, в котором нет отдушек, консервантов, мыла и формальдегида. Кроме того, в нем не должно быть агрессивных, жестких поверхностно-активных веществ (ПАВов), которые разрушают защитный липидный слой, удерживающий в коже влагу. В результате действия жестких ПАВов даже у людей с жирной кожей может появиться чувство стянутости и сухости.
К агрессивным ПАВам относятся: sodium lauryl sulfate (SLS), ammonium lauryl sulfate (ALS), ammonium laureth sulfate (ALES), sodium laureth sulfate (SLES), TEA lauryl sulfate, ТЕА laureth sulfate.
Медикаментозная терапия
Любую медикаментозную терапию назначает только лечащий врач. Менять препараты или «выписывать» их себе самостоятельно — опасно и может только ухудшить состояние.
Топические кортикостероиды
Топические кортикостероиды (ТКС) стали основой лечения атопического дерматита с момента их внедрения в дерматологию в 1950-х годах. Главная задача таких препаратов — оказать противовоспалительное действие. Сейчас кортикостероиды изготавливают в формах мази, крема, лосьона, геля, спрея и пены. Разные препараты подходят для определенных областей тела. Мази лучше наносить на грубые участки, например ладони и подошвы, и на самые сухие — туловище и конечности. Крем можно использовать на многих областях, включая изгибные и генитальные области. Для нежных зон существует также специальная форма «крело». Пенки, спреи и гели более привлекательны с косметической точки зрения, их проще наносить на волосы и лицо.
Длительное и нерациональное применение кортикостероидов может привести к побочным эффектам, включая пурпуру, телеангиэктазии, стрии, очаговый гипертрихоз (повышенный рост волос) и угревидные или розацеаподобные высыпания. Наиболее тревожный из этих эффектов — атрофия кожи, которая может возникнуть от любого ТКС, но в большей степени от мощных средств, особенно на более тонкой коже и у пожилых пациентов. ТКС может также усугублять другие дерматозы, такие как розацеа и периоральный дерматит.
Существует даже такое понятие, как кортикостероидная фобия. Этот феномен — один из факторов неэффективности лечения пациентов с атопическим дерматитом и экземой. Проблема в том, что люди могут получить дезинформацию о топических кортикостероидах от друзей и родственников, из СМИ. В этом случае можно посоветовать довериться лечащему врачу и пробовать различные схемы терапии.
Нет радикального метода, который вылечил бы экзему раз и навсегда. Но топические кортикостероиды — эффективный способ лечения большинства пациентов в стадии обострения. ТКС должны применяться коротким курсом для того, чтобы острые процессы стихли, прошло воспаление, а значит, закрылись «входные ворота» для инфекций и прекратился зуд.
Топические ингибиторы кальциневрина
Местные ингибиторы кальциневрина — бесценные агенты второй линии после применения топических кортикостероидов. Эти препараты одобрены для лечения всех стадий атопического дерматита и экземы, а некоторые подходят даже для хронического поддерживающего лечения.
Ключевое преимущество ингибиторов кальциневрина в том, что они являются нестероидными иммуномодуляторами и, следовательно, не вызывают побочных эффектов, которые могут появиться при применении кортикостероидов.
Кортикостероиды следует использовать в начале лечения, чтобы погасить воспаление на коже, а затем подключать ингибиторы кальциневрина, чтобы ввести заболевание в ремиссию и предотвратить рецидив.
Профилактика
Выявление и устранение воздействия раздражителя — приоритетная задача при контактном дерматите. Общие рекомендации:
При аллергии на латекс рекомендуется использовать виниловые перчатки. При аллергии на никель необходимо избавиться от изделий, содержащих его. Все молнии, пряжки и пуговицы на одежде лучше заменить на изделия из пластика, алюминия или нержавеющей стали. Если это невозможно, тогда стоит их заклеить пластырем или зашить тканью, чтобы не было прямого контакта с кожей. Не надевать плотно прилегающей одежды — она усиливает трение о кожу. Избегать носить украшения из неблагородных металлов
При профессиональном контакте с раздражителями и аллергенами важно подобрать адекватную защиту от их попадания на кожный покров — спецодежду, перчатки, защитные кремы и средства для поддержания жирового барьера кожи и снижения ее обезвоживания. Следить за тем, чтобы любые используемые металлические изделия (ножницы, расчески) имели пластмассовую или деревянную ручку
Следить за составом приобретаемых продуктов, косметики, средств для уборки, чтобы не контактировать с аллергенами.
Что можно сделать самому?
Для восстановления повреждённой кожи рук нужно соблюдать ряд простых правил:
- носить перчатки в холодную погоду;
- для мытья рук использовать тёплую воду и немного мягких моющих средств;
- хорошо смывать мыло и высушивать руки;
- часто (как минимум каждый раз после мытья рук) использовать увлажняющие и смягчающие кожу средства, а также препятствующие обезвоживанию кожи. Это обычно кремы с вазелином, ланолином, глицерином, церамидами, диметиконом, пропиленгликолем, мочевиной и др.
Снимать воспаление рекомендуется с помощью кортикостероидов (в виде крема, лосьона, пены или, что лучше, мази). Если дерматит тяжёлый или хронический, с заметным уплотнением кожи и его нет на лице или в области кожных складок, то применяется клобетазол, дифлукортолон и др. в течение 2–4 недель. В менее тяжёлых случаях используется бетаметазон, дифлукортолон, мометазон, триамцинолон и др. (также в течение 2–4 недель). Когда дерматит есть на лице или в области складок кожи, то применяются более слабые кортикостероиды или кортикостероиды в меньшей дозировке: триамцинолон, бетаметазон, гидрокортизон и др. в течение 1–2 недель.
Крайне желательно не чесать больное место, иначе дополнительное повреждение кожи может создать подходящую среду для бактериальной инфекции.
После случая острого дерматита восстановление занимает около месяца, если в дальнейшем воздействия раздражающего агента не было. При хроническом контактном дерматите симптомы могут не уходить несколько месяцев или лет.
При аллергическом контактном дерматите также самое важное — избегать вещества, которое вызвало заболевание, и снять воспаление. Методы примерно такие же: надевать перчатки, спецодежду, маску и очки, использовать кортикостероиды 1–2 недели (в тяжёлых случаях лучше принимать системные препараты, то есть в таблетках) или ингибиторы кальциневрина (например, крем с пимекролимусом)
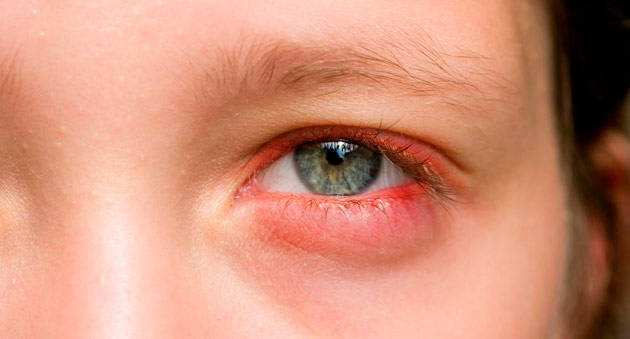
Симптомы
Аллергические реакции бывают острыми и быстрыми (в течение 24-48 часов), либо требуют нескольких дней или месяцев для первого проявления. Такие реакции обычно очень зудящие, папулезные, имеющие нечеткий контур проявления. Кожа краснеет. Возможны везикулярные и просачивающиеся участки поражения. Изъязвление встречается редко.Раздражающий контактный дерматит чаще связан с локальным повышением температуры и жалящим ощущением. Кожа может иметь трещины, быть грубой и сухой. Покраснение, просачивание пораженных участков и воспаление могут развиваться при хроническом раздражающем контактном дерматите. Боль может присутствовать, если кожа треснула, и область покрова очень нежная.Обе формы контактного дерматита обнаруживаются на участках тела, которые подвержены воздействию возбудителя. Таким образом, руки, особенно межпальцевые участки, являются типичным местом. Часто присутствуют экзематозные поражения с просачиванием, папулы, корки или утолщения.
Существует несколько типов дерматита
- Атопический дерматит часто связан с наследственной предрасположенностью (передается из поколения в поколение) и другими аллергическими заболеваниями, такими как астма и поллиноз.
- Контактный дерматит (КД) возникает после контакта кожи предрасположенного человека с определенным веществом, которое вызывает воспаление. Есть два основных типа контактного дерматита: аллергический и ирритантный (раздражительный).
- Аллергический КД — тип дерматита, который вызывается воздействием аллергена. Аллерген — это вещество, которое приводит к развитию патологической «неправильной» реакции иммунной системы (в норме иммунитет борется с заболеваниями и инфекциями). При первом контакте с аллергеном пациент становится к нему чувствительным (сенсибилизированным). При повторных контактах с веществом у такого человека возникает реакция.
- Ирритантный КД — воспаление кожи, возникающее в результате непосредственного контакта кожи с каким-либо раздражающим веществом(ирритантом). Ирритант — это вещество, которое повреждает кожу, приводя к ее воспалению. Данный тип дерматита может возникать у большинства людей при контакте с ирритантами достаточной длительности. Оба типа дерматита могут приводить к покраснению, сухости, трещинам кожи, а также появлению волдырей, пузырей и других высыпаний.
Иногда у одного и того же человека могут возникать как ирритантный, так и аллергический КД в одно и тоже время.
Ирритантный КД более частое заболевание, чем аллергический КД. Около 80% случаев КД вызываются ирритантами (раздражающими веществами). Около 75% всех случаев КД возникают в области кистей. Чаще бывает у женщин. У около 20% женщин возникают симптомы КД в течение жизни. КД может развиваться в любом возрасте. Пожилые люди могут быть более чувствительны к лекарствам, женщины — к косметике.
Симптомы контактного дерматита
Как аллергический, так и ирритантный КД могут приводить к следующим изменениям кожи: покраснению, воспалению, образованию волдырей и пузырей, сухости, утолщению, трещинам. Наиболее часто вовлекающиеся области кожи — кисти и лицо. Часто кроме кожи в области контакта с аллергеном реакция распространяется на другие области кожи, где такого контакта не было. При ирритантом КД в отличие от аллергического поражается только кожа в области контакта.
Меры предосторожности
Если у вас уже диагностировали фотодерматит или другие разновиности аллергии, или у вас просто чувствительная кожа, придерживайтесь следующих правил:
-
1
летом используйте средства с высокой степенью защиты и широким спектром действия — против лучей UVA;
-
2
применяйте солнцезащитные средства в городе, где кожа подвергается воздействию и прямых, и преломленных солнечных лучей, отраженных от витрин, зеркальных окон или блестящих металлических конструкций.
-
3
Избегайте летом фотосенсибилизирующих косметических ингредиентов из списка, приведенного выше.
-
4
Средства с ретинолом наносите только на ночь.
-
5
Не делайте кислотные пилинги в летний период.
Лечение у взрослых
У взрослых этапы лечения основываются на 3 основных моментах:
- Полное устранение провоцирующих развитие дерматита факторов (то есть убираем аллерген).
- Снятие развившейся реакции с помощью противоаллергических препаратов внутрь в виде таблеток либо наружно в виде кремов, мазей.
- Устранение воспаления в области кожи, её последующее восстановление с помощью заживляющих и смягчающих кремов.4
Как правило, одновременно рекомендуется соблюдение диеты с ограничением продуктов, которые способны провоцировать усиление имеющейся аллергической реакции. Связано это с тем, что организм в этот период может быть агрессивно настроен в отношении вполне безобидных для него ранее продуктов. К таким продуктам могут относиться шоколад, яйцо, клубника, томаты, консервированная пища, сыры, а также продукты со специями и вкусовыми добавками.6
Список использованной литературы
- Documents/Practice and Parameters/Contact-dermatitis-2015.pdf).
- «Guideline contact dermatitis» 2014 г. Jochen Brasch, Detlef Becker, Werner Aberer, Andreas Bircher, Birger Kränke, Kirsten Jung, Bernhard Przybilla, Tilo Biedermann, Thomas Werfel, Swen Malte John, Peter Elsner, Thomas Diepgen, Axel Trautmann, Hans F. Merk, Thomas Fuchs, Axel Schnuch.
- «Федеральные клинические рекомендации по диагностике и лечению аллергического контактного дерматита» РААКИ 2018 г.
- «Федеральные клинические рекомендации по ведению больных контактным дерматитом» 2015 г.
- «Профессиональный контактный дерматит», ИПС «Кодекс».
- https://www.nhs.uk/conditions/contact-dermatitis/
- «Allergic contact dermatitis in atopic individuals: Results of a 30‐year retrospective study» 2019 г.
- «Occupational allergic contact dermatitis from systemic drugs» Liesbeth Gilissen, Emma Boeckxstaens, Julie Geebelen, An Goossens 2019 г.
Диагностика
Для подтверждения диагноза врачу порою достаточно всего лишь подробного опроса пациента, внимательного осмотра кожных изменений, выяснения кем работает, с какими веществами был контакт, и когда возникла реакция.4 Довольно часто пациенты сами отмечают и предполагают, что стало причиной аллергической реакции.
К тому же, если аллерген перестаёт действовать, то высыпания, как правило, больше не появляются. А вот если сохраняется хотя бы малейшая его доза, то аллергический дерматит продолжает возникать и беспокоить.
В случае тяжело протекающих реакций со стороны организма, постоянно повторяющихся обострений желательно определение уровня общего иммуноглобулина E в организме, а также постановка кожных проб, проведение патч-тестов.4 Именно благодаря последнему исследованию удаётся точно и наиболее достоверно определить причину дерматитов. Так как, мы прекрасно понимаем, что лечение не будет эффективным, когда провоцирующий агент так и остаётся неопознанным и тем более не исключён из жизни пациента.
Лечение простого контактного дерматита
Лечение назначается только после подтверждения диагноза врачом-специалистом. Заключается в выявлении и устранении причинного фактора, применении антисептиков, гормонов местно.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.

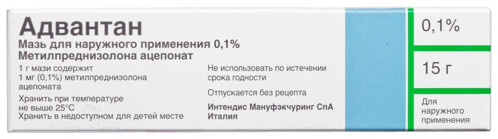
- Бетаметазона дипропионат (Акридерм) — ГКС для наружного применения. Дозировка: Акридерм наносится слегка втирая, на участки с поражением, тонким слоем от 1 до 3 раз в сутки. Лечение продолжается на протяжении 3 недель. У детей младше 12 лет лечение данным препаратом проводится под наблюдением лечащего врача.
- Фенистил гель (антигистаминное, противоаллергическое и противозудное средство). Дозировка: препарат в виде геля наносится на участки с поражением кожи от 2 до 4 раз в день. При выраженном зуде или распространенных поражениях кожи можно одновременно использовать пероральные формы.
- Метилпреднизолона ацепонат (Адвантан) — ГКС для наружного применения. Дозировка: применяется наружно. Препарат наносят на пораженные участки кожи единожды в сутки тонким слоем. Ежедневный прием препарата в форме мази или крема не должен превышать 4 недель. Если же лечение производится препаратом в эмульсионной форме, то курс не должен составлять больше 2 недель. Крем содержит небольшое количество жира и много воды. Препарат рекомендован в случае острого воспаления с выраженным мокнутием. Крем устраняет воспаление на коже с волосяным покровом и без него и на коже склонной к жирности. В мазях жир и вода содержатся в равных пропорциях, поэтому она показана к применению при хроническом и подостром течении болезни, которая не сопровождается мокнутием. Помимо лечебного действия, мазь способствует увлажнению кожи и поддержания ее жирности в норме. Жирная мазь помогает при длительных воспалениях кожи хронического характера. Мазь абсолютно безводна и обеспечивает лечебное действие даже при лихенификации и инфильтрации.
Демодекоз — препараты для лечения
Сегодня найти результативные средства от демодекоза не составит никакой проблемы. Специалисты нашего медицинского центра подбирают лекарственные препараты в оптимальной форме в индивидуальном порядке, благодаря чему занимательно ускоряется процесс выздоровления. Наиболее востребованные и эффективные лечебные средства описаны ниже.
Мыло
- Особой популярностью среди пациентов пользуется Demolan Forte и Stop Demodex demodex.by. При демодекоз век схема лечения часто включает в себя эти средства, так как они показывают отличные результаты за счет наличия в составе:
- Глицерин — впитывает влагу, удерживая её на кожных покровах. Это помогает предотвратить высушивание, способствует увлажнению и повышению эластичности;
- Октопирокс — антимикробный компонент, угнетающий активность клещей. Он мягко отшелушивает верхний слой эпидермиса, нормализуя процесс образования новых клеток;
- Пропиленгликоль — способствует нормализации микрофлоры, увлажняет роговой слой;
- Диазолидинилмочевина — обеспечивает антимикробное действие.
Лосьон
Лосьоны Demolan Forte и Stop Demodex назначаются для постоянного ухода за кожей лица и для очищения поврежденных кожных участков (даже демодекоз на спине) перед использованием геля. Они часто применяются для гигиены век (при блефарите), так как глубоко очищают поры и способствуют проникновению активных веществ последующих лекарств. С их помощью удается смягчить эпидермис и нормализовать жировой обмен, не прибегая к выстукиванию кожи. В результате их регулярного использования клещи лишаются питательной среды, а ткань регенерируется в ускоренном режиме без образования рубцов или шрамов.
Бальзам
Лечебно-профилактический бальзам Stop Demodex значительно увеличивает эффективность основной терапии. При его регулярном использовании уже через 2-3 дня наблюдается видимый терапевтический эффект. Он обладает следующими свойствами:
- Противовоспалительное и бактерицидное;
- Увлажнение кожных покровов;
- Способствует быстрой регенерации и заживлению тканей;
- Улучшает местный обмен веществ;
- Проникает в клеточную мембрану эпидермиса, восполняет недостаток микроэлементов.
Гель для век
Диагностируя демодекс глаз, настоятельно рекомендуется использовать гели Demolan Forte и Stop Demodex. Наличие в составе экстракта мяты перцовой гарантируют местное обезболивание и угнетение воспаления. Они обладают успокаивающим и освежающим эффектом, благодаря чему у больного заметно улучшается самочувствие. Присутствие метронидазола обеспечивает эффективное противопротозойное и противобактериальное действие, а гиалуроновая кислота помогает улучшить эластичность и упругость кожи. Эти демодекоз препараты отлично впитываются, не закупоривают поры и не нарушают клеточный метаболизм. Они ускоряют тканевую регенерацию и предотвращают формирование шрамов.
Крем
Эффективный крем от демодекоза Stop Demodex при постоянном применении дает возможность стабилизировать нормальную выработку секрета сальных желез, восстановить микрофлору кожи, устранить бесконтрольное размножение паразитов рода Demodex и заметно очистить кожные покровы от очагов воспаления. Он не содержит в составе антибиотиков, отлично питает, увеличивает упругость и эластичность ткани, не оказывает комедогенный эффект.
Маска
При демодекозной инфекции настоятельно рекомендуется купить лечебную маску Stop Demodex. В её составе приступает активный комплекс Сutipure и белая глина, способствующая глубокому очищению пор и снижению размножения патогенных клещей. Она обладает противовоспалительным, антибактериальным и кератолитическим эффектом. Её использование позволяет нормализовать выработку кожного сала, тонизировать кожу, улучшить обменные процессы в клетках и ускорить тканевую регенерацию. Более того, с её помощью удается вывести токсические молекулы.
Шампунь
Используя шампунь от демодекоза головы Stop Demodex, можно заметно снизить зуд, устранить перхоть и остановить активное размножение паразитов. Он оказывает сильное противовоспалительное и регенерирующее действие, борется с клещом и способствует устранению последствий заболевания. Его эффект направлен на предотвращение высасывания клещами питательных веществ, нарушение репликации их ДНК и синтез белка в клетке
Препарат ингибируют тканевое дыхание, жизненно важное для паразитарной жизнедеятельности
Профилактика контактного дерматита
Для предотвращения развития контактного дерматита необходимо соблюдать простые правила:
- носить одежду и украшения из натуральных тканей и металлов;
- следить за рационом питания, употреблять меньше аллергенных продуктов и полуфабрикатов;
- использовать гипоаллергенные моющие средства;
- при необходимости использования бытовой или любой другой химии использовать средства защиты;
- при первых признаках заболевания обратится к врачу.
Важно помнить, что предотвратить заболевание проще чем потом лечить его. Если вы все же столкнулись с этим неприятным недугом, не затягивайте с лечением, это позволит избежать перехода в хроническую форму
Симптомы и стадии заболевания
Клиника контактного дерматита зависит от силы воздействия, ее длительности и частоты. В самом начале наблюдается небольшая эритема, зуд и боль, которые могут исчезать после прекращения контакта. Воздействия раздражителей вызывает боль, а зуд более характерен для аллергического контактного дерматита. Сама кожа в месте поражения утолщается.По мере прогрессирования эритема увеличивается и присоединяются водянистые элементы (везикулы). Элементы могут располагаться как на месте контакта, так и за его пределами. Высыпания могут быть хаотичными, а могут повторять контуры контактирующего предмета. Возникают они примерно в течение суток.Отек может увеличиваться, образуются трещины и струп. Эта стадия опасна присоединением вторичной инфекции. По мере заживления, может появиться рубец.В связи с описанной клиникой, выделяют три основные стадии контактного дерматита:
- эритематозная;
- везикулезная;
- некротическая.
Лечение контактного дерматита
Перед тем как начать лечение, необходимо точно установить диагноз, т.к. контактный дерматит имеет похожие симптомы, которые присущи другим заболеваниям, а также необходимо выявить причину возникновения недуга.
В качестве диагностики врач назначает:
- Общий и биохимический анализ крови.
- Аллергопробу — для выявления аллергенов.
- Иногда могут понадобиться консультации других узкоспециализированных врачей.
В основном заболевание не требует нахождения в стационаре, и подразумевает лечение в домашних условиях с применением аптечных препаратов.
Помимо медикаментозной терапии специалисты рекомендуют придерживаться диеты, основа которой правильное питание и исключение продуктов питания, которые могут спровоцировать развитие аллергии. Нежелательно к употреблению:
- яйца;
- мед;
- шоколад, кофе, какао;
- орехи;
- цитрусовые;
- морепродукты.
Желательно убрать эти продукты из рациона, или свести их употребление к минимуму.
Лечение контактного дерматита народными средствами
Наряду с медицинскими препаратами, есть несколько рецептов альтернативной (народной) медицины, которые применяя как дополнение к основному лечению, помогут избавиться от неприятных ощущений.
- Березовые почки – на их основе готовят отвар, и после остывания применяют в качестве компресса. Такой отвар обладает ранозаживляющим и противовоспалительным действием.
- Облепиха – на ее основе изготавливают мази. Благодаря витамину Е, обладает регенерирующим действием.
Перед применением, каких либо народных способов, необходимо предварительно проконсультироваться с лечащим врачом.
Лечение контактного дерматита медикаментозными средствами
Основа терапии при контактном дерматите это выявление и устранение раздражителя.
Схема лечения состоит в основном из комплекса препаратов:
- антигистаминные – с целью устранения аллергии и зуда;
- мази и крема – направленные на снятие отечности кожи, покраснений, и направленные на скорую регенерацию тканей;
- антибиотики – в случаях инфицирования.
Схема лечения назначается лечащим врачом на основе полученных анализов, а также с учетом особенностей организма пациента.
Лечение простого контактного дерматита
Основным методом лечения простого контактного дерматита является сначала определение, а затем устранение главных причин появления данного заболевания. Если говорить об эритематозном дерматите, то он, как правило, не требует никакого лечения и проходит сам собой, стоит лишь устранить источник раздражения. С целью уменьшения каких-либо симптомов воспаления можно применить присыпки или крема с противовоспалительным эффектом. В случае буллезного простого контактного дерматита врач проводит процедуру прокалывания самых крупных пузырчатых образований, при этом не удаляя их покрышки.
Разновидности
Эндогенный
Это наиболее сложная форма. «Эндогенный» означает «идущий изнутри». Не всегда просто понять, какие именно глубинные процессы в организме заставляют так остро реагировать на естественное ультрафиолетовое облучение. Но пока не будет решена исходная проблема, избавиться от фотодерматита не получится.
Потенциальных внутренних причин возникновения дерматита может быть несколько.
-
Гормональные нарушения.
-
Болезни печени и почек.
-
Нарушения иммунной системы.
Однако чаще всего он связан с приемом некоторых препаратов. Среди них:
-
контрацептивы;
-
антибиотики;
-
барбитураты (сильные снотворные);
-
некоторые лекарственные растения, такие как зверобой, донник.
Экзогенный
Эту разновидность победить не так сложно, главное — выявить виновника. В некоторых случаях это может быть даже пыльца растений, содержащих кумарины (зверобой), которая осела на коже после прогулки. Но нередко реакцию провоцируют косметические средства.

В случае эндогенного фотодерматита параллельно с очень ответственной защитой от солнца придется сфокусироваться на лечении основного заболевания.
Большинство компонентов, вызывающих фотодерматит, растительного происхождения. Поэтому внимательно читайте информацию о продукте и следуйте рекомендациям по применению.
Демодекоз кожи
Путь передачи — контактный или контактно-бытовой. Может передаваться через зараженную одежду, постельное бельё, загрязненные руки и многое другое. Демодекс отличается живучестью при комфортных условиях, которые соответствуют повседневной жизни большинства людей. Паразит сохраняет свою жизнеспособность при температуре 17-20° С на протяжении 10 дней и более, а в водной среде при температуре 12-18° С – 3 суток. При нагреве воды до 50° С микроорганизм гибнет в течении одной минуту, а при низких температурных показателях — умирает сразу.
На сегодняшний день нет единой теории, объясняющей этиологию развития воспалительного процесса и активного размножения клещей. Но существует несколько предрасполагающих факторов, способных спровоцировать эти процессы:
- Чрезмерное выделение кожного сала;
- Неправильный уход за кожей, злоупотребление косметикой (особенно низкого качества);
- Длительный прием наружных кортикостероидов;
- Неправильное питание (злоупотребление сахаром, газировками, острой пищей, кофе, алкогольными напитками);
- Сопутствующие заболевания ЖКТ;
- Сниженный иммунитет;
- Гормональный дисбаланс, лишний вес;
- Психологические проблемы, частый стресс.
Виды дерматита
Классифицируются дерматиты в зависимости от причины возникновения. Различают следующие типы:
- атопический — вызван чрезмерной чувствительностью кожи к факторам окружающей среды, предполагается генетическая природа атопии;
- травматический — появляется в результате механического травмирования кожи;
- лекарственный — неблагоприятная реакция на любые фармацевтические препараты;
- термический — ожоги или обморожения;
- аллергический — реакция кожи на любой фактор, который приводит к повышению уровня гистамина;
- себорейный — возникает на тех участках кожи, которые активно снабжены сальными железами, проявляется возникновением перхоти, угрей;
- герпетический дерматит — связан с поражением организма герпесом;
- инфекционный, например, чесоточный или лишайный;
- контактный – реакция на внешний раздражающий фактор.

Вы могли слышать уже понятие «контактный дерматит». Это не какой-то отдельный вид, а тип дерматита, который вызван непосредственным контактом кожи с повреждающим фактором. Например, аллергический дерматит может быть контактным, если вы использовали моющее средство, на которое отреагировала кожа, а может быть бесконтактным, если аллерген был в воздухе или продуктах питания.