Как болят почки: 12 симптомов, которые нельзя перепутать
Содержание:
- Боли в почках причины
- Сохранить здоровье
- Распространенность опухолей надпочечников
- Особенности проявления заболеваний почек у женщин
- Лабораторное обследование: какие тесты и анализы помогут поставить диагноз
- Когда требуется медицинская помощь?
- Как защититься?
- Врача выбрали, что дальше?
- Распространенные заболевания почек
- Гормоны надпочечников
- Основные методы лечения в нашей клинике
- Признаки мочекаменной болезни
- Диагностика заболеваний почек
- Этиология заболевания
Боли в почках причины
Боли в почках причины предполагают разные ввиду того, что заболеваний данного парного органа довольно-таки много. Каждая из почечных патологий отличаются как своими причинами, так и симптоматикой. Боль, к примеру, в частности всегда локализуется в области самих почек, а вот ее интенсивность и характер могут разниться.
Чтобы выявить точную причину боли в почках, стоит обратиться к врачу, так как поставить диагноз самостоятельно очень сложно. Обычно же среди причин, после сдачи соответствующих анализов, выделяют разного рода заболевания, где почечная боль как симптом. Помимо того, к причинам боли данного парного органа относят ранее перенесенные на нем операции, повлиявшие на структуру почек, а также скопление камней или песка в почках, почечный тромбоз и прочее.
Важно, что часто боль в почках симптомы предусматривает схожие с другими проблемами, так как боль в районе поясницы, к примеру, можно приравнять к боли позвоночника и т. п
Говоря о терапии заболеваний почек, отметим, что в целом, есть консервативные методы и хирургические. В первом случае лечение осуществляется коррекцией питания и лекарственными препаратами, снимающими спазмы, улучшающими процесс мочеиспускания, снимающими воспалительный процесс и т. д. Также в данном случае назначают медикаменты, которые купируют болевой синдром.
Сохранить здоровье
Молочные железы скрывают в себе немало опасностей независимо от возраста. Генетическая предрасположенность к раку молочной железы, гормональное неравновесие, возраст, наличие (или отсутствие) детей — все эти факторы повышают шанс рака молочной железы (РМЖ). Причем на ранних стадиях заболевание никак себя не проявляет. Поэтому обследоваться нужно даже в том случае, если вам совсем еще рано думать о климаксе с его гормональными качелями, а ваши мама и бабушка, к счастью, знать не знали проблем с грудью.
РМЖ сегодня — самый распространенный диагноз среди всех видов рака. «За последние десять лет заболеваемость РМЖ выросла на 32 %, а число болеющих раком превышает более полумиллиона женщин, — говорит Надежда Рожкова. — Особую обеспокоенность вызывает омоложение рака. Частота РМЖ выросла за последние десять лет у женщин от 15 до 45 лет почти на 54 %. Это угрожающая ситуация, заставляющая серьезно задуматься и принять меры для раннего выявления и профилактики заболеваний
Важно не просто прийти к врачу, сделать это нужно своевременно. Не стоит бояться, если врач назначает УЗИ, — это обследование делают в любом возрасте, начиная с 18 и до 35 лет, раз в год
Во время беременности и лактации также всем женщинам необходимо делать именно УЗИ, чтобы избежать рентгеновского облучения.
Не сомневаюсь, что все вы слышали слово «маммография» (МГ) и знаете, что такое рентгенологическое обследование молочных желез, — говорит Надежда Рожкова. — Так вот, именно МГ-скрининг, который существует в маммологии уже более 40 лет, позволил снизить смертность от рака молочной железы на 20–50 %». Этот метод диагностики назначается женщинам после 40 лет.
Распространенность опухолей надпочечников
Опухоли надпочечника в последнее время встречаются все чаще – благодаря широкой доступности УЗИ и компьютерной томографии опухолевые образования надпочечника выявляются у 2-3% обследуемых. Существуют данные, согласно которым опухоль надпочечника можно найти при тщательном обследовании у 5% жителей нашей планеты.
В настоящее время ситуация с диагностикой и лечением опухолей надпочечников напоминает ситуацию с диагностикой и лечением узлов щитовидной железы, создавшуюся около 10-15 лет назад. В конце XX века, вслед за широким распространением УЗИ щитовидной железы, узлы щитовидной железы стали выявляться у 20-30% жителей Земли, вслед за чем количество операций на щитовидной железе стало расти просто в геометрической прогрессии. В некоторых медицинских центрах отмечалось почти 10-кратное увеличение числа операций на щитовидной железе! Потребовалось несколько лет усилий ведущих российских специалистов, тысячи лекций для врачей, потребовались книги для пациентов, информационные сайты – и только после всей этой работы удалось объяснить врачам, что среди всех узлов щитовидной железы только 5% являются злокачественными, а все остальные – совершенно безобидные доброкачественные образования, никогда не «перерождающиеся» в рак. Сейчас ведущие специализированные центры мира оперируют только пациентов со злокачественными узлами щитовидной железы, либо с доброкачественными узлами, снижающими качество жизни пациента – т.е. работают строго по показаниям, избегая проведения операций по поводу всех остальных узлов.
Ситуация с опухолями надпочечников во многом похожа на ситуацию с узлами щитовидной железы, только для надпочечников «катализатором» увеличения числа операций явились компьютерная и магнитно-резонансная томография. Эти исследования появились позже, чем УЗИ, и проводятся они реже, поэтому и «волна» операций на надпочечниках появилась также позже.
Нередко при проведении КТ или МРТ брюшной полости врачи лучевой диагностики случайно замечают опухоль надпочечника. Для таких случайно выявленных опухолей даже придумали особое название – «инсиденталома» (от incidental – случайный)
Важно понимать, что случайно выявленная опухоль надпочечника – это ни в коем случае не повод к обязательной операции. Требуется тщательное обследование, при котором диагноз будет уточнен, и будут определены показания к операции (либо станет ясно, что показаний к операции нет).
Особенности проявления заболеваний почек у женщин
Строение мочевыделительной системы у женщин и мужчин имеет свои анатомические особенности, что оказывает влияние на склонность к определенному типу заболеваний и их симптоматику. У женщин чаще всего встречаются такие патологии почек:
- нефропатия беременных;
- поликистоз почек;
- пиелонефрит в острой или хронической форме;
- гломерулонефрит острого или хронического течения;
- гидронефроз;
- нефролитиаз.
Симптомы заболевания почек у женщин:
- расстройства мочеиспускания с изменением состава, объема, цвета и запаха мочи;
- боли в пояснице различной интенсивности;
- повышение температуры тела;
- утренняя отечность лица;
- отеки конечности во второй половине дня;
- повышение артериального давления.
Лабораторное обследование: какие тесты и анализы помогут поставить диагноз
Лабораторные анализы – это незаменимый инструмент в практике любого врача, но к нефрологу это особенно относится. Именно лабораторные тесты имеет порой решающее знание при постановке диагнозе и определение эффективности терапии – не выбрасывайте анализы даже столетней давности – они могут вам пригодиться на консультации:
- Общий анализ мочи – любимый, простой, дешевый и самый информативный анализ нефролога. Очень редко можно встретить заболевание почек при нормальных анализах мочи. Любые изменения в моче может говорить о проблемах с почками.
- Проба Нечипоренко – анализ, позволяющий выявить повышенное содержание лейкоцитов (воспаление) и эритроцитов в мочи (камни, гломерулонефрит, опухоли).
- Биохимический анализ крови – концентрация креатинина и мочевины – главные показатели почечной функции.
- Общий анализ крови – анемия (необязательно из-за почек, но часто на фоне почечной недостаточности).
- Проба Зимницкого – оценка концентрационной функции почек.
- Суточная протеинурия – оценка потери белка за сутки.
- Моча на микроальбуминурию.
- Тесты на различные антитела в случае подозрения на аутоиммунный характер заболевания.
Инструментальные методы исследования
Классический принцип диагностики: от простого к сложному работает и здесь.
Рассматривая инструментальную диагностику можно выделить группу лучевых методов, среди них ультразвуковые (УЗИ почек и мочевого пузыря; почечных сосудов) и рентгеновские. Каждый из методов имеет свои недостатки и преимущества, выбор определяется чувствительностью, специфичностью, точностью методики, безопасностью и доступностью для пациента.
УЗИ почек
Ультразвуковое исследование — неинвазивное (не нарушающее целостность тела) исследование с помощью ультразвуковых волн, которое позволяет оценить структуру почек и почечный кровоток.
На что нефролог обычно обращает особенное внимание (и, увы, не всегда описывает врач УЗИ):
- Размеры почек (лучше оценивать в динамике, то есть сравнивать с предыдущими исследованиями). При хронических заболеваниях почек – со временем они “сморщиваются” – уменьшаются в размерах, функционально активная ткань замещается соединительной (рубцовой). Исключение составляют увеличенные почки при сахарной диабете и поликистозе почек. При остром воспалении почек или отеке на фоне острой недостаточности почки будут большими, отечными.
- Толщина паренхимы – это тот самый функциональный слой, где расположены тела нефронов. При его истончении развивается почечная недостаточность.
- Симметричность.
Абсолютно все исследования должны рассматриваться вместе с клиническими проявлениями – жалобами, внешними признаками, и лучше всего в динамике! По одному УЗИ – диагноз не ставится.
УЗИ назначается при обычном плановом обследовании пациентов с уже установленным диагнозом, например, мочекаменная болезнь, киста почек, пиелонефрит и т. д., при профосмотрах. Также УЗИ почек назначают при артериальной гипертензии, поскольку почки выступают одновременно как орган-мишень при повышении давления и регулируют уровень артериального давления.
Данный метод широко используют для выявления аномалий развития мочевой системы, травмах, нарушении мочеиспускания и болевом синдроме. Еще одним показанием к УЗИ почек и мочевого пузыря будут стойкие изменения в анализах мочи, повышении креатинина крови. УЗДГ почечных артерий назначают при стойкой артериальной гипертонии и\или снижении функции почек, уменьшении размеров почек при УЗ-исследовании почек для выявления сужений почечных артерии атеросклеротическими бляшками или недоразвития (гипоплазии).
Когда требуется медицинская помощь?
Консультация врача необходима тем, кто испытывает постоянную боль или острые приступы в одной или обеих почках, а также в следующих ситуациях:
- при тошноте и рвоте;
- при жжении или боли во время мочеиспускания;
- при повышении температуры тела;
- при частых позывах к мочеиспусканию;
- при появлении следов крови в моче.
Обследование, которое назначается пациентам, обычно включает:
- анализы мочи и анализы крови;
- УЗИ почек;
- КТ и МРТ.
При необходимости проводится тест ДНК.
В целях профилактики заболеваний почек врачи рекомендуют придерживаться нескольких правил:
- добавлять в пищу меньше соли;
- пить не менее 2,5 литров чистой воды в сутки;
- придерживаться принципов здорового питания;
- вести активный образ жизни, заниматься спортом.
Как защититься?
- Перейти на здоровое питание. Основу рациона должны составлять фрукты и овощи. Нужно максимально исключить красное (свинина, говядина, баранина) и обработанное (жареное, копченое, приготовленное на гриле, барбекю) мясо.
- Поддерживать нормальный вес. Избыточная масса тела и ожирение – фактор развития многих болезней.
- Отказаться от курения.
- Свести к минимуму употребление алкоголя.
- Регулярно заниматься спортом.
- Контролировать артериальное давление.
- Своевременно обращаться к врачам-специалистам, если появились симптомы.
- Если артериальное давление уже повышено – наблюдаться у врача и принимать назначенные препараты.
Врача выбрали, что дальше?
Построить маршрут к гинекологу нужно сразу, как только девушке исполнилось 17 лет. Своевременный осмотр и диагностика в этом возрасте позволят не пропустить заболевания воспалительного характера, доброкачественные и злокачественные новообразования на шейке матки, в придатках, яичниках (они прекрасно просматриваются на ультразвуковом исследовании как у девушек, так и у женщин). «Обследование можно провести через переднюю брюшную стенку, если сохранена девственная плева, или через прямую кишку и увидеть то, что недоступно при пальпации, — сообщает Дарья Долецкая. — Если девушка не ведет половую жизнь, осмотр также показан, он не будет травматичным, единственное, врач не сможет осмотреть шейку матки до начала половой жизни. Во время профилактического осмотра гинеколог обязательно диагностирует молочные железы, проводит пальпацию». Если врач выявляет патологию, к решению проблемы присоединяется маммолог.
Распространенные заболевания почек
Ниже представлен список наиболее распространенных проблем с почками у людей разных полов и возрастов:
- Мочекаменная болезнь – полиэтиологическое заболевание, которое может развиться на фоне употребления жесткой водопроводной воды с высокой концентрацией минеральных солей. Также в список причин данного расстройства стоит внести эндокринные нарушения, дисфункции обмена веществ, инфекционные патологии органов мочеполовой системы. Мочекаменная болезнь способна проявиться на фоне длительного приема определенных лекарственных препаратов. Характеризуется скоплением разнородных конкрементов в почечных чашечках, лоханках и мочеточниках.
- Пиелонефрит – довольно тяжелое инфекционно-воспалительное заболевание почек, которое может быть как острым, так и хроническим. Оно возникает на фоне психоэмоциональных перегрузок, нарушения работы иммунной системы, неправильного питания, усиленных физических нагрузок. Риск его развития увеличивается при сахарном диабете и воспалительных заболеваниях хронического типа. Пиелонефрит достаточно сложно поддается терапии и склонен рецидивировать.
- Нефроптоз – эта патология характеризуется аномальной подвижностью органов. Ее также называют «опущением почек». При этом довольно часто нарушается процесс кровообращения. Катализаторами к развитию подобных процессов могут стать тяжелый физический труд, стремительное и нездоровое похудение, различные механические травмы.
- Гломерулонефрит – острый или хронический воспалительный процесс в почечных клубочках, который возникает на фоне перенесенного фарингита, пневмонии или рожистого воспаления кожи. Реже – при смежном туберкулезе или малярии. Помимо почечных клубочков при этом могут поражаться канальцы. Лечение такого заболевания продолжительно и может проводиться в течение нескольких лет.
- Гидронефроз – эта патология развивается на фоне нарушения оттока мочи из почек. В результате происходит аномальное расширение почечных чашечек и лоханок. Обычно причинами такого процесса становятся затяжные заболевания органов малого таза, индивидуальные особенности анатомического строения органов, опухоли почек и камни в мочеточниках, сужающие их просветы.
- Почечная недостаточность – данная патология является наиболее серьезной из всех перечисленных. При ее развитии почки полностью или частично перестают функционировать. В результате происходит застой мочевой кислоты и мочевины в организме, что наносит тяжелый ущерб общему состоянию здоровья. Очень часто почечная недостаточность развивается ввиду игнорирования более легких заболеваний данного органа. Также может появиться из-за подагры, сахарного диабета, различных интоксикаций (ядами и агрессивными медикаментами). Пиелонефрит и гломерулонефрит, не подвергаясь адекватной терапии, почти всегда эволюционируют в почечную недостаточность.
Любое заболевание почек необходимо своевременно лечить, и наши высококвалифицированные урологи помогут вам в этом. Мы призываем вас не оставлять первые тревожные признаки без должного внимания и обращаться к специалистам как можно раньше.
УСЛУГА ДНЕВНОГО СТАЦИОНАРА
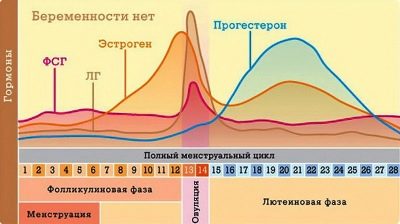
Гормоны надпочечников
В настоящее время ученым удалось выделить из коры надпочечников более 40 стероидных соединений. Они оказывают разнообразное влияние на сложные процессы обмена веществ. Наибольшей активностью в этом направлении обладают гормоны гидрокортизон (кортизон), кортикостерон, альдостерон.
- Гидрокортизон участвует в регуляции всех видов обмена веществ в организме. Особенно заметно его воздействие на углеводный и белковый обмен: гидрокортизон способствует накоплению гликогена в печени и мышцах, тормозит синтезирование белка в одних тканях и ускоряет его образование в других. Он влияет также на обмен жиров, угнетает деятельность лимфоидной и соединительной тканей.
- Кортикостерон обладает сходным, но более слабым действием по сравнению с гидрокортизоном. Третий гормон надпочечников — альдостерон — влияет на водно-солевой обмен, регулируя соотношение натриевых и калиевых солей.
- Если альдостерона вырабатывается недостаточно, то из организма начинают выводиться натрий, хлориды и вода, а калий, наоборот, накапливается. Когда секреция этого гормона повышена, в организме задерживается натрий, и усиленно выделяется калий. И в том и в другом случае нарушается водно-солевой обмен, а это может вызвать различные болезненные симптомы.
Кора надпочечников продуцирует также гормоны, действие которых сходно с половыми. Правда, удельный вес их по сравнению с другими стероидами незначителен. Когда в результате различных причин содержание их превышает норму, то могут развиваться симптомы раннего полового созревания или признаки противоположного пола.
В мозговом веществе надпочечников вырабатываются два гормона: адреналин и норадреналин. Они, как и гормоны коркового слоя, обладают большой биологической активностью и влияют на важнейшие жизненные функции.
- Адреналин, например, повышает основной обмен, усиливает сокращения сердечной мышцы, увеличивает частоту пульса, поднимает артериальное давление крови. Он повышает возбудимость коры головного мозга и действует как быстрый пусковой механизм, когда организму необходимо в короткий срок мобилизовать свои резервы.
- Норадреналин по характеру своего действия близок к адреналину и прежде всего, оказывает влияние на деятельность сердечнососудистой системы.
Таким образом, гормоны надпочечников воздействуют на различные процессы, происходящие в организме, регулируют важнейшие жизненные функции. Они помогают нам быстро приспосабливаться к изменениям окружающей среды.
Особенно велика их роль в возникновении так называемого стресс-синдрома — общей защитной реакции организма в ответ на чрезмерное внешнее раздражение (stress — по-английски напряжение). В этот момент у человека значительно повышается устойчивость организма, мобилизуются сложные защитные механизмы, а это помогает преодолеть вредное воздействие неблагоприятных факторов. Сигналы об угрожающей опасности воспринимаются центральной нервной системой, ее особым отделом — гипоталамусом, который координирует в организме деятельность желез внутренней секреции. Он воздействует на гипофиз, стимулируя секрецию адренокортикотропного гормона (АКТГ), а тот, в свою очередь, повышает выработку гормонов корой надпочечников.
Таким образом, за очень короткое время происходит мобилизация многих органов и систем организма, обеспечивающая ему надежную защиту от неблагоприятного воздействия внешней среды.
Основные методы лечения в нашей клинике
Наши специалисты используют следующие варианты лечения почек:
- Медикаментозное (терапевтическое и восстановительное, включающее прием противовоспалительных и антибактериальных препаратов, поливитаминных комплексов, мочегонных, эритропоэтинов, гормонов, хинолонов, антиагрегантов и т.д.);
- Консервативное (ношение индивидуального бандажа, физиотерапевтические методы, лечебная физкультура, диетотерапия и т.д.);
- Хирургическое (нефропексия, дробление камней методом полостной операции, лазеротерапии, дистанционной литотрипсии, лапароскопии, пиелолитотрипсии; трансплантация органа и т.д.).
В некоторых случаях мы применяем методы интенсивного очищения крови – гемодиализ и перитонеальный диализ.
Мы гарантируем вам благоприятный прогноз даже при необходимости сложного и длительного лечения.
Популярные вопросы и ответы по заболеваниям почек
Какие аспекты образа жизни вредны для почек (в плане привычек и питания)?
Ответ: в первую очередь, здесь стоит выделить никотиновую и алкогольную зависимость. Очень большая нагрузка на почки оказывается при неумеренном потреблении поваренной соли (а также соусов, маринадов, солений, копченостей и пр.). Пристрастие к сладким газированным напиткам также негативно сказывается на работе парного органа. Длительное обезвоживание – еще один верный путь к патологиям почек. Также им вредит постоянный прием медикаментозных препаратов. В некоторой степени нанести ущерб почкам может белковая пища (особенно красное мясо). Не понесут пользы кофеинсодержащие напитки в большом количестве: крепкий черный чай, кофе, какао и т.д.
Нужна ли специальная диета, чтобы сохранить почки здоровыми?
Ответ: при неимении конкретных патологий можно ограничиться правильным питанием, и тогда ваши почки будут здоровы. Если заболевания или их риски существуют, актуальна специальная лечебная диета (стол № 7). Оптимальный план питания составит для вас лечащий специалист, с учетом всех нюансов течения болезни.
Почему говорят, что почки можно «застудить»?
Ответ: потому что множество заболеваний этого парного органа действительно появляется на фоне переохлаждения. Первичным симптомом при этом становятся тянущие и ноющие боли в пояснице. «Застудить» почки можно при сидении на холодных поверхностях, купании в водоемах с прохладной водой, пребывании на сквозняке. Переохлаждение почек может вовсе не проявлять себя, стремительно развивая при этом воспалительный процесс в тканях.
Мы рады предложить вам свою помощь в диагностике и лечении почечных патологий. Наш квалифицированный уролог вовремя идентифицирует корень вашей проблемы и быстро приступит к ее ликвидации. Звоните в клинику «САНМЕДЭКСПЕРТ» и записывайтесь на прием!
Признаки мочекаменной болезни
Для мочекаменной болезни характерны боли в пояснице постоянного либо периодического характера, тупые или острые. Интенсивность болевых ощущений, локализация и иррадиация зависят от расположения и размеров конкремента, степени и длительности перекрытия камнем мочевыводящих путей, индивидуальных особенностей их строения.
Большие и коралловидные конкременты в почечных лоханках почти неподвижны, они провоцируют тупую, нередко постоянную боль в пояснице. Болевые ощущения при мочекаменной болезни могут усиливаться при движениях, тряске, езде на транспорте, физическом перенапряжении.
Небольшие камушки проявляют себя приступами почечной колики, так как передвигаются по мочевыводящей системе с током мочи, попадают из чашечек и лоханок в другие отделы. Наиболее характерная иррадиация болей — по ходу мочеточника, в подвздошную область. Чем дальше вниз продвигается конкремент, тем больше изменяется иррадиация, боль распространяется на паховую область, отдает в яичко, головку пениса у мужчин, и половые губы у женщин. Возникают императивные позывы к мочеиспусканию, учащаются походы в туалет, также характерны для почечной колики дизурические явления.
Почечная колика вызывается конкрементом и носит приступообразный характер. Возникает неожиданно, после езды в транспорте, особенно по плохой дороге с тряской, приема большого количества жидкости, алкоголя. Основной патогенетической причиной возникновения почечной колики является острое нарушение пассажа мочи из почечных чашечек или лоханок, связанное с перекрытием верхних отделов мочевыводящих путей конкрементом. Симптомы этого состояния следующие:
- Пациент постоянно меняет положение тела, не может найти себе место, стонет и даже кричит. В такой ситуации поставить диагноз не составляет проблем.
- Продолжительность боли – от нескольких часов до нескольких дней, с периодическим усилением и послаблением.
- Больного может бить озноб, у него повышается температура, в крови выявляется лейкоцитоз
- Могут возникнуть тошнота и рвота, вздуться живот
- Наблюдаются дизурические явления
- При осмотре мускулатура брюшной стенки напряжена, резко положительный симптом Пастернацкого.
- В моче выявляют гематурию, пиурию с повышенным числом лейкоцитов
В большинстве случаев после приступа почечной колики камень отходит самостоятельно. Очень редко возникает обструкция с анурией (полным отсутствием мочи). Такая ситуация развивается, если камни перекрыли мочевые пути с двух сторон, либо у пациента есть только одна почка.
В детском возрасте симптомы мочекаменной болезни другие, не похожи на взрослые.
Диагностика заболеваний почек
Опрос и общий осмотр пациента в стоячем и лежачем положении с пальпацией и перкуссией (постукиванием) области почек — начальный этап выявления почечной патологии. Далее поставленный доктором первичный диагноз должен быть подтвержден или опровергнут лабораторными и инструментальными методами.
В лабораторную диагностику заболеваний почек могут входить:
- общий анализ крови для определения актуального уровня кальция, креатинина, фосфата, электролитов и мочевины;
- общий анализ мочи;
- биохимический анализ крови;
- определение уровня C-реактивного белка;
- проба мочи по Нечипоренко;
- проба мочи по Зимницкому (при необходимости).
Часто назначаемые инструментальные методы:
- ангиография;
- УЗИ;
- КТ;
- МРT;
- сцинтиграфия;
- биопсия почки.
О чем говорят данные лабораторной диагностики заболеваний почек
Общий анализ крови — о наличии патологических изменений могут говорить повышенное значение скорости оседания эритроцитов (СОЭ), увеличенное содержание лейкоцитов, низкий уровень гемоглобина.
Биохимический анализ крови — на нарушение выделительной функции могут указывать повышенное содержание мочевой кислоты, креатинина, мочевины.
Общий анализ мочи — одно из ключевых исследований при диагностике почечной патологии. Рассматриваемые параметры: прозрачность, цвет, запах, рН-фактор, относительная плотность; наличие лейкоцитов, эпителиальных клеток, солей, эритроцитов, глюкозы, белка, бактерий. Например, повышенный белок в моче может означать указывать на наличие воспалительного процесса в мочевыделительной системе.
Проба по Нечипоренко проводится для обнаружения скрытого инфекционного процесса, если результаты общего анализа вызывают сомнения. Метод позволяет детально определить содержание и концентрацию в моче эритроцитов, лейкоцитов и цилиндров (белковые образования).
Проба по Зимницкому позволяет выявить патологические изменения в режиме мочеиспускания, определить плотность мочи, собранной в разное время суток.
Как готовиться к анализам
За 2-3 суток до сдачи любого анализа следует отказаться от приема спиртного, физических и душевных перегрузок, посещения бани, сауны.
Анализ крови: последний прием пищи — за 8-12 часов, вода — за 3-4 часа.
Анализ мочи: за 2 суток необходимо исключить из рациона продукты, которые могут изменить цвет мочи (ягоды, свекла, морковь, кофе, крепкий чай, поливитамины и пр.).
Если пациент постоянно принимает лекарства, об этом следует заранее предупредить врача. Некоторые препараты (особенно мочегонные) способны исказить результаты обследования.
В день анализа: пациент собирает утреннюю мочу, накопленную в мочевом пузыре за ночь. До мочеиспускания необходимо осуществить тщательную гигиену наружных половых органов. Биоматериал собирается в одноразовый контейнер (продается в аптеках). Собрать необходимо среднюю порцию мочи, слив первую порцию. Собранную мочу нужно в течение 1-2 часов сдать в лабораторию — позднее биоматериал может стать непригодным для исследования.
При назначении пробы по Зимницкому пациент собирает биоматериал в течение суток и в конце срока измеряет общее количество выделенной мочи.
Важно! Несмотря на обилие околомедицинских сайтов и форумов в интернете, не доверяйте трактовку результатов непрофессионалам. Диагностикой почечной патологии и интерпретацией данных всех обследований должен заниматься только врач!
Этиология заболевания
Нефропатии представляют собой нарушение работы почек вследствие поражения клубочкового аппарата и паренхимы органов различной этиологии.
Причины болезни почек:
- механические повреждения органа;
- камни, опухоли, вызывающие нарушение оттока мочи, повышение внутрипочечного давления, атрофия паренхимы;
- интоксикации лекарственными препаратами или химическими соединениями (свинцом, сулемой, мышьяком, ртутью, золотом, медью и др.);
- нарушение почечного кровообращения при шоке, гипотензии, кровотечениях, ишемии и атеросклерозе почек;
- инфекционные агенты (микробы – стрептококки, кишечная палочка, вирусы кори, краснухи, герпеса, возбудители малярии, шистосомы, эхинококк, грибковые поражения);
- аутоантитела, повреждающие базальную мембрану почечных клубочков;
- обменные нарушения;
- наследственная патология.