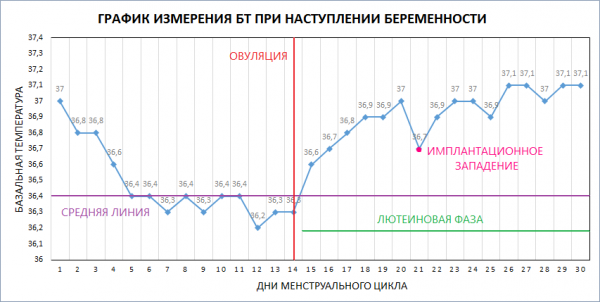
Гистологические признаки, характерные для инвазивной крибриформной карциномы груди. часть 2
Содержание:
- Вопросы моему лечащему врачу
- Симптоматика
- Какие процедуры нужно проходить после окончания лечения?
- Симптомы
- Неинвазивный рак молочной железы
- Лечение
- Режим индукционной химиотерапии рака гортани:
- 1.Что такое рак груди у женщин и его причины?
- Что такое неинвазивный рак?
- Лечение
- Инвазивный рак кожи
- Степень злокачественности опухоли
- Злокачественные опухоли молочных желез
- Внутрипротоковый рак высокой степени дифференцировки или низкой степени злокачественности (low grade ductal carcinoma in situ G-1)
- Каковы симптомы рака мочевого пузыря?
- Какова статистика заболевания раком мочевого пузыря?
Вопросы моему лечащему врачу
Диагностика
- Каков мой диагноз?
- Существует ли вероятность, что у меня рак мочевого пузыря? Как это можно проверить?
- Какова стадия и степень злокачественности опухоли?
- Какие есть варианты лечения и каковы шансы на выздоровление?
- Как заболевание может повлиять на мою работоспособность?
- Возможно ли пройти курс лечения в амбулаторном режиме, чтобы проводить больше времени с семьей?
- Возникнут ли какие-либо ограничения физического характера?
- Как изменится мой привычный образ жизни?
Лечение
- Какой метод лечения Вы рекомендуете? Какие есть варианты?
- Какие еще есть варианты лечения, которые не предоставляются в данном учреждении (стандартные методы, а также фитотерапия, мануальная терапия и другие методы альтернативной медицины)?
- Каковы преимущества каждого метода лечения?
- Каковы побочные эффекты каждого метода лечения?
- Какие препараты Вы мне выпишите?
- Для чего нужны эти лекарства?
- Каковы возможные побочные эффекты от приема этих препаратов?
- Могу ли я принять участие в каких-либо клинических исследованиях?
- Возможны ли какие-то изменения моего самочувствия во время лечения?
- Какие риски сопряжены с лечением?
- Сколько обычно стоит такое лечение?
- Покрывает ли моя страховка стоимость лечения?
- Если мне понадобится дополнительный курс лечения, например, метод лазерной абляции, обязательно ли ложиться в стационар? Как много времени мне нужно будет провести в больнице?
- Каким образом я могу позаботиться о себе во время курса лечения?
- Каким образом лечение повлияет на мои другие заболевания? Как новые лекарства взаимодействуют с теми, которые я принимаю?
- Каким образом можно оценить эффективность лечения?
- Если я соглашусь на цистэктомию, сколько дней мне придется провести в больнице? Каково будет мое самочувствие после этого?
Восстановление и дальнейшая жизнь
- Сколько потребуется времени для полного восстановления?
- Как часто нужно будет обследоваться?
- Если мне сделают операцию, как долго у меня будет стоять катетер?
- Насколько продолжительным будет мой перерыв в работе и активной жизни?
- Повлияет ли операция на мою сексуальную и социальную жизнь?
- Будут ли какие-либо долгосрочные последствия лечения?
Симптоматика
На начальных стадиях патологии симптоматика не выражена, поэтому протоковая карцинома долгое время может развиваться незаметно. Выявить аномалию на раннем этапе можно только благодаря плановым осмотрам и аппаратной диагностике. По мере роста раковых клеток происходит нарастание следующей симптоматики:
- пальпируемый плотный узел в груди без четких границ;
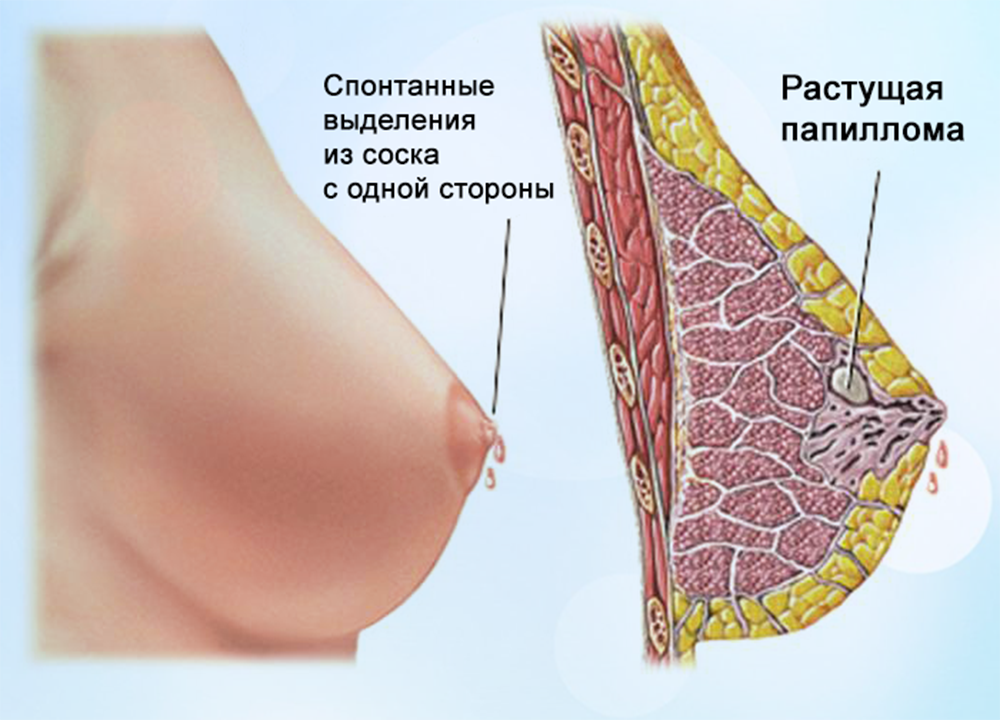
- неспецифические выделения желтоватого, прозрачного или кровянистого оттенка;
- увеличение выделений с постепенным повреждением кожи соска (язвы, эрозии);
- изменение цвета кожи груди в сторону покраснения;
- шелушение кожи в зоне поражения;
- деформация груди с участком впадения;
- неровности на поверхности пораженной области («лимонная корка»);
- втянутость соска;
- изменение размера и формы молочной железы;
- общая слабость и утомляемость;
- отсутствие аппетита, отвращение к мясу, снижение веса;
- развитие анемии.
На стадии метастазирования в подмышечной области прощупывается сильное набухание лимфоузлов с отечностью. При таком воспалении пациентке сложно даже просто поднять руку. Когда метастазы достигают отдаленных участков организма (кости, мозг, печень, легкие), возникают признаки заболевания данных отделов. Например, пациентка высказывает жалобы на боли в спине или ногах, кратковременные эпилептические припадки, одышку и кровохарканье, появление сильного воспаления на коже.
Какие процедуры нужно проходить после окончания лечения?
После окончания лечения пациентам перенёсшим рак мочевого пузыря необходимо на протяжении всей жизни проходить регулярное обследование, так как опухоль может образоваться вновь, причём в более агрессивной форме.
Пациенты обычно проходят обследования каждые три месяца в первые два года после лечения; раз в шесть месяцев на протяжении следующих 2-3 лет, а затем – раз в год. Обследование обычно подразумевает сбор анамнеза, в который входит, например, описание симптомов при мочеиспускании, определение наличия или отсутствия гематурии, анализ мочи, цистоскопия. Также может проводиться обследование почек и мочеточников, особенно для пациентов с высокой вероятностью рецидива. Кроме того, может быть проведена внутрипузырная терапия в тех случаях, когда врач посчитает это необходимым.
Симптомы
Неспецифический рак молочной железы не имеет характерных для других подтипов рака признаков, поэтому, чтобы поставить диагноз, врач должен исключить все специфические типы. На ранних стадиях роста опухоль не вызывает болезненных ощущений, другие настораживающие симптомы также не проявляются. По мере прогрессирования заболевания, женщина может заметить:
- малоподвижное уплотнение в груди или подмышечной впадине;
- деформацию молочной железы (изменение контуров и размеров);
- отек и уплощение соска, иногда сопровождающееся кровоточивостью;
- появление в районе опухоли морщинистости кожи, ее втяжения, проявление эффекта лимонной корки, эрозий;
- увеличение в размерах лимфатических узлов.
Неинвазивный рак молочной железы
Рак молочной железы обычно развивается в долях, молочных железах, или в молочных протоках. Если опухоль не прорастает в эти структуры, врачи считают его неинвазивным. Неинвазивный рак молочной железы составляет около 20-25% всех вновь диагностированных случаев рака. Исследователи также отмечают, что уровень распространенности значительно возрос с появлением и широким использованием современных маммографических аппаратов.
В отличие от инвазивных форм, неинвазивный рак молочной железы обычно не проявляется симптомами. Тем не менее, исследования показывают, что маммография помогает обнаружить рак на ранней стадии, чтобы врачи могли лечить его до того, как он станет инвазивным.
Лечение неинвазивного рака молочной железы является агрессивным и может включать хирургическое вмешательство, облучение и гормональную терапию. В большинстве случаев цель состоит в том, чтобы искоренить рак до того, как он станет инвазивным.
Выживаемость составляет около 98-99% в течение 8-10 лет для женщин с диагнозом неинвазивного рака молочной железы. Если врачи не обнаружат рак достаточно рано или лечение будет неэффективным, то он может стать инвазивным. По статистике, в 2021 году от инвазивного рака молочной железы умрут 43 600 женщин.
Лечение
Тактика лечения аденокарциномы предстательной железы зависит от стадии заболевания, возраста и сопутствующей патологии пациента, гистологических (тканевых) характеристик опухоли.
В настоящее время применяются гормональная терапия, хирургические методы лечения, лучевая терапия, химиотерапия, криотерапия. При наличии осложнений попутно проводится их лечение соответствующими методами, зачастую с привлечением смежных специалистов.

Гормональная терапия
В связи с тем, что на функцию предстательной железы огромное влияние оказывает гормональный фон, одним из методов лечения аденокарциномы простаты является гормонотерапия. Цель данного метода — изменить баланс мужских и женских гормонов таким образом, чтобы нарушить рост опухоли.
В результате крупного исследования, результаты которого опубликованы в начале 2019 года, установлено, что назначение гормональной терапии пациентам с рецидивирующим раком простаты и низким уровнем ПСА не только не увеличивает выживаемость, но и ухудшает прогноз. Врачи-радиологи Европейской клиники ознакомлены с результатами данного исследования и на практике применяют современные рекомендации по лечению пациентов, страдающих раком простаты.
Хирургическое удаление
Классическим методом лечения любой злокачественной опухоли является хирургический, и аденокарцинома простаты не исключение. В настоящее время разработаны различные методики ее удаления, в том числе и малотравматичные, осуществляемые через уретру. Применимость хирургического способа и выбор конкретной методики определяется размерами опухоли и стадией заболевания. Каждый случай рассматривается индивидуально.
Лучевая терапия
Метод лучевой терапии основан на повреждающем действии радиации в отношении клеток опухоли. Применяется как в комплексе с оперативным лечением (до или после него), так и в виде самостоятельного метода. Также может использоваться вместе с химиотерапией или гормональной терапией.
Отдельным видом лучевой терапии является брахитерапия. Ее особенностью является то, что источник излучения помещается непосредственно в зону опухоли, что позволяет с помощью меньших доз радиации достигнуть максимального эффекта воздействия.
Химиотерапия при аденокарциноме
Метод химиотерапии основан на использовании специальных лекарственных средств, нарушающих размножение клеток и тормозящих рост опухоли. При введении препарата в организм его воздействию подвергаются и иные ткани, но особенность лекарств данной группы в том, что максимально сильно они действуют на быстро делящиеся клетки, каковыми и являются клетки аденокарциномы простаты.
Недостатком метода является его не всегда хорошая переносимость.
Применяться химиотерапия может как самостоятельно, так и в комплексе с другими методами лечения.

Аблация
Аблация эффективна при незначительном размере новообразования, на ранних стадиях болезни. Суть метода в разрушении клеток опухоли путем точечного воздействия на них ультразвуковыми волнами. Процедура совершается с помощью специального оборудования. Отличительной особенностью метода является малый процент осложнений при его применении и короткий период восстановления после проведенной процедуры.
Криотерапия аденокарциномы
Криотерапия — это лечение холодом, «заморозка». В отличие от привычной нам криотерапии азотом, при лечении аденокарциномы простаты используются сжиженные гелий и аргон. С помощью специального прибора они подводятся к пораженному участку и в результате воздействия низких температур клетки опухоли гибнут.
Режим индукционной химиотерапии рака гортани:
· TPF: доцетаксел 75-100 мг/м2 в 1 день, цисплатин 75 мг/м2 в 1 день и 5-фторурацил 1,0 г/м2 1-4 день в 96-ч инфузии
Режимы паллиативной химиотерапии (1-я линия) – для пациентов с удовлетворительным соматическим статусом ECOG 0-2:
1) TP: цисплатин 75 мг/м2 в 1 день и доцетаксел 75 мг/м2 в 1 день (при высоком риске развития почечной или сердечной недостаточности – карбоплатин AUC6 в 1 день)
2) PF + цетуксимаб: цисплатин 75 мг/м2 в 1 день, 5-фторурацил 1,0 г/м2 в 1-4 день в 96-ч инфузии и цетуксимаб 400 мг/м2 нагрузочная доза и 250 мг/м2 поддерживающая доза еженедельно (при высоком риске развития почечной или сердечной недостаточности – карбоплатин AUC6 в 1 день);
1.Что такое рак груди у женщин и его причины?
Рак молочных желез возникает, когда в одной или обеих молочных железах начинается аномальный рост клеток. Эти клетки могут проникать в соседние ткани и образовывают так называемую злокачественную опухоль. Раковые клетки могут метастазировать (распространяться) в лимфатические узлы и другие части тела.
Рак молочных желез, который начинается в протоках молочной железы, называется протоковой карциномой. Это наиболее распространенный тип рака груди.
Конечно, диагноз рак груди звучит пугающе, но стоит знать, что современная медицина сделала большой шаг вперед в вопросе лечения рака груди. Будучи обнаруженным на ранней стадии, рак молочной железы поддается полному излечению, в том числе без проведения операции по удалению молочных желез.
Причины рака груди
Точные причины развития рака молочных желез не известны до сих пор. Но удалось установить, что некоторые факторы увеличивают риск появления этого заболевания. Это так называемые факторы риска. Ряд факторов риска невозможно изменить – к примеру, старение или наличие определенных генетических изменений. Но на некоторые можно повлиять. В эту группу входит менопауза у женщин, во время которой возможен прием гормональных препаратов, избыточный вес и недостаточная физическая активность.
Стоит отметить, что эти факторы не обязательно свидетельствуют о том, что рак груди появится со 100% вероятностью. Многие женщины, которые относятся к группе риска, не заболевают. И, напротив, у многих пациенток, которым поставлен диагноз рак молочных желез, не наблюдалось никаких факторов риска, кроме, пожалуй, того, что они женщины, и они стареют.
Что такое неинвазивный рак?
Неинвазивный рак не распространяется за пределы ткани, в которой он первоначально сформировался. Некоторые врачи могут называть его карциномой in situ или предраком. Инвазивный рак — это рак, который распространился за пределы первоначально пораженной ткани. При раке молочной железы это обычно означает, что рак распространился из молочных протоков или долек на окружающие ткани молочной железы.
Как правило, неинвазивные виды рака легче поддаются лечению. В некоторых случаях врач может даже рекомендовать наблюдать и ждать, прежде чем предложит какое-либо лечение. Человек с неинвазивным раком, скорее всего, будет нуждаться в пожизненном наблюдении, чтобы убедиться, что это состояние не вернется. Некоторые виды неинвазивного рака, включая рак мочевого пузыря и кожи, могут появляться в различных областях тела. Это состояние может превратиться в инвазивную форму рака.
Лечение
Папиллярный внутрипротоковый рак течет благоприятно, реже инфильтративного дает рецидивы в зоне операции и позже появляются метастазы. Небольшой багаж клинических наблюдений этой формы заболевания не позволили выработать отдельной программы лечения, поэтому выбор тактики основывается на возможности радикального вмешательства и принадлежности опухоли к конкретному молекулярно-биологическому типу: люминальному А и В, HER2 положительному или тройному негативному.
Операбельный рак не гарантирует отсутствия метастазов на протяжении всей жизни, но обещает гораздо большую её продолжительность. Операции выполняются разные, но при данной форме предпочтение отдается частичной резекции молочной железы — органосохраняющему вмешательству. При объемной опухоли молочной железы выполняется мастэктомия, причём эстетически лучше подкожная с одномоментной или отсроченной на несколько месяцев пластикой дефекта молочной железы протезом.
От метастазов в регионарном лимфоколлекторе, в том числе микроскопических и выявленных при биопсии сторожевого лимфоузла, избавляются хирургическим способом — удаляя всю клетчатку подмышечной, подлопаточной и подключичной областей вместе с располагающимися там лимфатическими узлами.
После частичной резекции молочной железы обязательна послеоперационная лучевая терапия, для её начала дается не более 12 недель, за которые необходимо провести профилактическую химиотерапию, если таковая необходима по биологическим характеристикам клеток. Лучевая и химиотерапия проводятся последовательно, параллельное их применение усиливает токсические реакции. После мастэктомии облучение требуется только при метастазах в лимфоузлах.
При сомнительно операбельном раке молочной железы до операции предпочтительно применение химиотерапии. Низкая степень злокачественности обуславливает невысокую эффективность предоперационного лекарственного воздействия. Клинические исследования показали и меньшую чувствительность первичной опухоли к комбинации химиотерапии и облучения на дооперационном этапе. Выбор тактики основывается на желании пациентки, молекулярном типе новообразования и технических возможностях хирургического вмешательства, благо что распространенные папиллярные карциномы имеют очень небольшую долю — едва ли 10%.
Высокая дифференцировка клеток оставляет желать лучших результатов химиотерапевтического лечения генерализованного и изначально распространенного процесса в молочной железе. Папиллярная структура часто сопровождается позитивным статусом рецепторов половых гормонов и позволяет надеяться на хороший эффект эндокринной противоопухолевой терапии как при профилактическом лечении, так и при воздействии на метастазы.
Таргетные препараты показаны при наличии рецептора НЕR2 в клетках опухоли. Сегодня таргетный препарат разрешен и для профилактического использования, в том числе вместе с гормональной терапией, каждые 3 недели на протяжении года проводятся вливание трастузумаба. При исчерпании эффекта трастузумаба рекомендуется переход на лапатиниб.
В сравнении с самым частым инфильтративным протоковым раком результаты лекарственного лечения папиллярной карциномы скромнее, но агрессивность течения процессов тоже несравнима и не в пользу инфильтративного.
Инвазивный рак кожи
Фонд рака кожи заявляет, что рак кожи является наиболее распространенным типом рака в Соединенных Штатах. Примерно у 1 из 5 американцев к 70 годам разовьется какая- либо форма рака кожи.
Распространенность
По данным Фонда рака кожи, врачи ежегодно диагностируют около 207 000 случаев меланомы. Из них около 106000 будут неинвазивными и затронут только верхний слой кожи.
Симптомы
На ранних стадиях рак кожи обычно не проявляется заметными симптомами. Однако можно визуально увидеть на коже раковые пятна. Американское общество рака предлагает проверить проверяться на повреждения, которые:
- имеют неправильную границу
- асимметричны по цвету или форме
- измененяются с течением времени
- обычно меньше других пятен на коже
Лечение
Лечение рака кожи обычно включает удаление рака. Точные используемые методы лечения будут зависеть от типа рака кожи, который есть у больного, а также от того, на какой стадии он находится на момент обнаружения. Согласно данным , некоторые из наиболее распространенных вариантов лечения включают такие методы, как:
- лучевая терапия
- операция
- химический пилинг
- химиотерапия
- фотодинамическая терапия
- таргетная терапия
- иммунотерапия
- другая лекарственная терапия
Перспективы
Чем раньше будет обнаружен рак кожи, тем лучше будет общий результат. Точный прогноз будет варьироваться в зависимости от конкретного типа рака кожи. Например, по данным Американского онкологического общества, средняя 5-летняя выживаемость при инвазивной меланоме, имеющей региональное распространение, составляет 66%, в то время как выживаемость при отдаленном распространении или метастазирующей меланоме составляет 27%.
Степень злокачественности опухоли
В случае инвазивного рака молочной железы патолог отмечает форму раковых клеток и присваивает гистологическую оценку, используя систему счисления или слова. То есть проводится градирование только инвазивного (не in situ) образования/компонента.
Степень опухоли описывает структуру клеток и отличается от стадии опухоли. Степень – это способ классификации образований, основанный на определенных особенностях их клеток. Она связана с прогнозом и является частью стадии рака.
В целом, чем больше раковые клетки похожи на нормальные клетки груди, тем ниже оценка и тем лучше прогноз.
Согласно ей опухоли присваивается:
- 1 степень. Опухолевые клетки больше всего похожи на нормальную ткань и медленно растут (хорошо дифференцируются).
- Степень 2. Опухолевые клетки находятся где-то между 1 и 3 степенью (умеренно дифференцированные).
- Степень 3. Опухолевые клетки выглядят очень ненормально и быстро растут (плохо дифференцируются).
С помощью микроскопа патологоанатом изучает опухолевую ткань, удаленную во время биопсии, и проверяет ее:
- На предмет атипии. Насколько раковые клетки похожи на нормальные клетки (чем больше раковые клетки похожи на нормальные клетки, тем ниже степень опухоли).
- На количество митозов. Сколько раковых клеток находится в процессе деления (чем меньше раковых клеток в процессе деления, тем ниже степень опухоли. Это означает, что опухоль также, скорее всего, будет медленно расти).
- На ядерный полиморфизм.
Вместе эти факторы определяют степень злокачественности опухоли.
При оценке ткани необходимо соблюдать следующие правила
- Препарат должен быть надлежащего качества
-
- Своевременно и адекватно зафиксирован;
- Исследовать необходимо несколько участков образования, периферической части обязательно (количество участков зависит от размера опухоли, но должно быть не менее четырех);
- Должна быть оптимальная толщина – 4-5 микрон. Если препарат будет слишком толстый, тяжело будет рассмотреть детали.
2. Оценка ядерного полиморфизма и количества митозов проводится в самых “худших”, “ненормальных” участках. Такие участки часто находятся ближе или непосредственно на периферии опухоли.
3. В разных участках (особенно если опухоль смешанная) могут быть разные показатели/характеристики.
4. Всегда и в любом участке образования оценивается состояние железистых структур.
Злокачественные опухоли молочных желез
Характеризуются многообразием гистологического строения. Делятся на железистые раки, солидный рак, сосочковый рак и анапластический. Редко встречаются опухоли соединительной ткани — саркомы. В соответствии с классификацией опухолей молочных желез (ВОЗ 1980г.) процесс ракового роста разделен по состоянию первичного узла на следующие стадии:
- Т-0 — опухоль в молочной железе не выявлена.
- Т-1 — опухоль менее 3х см. в наибольшем диаметре. Т- 1а — без фиксации к окружающим тканям. Т-1б — с фиксацией к мышце.
- Т-2 — опухоль от 3 до 5 см. в диаметре. Т-2а — без фиксации к окружающим тканям. Т-2б — с фиксацией к коже. Т-2с — с фиксацией к мышце.
- Т-3 — опухоль более 5 см. в диаметре. Т-3а — без фиксации к окружающим тканям. Т-3б — с фиксацией к коже. Т-3с — с фиксацией к мышце.
- Т-4 — опухоль любого размера инфильтративная карцинома с прямым распространением на кожу и подлежащие ткани.
По состоянию региональных лимфоузлов (подмышечные и паховые) подразделяют следующим образом:
- N-0 — региональные лимфоузлы не пальпируются.
- N-1 — одностороннее поражение.
- N-1б — не фиксированные.
- N-1с — фиксированные.
По наличию или отсутствию отдаленных метастазов:
- М-0 — нет признаков отдаленных метастазов.
- М-1 — обнаружены отдаленные метастазы.
Группировка злокачественных новообразований молочных желез по стадиям:
| Стадия | Т | N | М |
| 1 | Т-1а, б, с | N-0 (-), N-1(-), N-2а (-) | М-0 |
| 2 | Т-0 | N-1(+) | М-0 |
| Т-1а, б, с | N-1(+) | М-0 | |
| Т-2а, б, с | N-0 (+), N-1а (+) | М-0 | |
| 3 | Т-3а, б, с | Любая N | М-0 |
| Любая Т | Любая Nб | М-0 | |
| 4 | Любая Т | Любая N | М-1 |
(+) — гистологически подтвержденное.
(-) — гистологически не подтвержденное.
Прогноз зависит от стадии и гистологического варианта и гормонозависимости опухоли. Железистые протоковые и дольковые раки имеют более благоприятный прогноз, солидный и сосочковый менее и анапластическая карцинома наиболее неблагоприятный. Наиболее часто опухоли молочных желез метастазируют в легкие, затем в печень и кости. Поэтому перед операцией животные с неблагоприятными гистологическими вариантами опухолей требуют обязательной рентгенографии легких.
Лечение
Первым этапом лечения при опухолях молочных желез является одно — двухсторонняя мастэктомия единым блоком с паховыми (при поражении последних долей) и подмышечными (при поражении первых) долей. После удаления обязательно гистологическое исследование опухоли и определение ее гормонозависимости. При распространенности процесса (2 — 3 стадия) и неблагоприятных гистологических вариантах опухоли проводят мероприятия направленные на предупреждение метастазов и рецидивов.
Химиотерапия по следующим схемам:
- Циклофосфан 400мг. на метр квадратный в первый день.
- Винкристин 0.5 мг на метр квадратный 1 раз в неделю.
Каждые 3 -4 недели. На курс — 6 циклов.
- Циклофосфан 400мг. на метр квадратный в первый день.
- Доксорубицин 50мг. на метр квадратный в первый день.
Каждые 3 — 4 недели. На курс — 6 циклов.
- Доксорубицин 40мг на метр квадратный в первый день.
- Этопозид 30мг. на метр квадратный в1й и 3й день.
- Циклофосфан 350мг на метр квадратный в первый день.
Каждые 3 — 4 недели. На курс — 6 циклов.
На сегодняшний день одной из самых распространенных является схема:
- Доксорубицин 30мг на метр квадратный в первый день
- 5 фторурацил 150мг на метр квадратный в первый день
- циклофосфан 300мг на метр квадратный в первый день
Стерилизация животного при гормонозависимых опухолях и назначение препаратов, блокирующих эстрагенчувствительные рецепторы опухолевых клеток — тамоксифен 0.5-1 мг. на кг,. на сегодняшний день вопрос дискуссионный, В среднем около 50% опухолей молочных желез по результатам исследований — гормонозависимы. После течки нередко наблюдается активный повторный рост. На сегодняшний день убедительно доказано отсутствие достоверной разницы в общей и безрецидивной выживаемости у животных с выполненной овартоэктомией и без нее при развившейся ОМЖ.
Внутрипротоковый рак высокой степени дифференцировки или низкой степени злокачественности (low grade ductal carcinoma in situ G-1)
Рак in situ G-1 состоит из мелких мономорфных клеток, растущих в виде папиллярных, криброзных, солидных структур внутри протоков молочной железы. Ядра полиморфны, некоторые гиперхромные с четкими нуклеолами, фигуры митоза редки. Пролифераты могут отмечать в одном или нескольких протоках. Между ними прослойки ткани молочной железы или чаще протоковой неоплазии разной степени дифференцировки. Очаги поражения, как правило, небольшие, максимум до 2 мм в диаметре. Микрокальцинаты, наличие десквамированных клеток внутри протоков, некрозы и структуры типа «комедо» для этой стадии дифференцировки нехарактерны. Наиболее часто отмечают микропапиллярные и криброзные структуры (фото 25).
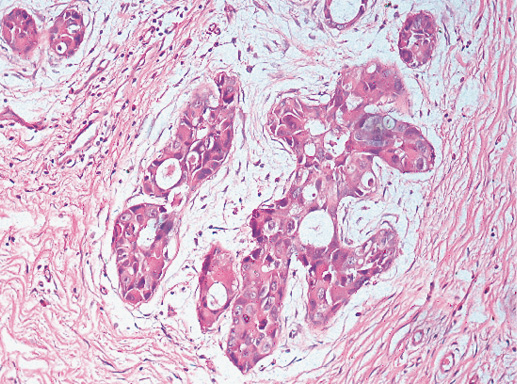
Фото 25. Рак in situ G-1. Опухолевые клетки формируют криброзные внутрипротоковые структуры. Гематоксилин-эозин, х 200
Каковы симптомы рака мочевого пузыря?
Некоторые пациенты испытывают симптомы, специфичные для этого заболевания, у других рак мочевого пузыря протекает бессимптомно
Так как организм каждого человека уникален, важно помнить, что симптомы, характерные для рака мочевого пузыря, могут говорить о наличии других урологических заболеваний. Именно поэтому так важно проконсультироваться с врачом-урологом, если Вы испытывается какие-либо из следующих проблем:
- Гематурия (наличие крови в моче);
- Частое мочеиспускание или внезапное появление позывов к нему;
- Боль при мочеиспускании;
- Боль в области живота;
- Боль в спине.
Какова статистика заболевания раком мочевого пузыря?
Каждый год более 72_000 пациентов получают диагноз «рак мочевого пузыря». Из них около 54_000 — мужчины и примерно 18_000 — женщины. Каждый год более 15_000 пациентов умирают от данного заболевания. Чаще всего эта болезнь поражает пожилых людей, средний возраст людей у которых диагностирован рак — 73 года.
Рак мочевого пузыря — четвертый по распространенности тип рака среди мужчин: по статистике им страдает 1 мужчина из 26. Среди мужского населения вероятность развития этого типа рака в три раза больше, чем среди женского.
В более чем половине случаев диагноз «рак мочевого пузыря» ставится на той стадии, когда опухоль успела поразить только внутренний слой мочевого пузыря (рак in situ (лат. «на месте»), или неинвазивный рак). Примерно в 35% случаев рак распространяется на более глубокие слои тканей, но все еще остается в пределах мочевого пузыря. В большинстве оставшихся случаев рак распространяется на другие ткани, прилегающие к мочевому пузырю. Очень редко рак мочевого пузыря дает метастазы в другие органы.