Гипертония во время беременности: особенности лечения
Содержание:
Также в разделе
| Апоплексия яичника Апоплексия яичника (apoplexia ovarii) определяется как внезапно наступившее кровоизлияние в яичник при разрыве сосудов фолликула, стромы яичника, фолликулярной… | |
| Послеродовая контрацепция Большинство женщин в послеродовом периоде сексуально активны, поэтому контрацепция после родов остается актуальной. В настоящее время рекомендуют несколько… | |
| Пролапс тазовых органов Нормальная поддержка тазовых органов обеспечивается комплексом мышц и копчиковой мышцы, фасцией (урогенитальная диафрагма, внутритазовая фасция) и связок… | |
|
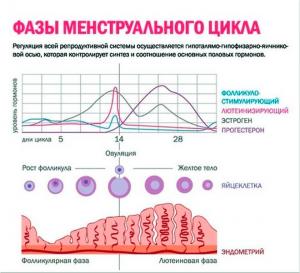
Аменорея: первичная и вторичная Аменорея — отсутствие менструаций у женщин репродуктивного возраста. Аменорея может быть первичной и вторичной.
Аномалии выходного тракта… |
|
| Свечи от воспаления Болезни женских внутренних и внешних половых органов часто лечат свечами от воспаления. Рекомендуется вагинальное введение, иногда ректальное (в анус)…. | |
| Эрозия шейки матки: причины Эрозия шейки матки — часто диагностируемая гинекологическая патология. В основном врачи обнаруживают у пациенток разного возраста псевдоэрозию. А ее… | |
| Параметрит Параметрит — воспаление клетчатки, окружающей матку. Возникает при распространении инфекции из матки после родов, абортов, выскабливаний слизистой оболочки… | |
| Альгодисменорея (дисменорея) Альгодисменорея (дисменорея) — циклически повторяющийся болевой синдром, обусловленный функциональными, анатомическими изменениями матки (нарушения… | |
| Коричневые выделения вместо месячных Каждый месяц с момента наступления менархе у женщины происходит менструация / месячные / критические дни. Из влагалища появляются выделения крови, в которых… | |
| Истинная эрозия шейки матки Истинная эрозия представляет собой дефект многослойного плоского эпителия на влагалищной порции шейки матки. Считается, что истинная эрозия возникает в… |
Классификация гипертонии при беременности
Гипертоническую болезнь при беременности можно разделить на четыре типа:
Хроническая гипертензия – впервые диагностирована до беременности или до 20-й недели беременности и сохраняется более 6 недель после родов;
Гипертония, вызванная беременностью. Определенно более опасная гипертензия. Ее диагностируют, когда повышение артериального давления впервые отмечалось после 20-й недели беременности и длится до 6 недель после родов;
Гипертензия до беременности с перекрытием гипертензией, вызванной беременностью, с протеинурией. Когда у беременной женщины с хронической гипертензией после 20-й недели беременности повышается давление и состояние ухудшается, а в моче содержится значительное количество белка – более 3 гр. в сутки;
Гипертония, не классифицированная до беременности. Когда гипертензия возникает после 20-й недели беременности, но ранее не проверялась. В этом случае не забудьте провести измерение еще раз через 6 недель после родов.
Гипертонию при беременности также можно классифицировать по величине давления. При этом различают следующие типы этого состояния:
- легкая гипертензия (140–149 / 90–99 мм рт. ст.);
- умеренная артериальная гипертензия (150–159 / 100–109 мм рт. ст.);
- тяжелая артериальная гипертензия (более 160/110).
1.Общие сведения
Связь между состоянием почек, артериальным давлением и характерной отечностью известна давно, и не только медикам. Увидев бледного человека с мешками под глазами, потирающего пальцами виски или затылок, наиболее проницательные из нас сразу спросят: а не от почек ли это?
Действительно, во многих случаях повышенное давление обусловлено дисфункцией почек, и наоборот: недостаток кровоснабжения, – например, при атеросклерозе почечных артерий, – ведет к повреждению нефронной паренхимы (основная ткань почек, состоящая из миллионов фильтрующих элементов-нефронов) и хронической почечной недостаточности.
Процессы эти сложны даже для специалиста, исследования в данной области продолжаются, но широкая распространенность такого рода патологии создает необходимость разобраться хотя бы в основных терминах и современных представлениях о «почечном давлении».
Артериальная гипертензия (АГ, стойкое превышение артериального давления над условным порогом 140/90, гипертоническая болезнь) классифицируется на две основные группы. Эссенциальная, или первичная АГ – самостоятельное полиэтиологическое заболевание, на фоне которого развиваются многочисленные нарушения и осложнения. Напротив, вторичная (симптоматическая) АГ сама является осложнением какого-либо патологического процесса или состояния.
Статистические оценки в отношении различных видов АГ в значительной степени расходятся, однако известно, что абсолютное большинство гипертензий (до 95%) являются первичными.
Относительно вторичных АГ также пока нет ни четких статистических данных, ни общепринятой классификации. Роль почечной патологии в этом плане является одной из главных причин симптоматической гипертензии; на долю нефрогенных АГ приходится, по разным оценкам, от 1-2% до трети всей вторичной гипертензии. В ряде исследований акцентируется тревожная возрастная тенденция: стойкие гипертонические цифры АД обнаруживаются у 20-30% детей и подростков, – что также связывается с дисфункциями почек, – причем в городах эта тенденция выражена вдвое сильнее, чем в сельской местности.
И, наконец, несколько слов о терминологии. Вторичная нефрогенная (почечная) гипертензия – указание лишь на общую причину повышенного давления; этот диагноз, по сути, не полон и не конкретен. Термин «ренальная гипертензия» происходит от названия открытого в конце ХIХ века вещества «ренин» (на латыни «почка» – ren). Ренин – это вырабатываемый почечными клубочками вазопрессорный, т.е. повышающий давление в сосудах, гормон. Однако и определение «ренальная» нельзя считать полным, т.к. избыток ренина в крови может быть обусловлен как его гиперсекрецией, так и нарушениями биохимической переработки вследствие повреждения паренхимы. Поэтому в литературе на сегодняшний день можно встретить уточняющие диагнозы «ренопаренхиматозная», «реноваскулярная», «вазоренальная» гипертензия.
Гестационная гипертензия
Гестационная гипертензия или гипертензия, вызванная беременностью – это заболевание, которое развивается у беременных женщин после 20 недели беременности и не сопровождается появлением белка в моче.
Существует несколько типов артериальной гипертензии . которые развиваются во время беременности:
— Гестационную гипертензию определяют, как состояние, при котором артериальное давление у человека выше 140/90, при этом белка в моче нет;
— Преэклампсия это такая форма гестационной гипертонии, при которой у человека наблюдается повышенное артериальное давление (АД> 140/90) и протеинурия (> 300 мг белка в моче за 24 часа). Тяжелую форму преэклампсии диагностируют при артериальном давлении свыше 160/110 (с сопутствующими признаками);
— Эклампсия – при этом расстройстве, артериальное давление достигает такого высокого уровня, что появляется угроза жизни матери и ребенка Для эклампсии характерны лихорадочные приступы;
— HELLP синдром – гемолитическая анемия, характеризующаяся повышением активности печеночных ферментов и снижением количества тромбоцитов.
При преэклампсии у беременных иногда возникает острая жировая дистрофия печени. Преэклампсия и эклампсия иногда рассматриваются как компоненты единого общего синдрома.
— Семейный анамнез преэклампсии;
— Наличие в анамнезе случаев гипертонии;
— Заболевания почек;
— Сахарный диабет;
— Ожирение;
— Многоплодная беременность (двойней или тройней и т.д.);
— Возраст матери более 35 лет;
— Беременность в подростковом возрасте;
— Принадлежность к африканской расе.
Не существует никакого специального лечения этой формы гипертонии, однако беременным нужно постоянно находиться под контролем для того, чтобы как можно раньше диагностировать преэклампсию и предотвратить возникновение угрожающих жизни осложнений (появления HELLP синдрома и эклампсии).
Варианты медикаментозного лечения ограничены, ведь многие гипотензивные средства могут негативно повлиять на плод. Именно поэтому при тяжелой форме гестационной гипертонии чаще всего применяются такие препараты как магния сульфат, метилдопа, гидралазин и лабеталол. Для профилактики преэклампсии и эклампсии рекомендуют соблюдать диету с ограниченным употреблением легкоусвояемых углеводов, жиров, особенно транс-жирных кислот, одновременно с этим стоит увеличить содержание в рационе овощей, фруктов, зелени и полиненасыщенных жирных кислот, в частности класса омега-3.
При наличии данного заболевания у матери. плод имеет повышенный риск развития различных опасных для жизни расстройств, в том числе легочной гипоплазии. В таком случае, для нормального рождения ребенка, необходимо, чтобы роды происходили в больнице с отделением и инструментами для реанимации новорожденных.
Также в разделе
|
Полипы слизистой оболочки цервикального канала Полипы слизистой оболочки цервикального канала представляют собой соединительнотканные выросты, покрытые эпителием. Различают железистые (покрыты… |
|
| Осложнения при родах В процессе родов могут возникать осложнения. Особенно если медики не предупредили их задолго до дня родов. В наше время трудные роды — явление достаточно… | |
| Коричневые выделения вместо месячных Каждый месяц с момента наступления менархе у женщины происходит менструация / месячные / критические дни. Из влагалища появляются выделения крови, в которых… | |
| Злокачественные заболевания груди (рак молочной железы) Риск рака молочной железы увеличивается с возрастом больных и является максимальным у женщин около 50 лет. Рак молочной железы является ведущей причиной смерти… | |
|
Гормональная контрацепция Одним из наиболее эффективных и распространенных методов регуляции рождаемости стала гормональная контрацепция . Идея гормональной контрацепции возникла в… |
|
| Предлежание плода: аномалии К аномальным предлежаниям плода относятся разгибательные головные предлежания (лицевое, лобовое, теменной), персистирующий задний вид затылочного предлежания… | |
| Гормональные контрацептивы Гормональные контрацептивы — высокоэффективные и распространенные методы контрацепции, которые используют более 150 млн женщин во всем мире…. | |
| Кондиломы у женщин Кондиломы у женщин на половых органах являются не такой уж редкой проблемой. Возбудителем этой патологии является ВПЧ (вирус папилломы человека). Сама болезнь… | |
| Гиперплазия эндометрия: симптомы Эндометрий — слизистый слой, устилающий изнутри матку девушек и женщин. Эта ткань регулируется посредством половых гормонов, которые вырабатываются в… | |
| Какой аборт делать? Виды абортов Около 25% беременностей во всем мире заканчиваются медицинским абортом. Соотношение количества абортов количеству родов колеблется в разных странах и, например,… |
Лечение артериальной гипертензии
При артериальной гипертензии проводится медикаментозная терапия. Она позволяет снизить давление и устранить риск развития сердечно-сосудистых и акушерских осложнений у беременной, создавая оптимальные условия для развития плода.
Медикаментозная терапия включает в себя следующие лекарственные препараты:
- гипотензивные,
- мочегонные,
- для нормализации реологических и коагуляционных показателей крови,
- дезинтоксикационная терапия,
- антиоксиданты,
- гепатопротекторы.
При развитии плацентарной недостаточности в условиях стационара клиники, наши специалисты назначают терапию, направленную на улучшение маточно-плацентарного кровотока, улучшение реологических свойств крови, трофической функции плаценты и нормализацию метаболических процессов.
Диагностика
- Измерение АД. Зачастую применяется метод суточного мониторинга АД. Для этого на пояснице больного устанавливается переносной прибор, а на плече – манжета. В определенные моменты времени манжета раздувается, а портативный прибор фиксирует уровень давления.
- Анализ крови и мочи.
- Оценка работы сердечной мышцы. Для этого провидится физикальная диагностика, во время которой сердечные ритмы прослушиваются фонендоскопом, а также электрокардиограмма – та же оценка работы мышцы миокарда, только более детальная. Дополнительно врач может назначить УЗИ с допплером, которое поможет определить движение крови по сосудам.
- Осмотр глазного дна. При гипертонической болезни органы зрения страдают одними из первых, поэтому для диагностирования патологии обязательно дается направление на осмотр глазного дна окулистом. Гипертония 3 стадии сопровождается изменением состояния зрительного нерва, ухудшением остроты зрения, нарушением зрительных функций.
- УЗИ почек. Повышенное давление негативно сказывается на работе и состоянии почек. При стабильно высоком давлении гибнут нефоры, что приводит к развитию почечной недостаточности. УЗИ поможет выявить такие нарушения и подтвердить предварительно установленный диагноз.
Диагностика артериальной гипертензии при беременности
С целью профилактики и своевременного диагностирования заболевания врачи нашей клиники разрабатывают индивидуальный план ведения беременностипо неделям и родов.
В процессе наблюдения мы проводим:
- консультации специалистов (терапевта, кардиолога, офтальмолога, уролога, нефролога, эндокринолога);
- исследование мочи на наличие белка, крови и глюкозы;
- клинический и биохимический анализ крови;
- ЭКГ;
- общий и анализ мочи по Нечипоренко;
- определение уровня глюкозы в плазме крови;
- содержание в сыворотке крови калия, мочевой кислоты, креатинина, холестерина, триглицеридов;
- определение кетостероидов мочи;
- анализ мочи по Зимницкому (для исключения патологии почек);
- бактериурия мочи;
- ежедневный мониторинг артериального давления;
- эхокардиография;
- УЗИ и доплерометрия сосудов фетоплацентарного комплекса;
- исследование глазного дна;
- УЗИ почек и надпочечников.
Характерные симптомы
Симптомы развиваются изолировано только в случае первичного происхождения патологии. Если же гипертоническая болезнь является осложнением других заболеваний, симптоматика развивается неспецифическая.
Общие симптомы артериальной гипертензии 3 ступени:
- Резкая, невыносимая головная боль, локализованная в области затылка, височной и теменной зоне.
- Дезориентация в пространстве. Повышение АД приводит к дисфункции вестибулярного аппарата, в результате чего больному сложно ориентироваться в пространстве.
- Звон, шум в ушах.
- Слабость, сонливость или, наоборот, гиперактивность. В последнем случае больной сильно перевозбужден, ему сложно расслабиться, заснуть даже при сильной усталости и плохом самочувствии.
- Ухудшение памяти, заторможенность мышления. Больной не всегда может следить за смыслом разговора, часто забывает недавно произошедшие события.
- Аритмия. Проявляется учащенным или, наоборот, патологически редким сердцебиением.
При хроническом течении гипертонической болезни симптоматика смазывается. Боль в голове почти исчезает и дает о себе знать лишь периодически. Другие подозрительные симптомы могут полностью отсутствовать.
Методы лечения
В связи с относительно благоприятным прогнозом при бессимптомных аневризмах левого желудочка (ЛЖ), показания к хирургическому лечению у таких пациентов относительны. Тем не менее, у пациентов, которым показана хирургическая реваскуляризация миокарда (АКШ), в некоторых случаях необходимо выполнять хирургическое восстановление правильной формы левого желудочка.
Хирургическое лечение абсолютно показано пациентам, у которых в результате инфаркта миокарда появилась дисфункция ЛЖ с участками акинезии и дискинезии его стенок и закономерным увеличением объема ЛЖ: > 80 мл / м2 при сокращении и > 120 мл / м2 в момент расслабления, а также при угрозе разрыва аневризмы и в случае тромбоэмболического синдрома при тромбированных аневризмах.
При правильном профессиональном подходе, внимательном изучении функции ЛЖ по данным ЭхоКГ, оценке формы и локализации аневризмы, фракции выброса сокращающейся (уцелевшей) части ЛЖ – операция по устранению левожелудочковой аневризмы является вполне оправданной, так как впоследствии снижается напряжение в стенке ЛЖ, мышечные волокна вновь направляются в правильную сторону, возрастает систолическая и улучшается диастолическая функция ЛЖ.
Относительные противопоказания: крайне высокий риск анестезии, отсутствие «живого» миокарда за пределами аневризмы, низкий сердечный индекс.
При хирургическом лечении аневризмы ЛЖ выполняется стандартный доступ путем срединной стернотомии. Аппарат искусственного кровообращения подключается как для АКШ, для удобства устанавливается дренаж ЛЖ через правые легочные вены. После кардиоплегии участок аневризмы выглядит как белесая, фиброзная площадка, впалая в полость левого желудочка. Выполняется разрез аневризмы вдоль передней нисходящей артерии, отступая от нее не менее 1,5 см. Имеющийся в полости тромб удаляется, исключая оставление даже очень мелких фрагментов. Часто такие операции сопровождаются вмешательством на митральном клапане, а также шунтированием передней нисходящей артерии и других артерий при наличии показаний. Оценив объем резецированного участка приступают к ремоделированию и восстановлению геометрии ЛЖ. Методик для этого предложено много, ниже мы приведем основные из них. После завершения хирургических манипуляций на сердце, выполняется важный процесс изгнания воздуха из полостей сердца, следом к сердцу пускают кровоток, снимая зажим с аорты, и через пару минут происходит восстановление сердечной деятельности. Окончание сеанса искусственного кровообращения для оперированного ЛЖ может стать настоящим испытанием и потребовать применение до трех инотропных и вазопрессорных препаратов, а также внутриаортальной баллонной контрапульсации.
4.Лечение
Как показывает статистический анализ накопленных в мире данных, консервативные методы (медикаментозные, диетологические и пр.) значительно менее эффективны, чем активная терапия, и могут применяться лишь как вспомогательные, предоперационные, поддерживающие меры, а также в качестве паллиативного лечения при наличии противопоказаний к хирургическому вмешательству. Оперативная коррекция почечной артериальной гипертензии в большинстве случаев приносит стойкий и выраженный положительный результат и существенно увеличивает продолжительность жизни таких больных. Производится полостная, эндоскопическая или чрескожная операция (в зависимости от клинических характеристик конкретного случая) по восстановлению проходимости стенозированных артерий, устранению врожденных дефектов, или же по удалению пораженной и не функционирующей почки полностью, что в ряде случаев является единственным эффективным ответом. Примерно треть больных в дальнейшем может не принимать поддерживающие гипотензивные препараты.
Риски 1-4 при ГБ крайнего этапа
В зависимости от вероятности развития осложнений, угрожающих здоровью и жизни больного, в кардиологической практике различают 4 фактора риска, у каждого из которых свои особенности и характер течения.
Риск 1 (низкий)
Развивается крайне редко при артериальной гипертензии 3 стадии. Зачастую диагностируется у пациентов, которые только встретились с патологией. Своевременное лечение и коррекция образа жизни помогают контролировать состояние и предупредить более серьезные осложнения. При гипертонической болезни, протекающей на последней стадии, такое состояние в принципе невозможно, потому что болезнь все время дает о себе знать и протекает почти всегда непредсказуемо.
Риск 2 (средний)
Средний риск тоже нехарактерен для гипертонической болезни, протекающей на 3 стадии. В этом случае опасность развития осложнений со стороны сердечнососудистой системы, а также поражение органов-мишеней не превышает 10 – 12%. Средний риск чаще встречается при антериальной гипертензии 1 – 2 стадии при условии наличия нескольких факторов, под влиянием которых исход болезни может ухудшиться.
Риск 3 (высокий)
Чтобы сохранить жизнь и здоровье больного, необходима регулярная медикаментозная терапия и изменение образа жизни. Риск 3 степени все еще не смертельный приговор, но уже и не указание на благоприятный исход заболевания.
Риск 4 (крайне высокий)
Риск 4 при гипертоническом заболевании 3 стадии – это наиболее вероятная картина течения патологии на данном этапе прогрессирования. Вероятность тяжелых осложнений и летального исхода находится в пределах 30 – 50% и выше. Комплексная медикаментозная терапия и регулярный контроль АД помогут снизить показатель до 25 – 30%, однако гарантировать стопроцентную выживаемость врачи не смогут.
При крайне высоких рисках развиваются тяжелые осложнения, сопровождающиеся поражением органов-мишеней. Смена схемы терапии проводится регулярно, в среднем 2 – 4 раза в год. На период лечения пациенту показана госпитализация. В условиях стационара врач сможет наблюдать за динамикой лечения и при необходимости вносить коррективы.
Принципы лечения
Схема и характер лечения такой патологии как вертебро-базилярная недостаточность должны определяться только компетентным врачом. При этом от оперативности начала лечения во многом зависит не только устранение симптомов патологии, приносящих серьезный дискомфорт, но и предотвращение крайне опасных для жизни состояний.
При ВБН, развившемся на фоне шейного остеохондроза, основное лечение заключается в устранении первопричины. Такая терапия включает в себя:
- системный прием лекарственных препаратов;
- физиотерапевтические мероприятия;
- проведение лечебного массажа шеи;
- регулярное выполнение гимнастики для шеи;
- уменьшение нагрузок на шейный отдел;
- вытяжение позвонков;
- соблюдение диеты и здорового образа жизни;
- мануальную терапию.
В том случае, когда вертебро-базилярная недостаточность сопровождается повышенным артериальным давлением, его контроль в обязательном порядке должен производиться на ежедневной основе. Также нормализация показателей производится с помощью диуретиков. энгибиторов АПФ, а также препаратов, выполняющих блокаду кальциевых каналов. При необходимости снизить уровень холестерина в крови, провоцирующего закупорку сосудов, часто назначаются такие статины, как Ловастатин, Симвастатин или Аторвастатин.
Основными препаратами, обеспечивающими нормализацию кровообращения головного мозга, при лечении ВБН, являются:
Когда патология сопровождается стойким ухудшением памяти и сильными головокружениями, врач может назначить Пирацетам, Глицин, Церебролизин, Актовегин либо Семакс. А для общего укрепления организма пациенту назначаются витамины группы В. Чаще всего в данной ситуации используются препараты Мильгамма и Комбилипен.
Нормализация общего состояния пациента при наблюдающейся лабильности настроения производится путем приема антидепрессантов и снотворных препаратов.
Дополнительные методы лечения
Наиболее эффективными процедурами при лечении вертебро-базилярной недостаточности, возникающей на фоне шейного остеохондроза, являются электрофорез, ультразвук, лазерная терапия и магнитотерапия.
Для устранения болей, укрепления шейных мышц и возобновления подвижности шеи, пациенту назначается индивидуальная лечебная гимнастика. Упражнения, частота их использования и количество определяются только лечащим врачом на основании общего состояния пациента.
Обязательным элементом терапии является применение хондропротекторов. Препараты данной группы могут быть как в виде таблеток или уколов, так и в форме гелей, мазей и растворов. Наиболее эффективными из них являются лекарственные средства:
Курс лечения хондропротекторами обычно длится около 1,5-2 месяцев, а при необходимости повторяется. Такой большой срок лечения обусловлен медленным воздействием препаратов которые производят накопление строительных микроэлементов внутри организма.
В том случае, когда консервативные методы лечения не дают стойких положительных результатов, и пациент постоянно страдает от интенсивных головокружений, назначается хирургическое разрешение проблемы. В ходе оперативного вмешательства проводится ангиопластика, шунтирование, а также установка протезов.