Фибрилляция предсердий: что делать, как лечить?
Содержание:
- Мерцательная аритмия. Восстанавливать или не восстанавливать синусный ритм
- Лечение тахиаритмий
- Что такое пароксизмальная форма фибрилляции предсердий
- Диагностика
- Лечение фибрилляции предсердий
- Причины мерцательной аритмии
- Симптомы фибрилляции предсердий
- Медикаментозное лечение мерцательной аритмии
- Классификация фибрилляции предсердий (ESCGuidlines):
- Диагностика мерцательной аритмии
- Факторы риска и причины мерцательной аритмии
Мерцательная аритмия. Восстанавливать или не восстанавливать синусный ритм
Восстанавливать или не восстанавливать нормальный синусный ритм – один из основных вопросов на который придется ответить как врачу, так и пациенту. При всей кажущейся простоте, все не так однозначно
Следует знать, что основная проблема не столько восстановить синусный ритм, сколько его удержать длительное время.
Если мерцательная аритмия держится более года, то вероятность удержания синусного ритма после его восстановления минимальна, и с высокой долей вероятности Вам не предложат кардиоверсию.
Если размеры левого предсердия значительно выше нормы, то вероятность удержать синусный ритм низка.
Наличие некоррегированных пороков сердца, являющихся причиной возникновения мерцательной аритмии (например, ревматический стеноз митрального клапана) лишают смысла попытки восстановить синусный ритм.
Существующие декомпенсированные заболевания, например, выраженная сердечная недостаточность, гипертиреоз не позволят длительно удерживать восстановленный синусный ритм.
ВАЖНО: даже успешное восстановление синусного ритма не позволит Вам отказаться длительной медикаментозной терапии, включая антикоагулянтную.
Т.о. основными критериями к выбору тактики восстановления синусного ритма является оценка вероятности его удержания и влияние существующей мерцательной аритмии на качество жизни пациента.
Лечение тахиаритмий
При любом нарушении ритма следует учитывать и исключать влияние таких состояний как: наличие тиреотоксикоза, злоупотребление алкоголя, курение, нарушение водно-электролитного баланса и др., а также наличие заболеваний сердца, которые могут вызывать и поддерживать тахиаритмии.
Существует несколько способов лечения тахиаритмий:
-
1. Антиаритмическая терапия (при постоянном приеме медикаментов).
-
2. Электрофизиологические методики:
-
кардиоверсия/дефибрилляция;
-
электрокардиостимуляция;
-
катетерная аблация очага аритмии.
Достаточно эффективным и радикальным методом лечения является катетерная аблация (деструкция) очага аритмии. Операция, в среднем, длится около 1 часа, и через сутки пациент может быть выписан из стационара.
Выбор способа лечения пациента осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Всероссийского научного общества аритмологов, Всероссийского научного общества кардиологов. Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным с учетом неизвестного характера, механизма и причин тахикардий.
В кабинете рентгенэндоваскулярной диагностики и лечения Клиники высоких медицинских технологий им. Н. И. Пирогова проводится диагностика данного вида НРС и катетерная аблация при всех видах тахикардий.
Записаться на консультацию к врачу — аритмологу Вы можете по тел. 8 812 676-25-25 или заполнив форму ниже
Что такое пароксизмальная форма фибрилляции предсердий
В медицине фибрилляцией предсердий называют несогласованные возбуждения миокарда предсердий до 350–700 раз в минуту без полноценного их сокращения. В зависимости от конкретного показателя частоты под термином «мерцательная аритмия» подразумевают две формы предсердных аритмий:
- Мерцание предсердий. При ней по миокарду хаотично распространяются импульсы высокой частоты. Чрезвычайно быстро и несогласованно сокращаются только отдельные волокна.
- Трепетание предсердий. В этом случае волокна сердечной мышцы сокращаются медленнее по сравнению с фибрилляцией (мерцанием) – до 200–400 раз в минуту. Предсердия все же работают, но к желудочковому миокарду доходит только часть их импульсов. В результате они работают медленнее. Нарушения гемодинамики при таком виде фибрилляции менее значительны.
Импульсы воздействуют не на все мышечные волокна сердца, из-за чего происходит нарушения работы отдельных сердечных камер. Такая форма нарушения ритма составляет 2% от всех видов аритмий. Фибрилляция предсердий бывает нескольких видов:
- впервые выявленной – характеризуется первым в жизни возникновением вне зависимости от продолжительности и тяжести;
- пароксизмальной (переменной) – врачи обнаруживают ее, если сбои в работе сердца длятся не более недели;
- персистирующей – эта форма не заканчивается самопроизвольно в течение недели и требует медикаментозного лечения;
- длительно персистирующей – продолжается больше 1 года даже при выбранном методе коррекции ритма;
- постоянной – характеризуется хроническим течением, при которых попытки восстановить ритм оказались безуспешными.
Приступы пароксизмальной фибрилляции чаще прекращаются в течение 2 суток. Когда нарушения ритма сохраняются на протяжении более недели, диагностируется уже постоянная мерцательная аритмия. Пароксизм фибрилляции предсердий имеет отдельный код по МКБ-10 – I 48.0. Он считается начальной стадией, поскольку без лечения приводит к хроническим нарушениям сердечного ритма.
Диагностика
Если приходится испытывать какие-либо из приведенных симптомов, нужно, как только предоставится возможность, обязательно связаться со своим врачом. Даже если симптомы исчезают, должно быть проведено физическое обследование больного с последующим контролем работы сердца.
Иногда нет никаких признаков болезни. В таких случаях врач сможет диагностировать проблему с помощью дополнительных методов диагностики по типу ЭКГ или эхоКГ.
Электрокардиография (ЭКГ) — это простой и безболезненный тест, который включает в себя наличие датчиков, прикрепленных к коже на руках, ногах и грудной клетке. Датчики обнаруживают электрические сигналы, исходящие от сокращающегося сердца. Результат исследования передается на монитор и тогда врач определяет имеющиеся проблемы в сердечной деятельности. Тест ЭКГ обычно занимает всего несколько минут.
Эхокардиография (эхоКГ) использует звуковые волны, чтобы создать изображение сердца в цифровом формате. Показывает различные структурные изменения сердца, особенно хорошо диагностируются пороки клапанов.
Рентгенография органов грудной клетки (РГ ОГК) — выполняется для поиска признаков сердечно-сосудистых заболеваний, в частности, могут изменяться контуры сердца и его поперечный размер.
Анализы крови, используемые для поиска признаков других заболеваний, которые могут вызвать фибрилляцию
Стресс-тест, с помощью которого врачи проверяют работу сердца до и после выполнения физического упражнения (на беговой дорожке, на велосипеде).
Холтеровский мониторинг — проводится с использованием переносного устройства, которое измеряет и записывает активность сердца на протяжении одного-двух дней.
Монитор событий — портативная ЭКГ, которая измеряет активность сердца в течение нескольких недель или нескольких месяцев.
Чреспищеводная эхокардиография (ЧП эхоКГ) — является наиболее чувствительным и специфическим методом обнаружения тромбов в легочной артерии, которые являются потенциальным источником системной эмболии при ФП. Может использоваться для определения сроков кардиоверсии или выполняться перед катетерной абляцией. Также позволяет выявить особенности, связанные с повышенным риском тромбоэмболии легочной артерии, в том числе снижение скорости кровотока по легочной артерии, спонтанный контраст сосудов и атерому аорты. В 5% — 15% больных с ФП, ЧП эхоКГ позволяет выявить легочною эмболию или тромб легочной артерии еще на этапе планирования кардиоверсии.
Лечение фибрилляции предсердий
Выбор тактики направлен на восстановление и поддержание синусового ритма, предотвращение повторных приступов фибрилляции предсердий, контроль частоты сердечных сокращений, профилактику тромбоэмболических осложнений.
Для купирования пароксизмов мерцательной аритмии эффективно применение «Новокаинамида» (внутривенно и внутрь), «Кордарона» (внутривенно и внутрь) и «Пропанорма» (внутрь). При отсутствии эффекта от лекарственной терапии прибегают к электрической кардиоверсии, купирующей пароксизм в 90% случаев.
При аритмии, продолжающейся более 48 часов, возрастает риск тромбообразования, поэтому назначается «Варфарин».
Для предотвращения повторного развития приступов мерцательной аритмии после восстановления синусового ритма назначаются противоаритмические препараты: «Кордарон», «Соталекс», «Пропанорм» и др.
При установлении хронической формы мерцательной аритмии назначается постоянный прием β-адреноблокаторов («Атенолола», «Эгилока», «Конкора»), «Дигоксина», антагонистов кальция («Дилтиазема», «Верапамила») и «Варфарина».
При часто повторяющихся приступах мерцательной аритмии или при постоянной ее форме возможно выполнение радиочастотной аблации AV-узла с созданием полной поперечной блокады и имплантацией постоянного электрокардиостимулятора.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Прокаинамид (антиаритмический препарат). Режим дозирования: внутривенно струйно медленно в дозе 1000 мг в течение 8-10 мин (10 мл 10% раствора разводят до 20 мл 0,9% раствором хлорида натрия) или капельно на 100,0 мл 0,9% раствора хлорида натрия. В момент восстановления синусового ритма введение препарата прекращают.
- Амиодарон (антиаритмический препарат). Режим дозирования: внутривенно в виде болюса из расчета 5 мг на 1 кг массы тела, а затем продолжают вводить капельно в дозе 50 мг/ч.
- Пропафенон (антиаритмический препарат). Режим дозирования: внутрь, в дозе 0,15 г 3-4 раза в сутки или по 0,3 г 3 раза в сутки в качестве профилактического антиаритмического лечения.
- Этацизин (антиаритмический препарат). Режим дозирования: внутрь, в дозе 0,025-0,05 г 3-4 раза в сутки в качестве профилактического антиаритмического лечения.
Причины мерцательной аритмии
Мерцательная аритмия возникает на фоне различных заболеваний самого сердца, а также других органов и систем.
Заболевания и состояния, течение которых может осложниться мерцательной аритмией:
- Ишемическая болезнь сердца.
- Пороки сердца (чаще митрального клапана).
- Синдром слабости синусового узла, синдром Вольфа-Паркинсона-Уайта
- Гипертоническая болезнь.
- Сахарный диабет.
- Острое или хроническое отравление организма алкоголем. Такое поражение сердца называется алкогольной миокардиодистрофией.
- Тиреотоксикоз.
- Электролитные нарушения. Чаще всего это — недостаток в организме калия и магния.
Как и все другие нарушения ритма, в очень редких случаях мерцательная аритмия может быть «беспричинной» (идиопатической). Об этой форме можно говорить только в том случае, если после тщательного обследования не выявлено никаких заболеваний, которые могли бы вызвать аритмию.Иногда достаточно незначительного воздействия, чтобы возник приступ. В некоторых случаях выявляется четкий круг причин, которые провоцируют приступ мерцательной аритмии. Вот лишь часть из них: эмоциональная и физическая нагрузка, обильный прием пищи, употребление алкоголя, кофе.Если вы заметили некоторые закономерности, предшествующие приступу, то не забудьте сообщить о них врачу. Это может повлиять на выбор правильного лечения.
В последнее время большое внимание уделяется роли нервной системы при мерцательной аритмии. Выяснилось, что повышенная активность отдельных ее звеньев может вызывать приступ
Если приступ провоцируется парасимпатическим звеном нервной системы — это вагусный тип мерцательной аритмии. Если же в этом виновно симпатическое звено — это гиперадренэргический тип.
В зависимости от участия нервной системы выделяют два типа мерцательной аритмии: вагусный и гиперадренэргический
Признаки вагусного типа
- Данный тип чаще встречается у мужчин.
- Приступы начинаются в ночное время или во время приема пищи.
- Способствует появлению приступа: покой, горизонтальное положение тела, обильный прием пищи, наклоны туловища, ношение тесного воротничка, туго завязанного галстука и шарфа, сильное затягивание живота поясом, а также вздутие живота.
- Аритмия не возникает при физической нагрузке и эмоциональном напряжении.
Признаки гиперадренэргического типа
- Данный тип чаще встречается у женщин.
- Приступы чаще возникают по утрам, после пробуждения ото сна либо в течение дня, по вечерам.
- Провоцируют аритмию физическая нагрузка или эмоциональное напряжение, стресс.
- Аритмия проходит во время отдыха, успокоения, при переходе в горизонтальное положение.
Симптомы фибрилляции предсердий
Жалобы могут сильно отличаться у разных людей. Иногда она не вызывает каких-либо симптомов, и человек совершенно не осознает, что частота сердечных сокращений нерегулярна. У других же пациентов проявления аритмии очень выражены и существенно ограничивают повседневную активность.
Симптомы фибрилляции предсердий могут возникать внезапно и только изредка или быть постоянными. Она может начаться внезапно и длиться от нескольких секунд и дольше.
В связи с этим различают формы фибрилляции предсердий:
- Пароксизмальная — короткие эпизоды длительностью до семи дней, сменяют периоды нормального сердцебиения.
- Постоянная — фибрилляция предсердий длится более одного года.
- Персистирующая — эпизоды длительностью более семи дней, сменяют периоды нормального сердцебиения.
Медикаментозное лечение мерцательной аритмии
Прежде всего, необходимо выявить главную причину мерцательной аритмии.
Чтобы вылечить мерцательную аритмию, по возможности необходимо устранить ее основную причину.
Подходы к лечению постоянной и пароксизмальной форм мерцательной аритмии различны. Рассмотрим их.
Лечение пароксизмальной формы мерцательной аритмии
Лечение пароксизмальной формы мерцательной аритмии можно разделить на профилактику приступа (пароксизма) и действия во время возникшего пароксизма.
Рекомендуемые профилактические меры
- Лечить заболевание, послужившее причиной аритмии.
- Восполнять недостаток калия и магния в организме. Эти электролиты усиливают действие друг друга: магний способствует проникновению калия внутрь клетки. Поэтому сочетание их в препаратах (панангин, аспаркам и др.) более эффективно. Нельзя забывать об овощах и фруктах с богатым содержанием этих элементов (тыква, кабачки, арбузы, бананы, изюм, курага).
- Профилактика специальными противоаритмическими препаратами, которые подбираются индивидуально.
- Если доказано участие нервной системы в возникновении приступа, полезны следующие мероприятия:
При вагусном типе:
- Устранение вздутия живота, запоров.
- Рекомендуется избегать резких поворотов, наклонов туловища.
- Некоторое ограничение объема употребляемой пищи.
- После еды рекомендуется находиться в вертикальном положении, не есть на ночь.
- У тучных людей большое значение имеет постепенное снижение массы тела.
- Если нет противопоказаний, назначают препараты, подавляющие активность блуждающего нерва.
При гиперадренэргическом типе:
- Избегать эмоционального напряжения. Эта рекомендация выглядит очень простой, но когда дело доходит до практики, она становится трудновыполнимой. Если приступы наблюдаются по утрам, уместен профилактический прием успокоительного на ночь (настой валерианы, пустырника, пиона и т.п.).
- Более продолжительный отдых. Просто необходимо увеличить время ночного сна. Это мероприятие может в конечном счете заменить лекарства, не пренебрегайте им. Возможен отдых в дневное время.
- Полезно проконсультироваться у врача лечебной физкультуры по поводу правильной организации физической активности.
- Ограничение употребления кофе, крепкого чая, спиртных напитков, курения.
Для прерывания возникшего пароксизма мерцательной аритмии врач индивидуально подбирает антиаритмический препарат. Если лекарственная терапия неэффективна, то синусовый ритм восстанавливают с помощью электроимпульсной терапии.
Лечение постоянной формы мерцательной аритмии
Несмотря на то, что мерцательная аритмия стала постоянной, обсуждается возможность восстановления синусового ритма. Это — ответственное решение. Для определения дальнейшей тактики врачебной тактики собирается консилиум. Врачи еще и еще раз сообща обсуждают все «за» и «против».
При мерцательной аритмии важно обеспечить достаточное кровоснабжение внутренних органов. Определяющим моментом является частота сокращения желудочков
Она может быть слишком быстрой или наоборот слишком медленной.
Частое сокращение желудочков замедляют. Как уже несколько раз говорилось, предсердия и желудочки разделяет атриовентрикулярный узел и от него зависит, какое количество сигналов пройдет к желудочкам. Созданы препараты, которые влияют на атриовентрикулярный узел и заставляют его пропускать меньше импульсов. С их помощью можно регулировать частоту сердечных сокращений.
Бороться со слишком медленным сокращением желудочков медикаментозными средствами гораздо сложнее. В этом случае чаще используются хирургические методы лечения.Нельзя забывать о таком осложнении мерцательной аритмии, как образование тромбов. Чтобы остановить этот неблагоприятный процесс, больным с постоянной формой мерцательной аритмии назначают лекарства, которые уменьшают свертывание крови и препятствуют образованию тромбов.
Например, прием аспирина помогает предотвратить тромбообразование. Но подобрать дозу и режим приема аспирина может только врач.
Классификация фибрилляции предсердий (ESCGuidlines):
- Пароксизмальная форма – внезапно появляющаяся ФП, продолжительностью от нескольких минут до 7 суток, восстанавливается самостоятельно (чаще в течение 24-48 часов).
- Персистирующая форма – мерцательная аритмия продолжительностью от 7 суток до 1 месяца. Самостоятельно не восстанавливается, но имеются показания и возможность кардиоверсии.
- Длительно персистирующая форма – продолжающаяся более 1 месяца фибрилляция предсердий, сохраняющаяся или рецидивирующая, несмотря на попытки кардиоверсии.
- Постоянная форма – мерцательная аритмия при которой кардиоверсия противопоказана, не проводилась, или оказалась безуспешной.
Распространенность мерцательной аритмии составляет 6% у людей пожилого и старческого возраста и около 2% среди всей популяции. У 6 — 10% пациентов с ИБС заболевание осложняется фибрилляцией предсердий, а у больных с митральным пороком сердца, нуждающихся в оперативном лечении, мерцательная аритмия развивается в 60-80% случаев. Наблюдения свидетельствуют о значительном увеличении частоты развития данной аритмии.
У пациентов с фибрилляцией предсердий летальность примерно в 2 раза выше, чем у больных с синусовым ритмом. Диссоциация работы предсердий и желудочков ведет к снижению сердечного выброса на 20-30% из-за отсутствия предсердного вклада в сердечный выброс, а также неполноценного наполнения кровью левого желудочка. Таким образом, длительно существующая фибрилляция предсердий приводит к развитию дилатационной кардиомиопатии, которая сопровождается расширением полостей сердца, выраженной систолической дисфункцией левого желудочка (снижение фракции выброса), возникновением митральной и трикуспидальной регургитации (обратный заброс крови), что ведёт к нарастанию сердечной недостаточности.
Наличие фибрилляции предсердий ведет к застою крови и тромбообразованию в ушке левого предсердия с высоким риском закупорки артерий головного мозга,магистральных артерий верхних и нижних конечностей (большой круг кровообращения), и сосудов кровоснабжающих внутренние органы. Каждый шестой инсульт происходит у больного с мерцательной аритмией. Риск возникновения такого осложнения у больных с фибрилляцией предсердий в 5 — 7 раз выше, чем у людей без аритмии. У больных с пороками сердца ревматической этиологии, осложненными фибрилляцией предсердий, риск развития острого нарушения мозгового крообращения (ОНМК) в 17 раз выше, чем у пациентов без мерцательной аритмии.
Диагностика
Основным методом диагностики мерцательной аритмии является электрокардиография (ЭКГ) и холтеровское мониторирование – непрерывная длительная (в течение 1 – 7 суток) запись ЭКГ.
В случае подтверждения диагноза ФП и определения показаний к эндоваскулярной катетерной аблации ФП пациенту проводится электрофизиологическое исследование (ЭФИ) с выявлением зон эктопических очагов и построением карты этих зон.
Диагностика мерцательной аритмии
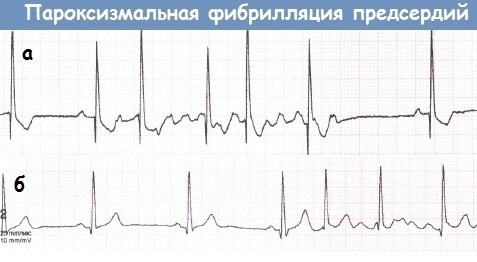
При подозрении на мерцательную аритмию одной из основных диагностических задач является документирование этой аритмии, т.е. ее выявление на обычной электрокардиограмме или на длительном мониторинге ЭКГ.
При длительно существующей мерцательной аритмии или обращении в момент приступа – достаточно зарегистрировать ЭКГ и подтвердить наличие данного вида аритмии.

Обратите внимание: красные стрелки указывают на разное расстояние между желудочковыми сокращениями. Черные стрелки на т.н
волны f, т.е. отсутствие на ЭКГ признаков нормального сокращения предсердий. О нормальных показателях ЭКГ подробно написано здесь
При пароксизмальных формах, когда аритмия внезапно возникает и внезапно, быстро и самостоятельно проходит, может потребоваться суточных мониторинг ЭКГ (т.н. холтеровский мониторинг), и, возможно, неоднократно. В особо сложных случаях врач может предложить электрофизиологическое исследование сердца (ЭФИ).
Все иные исследования при мерцательной аритмии направлены на выбор тактики лечения, их мы рассмотрим ниже
Факторы риска и причины мерцательной аритмии
Артериальная гипертензия: по данным различных исследований обнаруживается примерно у 2/3 всех пациентов с мерцательной аритмией. Вероятность мерцательной аритмии выше и при недостаточном (неэффективном) лечении артериальной гипертензии. Информация об артериальной гипертензии (артериальной гипертонии) для пациентов представлена по этой ссылке
Хроническая сердечная недостаточность: мерцательная аритмия обнаруживается у 5-50% пациентов с сердечной недостаточностью. Распространенность мерцательной аритмии увеличивается при клиническом прогрессировании сердечной недостаточности, у пациентов сердечной недостаточностью высоких градаций выявляется почти в 50% случаев.
Клапанная патология сердца: особенно, стеноз и регургитация на митральном клапане, которые вызывают перегрузку левого предсердия давлением или объемом и, таким образом, провоцируют мерцательную аритмию. Вклад умеренной патологии клапанов сердца в развитие мерцательной аритмии менее ясен, однако, некоторая степень поражений клапанного аппарата выявляется примерно у 30% с данной патологией.
Кардиомиопатии.
Генетические причины
Дефект межпредсердной перегородки: у 10-15% пациентов с таким пороком сердца выявляется мерцательная аритмия.
Другие пороки сердца и оперативные вмешательства, приводящие к изменению анатомии предсердий.
Ишемическая болезнь сердца: 20% случаев среди пациентов с мерцательной аритмией.
Нарушение функции щитовидной железы (Подробная информация: гипотиреоз и гипертиреоз)
Ожирение выявляют у 25% больных с диагнозом мерцательная аритмия
Ночное апноэ ассоциировано с повышением внутрипредсердного давления и дилатацией и может предрасполагать к развитию мерцательной аритмии
Сахарный диабет, как состояние, требующее лечения, обнаруживается у 20% пациентов с мерцательной аритмией.
Хроническая обструктивная болезнь легких (ХОБЛ) выявляется у 10-15% пациентов с мерцательной аритмией.
Хроническая почечная недостаточность (ХПН) встречается у 10-15% пациентов с мерцательной аритмией. ХПН повышает риск сердечно-сосудистых осложнений.
ХПН, сахарный диабет и ХОБЛ встречаются еще чаще у пациентов с постоянной фибрилляции предсердий.