Что такое эпидуральная анестезия и 9 самых распространенных мифов о ней
Содержание:
- Физиология эпидуральной анестезии
- Стоимость
- Противопоказания.
- Гель для родов
- Особенности техники ингаляционного наркоза у детей
- Послеоперационный период
- Что такое эпидуральная анестезия?
- Особенности боли в родах
- Альтернативы
- Виды региональной анестезии
- Эпидуральная анестезия
- Кому процедура противопоказана?
- Как еще облегчить роды
- Ведение последового периода
- Диагностика
Физиология эпидуральной анестезии
ЭП заполнено рыхлой соединительной тканью, которая окружает эпидуральные вены и корешки спинномозговых нервов. При введении раствора местного анестетика в ЭП имеет место диффузия через муфты твердой мозговой оболочки спинномозговых нервов в цереброспинальную жидкость.
При ЭА возможны варианты от анальгезии со слабой двигательной блокадой до глубокой анестезии с полной двигательной блокадой. Необходимая интенсивность анестезии достигается подбором концентрации и дозы анестетика.
Нервный корешок составляют волокна различных типов, поэтому начало действия анестезии не будет одномоментным. Существует 3 типа волокон: А (α, β, γ, δ), В и С.
Первыми блокируются волокна типа В и С (т.к. они более тонкие), а затем А. При этом миелинизированные волокна блокируются раньше, чем немиелинизированные.
Поскольку имеет место диффузия и разведение местного анестетика, то полная блокада наиболее резистентных волокон может и не наступить.
В результате граница симпатической блокады (о которой судят по температурной чувствительности) может проходить на 2 сегмента выше, чем граница сенсорной блокады (болевая и тактильная чувствительность), которая, в свою очередь, на 2 сегмента выше границы двигательной блокады.
| Тип волокна | Функция | Диаметр, мкм | Миелинизация | Чувствительность к блокаде |
| Аα | Проприоцептивная чувствительность, двигательная активность | 12-20 | полная | + |
| Аβ | Тактильная чувствительность | 5-12 | полная | ++ |
| Аγ | Контрактильная чувствительность | 3-6 | полная | ++ |
| Аδ | Температурная чувствительность, быстрое проведение боли | 2-5 | полная | +++ |
| В | Симпатические преганглионарные волокна | 1-3 | слабая | ++++ |
| С | Симпатические постганглионарные волокна, медленное проведение боли | 0,3-1,3 | нет | ++++ |
Стоимость
Часто женщины интересуются, платная ли такая анестезия, нужно ли за нее что-то доплачивать отдельно. Если роды проходят в частной клинике, по договору оказания медицинских услуг, то процедура это платная. Стоимость ее балансирует от 7 до 15 тысяч рублей в зависимости от региона и от конкретной клиники. Точную стоимость можно выяснить предварительно, во время заключения договора на роды.
В государственных родильных домах и перинатальных центрах, которые принимают рожениц по полису ОМС, эпидуральная анестезия полностью бесплатна. Она может быть применена в любой момент родов, по просьбе роженицы или рекомендации ведущего роды врача.

Противопоказания.
Использование эпидуральной анальгезии и анестетика считается безопасным и эффективным в большинстве ситуаций. Эпидуральная анальгезия противопоказана людям с такими осложнениями, как целлюлит возле места инъекции или тяжелая коагулопатия. В некоторых случаях он может быть противопоказан людям с низким уровнем тромбоцитов, повышенным внутричерепным давлением или пониженным сердечным выбросом . Из-за риска прогрессирования заболевания он также потенциально противопоказан людям с уже существующим прогрессирующим неврологическим заболеванием. Некоторые сердечные заболевания, такие как стеноз аортального или митрального клапанов, также являются противопоказанием к использованию эпидурального введения, например, низкое кровяное давление или гиповолемия . Эпидуральная анестезия обычно не применяется у людей, получающих антикоагулянтную терапию, поскольку она увеличивает риск осложнений после эпидуральной анестезии.
Гель для родов
В последнее время у будущих мам возникает огромное количество вопросов по поводу использования геля в родах. Эффективен ли он в качестве препарата, облегчающего родовую деятельность и насколько активно применяется в родильных домах?
Элеонора Федотова, зам. главврача по родовспоможению 1-й ГКБ Минска:
— Прежде всего использование геля направлено не на обезболивание родов, а на уменьшение родового травматизма мягких тканей родовых путей, влагалища, промежности. И надо сказать, что с точки зрения доказательной медицины применение геля в родах имеет незначительные, минимальные преимущества. Но если женщина убеждена, что ей это необходимо, то почему бы нет? Пожалуйста, приносите гель с собой в роддом. Акушеры с радостью используют любую, даже незначительную возможность снижения травматизации женщины. Ведь главное, чтобы впечатления от родов у нее остались такими, чтобы ей захотелось вновь повторить этот опыт.

Особенности техники ингаляционного наркоза у детей
Из-за слабости дыхательной мускулатуры дети труднее преодолевают сопротивление дыханию, создаваемое во время общей анестезии наркозным аппаратом как в фазе вдоха, так и в фазе выдоха. Поэтому у детей чаще используют такие способы циркуляции газов,
которые вызывают минимальное сопротивление дыханию. При масочном наркозе применяют полуоткрытый способ за счет применения клапана на адаптере наркозного аппарата. При эндотрахеальном наркозе с искусственной вентиляцией легких (ИВЛ) полуоткрытый способ обеспечивается автоматическим нереверсивным клапаном. Принцип его работы основан на том, что во время вдувания газов в легкие клапан отделяет систему аппарат — больной от атмосферы. Во время выдоха клапан отделяет систему больной — атмосфера от наркозного аппарата. По этой причине вдох происходит из аппарата, а выдох — в атмосферу.
Рис. 6. Применение Т-образной трубки при проведении эндотрахеального наркоза по системе Эйра: а — вдох, кислородно-наркотическая смесь (направление движения указано стрелкой) от аппарата через патрубок (1) поступает к больному с помощью патрубка (2), соединенного с эндотрахеальной трубкой (3), при этом через патрубок (4) подсасывается воздух, разбавляя кислородно-наркотическую смесь; б — выдох, выдыхаемый воздух свободно через патрубок (4) уходит в атмосферу (указано стрелкой).
При проведении общей анестезии у детей до 3 лет, и в особенности до 1 года, используют бесклапанные системы вентиляции. К ним относятся системы Эйра и Риса. Проведение наркоза по системе Эйра возможно как масочным методом, так и эндотрахеальным. При ИВЛ основное место в системе Эйра занимает Т-образная трубка, соединенная одним концом с маской (или эндотрахеальной трубкой), другим — с наркозным аппаратом (источником газа), третий конец трубки открыт в атмосферу (рис. 6). При И. н. вдох осуществляется из аппарата при условии, что в открытый конец трубки подсасывается определенное количество воздуха. Оно зависит от диаметра Т-образной трубки и величины потока газа из наркозного аппарата, но обычно не превышает 20—30%. Выдох происходит в атмосферу через открытый конец трубки.
Система Риса является модификацией системы Эйра и применяется при проведении ИВЛ. На свободный конец Т-образной трубки надевают дыхательный мешок емкостью не менее 400 см3. Дно мешка соединяется с атмосферой при помощи резиновой трубки диам. 0,8—1,0 см. При вдохе эта трубка пережимается, при выдохе — открывается.
Преимущество описанных систем вентиляции у детей заключается в минимальном сопротивлении дыханию. Недостаток их связан с большими потерями влаги и тепла детьми, поэтому системы с реверсией газов у детей особенно показаны при длительной общей анестезии или ИВЛ. Чаще применяют маятниковую схему, модификацией к-рой является система Маджилла — Мейплесона, исключающая применение адсорбера. Для этого используют минутный объем вентиляции, в 2 раза превышающий расчетный (необходимый для данного больного) минутный объем.
Послеоперационный период
Специалисты контролируют состояние роженицы после того, как роды состоялись
Важно проследить, чтобы женщина отошла от наркоза без последствий. Если женщине делали общий наркоз, некоторое время после возвращения сознания она будет чувствовать себя сонной
Вероятны также:
- головокружение
- тошнота
- сухость в горле
- боль в горле
- потеря памяти на короткий период времени
- размытое зрение
Эти симптомы пройдут сами по себе спустя пару часов. Когда женщина приходит в себя полностью, ее везут в палату в профильном отделении. Если вас дольше 3-х часов беспокоит 1 или больше из выше указанных симптомов, вы должны обратиться с жалобами к своему анестезиологу.
Что касается инфекций, этот вопрос также волнует всех без исключения рожениц. В родильном отделении применяют одноразовые системы для в/в введения препаратов, шприцы и иглы. Пакеты, в которых эти приборы находятся, врачи вскрывают сразу перед применением. Пакеты с приборами стерильны. Все одноразовые приборы утилизируют сразу после родоразрешения пациентки. Эти моменты важны для профилактики инфекций.
Что такое эпидуральная анестезия?
Эпидуральная анестезия при родах — один из самых распространенных способов обезболивания. Катетер устанавливают в эпидуральное пространство в области позвоночника. Через него вводят препарат, устраняющий болевые ощущения в нижней части живота и в родовом канале. Одно из преимуществ эпидуральной анестезии в том, что вы остаетесь в сознании на протяжении всей родовой деятельности, но боли при этом не испытываете.
Боль уменьшается примерно через 10–20 минут после эпидуральной инъекции. Препарат могут вводить разными дозами и на разных временных отрезках для достижения наилучшего эффекта обезболивания.
Эпидуральную анестезию применяют, как правило, после первых сокращений матки или же позже, с развитием родовой деятельности. Большинство врачей рекомендуют вводить обезболивающее при активной родовой деятельности, когда схватки становятся сильнее, и временные промежутки между ними сокращаются.
Особенности боли в родах
При естественных родах чрезмерно сильную боль испытывают от 25 до 30% женщин. Но нужно ли ее терпеть? Все больше врачей сходятся во мнении, что при наличии современных методов обезболивания родов есть смысл ими воспользоваться.
При выборе метода анестезии в родах необходимо учитывать то, как идут проводящие пути боли у беременных женщин. Их всего три.
Дополнительные проводящие пути
Они активизируются в родах из-за стимуляции органов малого таза. За эту умеренную боль отвечают последний поясничный и первый крестцовый сегменты спинного мозга.
От тканей промежности
Эта боль появляется при растяжении тканей промежности, что неизбежно при естественных родах. За нее отвечают крестцовые сегменты спинного мозга.
Альтернативы
Если женщине по каким-то причинам противопоказана перидуральная анестезия, это еще не означает, что она вынуждена будет терпеть сильные боли. При проведении искусственных родов (кесарева) женщине сделают общий наркоз, у которого противопоказания отсутствуют в принципе. При этом внутривенно будет введен анестетик, и после такого укола пациентка просто заснет. Она не почувствует, как анестезиолог введет в трахею трахеальную трубку и подключит ее к аппарату искусственной вентиляции легких.
Степень блокады болевых ощущений при таком метода очень высокая.
Спинальная анестезия, при которой введение лекарственных средств осуществляется на более глубокий уровень – уровень субарахноидального пространства позвоночного столба, в качестве альтернативы рассмотрена быть не может, поскольку для нее действует такой же перечень противопоказаний.
Для уменьшения болевых ощущений при физиологических родах могут быть использованы внутривенные инъекции системных обезболивающих препаратов.
Виды региональной анестезии
Региональная анальгезия, вопреки существующим вокруг нее мифам и домыслам, — безопасный вид обезболивания, при котором не происходит угнетения центральной нервной системы плода, улучшается маточно-плацентарный кровоток. При использовании этого метода обезболивания возможно четко контролировать дозу лекарственного препарата, увеличивая ее по мере необходимости.
Различают несколько видов региональной анальгезии:
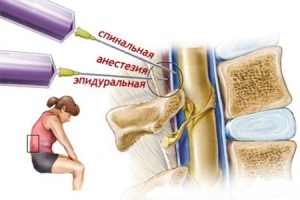
- Эпидуральная. Местный анестетик вводят в эпидуральное пространство (пространство вокруг оболочки спинного мозга). Эпидуральная анестезия обеспечивает продолжительное и качественное обезболивание родов. Эффект проявляется через 10-20 минут после инъекции, при необходимости и введение дополнительных доз лекарства его можно сохранять до конца родов. Эпидуральная анестезия тем и отличается, что анестетик допустимо вводить на протяжении достаточно длительного периода времени. Но из-за того, что иногда эпидуральная анестезия может ослабить родовую деятельность, ее применяют для обезболивания только при установившихся регулярных схватках и раскрытии шейки матки не меньше 3 см.
- Спинальная. Местный анестетик вводят в субарахноидальное пространство поясничного отдела позвоночника. В отличие от эпидуральной анестезии эффект обезболивания сохраняется непродолжительное время – от 90 до 120 минут.
- Комбинированная спинально-эпидуральная анальгезия. Сочетает преимущества обоих методов.
Эпидуральная анестезия
Преимущества
Эпидуральная анестезия абсолютно безопасна для ребенка, при ее применении полностью обезболивается и снимается чувствительность, поэтому ее часто используют в процессе операции кесарева сечения. Пациентка при этом остается в сознании, но абсолютно ничего не чувствует, однако при введении небольших доз анестетиков некоторые женщины ощущают сокращения матки.
Проводится процедура эпидуральной анестезии под местным обезболиванием области поясницы, затем врач тонкой длинной иглой вводит в позвоночник, точнее в его эпидуральное пространство, катетер, через который при необходимости вводится доза анестетика. После процедуры надо полежать пятнадцать минут, как раз за это время лекарство начнет действовать. Катетер не извлекается, пока не окончатся роды, обычно пациенткам вставать с кровати, лежать не рекомендуют, но существует и мобильная разновидность эпидуральной анестезии.
По отзывам пациенток, перенесших роды с такой разновидностью анестезии, боли практически не ощущаются, особенно если своевременно введена дополнительная доза лекарства. Однако и для этой процедуры есть строгие противопоказания:
- Различные неврологические заболевания;
- плацентарное кровотечение или любого другого генеза;
- применение антикоагулянтов или нарушение свертываемости крови.
И наконец, отказ от подобной процедуры тоже является категорическим противопоказанием.
Побочные действия
Обычно женщина, размышляющая о побочных действиях такого рода обезболивания, думает о параличе нижних конечностей, повреждении спинного нерва или остановка дыхания. Однако эти осложнения являются, скорее, исключениями. Основную опасность представляют отдаленные последствия: головные боли, сильные боли в спине, которые могут длиться месяцами. Лекарственная терапия подобных болей обычно не дает результатов и они проходят только с течением времени.
Во время действия лекарства пациентка может испытывать озноб, дрожь, снижение артериального давления и нарушение дыхания. Обо всех симптомах обязательно надо рассказать врачу, чтобы при необходимости он назначил симптоматическое лечение. Затруднение дыхания возникает в процессе эпидуральной анестезии достаточно часто. Это следствие слишком большой дозы введенного препарата и требует применения кислородной маски.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
По последним данным врачебных исследований, применение эпидуральной анестезии почти в половине случаев приводило к различным затруднениям в процессе родов. Так как роженица не может контролировать процесс родов и не понимает, когда надо тужиться. Это в сороках процентов случаев приводило к затяжным родам, наложению щипцов на головку младенца и черепно-мозговым травмам ребенка. Большая вероятность разрывов промежности и влагалища при таких родах тоже не добавляет плюсов такому обезболиванию.
С такой реакцией организма на эпидуральную анестезию сталкивается примерно сорок пять процентов женщин, подвергшихся ей. Это достаточно много и прежде чем согласиться на такую процедуру, надо все хорошо взвесить и обдумать.
Кому процедура противопоказана?
Ограничения существуют. Процедуру нельзя проводить в следующих ситуациях:
- Пациентка не дает согласие на обезболивание;
- Геморрагический шок (например, из-за кровопотери), обезвоживание;
- Определенные нарушения в свертывающей системе крови;
- Гнойное поражение кожи на спине или наличие татуировок (в месте прокола, в поясничной области);
- Индивидуальная непереносимость применяемых обезболивающих препаратов;
- Определенные патологии сердца;
- Печеночная недостаточность тяжелой степени;
- Определенные патологии нервной системы;
В сомнительных ситуациях (польза-риск) решение о проведении эпидуральной анальгезии проводится после консультирования пациентки узким специалистом (например, кардиологом, неврологом).
Как еще облегчить роды
Далеко не все женщины желают непременно рожать с применением анестезии. Однако даже в этом случае можно облегчить себе родовой процесс.
Беременность нужно планировать сильно заранее, отказавшись от всех вредных привычек, выстроив диету и режим дня, наблюдаясь у врача и стараясь по возможности избегать стрессов
До родов нужно посетить курсы подготовки в ним, где вам подробно расскажут о том, как правильно дышать и что делать, когда начнутся схватки. Такие уроки нужны для того, чтобы подготовиться не только физически, но и эмоционально
Во время схваток можно применять некоторые техники массажа: обычно о них рассказывают на курсах
Кроме того, очень важно правильно дышать и стараться не кричать, так как это забирает кислород у ребенка
Ведение последового периода
В третьем
(последовом) периоде родов происходит
отделение плаценты от стенок матки и рождение
последа. Эти процессы всегда
сопровождаются кровопотерей, не
превышающей обычно 250 мл (0,5% массы тела) и считающейся
физиологической. При нарушении
физиологического течения последового периода может возникнуть патологическое кровотечение, в связи с чем
роженица в последовом периоде должна
иаходиться под постоянным наблюдением врача и акушерки
(медицинской сестры).
Последовый
период проводится активно –
выжидательно.
Врач
и акушерка наблюдают за общим
состоянием роженицы,
окраской
кожных покровов и слизистых оболочек периодически измеряют
артериальное
давление, считают пульс. Для учета и измерения кровопотери под ягодицы роженицы подкладывают специальное
плоское продезинфицированное судно.
При
ведении последового периода
необходимо знать признаки,
свидетельствующие о полном отделении плаценты, и отмечать время их появления.
1.
Изменение формы и высоты стояния дна
матки – признак Шредера. Сразу после рождения. плода матка имеет округлую
форму дно ее находится на уровне пупка.Если наступило полное отделение
плациенты, матка вытягивается в длину, дно ее поднимается выше пупка, матка
становится уже, уплощается и нередко отклоняется вправо от средней линии.
2.
Удлинение наружного
отрезка пуповины – признак Альфельда. После полного отделения плаценты и
оболочек от стенок матки послед опускается в нижний маточный сегмент,
что приводит к удлинению
наружного
отрезка пуповины. Зажим, наложенный на
пуповину
на уровне половой щели, опускается на
10 – 12 см.
3. ПРи знак Кюстнера – Чукалова. Если наступило
полное отделение плаценты, то при надавлинании
ребром
ладони на надлобковую
область роженицы пуповина не
втягивается во влагалище. При неотделившейся или неполностью отделившейся
плаценте пуповина, напротив,
втягивается во влагалище.
В
Ряде случаев, когда задерживается рождение последа при полностью отделившейся
плаценте, применяют ручные приемы
дляя его выделения.
1.
С п о с о б Абуладзе. После опорожнения
мочевого пузыря производят осторожный массаж матки через переднюю брюшную стенку с целью усиления ее сокращения.
Затем обеими руками
захватывают переднюю брюш ную стенку, в продольную складку. После этогопредлагают
роженице
потужиться, полностью отделившийся послед обычно без затруднений рождается.
.
Способ Креде – Лазаревича.
После опорожнения
мочевого пузыря матку выводят в срединное поло
жение, осторожно проводят наружный массаж матки, чтобы усилить ее сокращение. Акушер встает
слева от роженицы лицом к ее ногам,
правой рукой захватывает матку через
переднюю брюшную стенку
таким образом, чтобы четыре пальца
располагались на задней ее стенке,
ладонь – на дне, а большой палец – на передней стенке матки
Затем производят выжимание последа,
направляя усилия правой руки вниз и кпереди. Отделившийся полностью
послед легко рождается.
Осмотр родовых путей после родов.
С целью осмотра родовых путей родильницу
перевозят на каталке в малую операционную. Внутреннюю
поверхность бедер,
наружные половые органы
обрабатывают 5% спиртовым раствором йода, под ягодицы родильницы подкладывают стерильную пеленку. Врач
и акушерка (медицинская сестра) моют руки, как перед хирургической операцией. Вначале осматривают промежность, малые
половые губы и клитор, затем приступают к осмотру влагалища и шейки матки. С
этой целью обнажают шейку матки при помощи зеркал, фиксируют шейку матки
окончательными зажимами и последовательно осматривают матку по всей окружности.
При обнаружении разрывов шейки матки или влагалища их зашивают. Затем зеркало
удаляют и осуществляют восстановление нарушенных тканей промежности и малых
половых губ.
Линию швов смазывают 5% спиртовым раствором йода. С целью обезболивания при
зашивании разрывов шейки матки, влагалища, промежности и малых половых губ
может быть использована местная инфильтрационная анестезия, пудендальная
анестезия, ангаляция закисно-кислородной смеси, а так же внутривенное введение
сомбревина.
Первые два часа после родов
родильница должна оставаться в родильном отделении под тщательным наблюдением
дежурного врача в связи возможностью возникновения гипотонического кровотечения
в раннем послеродовом периоде.
Все сведения заносятся в историю родов.
Диагностика
Алгоритм диагностики спинного мозга и конского хвоста:
- Полный анализ крови, биохимия крови, анализ мочи.
- Рентгенография.
- Исследование спинномозговой жидкости.
- Контрастное исследование (миелография, дискография, эпидурография).
- Магнитно-резонансная томография.
Обзорная рентгенография (стандартная спондилография) — необходима всегда, когда есть подозрение на травму спинного мозга, и дает возможность сделать:
- Ориентировочную оценку состояния позвоночника.
- Расчет величины деформации позвоночника во фронтальной и сагитальной плоскостях.
- Ориентировочную оценку состояния паравертебральных тканей.
- Определить степени зрелости скелета.
- Ориентировочное определение плотности костей.
- Ориентировочную оценку размеров позвоночного канала.
Рис. 4. Миелография позволяет оценить разрушение спинного мозга, несмотря на полную целостность костных структур. Стрелкой обозначено пространство, занимаемое остатками спинного мозга
Рис. 5. Патологоанатомическое вскрытие: спинной мозг у кошки через несколько месяцев после травмы. (Миелография данного пациента на рис.4). Видно полное отсутствие спинного мозга (указано стрелкой).
Компьютерная томография применяется для диагностики травмы позвоночника и спинного мозга:
- информативна для оценки костных структур;
- на КТ возможна оценка паравертебральных тканей;
- в сочетании с контрастной миелографией КТ используется для оценки проходимости ликворных путей;
- применяется для оценки состояния позвоночного канала;
- ориентировочно — спинного мозга.
Но стоит понимать, что на КТ видны только костные структуры и практически не видны мягкотканые структуры и спинной мозг. Основное отличие КТ и МРТ состоит в разных физических явлениях, которые используются в аппаратах. В случае КТ — это рентгеновское излучение, которое дает представление о физическом состоянии вещества; МРТ — постоянное и пульсирующее магнитные поля, а также радиочастотное излучение, дающее информацию о распределении протонов (атомов водорода), т.е. о химическом строении тканей.
Магнитно-резонансная томография наиболее информативна для:
- визуализации спинного мозга субарахноидального и эпидурального пространства;
- визуализации позвоночного канала;
- визуализация дисков;
- раннего выявления патологий, сопровождающихся микроциркуляторными нарушениями в позвоночнике и не выявляемых другими методами лучевой диагностики;
- оценки состояния паравертебральных тканей.
Данный случай хорошо иллюстрирует неэффективность КТ для диагностики повреждений спинного мозга в тех случаях, когда нет значимого сужения спинномозгового канала.











