Где можно сделать электронейромиографию в москве
Содержание:
- Что показывают результаты?
- Полученные результаты
- Как проводится ЭНМГ
- Стимуляционная электромиография. Диагностика туннельных синдромов, полинейропатии, мононевропатии
- Методика проведения электромиографии
- Показания к электромиографии (ЭМГ)
- Проведение электронейромиографии в ГБУЗ «ГКБ им. М. П. Кончаловского ДЗМ» включает:
- Как проводится электронейромиография
- Cуть метода
- Противопоказания к электромиографии
- Как проходит ЭНМГ нижних и верхних конечностей
- Показания к прохождению электронейромиографии
- Виды
- Что происходит во время NCS / EMG?
- Побочные эффекты NCS / EMG
- Обследование спинного мозга
- Суть метода
- Причины и виды нистагма
- Разновидность ЭМГ
Что показывают результаты?
Условия, которые NCS / EMG полезны в диагностике, включают:
- расстройства нерва — это может быть локальная проблема (мононейропатия), такая как туннельный (карпальный) синдром и другие, или более общая проблема (полинейропатии). Например, как проявление сахарного диабета (диабетическая полинейропатия) токсические, дефицитарные полинейропатии при хронических соматических заболеваниях; дизиммунные полинейропатии, например, синдром Гийена-Барре, хроническая воспалительная демиелинизирующая полинейропатия, парапротеинемические, васкулит-ассоциированные, наследственные и др.);
- расстройства корешков выхода нервов — радикулопатии (вертеброгенные и невертеброгенные);
- болезни двигательных нейронов (спинальные мышечные атрофии, боковой амиотрофический склероз, миелопатии и др.);
- нервные корни чаще всего в области шеи и нижней части спины
- повреждения нервных сплетений (плексопатии), например, плечевого и пояснично-крестцового сплетений (посттравматические; постлучевые; компрессионные, в том числе синдром верхней апертуры грудной клетки; дизиммунные, в том числе невралгическая амиотрофия Персонейджа-Тернера и др.);
- мышечные расстройства (•миопатии разного генеза, наследственные мышечные дистрофии, миотонии и др.);
- патология нервно-мышечных соединений (связь между нервом и мышцей), такие как миастения и миастеноподобные заболевания, синдром Ламберта-Итона).
Полученные результаты
Полученные результаты представляют собой снимок (электронное изображение). Первым состояние мышечной ткани оценивает специалист, который проводит диагностику – врач функциональной диагностики. На основе его заключения лечащий врач ставит точный диагноз и назначает эффективное лечение.
Самостоятельно пациент не расшифровывает результаты электромиографии. Диагност не занимается назначением дальнейшей терапии: он оценивает состояние мышечной и нервной тканей, находящихся в исследуемой части тела.
Электромиограмма внешне напоминает снимок кардиограммы. Состоит он из колебаний: амплитуда осцилляций определяется состоянием мышечной ткани человека. Для диагноза важна высота и частота колебаний.
Как проводится ЭНМГ

При прохождении процедуры исследования мышцы должны быть расслаблены, иначе полученные результаты нельзя будет однозначно интерпретировать.
На интересующую область накладываются электроды: референтный электрод устанавливают чуть дальше сухожилия исследуемой мышцы, а стимулирующий накладывают на область прохождения исследуемого нерва. Между ними помещается электрод для заземления.
Сначала регистрируется электрический потенциал мышцы, находящейся в покое. Затем стимулируют сокращение мышечных волокон, воздействуя электрическим током на иннервирующий данную мышцу нерв. Регистрируя мышечный ответ при стимуляции нерва в двух разных точках, можно определить, как быстро по нерву проходит импульс, и таким образом выявить проблемный участок. Более слабая амплитуда мышечного ответа при повторном стимулировании нерва позволяет сделать вывод о наличии нервно-мышечной утомляемости.
Стимуляционная электромиография. Диагностика туннельных синдромов, полинейропатии, мононевропатии
С помощью стимуляционной электромиографии мы можем достоверно диагностировать нарушения проведения импульсов по нервам при различных заболеваниях, при планировании хирургических операций на нервах рук и ног.
Стимуляционная электромиография – это метод исследования периферических нервов рук, ног или лица. При стимуляционной ЭНМГ исследуется ответ мышц на электрическую стимуляцию нерва на разных уровнях, начиная от его выхода из позвоночника и далее по его ходу в руке, ноге или системе лицевого нерва.
| Стимуляционная электромиография верхних конечностей, электронейромиография (ЭНМГ) верхних конечностей / ЭМГ рук |
Таким образом, мы можем точно диагностировать повреждения и болезни нервных волокон и их состояние после травмы или же неудачной операции, когда нерв может попасть в рубец или быть перерезан
Данное исследование является информативным при туннельном синдроме, при котором мы рекомендуем дополнительно провести , чтобы посмотреть, есть ли тенденция нерва к восстановлению, что важно при принятии решения о проведении операции. Благодаря исследованию, мы сможем увидеть повышение сопротивления прохождению нервного импульса, которое может развиться вследствие нейроинфеций, нарушений обмена веществ из-за сахарного диабета или отравлении токсическими веществами, в том числе алкоголем
Методика проведения электромиографии
ЭМГ проводится с помощью специального медицинского аппарата электромиографа, который способен усиливать и фиксировать биологические потенциалы нервных и мышечных тканей. Компьютер, оснащенный программным обеспечением, регистрирует даже незначительные величины электроимпульсов, точно фиксирует амплитуду и частоту периодов, а также производит их спектральный анализ.
Существует две методики проведения электромиографии:
- Поверхностная ЭМГ — неинвазинвая техника диагностики, при которой стимулирование периферических нервов производится с помощью электродов, прикрепляющихся к коже вблизи максимального приближения к поверхности исследуемых нервных волокон и мышечных тканей. Преимуществом данного метода является то, что он позволяет обследовать обширный участок мышцы. При его использовании не повреждаются структуры кожи, он проводится быстро, без дискомфорта и болевых ощущений.
- Игольчатая ЭМГ — чрескожная методика с введением в ткани кожи специальных электродов, имеющих форму тонкой иглы. Данный способ диагностики имеет более высокий уровень информативности, дает возможность исследовать не только поверхностные, но и глубинных нервные пути, а также отдельные мышечные волокна в различном состоянии (покой, движение).
Оба вида диагностики в зависимости от вида патологии и общего состояния пациента могут быть применены как по отдельности, так и одновременно.
Показания к электромиографии (ЭМГ)
Благодаря высокой информативности и достоверности получаемых исследований, ЭМГ широко используется в диагностировании патологий периферической нервной системы различной локализации.
Основные показания к проведению ЭМГ:
- рассеянный склероз;
- боковой амиотрофический склероз;
- нарушения работы и чувствительности мышечных тканей (слабость, спазмы, боли);
- травматические повреждения центральной и периферической нервной системы (позвоночника, головы);
- невропатии и полиневоропатии;
- туннельный синдром (сдавливание нервов);
- микроинсульт;
- нарушение мышечного тонуса (дистония);
- различные формы миастении;
- болезнь Паркинсона;
- позвоночная грыжа;
- радикулитопатии.
Данный вид исследования помогает выявить не только неврологические болезни, но также эффективен при диагностике опухолей, кардиологических и инфекционных заболеваний. В косметологии ЭМГ используют с целью выявления точного места для инъекционных омолаживающих процедур.
Проведение электронейромиографии в ГБУЗ «ГКБ им. М. П. Кончаловского ДЗМ» включает:
- неврологический осмотр;
- аппаратную оценку функции чувствительных волокон периферических нервов;
- аппаратную оценку функции двигательных волокон периферических нервов;
- уточнение степени поражения и объема вовлечения в патологический процесс мышечной ткани;
- анализ полученной информации и написание заключения.
В заключении специалиста будут указаны локализация, степень, и патогенетический тип поражения периферической нервной системы, если таковое имеется.
За подробной информацией и стоимостью ЭНМГ обращайтесь в отдел развития платных услуг
Адрес: г. Москва, г. Зеленоград, ул. Каштановая аллея, д. 2, стр.1.Кабинет в холле главного корпуса
Телефон: 8 (499) 735-82-89
Как проводится электронейромиография
Электронейромиография – абсолютно безопасный метод диагностики. Единственное, что в месте введения иглы может остаться небольшой синячок. Но, поскольку процедура проводится в стерильных условиях, риск инфекционных осложнений исключен. На функции мышц или нервов процедура также не оказывает негативного воздействия, т.к. сила электрического сигнала очень маленькая.
Процедура ЭМГ проводится в положении — лежа или сидя. На кожу устанавливается электрод аппарата, затем в мышцу погружается игла электрода. Электрод при этом подключен к электромиографу, с помощью которого регистрирует электрическая активность мышцы (сначала в покое, затем при ее сокращении). Запись мышечной активности напоминает электрокардиограмму.
1
ЭНМГ в МедикСити
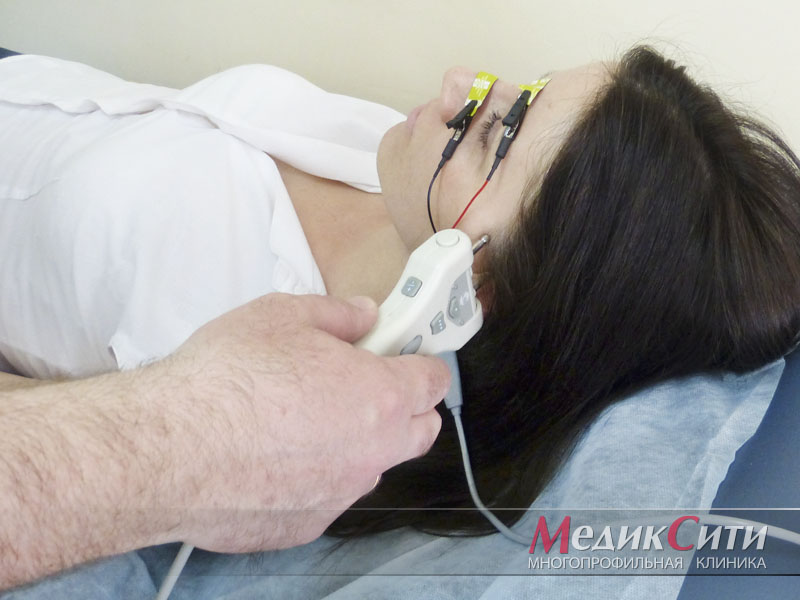
2
ЭНМГ в МедикСити
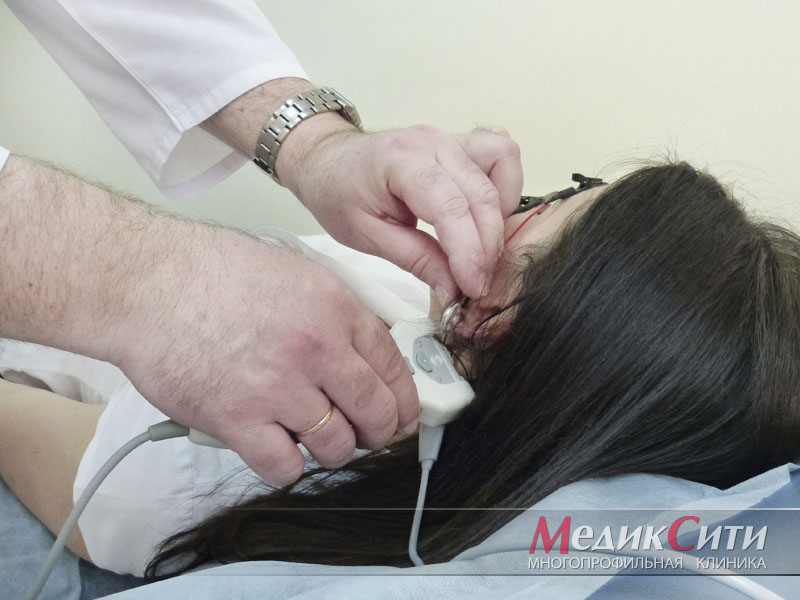
3
ЭНМГ в МедикСити
Процедура длится 30-60 минут, в зависимости от количества обследуемых мышц.
Во время проведения ЭНГ на кожу в области прохождения того или иного нерва прикрепляется металлический диск-электрод. Другой электрод прикрепляется в области мышцы, где иннервируется нерв. К первому электроду подаются электрические сигналы, которые переходят на нерв и вызывают сокращение мышцы. Время передачи сигнала по нерву к мышце регистрируется аппаратом – это т.н. скорость передачи импульса. Процедура может длиться от 15 минут до часа.
Cуть метода
В основе ЭНМГ лежит применение электрической стимуляции нерва с последующим анализом параметров вызванных потенциалов, регистрируемых с иннервируемой мышцы или нервного ствола. Стимуляция нерва в двух находящихся на определенном расстоянии друг от друга точках позволяет определить время, в течение которого волна возбуждения проходит между точками стимуляции. Таким образом вычисляется скорость проведения импульса по нервным волокнам.
Чаще всего данным методом исследуются срединный, локтевой, большеберцовый, малоберцовый, реже локтевой и седалищный нервы. В случаях, когда стимуляция нервов в двух точках затруднена (напр., мышечно-костный нерв руки, плечевое сплетение, бедренный нерв, лицевой, межреберный нервы), косвенное представление о СПИ можно получить с помощью измерения латентного периода М-ответа при однократном раздражении с одной точки.
1
ЭНМГ в МедикСити
2
ЭНМГ в МедикСити
3
ЭНМГ в МедикСити
По снижению амплитуды М-ответа при повторной электрической стимуляции нерва можно судить о наличии нервно-мышечной утомляемости. Диагностическим критерием миастенического синдрома является наличие прогрессирующего снижения амплитуды М-ответа (феномена декремента) при частоте стимуляции от 30 до 50 имп/с. Также в исследовании нервно-мышечного утомления применяются фармакологические тесты.
Скорость проведения импульса (СПИ) зависит от многих параметров, в первую очередь от диаметра и степени миелинизации нервного волокна, возраста пациента, времени суток, воздействия лекарственных препаратов. СПИ также различна на разных участках нерва.
СПИ прямо пропорциональна диаметру волокна: выраженная в метрах в секунду, она в 6 раз превышает диаметр волокна, выраженный в микрометрах. Однако, учитывая, что ствол нерва составляют волокна с разным диаметром и разной степенью миелинизации, данное соотношение не является абсолютным.
Противопоказания к электромиографии
В общем ЭМГ — процедура безопасная и не причиняющая серьезного дискомфорта. Проведение диагностики разрешается даже детям и людям пожилого возраста. Противопоказаниями к исследованию могут послужить такие факторы:
- кожные заболевания в области прикрепления электродов;
- частые эпилептические припадки;
- обострение хронических болезней;
- острые инфекционные патологии;
- психические заболевания в случае, когда пациент не может вести себя адекватно;
- кардиологические заболевания в острой стадии (гипертонический криз, инфаркт миокарда).
Игольчатую ЭМГ не проводят при инфекционных заболеваниях, которые передаются через кровь (ВИЧ, гепатит), патологиях свертывания крови, повышенной чувствительности.
Как проходит ЭНМГ нижних и верхних конечностей
Для того чтобы результаты исследования были максимально точными, от пациента потребуется небольшая подготовка. За пару суток до ЭНМГ рекомендовано по возможности перестать принимать препараты, которые оказывают воздействие на нервно-мышечную систему. Это, к примеру, миорелаксанты. В день проведения процедуры нельзя употреблять продукты или напитки, оказывающие влияние на состояние нервной системы. Это, к примеру, алкогольные и энергетические напитки, чай или кофе, шоколад.
Процедура занимает 15-60 минут и походит таким образом:
- Больной занимает положение, в котором может максимально расслабиться, ему предложат лечь или полу лечь на кушетку.
- В зависимости от применяемой методики исследования осуществляются действия:
- Поверхностная ЭНМГ. Специалист накладывает на кожу электроды, смазывает их специальным гелем.
- Игольчатая ЭНМГ. Специалист вводит в мышцу концентрические электроды, ощущения при этом как при обычном уколе.
- Стимуляционная ЭНМГ. Специалист использует накожные и игольчатые электроды.
- Электроды принимают испускаемые диагностиционным оборудованием сигналы, воздействуют на нерв и заставляют мышцу сокращаться.
- Все результаты фиксируются на бумаге.
Анализ и расшифровку информации осуществляет врач-невролог.
Показания к прохождению электронейромиографии
ЭНМГ верхних конечностей, а также нижних проводится при возникновении таких симптомов:
- Возникновение в ногах чувства усталости при ходьбе.
- Хроническая усталость и слабость.
- Тяжесть в ногах.
- Боли и онемение в поясничном отделе позвоночника.
- Появление чувства покалывания или онемения в руках, ногах.
- Судороги, подергивания и спазмы, боль или слабость в мышцах.
- Отек ног.
- Боль в руках, в том числе при подъеме верхних конечностей.
- Тремор в верхних или нижних конечностях, нарушение моторики.
- Нарушения движений пальцев рук, боль в них.
- Трофические изменения кожи нижних конечностей.
ЭНМГ нижних конечностей и рук позволяет диагностировать широкий спектр заболеваний и состояний:
- Заболевания, нарушения в состоянии тканей опорно-двигательного аппарата.
- Полинейропатия (патология периферической нервной системы, возникшая вследствие нарушения обменных процессов, интоксикации, сахарного диабета).
- Полиомиелит.
- Болезнь Паркинсона.
- Травма спины, позвоночника, переломы верхних и нижних конечностей.
- Рассеянный склероз.
- Неврит.
- Вибрационная болезнь.
- Туннельный синдром запястья.
С помощью ЭНМГ специалист устанавливает характер, интенсивность и локализацию нарушений, выявляет особенности патологического процесса, стадию и тяжесть заболевания. После этого назначается лечение, контроль эффективности которого также может проводиться с помощью электронейромиографии.
Виды
Выделяют врожденный и приобретенный нистагм, что определяется его причиной. Кроме того, это состояние может быть спровоцировано у здорового человека. Это такие виды нистагма:
- калорический: появляется при вливании в наружный слуховой проход воды с температурой 25°, а затем 19°; в норме он появляется через 30 секунд и связан с согреванием и охлаждением чувствительных клеток лабиринта; при патологии характеристики его меняются;
- вращательный и послевращательный: возникает во время вращения в специальном кресле и длится до 30 секунд после остановки, при патологии это время удлиняется, либо он не возникает;
- прессорный: при надавливании на козелок уха в норме не появляется, характерен для разрушения стенок лабиринта при хроническом гнойном отите;
- оптокинетический: возникает после вращения перед глазами исследуемого специального барабана и быстро проходит, изменения его параметров свидетельствуют о патологии задней доли мозга.
Также у здорового человека при переутомлении могут отмечаться нистагмоидные подергивания глазных яблок при попытке сфокусировать взгляд на одном предмете. Это явление не считается патологией. Некоторые люди способны усилием воли вызывать нистагм, который в этом случае относится к произвольному виду.
Еще один вид нистагма, который может быть обнаружен у здорового человека – установочный. Он возникает при фиксации взгляда, максимально отведенного в сторону, в результате переутомления глазодвигательных мышц.
Патологические виды нистагма:
- профессиональный, возникающий при работе во вредных условиях с повышенной вибрацией, наблюдается, например, у рабочих горнодобывающей промышленности;
- врожденный: наблюдается при нарушении глазодвигательной регуляции в области мозгового ствола, часто сочетается с альбинизмом, дальтонизмом, врожденной катарактой; обычно он диагностируется через 1 – 1,5 месяца после рождения малыша, когда ребенок начинает фиксировать взгляд;
- латентный: форма врожденного, проявляется только при закрытии одного глаза или специальных исследованиях, считается признаком болезней мозгового ствола;
- свободный: возникает при фиксации взгляда на одном предмете или приближении этого предмета к глазам (во время конвергенции); вызывается напряжением глазодвигательной мускулатуры;
- миоклония: горизонтальные частые (до 13 в секунду) серии движений глазных яблок, наблюдаемые при остром энцефалите либо поражении мозжечка;
- миоритмия мягкого неба с нистагмом: одновременное подергивание глаз и язычка неба при патологии зубчатого ядра или оливы – особых мозговых центров;
- ундулирующий: разновидность врожденного, проявляется в возрасте 1 – 1,5 года, сопровождается ритмичным покачиванием головы при взгляде в определенном направлении; имеет благоприятное течение и через год обычно прекращается;
- нистагм у слепых: вызван тем, что полностью слепые люди не могут координировать положение взгляда;
- приступообразный: появляется периодически, обычно служит симптомом эпилепсии;
- диссоциированный: выражен по-разному на обоих глазах; если возникает при фиксации взгляда, то служит симптомом офтальмоплегии или поражения мозга, в частности, мозжечка;
- альтернативный: характеризуется меняющимся направлением и амплитудой патологических движений глаз, может быть врожденным или служить признаком опухоли или другого тяжелого заболевания мозга;
- при поражении глазодвигательных мышц: наблюдается обычно при миастении, возникает при закрывании здорового глаза, имеет временный характер;
- медикаментозный или токсический: связан с действием больших доз алкоголя или барбитуратов.
Что происходит во время NCS / EMG?
Перед проведением исследования врач, выполняющий исследование, должен ознакомиться с направлением лечащего врача, а также может взять историю болезни и сделать физический осмотр.
NCS
Процедура NCS обычно очень безопасна и неинвазивна. Проводится сидя или лежа, в зависимости от исследуемой области. Электроды крепятся к вашей коже, и вы будете предупреждены, когда ожидать стимуляции. Сила тока тем сильнее, чем глубже располагается нерв. Многие люди по понятным причинам обеспокоены интенсивностью небольших безопасных электрических импульсов, которые проходят через кожу, но обычно быстро расслабляются, когда знают, чего ожидать
Очень важно, чтобы вы оставались расслабленными для записей, чтобы минимизировать «шум» (помехи) в записях из-за чрезмерной мышечной активности. Исследование обычно занимает около 30-45 минут
иЭМГ (EMG) — проводится без использования электрического тока, на небольшую глубину в расслабленную мышцу вводится игольчатый электрод, специалист просит вас расслабиться или напрячь мышцу, 3-4 раза меняется положение игольчатого электрода в мышце.
В некоторых случаях оба метода (ЭНМГ и иЭМГ) используются одномоментно: например, при травмах нервов, при радикуло- и плексопатиях, в сложных диагностических случаях и др.
Побочные эффекты NCS / EMG
Есть редко какие-либо побочные эффекты от процедуры NCS. Хотя во время теста ощущается некоторый дискомфорт (для некоторых ощутимый), после этого часто не возникает никаких осложнений. Врач может избегать стимуляции слишком близко к туловищу, если у вас есть кардиостимулятор или подобное устройство.
Игольчатая ЭМГ может вызвать незначительные кровоподтеки на коже и мышцах. Обычно это не имеет значения. При любой такой процедуре (например, при взятии крови) существует небольшой риск заражения. После завершения процедуры пациенты обычно возвращаются домой в тот же день. Вы должны быть в состоянии отвезти себя домой, так как обычно не применяются седативные средства.
Обследование спинного мозга
При исследовании спинного мозга мы предложим Вам осмотр врачом неврологом, электронейромиографию по соответствующей программе, проведение МР-томографии спинного мозга. В большинстве случаев этих исследований бывает достаточно. В сложных случаях мы предложим Вам более продвинутые исследования, например – люмбальную пункцию.
Обследование строения спинного мозга:
- Консультация врача – невролога. Еще до проведенных исследований врач часто видит специфические нарушения чувствительности, нарушения рефлексов, слабость в руках и ногах определенного типа. Осмотр неврологом помогает подобрать комплекс необходимых исследований и избежать ненужных. В некоторых случаях достаточно МР-томографии спинного мозга, в более сложных ситуациях может понадобиться люмбальная пункция с исследованием цереброспинальной жидкости.
- МР-томография – самое удобное исследование для наблюдения за состоянием спинного мозга, его структурой. Косвенно можно оценить по состояние спинного мозга по результатам компьютерной томографии.
- КТ-ангиография или другие виды исследований сосудов спинного мозга.
- В некоторых случаях выполняется рентгеновское исследование с введением контраста в ликворное пространство, однако последнее время (с появлением МР-томографии) это исследование практически не используется. В настоящее время, единственное исследование, при котором может понадобиться вмешательство в ликворное пространство – люмбальная пункция с исследованием цереброспинальной жидкости.
Обследование функции спинного мозга
Анализ ликвора. При необходимости наши специалисты выполнят спинномозговую пункцию (люмбальная пункция). Анализ спинномозговой жидкости поможет уточнить характер заболевания. Некоторые нейроинфекции, вызывающие заболевание спинного мозга, обнаруживаются только в ликворе. Обследование на нейроинфекции при аутоиммунном энцефаломиелите, рассеянном склерозе и т.д. имеет большое значение при выборе тактики лечения. В некоторых случаях пусковым фактором заболевания нервной системы выступает именно нейроинфекция (боррелиоз, вирус простого герпеса, цитомегаловирус, вирус Эпштейна-Барр, герпес 6 типа и т.д.). Подробнее о люмбальной пункции…
Функцию спинного мозга можно также оценить по результатам нейрофизиологических исследований:
- Электронейромиография. ЭНМГ показывает, насколько правильно нервная ткань отвечает на электромагнитную стимуляцию и на каком уровне произошло повреждение нервных волокон. Зачастую источником нарушения иннервации частей тела выступает именно спинной мозг. Подробнее об исследовании спинного мозга с помощью электронейромиографии…
- Игольчатая миография помогает оценить качество импульса, исходящего из спинного мозга к мышцам. Игольчатая миография позволяет оценить успешность проводимого лечения. Подробнее…
Также мы можем предложить Вам исследование соматосенсорных вызванных потенциалов, транскраниальную магнитную стимуляцию. Эти методы исследования помогут отличить заболевания спинного мозга от заболеваний периферических нервов. Это имеет принципиальное значение при выборе тактики лечения.
Суть метода
Сокращение мышц вызывается нервным импульсом, который генерируется центральной нервной системой и передаётся к нужной мышце по периферическим нервам. Если работа мышц нарушена, то причиной этого может быть повреждение нерва. Для эффективного лечения необходимо установить точный диагноз и локализовать источник проблемы. С этой целью и проводится электронейромиография.
ЭНМГ является комплексным исследованием, в котором могут быть выделены электромиография (исследование биоэлектрической активности мышц) и электронейрография (измерение скорости передачи нервного возбуждения; позволяет определить проблемные участки периферической нервной системы).
Причины и виды нистагма
Физиологический нистагм может вызываться быстро движущимися перед глазами предметами; раздражением лабиринта (гальваническим током, холодом, теплом, вращением тела вокруг горизонтальной оси); быстрой утомляемостью глазных мышц.
Физиологический нистагм глаз является нормальным явлением и выполняет функцию сохранения зрения.
Патологический нистагм обусловливается действием центральных и местных факторов. К местным относят приобретенное или врожденное нарушение зрения, связанное с атрофией зрительного нерва, дистрофией сетчатки, альбинизмом, помутнением оптических сред, приводящих к нарушению зрительной фиксации. Центральными факторами развития нистагма выступают поражения мозжечка, гипофиза, продолговатого мозга, моста мозга, заболевания внутреннего уха, отравления наркотическими веществами и лекарственными препаратами.
По механизму развития выделяется несколько видов нистагма, из которых более значимыми в клинической практике являются вестибулярный и оптокинетический.
Вестибулярный нистагм глаз связан с раздражением вестибулярного анализатора, а оптокинетический – оптического аппарата глаза.
Вестибулярный нистагм может вызываться искусственно или возникать спонтанно.
Спонтанный нистагм – это симптом наличия патологических процессов в головном мозге или в лабиринте внутреннего уха.
Нистагм может быть вертикальным, горизонтальным, диагональным, вращательным и конвергирующим. По направлению нистагма можно сделать вывод о характере центральных нарушений. Горизонтальный нистагм говорит о поражении средних отделов ромбовидной ямки, лабиринта; конвергирующий указывает на поражение среднего мозга; диагональный и вертикальный – на поражение верхних отделов ромбовидной ямки; вращательный нистагм – нижних.
Амплитуда движений глаз говорит о степени нарушений, произошедших в вестибулярном анализаторе. Преобладание горизонтального нистагма является свидетельством одностороннего поражения лабиринта или центральной нервной системы (тромбоз лабиринтной артерии, односторонний гнойный лабиринтит, опухоль преддверно-улиткового нерва, трещина пирамиды височной кости).
Если спонтанный нистагм преобладает в одном глазу, то это говорит о поражении ствола мозга, отводящего или глазодвигательного нерва, заднего продольного пучка. Удлинение медленной фазы спонтанного вестибулярного нистагма, которое сочетается с плавающими движениями глаз, является симптомом тяжелого поражения области мозгового ствола (острый период инсульта, травматические кровоизлияния в головной мозг, острая стадия менингоэнцефалита, опухоль головного мозга с резким повышением внутричерепного давления).
Искусственный нистагм можно наблюдать у здоровых людей. Выделяют искусственно вызванный нистагм калорический, прессорный, вращательный, послевращательный.
Калорический наблюдается при охлаждении и согревании области лабиринта. В норме он проявляется через 25-30 с.
Вращательный и послевращательный виды нистагма возникают при вращении в кресле Барани. В норме послевращательный нистагм появляется сразу же после вращения, его длительность составляет 20-30 с.
Прессорный нистагм вызывается надавливанием на козелок ушной раковины.
По характеру движений нистагм может быть:
- Маятникообразным (равная амплитуда колебаний);
- Толчкообразным (разная амплитуда колебаний);
- Смешанным (проявляются и маятникообразные, и толчкообразные движения).
Выделяют также латентный нистагм глаз, который обусловливается инфантильной эзотропией и характеризуется такими признаками, как:
- Отсутствие нистагма при открытых глазах;
- Горизонтальный нистагм при приоткрывании одного глаза;
- Увеличение амплитуды нистагма при прикрытии одного глаза.
Выделяют и другие виды нистагма:
- Врожденный (по причине недоразвития вестибулярной системы);
- Профессиональный (дрожательный нистагм у шахтеров);
- Произвольный (у лиц, которые могут воздействовать на мышцы, не поддающиеся произвольному сокращению);
- Установочный и фиксационный (при крайнем отведении взгляда, при утомлении глазных мышц).
Разновидность ЭМГ
Современные устройства отличаются типами пропускных диодов: диапазон таких деталей определяет точность полученных результатов. Используется 2 типа устройств для поверхностного и локального обследования. Глобальная диагностика происходит неинвазивным способом (бесконтактным) и позволяет увидеть активность мышечной ткани на большом участке тела. Такой вид диагностики используется в тех случаях, когда причина болей или повреждений внутри мышц неизвестна. Обследование обширного участка позволяет проследить динамику в лечении хронических заболеваний.
Локальная ЭМГ проводится с помощью контактного метода: электрод вводится непосредственно в исследуемую часть. Предварительно участок тела обезболивается и обрабатывается дезинфицирующими средствами. Представляет собой электрод тонкую иглу, которая делает минимальный прокол. Инвазивная методика подходит для исследования небольшой части мышечной ткани.
Выбор методики зависит предполагаемой проблемы и от назначений врача. Показанием к проведению ЭМГ являются жалобы пациента, повреждения и травмы, которые влияют на ходьбу и подвижность человека. В некоторых случаях для точной диагностики проблемы назначается сразу 2 вида ЭМГ: локальную и глобальную.