Множественные опухоли позвоночного канала
Содержание:
- Анатомическое строение
- Анатомо-физиологические особенности спинного мозга
- Виды неврином по локализации и соответствующие им симптомы
- Операции и осложнения, удаление грыжи диска
- Осложнения синовиальной кисты позвоночника
- Наши врачи
- Диагностика и лечение синовиальной кисты позвоночника
- Причины
- Дегенеративные заболевания
Анатомическое строение
Спинной мозг является едва ли не самой древней нервной формацией, присущей всем позвоночным животным. Анатомия и физиология спинного мозга позволяют не только обеспечить иннервацию всего тела, но и устойчивость и защищенность этого элемента нервной системы. У людей позвоночник имеет массу особенностей, которые отличают его от всех других позвоночных существ, живущих на планете, что во многом связано с процессами эволюции и приобретения возможности прямохождения.
У взрослых мужчин длина спинного мозга составляет около 45 см, в то время как у женщин длина позвоночника в среднем оставляет 41 см. Средняя масса спинного мозга взрослого человека колеблется в пределах от 34 до 38 г, что составляет примерно 2% от общей массы головного мозга.
Анатомия и физиология спинного мозга отличаются сложной структурой, поэтому любое повреждение имеет системные последствия. Анатомия спинного мозга включает в себя значительное количество элементов, обеспечивающих функцию этой нервной формации. Стоит отметить, что, несмотря на то что головной и спинной мозг являются условно разными элементами нервной системы человека, все же нужно отметить, что граница между спинным и головным мозгом, проходящая на уровне пирамидных волокон, является очень условной. На самом деле, спинной и головной мозг являются цельной структурой, поэтому очень сложно их рассматривать по отдельности.
Оболочка мозга и его внутреннее строение
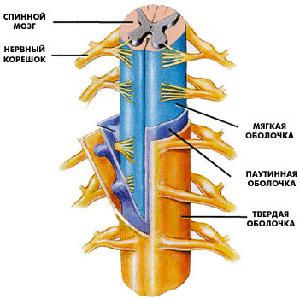
Спинной мозг внутри имеет полый канал, который принято называть центральным каналом. Пространство, которое имеется между оболочками спинного мозга, между белым и серым веществом заполнено спинномозговой жидкостью, которая во врачебной практике известна как ликвор. Структурно орган ЦНС в разрезе имеет следующие части и строение:
- белое вещество;
- серое вещество;
- задний корешок;
- нервные волокна;
- передний корешок;
- ганглий.
Рассматривая анатомические особенности спинного мозга, необходимо отметить довольно мощную защитную систему, которая не заканчивается на уровне позвоночника. Спинной мозг имеет собственную защиту, состоящую сразу из 3 оболочек, которая хоть и выглядит уязвимо, но все же обеспечивает сохранение не только всей структуры от механических повреждений, но и различных патогенных организмов. Орган ЦНС покрыт 3 оболочками, имеющими следующие названия:
- мягкая оболочка;
- паутинная оболочка;
- твердая оболочка.
Пространство между самой верхней твердой оболочкой и твердыми костно-хрящевыми структурами позвоночника, окружающими спинномозговой канал, заполнено кровеносными сосудами и жировой тканью, что способствует сохранению целостности нейронов при движении, падениях и других потенциально опасных ситуациях.
При поперечном сечении срезы, взятые в разных частях столба, позволяют выявить неоднородность спинного мозга в разных отделах позвоночника. Стоит заметить, что, рассматривая анатомические особенности, сразу можно отметить наличие некой сегментарности, сопоставимой со структурой позвонков. Анатомия спинного мозга человека имеет одинаковое деление на сегменты, как и весь позвоночник. Выделяют следующие анатомические части:
- шейную;
- грудную;
- поясничную;
- крестцовую;
- копчиковую.
Детальное строение органа в разрезе
Соотнесение той или иной части позвоночника с тем или иным сегментом спинного мозга зависит далеко не всегда от расположения сегмента. Принципом определения того или иного сегмента к той или иной части является наличие корешковых ответвлений в том или ином отделе позвоночника.
В шейной части спинной мозг человека имеет 8 сегментов, в грудной – 12, на поясничную и крестцовую части приходится по 5 сегментов, в то время на копчиковую – 1 сегмент. Так как копчик является рудиментарным хвостом, нередки анатомические аномалии в этой области, при которых спинной мозг в данной части находится не в одном сегменте, а в трех. В этих случаях у человека имеет место большее количество спинных корешков.
В случае если отсутствуют анатомические аномалии развития, у взрослого человека от спинного мозга отходят ровно 62 корешка, причем – 31 по одну сторону позвоночного столба и 31 по другую. По всей длине спинной мозг имеет неоднородную толщину.
Анатомо-физиологические особенности спинного мозга
Спинной мозг анатомически представляет собой цилиндрический тяж, расположенный в позвоночном канале, длиной 42-46 см (у взрослого).
1. Строение спинного мозга (на разных уровнях)
– В основе строения спинного мозга лежит сегментарный принцип (31-32 сегмента): шейные (C1-C8), грудные (Th1-Th12), поясничные (L1-L5), крестцовые (S1-S5) и копчиковые (Co1-Co2). Утолщения спинного мозга: шейное (C5-Th2, обеспечивает иннервацию верхних конечностей) и поясничное (L1(2)-S1(2), обеспечивает иннервацию нижних конечностей). В связи с особой функциональной ролью (расположение сегментарного центра регуляции функции тазовых органов — см.занятие №2.) выделяют конус (S3-Co2).
– В связи с особенностями онтогенеза спинной мозг взрослого заканчивается на уровне LII позвонка, ниже этого уровня корешки формируют конский хвост (корешки сегментов L2-S5).
– Соотношение сегментов спинного мозга и позвонков (скелетотопия): С1-С8 = СI-CVII, Th1-Th12 = ThI-ThX, L1-L5 = ThXI-ThXII, S5-Co2 = LI-LII.
– Места выхода корешков: С1-С7 – над одноименным позвонком, С8 – под СVII, Th1-Co1 – под одноименным позвонком.
– Каждый сегмент спинного мозга имеет по две пары передних (двигательных) и задних (чувствительных) корешков. Каждый задний корешок спинного мозга имеет в своем составе спинальный ганглий. Передний и задний корешки каждой стороны сливаются, образуя спинномозговой нерв.
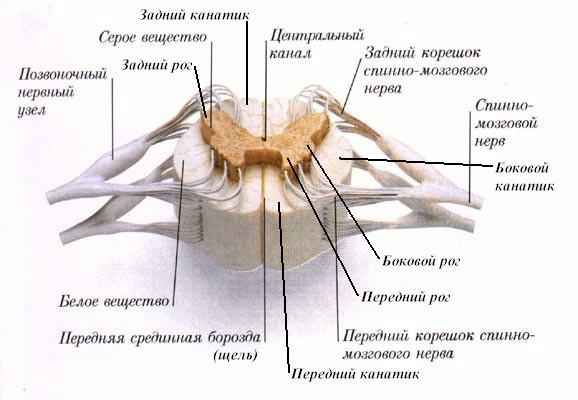
2. Строение спинного мозга (поперечный срез)
– Серое вещество СМ: расположено в центре спинного мозга и напоминает по форме бабочку. Правая и левая половины серого вещества спинного мозга соединены между собой тонким перешейком (срединное промежуточное вещество), в центре которого проходит отверстие центрального канала спинного мозга. Гистологически выделяют следующие слои: 1 — маргинальный; 2-3 — желатиновая субстанция; 4-6 — собственные ядра задних рогов; 7-8 — nucleus intermedius; 9 — двигательные мотонейроны передних рогов.
1) задние рога (колонны) СМ: тела II нейронов путей поверхностной чувствительности и системы мозжечковой проприорецепции
2) боковые рога (колонны) СМ: сегментарные вегетативные эфферентные нейроны — симпатической (C8-L3) и парасимпатической (S2-S4) нервной системы.
3) передние рога (колонны) СМ: клетки двигательной (альфа-большие мотонейроны, тормозные клетки Реньшоу) и экстрапирамидной (альфа-малые мотонейроны, гамма-нейроны) системы.
– Белое вещество СМ: расположено по периферии спинного мозга, здесь проходят миелинизированные волокна, соединяющие сегменты спинного мозга между собой и с центрами головного мозга. В белом веществе спинного мозга различают задние, передние и боковые канатики.
1) задние канатики СМ: содержат восходящие проводники глубокой чувствительности – медиальный (fasc.gracilis, тонкий, Голля, от нижних конечностей) и латеральный (fasc.cuneatus, клиновидный, Бурдаха, от верхних конечностей).
2) боковые канатики СМ: содержат нисходящие: 1) пирамидный (латеральный корково-спинномозговой путь), 2) красноядерно-спинномозговой (дорсолатеральная экстрапирамидная система); и восходящие пути: 1) спинно-мозжечковые (вдоль латерального края боковых канатиков) — передний (Говерса) и задний (Флексига), 2) латеральный спиноталамический (латерально — температура, медиально — боль).
3) передние канатики СМ: содержат нисходящие: 1) передний пирамидный (пучок Тюрка, неперекрещенный), 2) вестибуло-спинномозговой (вентромедиальная экстрапирамидная система), 3) ретикуло-спинномозговой (вентромедиальная экстрапирамидная система); 4) оливо-спинномозговой, 5) покрышечно-спинномозговой; и восходящие пути: 1) передний спиноталамический (латерально — осязания, медиально — давление), 2) спинно-оливарный (проприоцептивный, к нижней оливе), 3) спинно-покрышечный (проприоцептивный, к четверохолмию).
Виды неврином по локализации и соответствующие им симптомы
Рассмотрим основные виды патологии и то, какими признаками они сопровождаются.
Невринома позвоночника (шейная, грудного отдела)
Чаще всего поражает грудной и шейный отдел позвоночника. В соответствии с общепринятой классификацией относится к внемозговому типу. Развивается на спинномозговых корешках и сдавливает снаружи спинной мозг.
Возникающие при этом симптомы:
- Корешковый синдром. Характеризуется болью по ходу спинного мозга, может наблюдаться вялый паралич, нарушение чувствительности в пораженном участке.
- Вегетативные нарушения. Симптоматика зависит от того, какой нерв вегетативной системы был поражен опухолью. Могут нарушаться функции органов малого таза (задержка либо недержание мочи, стула), органов ЖКТ (боль в животе, трудности при глотании), сердца (изменение ритма, брадикардия, стенокардия).
- Синдром Броун Секара, когда сдавливается спинной мозг. Ниже уровня расположения опухоли возникает спастический парез, вялый паралич на уровне шванномы, выпадение чувствительности на стороне поражения, утрата ощущения температуры и боли с противоположной стороны.
- Дискомфорт между лопаток, боли, утрата чувствительности.
Признаки патологии могут то появляться, то проходить. По мере роста новообразования симптоматика становится сильной и постоянной. Боли обычно усиливаются в положении лежа.
Невринома головного мозга
Шваннома черепно-мозговых нервов – это опухоль, растущая в пределах черепа. Чаще всего развивается на тройничном и слуховом нервах. В 90% случаев – односторонняя. Симптомы обычно включают:
- внутричерепную гипертензию;
- проявления сдавления окружающего мозгового вещества;
- признаки поражения нервного волокна;
- психические расстройства;
- судороги;
- атаксию;
- нарушения интеллекта;
- гипотонию мышц ног и рук;
- нарушение функции сердца и дыхания;
- изменение зрительных полей.
Невринома тройничного нерва
Это около 35% от всех внутричерепных шванном, вторая по частоте диагностирования шваннома головного мозга. Симптомы зависят от размера новообразования:
- сначала нарушается чувствительность на той половине головы, где есть опухоль;
- позднее поражаются жевательные мышцы, наступает их слабость;
- при росте образования далее появляется тошнота, рвота, распирающая головная боль, сдавливается кора височной доли;
- на запущенных стадиях добавляются обонятельные и вкусовые галлюцинации.
Невринома слухового нерва (акустическая шваннома)
Из-за расположения в мозжечково-мостовом углу опухоль быстро сдавливает окружающие участки головного мозга и нервы. Симптомы делятся на три вида:
- поражение улиткового участка нерва – звон и шум в ухе на стороне поражения;
- ухудшение слуха – постепенно, с высоких тонов;
- при размере опухоли 2-3 см появляется похожая на зубную боль, атрофируются жевательные мышцы;
- когда опухоль достигает 4-5 см поражается отводящий и лицевой нерв, в связи с чем теряется вкус на языке, неправильно работают слюнные железы, нарушается чувствительность лица на стороне поражения, возникает косоглазие с двоением в глазах;
- вестибулярные нарушения (размер образования 5-6 см) – головокружения, обмороки.
Шваннома лицевого нерва
Последствия такой невриномы – нарушение вкуса на первой половине языка, онемение и асимметрия лица, гипотония мимических мышц, нарушение процесса слюноотделения. Возможно разрушение костных структур.
Невринома Мортона (стопы)
Представляет собой доброкачественное разрастание фиброзной ткани в зоне подошвенного нерва. В основном развивается между 3-м и 4-м пальцами. Симптомы – это боль в стопе, ощущение инородного тела, усиление дискомфорта при ношении узкой обуви и нагрузке.
Невринома конского хвоста
Локализуется в самом нижнем отделе позвоночного канала. Сначала проявляется односторонним корешковым синдромом, затем – двухсторонним. Возникает вялый парез ног, нарушения чувствительности мозаичного типа, затруднения при дефекации и мочеиспускании.
Операции и осложнения, удаление грыжи диска
Сущность операции по поводу межпозвоночной грыжи или протрузии заключается исключительно в механическом устранении причины возникновения болевых и дистрофических синдромов, возникающих при этом заболевании. Это общий принцип хирургии, предусматривающий инструментальное проникновение к патогенному очагу кратчайшим доступом с возможно меньшим травмированием тканей и удалением образования, которое определяет течение болезни, в данном случае протрузии или грыжи диска. А затем, в теории, вынужденный и непродолжительный хирургический этап должен закончится и пациент переходит в сферу деятельности неврологов и физиотерапевтов.
Но это, к сожалению, далеко не всегда бывает и хирургический этап затягивается на неопределённый период из-за осложнений, возникающих после операции и рецидивов грыжи диска. В принятии решения о плановом оперативном вмешательстве участвуют обе стороны, врач и больной. И эти стороны абсолютно сходятся во мнении, что лечить надо радикально и устранять причину болезни, а не бороться с её проявлениями.
Абсолютно верный посыл. Но насчёт «радикальности» операции по удалению грыжи позвоночника или протрузии диска как раз возникают серьёзные сомнения. На первый взгляд, удаление межпозвонковой грыжи решает вопрос кардинально. Но рецидивы грыжи и возникающий в отдалённом периоде синдром оперированного позвоночника говорят об обратном. Оппонентам, утверждающим, что рецидива межпозвонковой грыжи можно избежать, полностью удалив диск с последующим протезированием или стабилизацией сегмента следует задать вопрос, а мог ли хирург, принимавший решение об операции предполагать, что в отдалённом послеоперационном периоде в соседнем позвоночно-двигательном сегменте, даже при отсутствии там протрузии в силу развившейся после операции нестабильности образуется грыжа диска.
Необходимо отметить, что рубцово-ишемическая радикулопатия, возникающая при компрессионном поражении нервного корешка за счёт сдавливания его рубцовой соединительной тканью в послеоперационном периоде, со временем не проходит и требует повторного оперативного вмешательства. Тем более с диагнозом грыжа межпозвоночного диска операция радикально вопроса не решает, а возникают новые проблемы, но уже исключительно хирургического толка.
Понятно, что далеко не всё можно предвидеть во время операции и в раннем послеоперационном периоде, вполне очевидно, что в хирургии всегда высокая степень риска. Но объяснить пациенту, который просто устал от боли и неэффективного лечения в поликлиниках и у «рукоблудов», что операция при грыже межпозвоночного диска не является радикальным методом лечения, врач обязан. Пациенту же надо помнить, что у хирурга, который ежедневно по нескольку часов стоит у операционного стола, естественным образом притупляется чувство риска, иначе врачу трудно выдерживать колоссальные психические нагрузки и он бы не смог работать.
Поэтому оценка степени риска плановой операции и степень ответственности лежит на больном ничуть не меньше, чем на хирурге. Надо знать, что операция по поводу грыжи диска имеет строго ограниченные показания, и даже возникновение тазовых расстройств при поясничных грыжах, описанных, как синдром компрессии конского хвоста, не является абсолютным показанием к операции.
Особенно показательна в этом смысле грыжа шейного отдела позвоночника с локализацией C3C4. При данной локализации происходит сдавливание нервного корешка, контролирующего тонус купола диафрагмы, развивается радикулопатия C4. Вследствие потери тонуса происходит релаксация купола диафрагмы, легкое на пораженной стороне «схлопывается», кишечник «выдавливается» в грудную полость.По всем прогнозам необходимы две операции, нейрохирургическая по поводу грыжи диска C3C4 и на грудной клетке в торакальном отделении.Не исключается участие и абдоминального хирурга.Практика показывает, что даже в этом случае можно обойтись без операции.
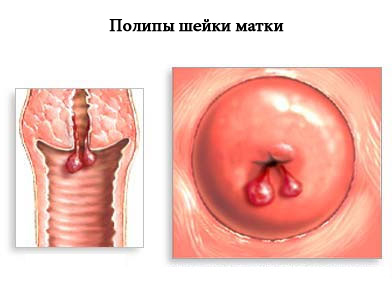
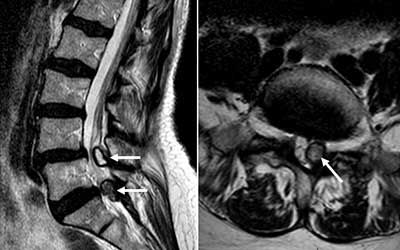
Осложнения синовиальной кисты позвоночника
Лечение любых кист позвоночника нужно начинать как можно раньше, поскольку разрастаясь, сдавливая и повреждая позвоночные структуры они могут привести к развитию серьёзных осложнений в виде:
- патологии периферической нервной системы — ;
- нарушений функций внутренних органов таза и развития почечной недостаточности;
- ярко выраженной болевой симптоматики «стреляющего» характера;
- атрофических процессов мышц, нарушений двигательной активности верхних и нижних конечностей;
- кровоизлияния в мозг и инфаркта вследствие повышенного давления крови в шейном отделе позвоночника;
- кислородного голодания костных тканей и нарушение обменных процессов на клеточном уровне;
- тяжёлых поражений ЦНС, сопровождающихся формированием полостей в спинном мозге;
- малигнизации кистозного образования.
Наши врачи
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 36 лет
Записаться на прием

Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 27 лет
Записаться на прием
Диагностика и лечение синовиальной кисты позвоночника
Составление тактики лечения — серьёзная задача, осуществляемая в соответствии с индивидуальными показаниями пациента и результатами диагностических исследований. Последние особенно важны, поскольку позволяют определить локализацию кисты и выявить её особенности. Для того, чтобы получить данные, пациенту назначают:
- осмотр у нейрохирурга;
- рентгенографию позвоночного столба;
- компьютерную или ;
- миелографию;
- УЗ-сканирование;
- биопсию с забором жидкости из кисты для гистологии.
Хирургическое лечение является радикальным и наиболее эффективным способом лечения кисты, направленным на её удаление за счёт иссечения оболочки. Рецидивы после него наблюдаются крайне редко. Показаниями к операции являются:
- нарушение работы внутренних органов малого таза;
- ухудшение двигательной активности, снижение чувствительности конечностей;
- острая дыхательная недостаточность;
- сильнейшие боли, которые невозможно купировать;
- изменение формы канала из-за крупных размеров кисты.
| Хирургические методы лечения кисты | |
|---|---|
| Метод | Чем характеризуется? |
| Пункционный | Направлен на откачивание жидкости кисты с целью устранения компрессии спинного мозга и нервов. Имеет лишь временный эффект, поскольку высок риск заполнения оставшейся оболочки жидкостью. |
| Радикальный | Направлен на полное удаление кисты с оболочкой. Может предусматривать удаление поражённого сегмента позвоночника. |
| Эндоскопический | Предусматривает создание проколов, через которые вводят эндоскоп и инструменты для вырезания кисты. Все этапы контролируются через томограф, риск повреждения хрящей и костных структур исключён. Необходимость в использовании конструкций для фиксации позвоночника отсутствует. |
Нейрохирургические операции в ЦЭЛТ проводят доктора наук и врачи высшей категории. Вы можете предварительно записаться к ним на консультацию и получить ответы на все интересующие Вас вопросы: +7 (495) 788-33-88.
- Опухоли головного мозга
- Опухоли спинного мозга
Причины
Знания о строении позвоночника позволяют понять, как развивается стеноз спинномозгового канала и каким образом он приводит к различным проблемам.
Позвоночник включает:
Позвонки. Позвоночник состоит из 24 костей (которые называются позвонками), расположенных друг над другом, плюс крестец и копчик. Большинство взрослых имеют 7 шейных позвонков, 12 грудных позвонков и 5 поясничных позвонков. Крестец состоит из 5 сросшихся между собой позвонков. Копчик состоит из 3-5 сросшихся костей в самом конце позвоночника.
Связки. Эти плотные, упругие ткани (связки) помогают удерживать при движениях позвонки на своих местах.
Межпозвоночные диски. Эти эластичные прокладки из хрящей разделяют позвонки. Они придают гибкость позвоночнику и действуют как амортизаторы, чтобы смягчить воздействие на позвонки при движении. Каждый диск состоит из кольца плотной, волокнистой ткани (фиброзное кольцо), окружающего желеобразное пульпозное ядро.
Фасетчатые суставы. Расположенные с обеих сторон, верхней и нижней каждого позвонка, эти суставы соединяют позвонки друг с другом и придают устойчивость позвоночнику, в тоже самое время, делая его гибким. Суставы содержат смазку, что решает вопросы подвижности позвоночного столба.
Спинной мозг. Это длинный пучок нервов тянется от ствола мозга у основания черепа до второго поясничного позвонка в нижней части спины. После окончания спинного мозга вниз по позвоночному каналу спускается группа нервов (cauda equine, конский хвост).
Нервы, расположенные в спинном мозге, передают информацию между головным мозгом и нервами, которые расходятся ко всем частям тела. Два спинальных нерва – один ведет к правой стороне тела, а второй к левой – выходят из спинного мозга между каждым позвонком. Нервы выходят из отверстий, расположенных на каждой стороне позвонка (межпозвоночные отверстия). В целом, в области шеи и спины расположена 31 пара спинальных нервов. Некоторые из них передают информацию от организма к головному мозгу, другие отсылают сообщения от головного мозга к мышцам, коже и другим органам.
Спинномозговой канал. Спинной мозг проходит через этот канал в позвоночнике. Обычно в позвоночном канале имеется достаточно пространства для спинного мозга, но дегенеративные изменения в позвоночнике могут сузить его.
Врачи разделяют стеноз на первичный и приобретенный:
Первичный стеноз спинномозгового канала, встречающийся относительно редко, является врожденным заболеванием.
Приобретенный стеноз спинномозгового канала, которым страдает большинство пациентов, развивается с возрастом. Обычно этот стеноз является результатом дегенеративных изменений в позвоночнике, которые происходят со временем под влиянием его перегрузки.
Основная причина спинальной дегенерации – это остеоартрит, болезнь суставов, в основе которой лежат дистрофические изменения хрящей. Со временем хрящ начинает разрушаться и его гладкая поверхность становится шероховатой. Если он изнашивается полностью, кости могут болезненно тереться друг о друга. В попытке устранить повреждения могут появиться розрастания костей, называемые костными шпорами. Когда они начинают формироваться на фасетчатых суставах в позвоночнике, позвоночный канал сужается.
Основна причина спинальної дегенерації — це остеоартрит, хвороба суглобів, в основі якої лежать дистрофічні зміни хрящів. З часом хрящ починає руйнуватися і його гладка поверхня стає шорсткою. Якщо він зношується повністю, кістки можуть болісно тертися одна в одну. Для усунення пошкоджень в організмі можуть з’явитися розростання кісток, які називаються кістковими шпорами. Коли вони починають формуватися на фасетчатих суглобах у хребті, хребетний канал звужується.
Дегенеративные заболевания
Спинальный стеноз чаще всего возникает из-за дегенеративных изменений, происходящих вследствие старения организма. Но дегенеративные изменения могут быть вследствие морфологических изменений или воспалительного процесса. По мере старения организма происходит утолщение связок и их кальцификация (образование депо солей кальция внутри связок). Происходит также разрастания в области позвонков и суставов – эти разрастания называются остеофитами. Когда страдает одна часть позвоночника, то происходит увеличение нагрузки на интактную часть позвоночника. К примеру, при грыже диска происходит компрессия корешка или спинного мозга. Когда появляется гипермобильность сегмента позвоночника капсулы фасеточных суставов утолщаются вследствие усилий по стабилизации сегмента, что также может приводить к образованию остеофитов. Эти остеофиты уменьшают пространство межпозвонковых отверстий и оказывают компрессию на нервные корешки.
Спондилолистез это состояние когда происходит сползание одного позвонка по отношению к другому. Спондилолистез возникает вследствие дегенеративных изменений или травм или крайне редко бывает врожденным. Нарушенная биомеханика позвоночника вследствии листеза может привести к давлению сползшего позвонка и вместе с ним и диска, к давлению на спинной мозг или корешки.
Возрастные дегенеративные изменения в позвоночнике являются наиболее частыми причинами развития спинального стеноза. Нередко причиной стеноза являются две формы артрита (остеоартрит и ревматическим артрит).
Остеоартрит — наиболее распространенная форма артрита и, как правило, встречается у лиц среднего и пожилого возраста. Это — хронический, дегенеративный процесс, в который могут быть вовлечены многие суставы тела. При этом заболевании происходит изнашивание и истончение поверхностного слоя хрящевой ткани суставов и часто происходит избыточные костные разрастания остеофиты и уменьшение функциональности суставов. При вовлечении в процесс фасеточных суставов и дисков возникает состояние, которое называют спондилезом.Спондилез может сопровождаться дегенерацией диска костными разрастаниями, что может приводить как с сужению спинномозгового канала, так и межпозвонковых отверстий.
Ревматоидный артрит — обычно поражает людей в более раннем возрасте, чем остеоартрит и связан с воспалением и утолщением мягких тканей (синовиальных оболочек ) суставов. И хотя ревматоидный артрит не так часто служит причиной появление спинального стеноза, но повреждение связок костей суставов может быть достаточно серьезным и начинается с синовитов. Сегменты с избыточной мобильностью (например, шейный отдел позвоночника) поражаются при ревматоидном артрите, прежде всего. Другими состояниями не связанными с дегенеративными изменениями в организме являются следующие состояния:Опухоли позвоночника — избыточный рост тканей, которые могут оказывать непосредственное давление на спинной мозг или сужать спинномозговой канал. Кроме того рост опухолевой ткани может привести к резорбции костной ткани или фрагментации костей.
Травмы, переломы позвонков могут вызвать как сужение канала, кроме того при осложненных переломах может быть воздействие фрагментов кости на спинной мозг или корешки.
Болезнь Пэджета хроническое заболевание костной ткани, проявляющееся неправильным ростом костной ткани, которая становится толстой и хрупкой (что увеличивает риск переломов). В результате возникают боли в суставах артриты. Болезнь может развиваться в любой части туловища, но чаще всего в позвоночнике. Структурные изменения в костной ткани позвоночника могут приводить к сужению спинномозгового канала и вызвать выраженную неврологическую симптоматику.
Флюороз – это чрезмерный уровень содержания фторида в организме. Может возникать вследствии вдыхания индустриальных газов и пыли, приема пищи с большим содержанием фтора или случайным приемом пищи с большим содержанием фтористых инсектицидов. Избыток фтора может привести к уплотнению связок и или размягчению костей и к дегенеративным изменениям, приводящим к спинальному стенозу.
Оссификация задней продольной связки возникает при накоплении кальцинатов в связке, которая тянется вдоль всего позвоночника. Эти кальциевые депозиты фактически превращают ткань связочную в костную. И эти кальциевые депозиты могут оказывать давление на нервы в спинномозговом канале.