Лечение экземы на ногах
Содержание:
- Причины экземы рук
- Как вылечить монетовидную экзему
- История
- Причины возникновения
- Подход к реабилитации в «Парамита»
- Экзема: профилактика
- Зуд — самый частый симптом при экземе
- Каково клиническое течение подагрического артрита?
- Причины экземы на руках
- Виды экземы на руках
- Как лечат экзему ног в клинике Парамита
- Особенности лечения
Причины экземы рук
Причин, почему возникает экзема на кистях рук, очень много, но они выступают скорее провоцирующими факторами, которые становятся причиной появления симптомов. В основе механизма развития болезни лежат нарушения иммунитета или аллергические реакции различного происхождения. Причины и лечение экземы на кистях рук всегда рассматриваются в комплексе, поскольку терапию подбирают, исходя из факторов, которые спровоцировали заболевание. К внешним факторам относятся:
- контакт с аллергенами (пылью, шерстью животных, пыльцой);
- агрессивное воздействие бытовой химии;
- прием некоторых лекарственных препаратов;
- влияние производственных факторов (красителей, масел и других едких веществ);
- укусы насекомых;
- травмирование кожи;
- воздействие холода, влаги и солнечного излучения.
Еще существуют внутренние причины появления экземы кистей рук. К ним относят различные заболевания, функциональные нарушения и особенности организма:
- склонность к аллергии;
- наследственная предрасположенность;
- хронические заболевания;
- проблемы с желудочно-кишечным трактом;
- длительное состояние стресса;
- заражение гельминтами;
- гормональный дисбаланс.
Как вылечить монетовидную экзему
Лечение монетовидной экземы имеет комплексный характер. Необходимо принять меры против основного заболевания, которое связано с очагом хронической инфекции, нормализовать работу пищеварительной, эндокринной и нервной систем. Антибиотики при монетовидной экземе помогают, но часто не приводят к ремиссии, которую и нужно достичь при таком заболевании.
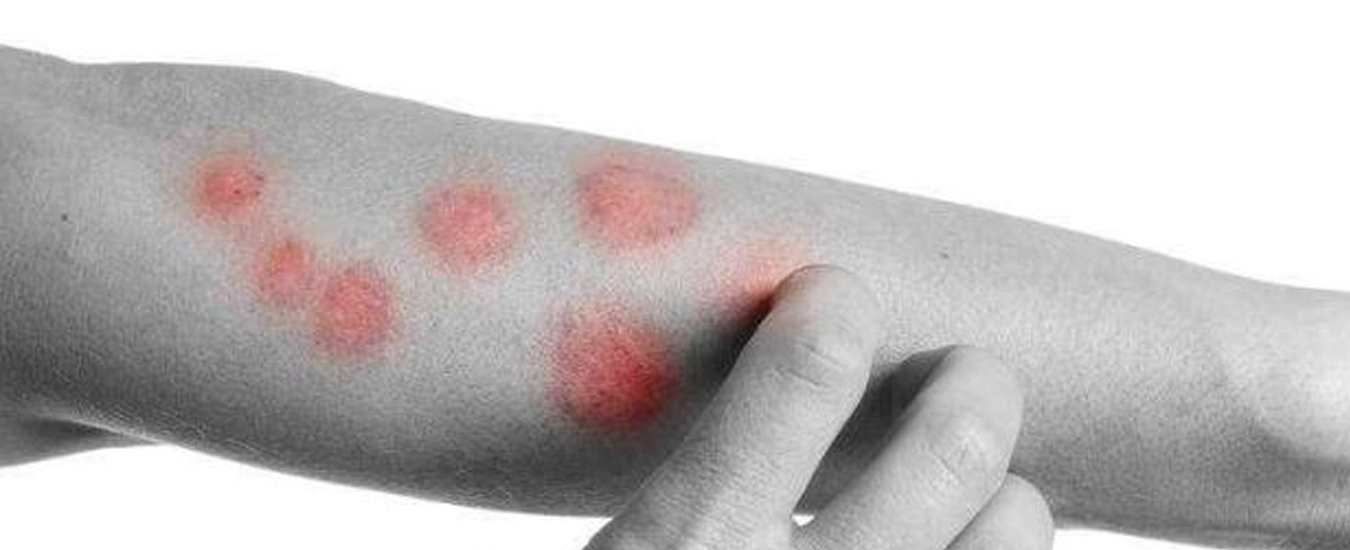
К антибактериальным препаратам чаще прибегают, если присоединилась вторичная инфекция. В остальных случаях основу лечения составляют:
- седативные препараты, транквилизаторы, антидепрессанты, нейролептики, фиточаи – для снятия стресса;
- десенсибилизирующие препараты – для устранения аллергии;
- ферменты – для улучшения пищеварения.
Для наружного лечения экземы применяют гормональные мази, дающие быстрый результат. Но перед их назначением прибегают к негормональным средствам, к которым относятся мази и кремы на основе цинка. При зуде хорошие результаты показывают топические стероиды. Благоприятное влияние на кожу оказывают процедуры физиотерапии: ультрафонофорез, иглорефлексотерапия, УВЧ-терапия, озонотерапия, лечебные грязи, аппликации парафина.
Не менее важно соблюдать диету, исключающую потенциальные аллергены: цитрусовые, маринады и соленья, жареные и копченые блюда, красные фрукты, морепродукты, орехи, мед, шоколад. В основу рациона нужно включить крупы, зелень, овощи, молочнокислые напитки.
История
Название «экзема» встречается у византийского врача Аэция из Амиды (543 год); возможно, его применяли и ранее. До начала 19 века термин «экзема» употребляли для обозначения различных остро возникающих заболеваний кожи (эритемы, рожи, крапивницы и др.). Впервые экзема как самостоятельное заболевание, относящееся к группе везикулезных дерматозов, описал в 1808 году английский врач Уиллен (R. Willan). В 1813 году Бейтмен (T. Bateman) дал точное клиническое описание экземы, охарактеризовав ее как безлихорадочное и неконтагиозное поражение кожи с высыпаниями на слегка гиперемированном фоне мелких пузырьков, нередко сгруппированных. В 1819 году Биетт (L. Biett) ввел понятия «острая экзема» и «хроническая экзема». В 1854 году Девержи (М. G. A. Devergie) уточнил клиническую картину экземы: он описал так называемые экзематозные колодцы (точечные эрозии) и подчеркнул своеобразный точечный, капельный характер мокнутия при этом заболевании. Таким образом, в середине 19 века клинико-морфологическое понятие «экзема» было сформулировано достаточно четко. Однако в дальнейшем клиническое определение экземы было пересмотрено. В 1887 году немецкий дерматолог П. Унна описал своеобразное эритематосквамозное поражение кожи, названное им себорейной экземой. Он выявил при экземе и при себорейной экземе изменения шиповатого слоя эпидермиса в виде очагового межклеточного отека и на этом основании ошибочно отождествил оба заболевания. Обнаружив при себорейной экземе кокки, названные им морококками, П. Унна выдвинул паразитарную теорию возникновения экземы, которая была опровергнута работами таких дерматологов, как Р. Сабуро, Й. Ядассон, Г. А. Кюзель, показавших, что пузырек — первичный элемент экземы — всегда стерилен. В 1909 году Ж. Дарье объединил себорейную экзему Унны с другими своеобразными эритематосквамозными дерматозами под названием «экзематид», выделив три его разновидности — фигурную (себорейную экзему Унны), питириазиформную и псориазиформную, что привело к отождествлению себорейной экземы и экзематида. Сезари (A. Sezary), Р. Сабуро, М. Г. Мгебров, М. Ф. Синани и др. показали, что питириазиформная и псориазиформная разновидности представляют собой клинические варианты одного и того же заболевания, приближающегося по ряду клинических и гистологических признаков к экземе, и предложили сохранить название «экзематид». Фигурную разновидность следует рассматривать как самостоятельную форму, впервые описанную П. Унной под названием «себорейная экзема». Ее варианты, выделенные П. Унной (в частности, мокнущая себорейная экзема), оказались, как это было доказано многочисленными исследованиями, различными формами пиококковых поражений кожи. Однако до наст, времени эти формы, а также все разновидности экзематида (по Дарье) нередко диагностируются как себорейная экзема.
Границы применения термина «экзема» у разных исследователей колеблются. Многие дерматологи расширили понятие «экзема», объединив истинные экзематозные поражения с так наз. экземоподобными дерматозами, и отождествили его с понятием «дерматит» (см. Дерматиты). Это привело к тому, что некоторые зарубежные исследователи, например Аккермен и Рагас (А. В. Ackerman, A. Ragaz, 1982), вообще предложили исключить термин «экзема».
Причины возникновения
Привести к экземе способны множество факторов:
- генетическая предрасположенность;
- иммунодефициты любого генеза, СПИД;
- патологические гормональные изменения;
- дисфункции желез внутренней секреции;
- тяжелые хронические болезни;
- регулярные стрессы;
- воздействие моющих веществ;
- работа с лаками, красками;
- ношение одежды из искусственных тканей;
- регулярный прием некоторых медикаментов;
- использование некачественной косметики;
- воздействие природных факторов (холод, перегрев);
- паразитарные инвазии.
Под влиянием раздражителя в организме вырабатываются так называемые медиаторы воспаления с развитием соответствующей клинической картины.
Подход к реабилитации в «Парамита»
В московской клинике «Парамита» реабилитация после операции по удалению грыжи позвоночника проходит поэтапно. Подробная программа восстановления устанавливается, исходя из:
- истории болезней;
- сложности операций;
- сопутствующих болезней;
- возраста;
- пола;
- физических возможностей;
- данных лабораторных анализов, рентгена, МРТ и т.д.
Наши врачи с каждым больным после удаления грыжи работают по индивидуальной программе. В лечении грыжи мы используем как западные, так и восточные методы – физиотерапию, массаж, гирудотерапия, иглоукалывание и др.
В распоряжении центра – современное оборудование, которое помогает быстро восстановиться после операции. Врачи внимательно следят за ходом реабилитации, вовремя корректируют программу. Мы всегда на связи с нашими пациентами, мгновенно отвечаем на все обращения.
Экзема: профилактика
Предотвратить экзему или избежать ее рецидива можно, если соблюдать профилактические рекомендации. Первостепенное значение имеет соблюдение правил личной гигиены. На время лечения обширного поражения кожи вплоть до регрессирования его симптомов желательно отказаться от принятия ванны. При локальных поражениях кожи, напротив, рекомендованы ванны с отваром ромашки. Обострить течение воспалительного процесса на руках может перегрев организма, поэтому желательно избегать слишком горячих ванн и длительного пребывания на солнце.
Поскольку экзема сильно поражает кожный покров, для ее профилактики необходимо использовать лечебную косметику, которую дерматолог подбирает индивидуально для каждого пациента. Желательно ежедневно использовать гели для душа, крема, средства для умывания, увлажняющие сухую и зудящую кожу. В качестве профилактики также нужно своевременно лечить сопутствующие заболевания кожи — осуществлять терапию варикозной болезни, санацию очагов хронической инфекции, дегельминтизацию.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 392
Количество прочтений: 392
Зуд — самый частый симптом при экземе
Зуд — одна из форм чувствительности кожи, близкая к прикосновению и боли. Но в отличие от последней, вызывающей реакцию отстранения или избегания, при зуде возникает рефлекс «обработки». Почесывание, трение, разминание, согревание, щипание зудящих участков приводят к моментальному, но быстро проходящему чувству комфорта и успокоению. Это обусловлено тем, что в процессе расчесывания в нервных окончаниях моделируются более сильные импульсы, которые подавляют проведение более слабых зудовых сигналов от пораженных участков.
Сильный зуд облегчается только путем тяжелых самоповреждений, когда желание почесаться замещается чувством боли. Если зуд мучает человека долго, то в коре головного мозга формируется очаг патологического возбуждения, и из защитной реакции зуд превращается в стандартный ответ кожи на внешние и внутренние раздражители.
При экземе зуд варьируется от легкого до тяжелого и в некоторых случаях может стать большой проблемой, затрагивающей всех членов семьи больного, так как он нарушает ежедневный образ жизни и сон .
10 советов для облегчения зуда
- Используйте очищающие средства для кожи без сульфатов (масла, «мыло без мыла»).
- При очень сильном зуде приложите на время холодный компресс.
- Гладьте зудящую кожу, а не царапайте.
- Носите мягкую, дышащую одежду без синтетических волокон и высокого содержания шерсти.
- Ежедневно увлажняйте кожу.
- Антигистаминные препараты не всегда останавливают зуд, но могут помочь людям с экземой заснуть.
- Надевайте на ночь тонкие хлопчатобумажные или вискозные перчатки, чтобы не расцарапать кожу во сне.
- Стригите ногти коротко, чтобы повреждать ими кожу как можно меньше.
- Ежедневно проветривайте комнату, где длительно находитесь, используйте очиститель и увлажнитель воздуха.
- Избегайте стрессовых ситуаций.
Каково клиническое течение подагрического артрита?
Для подагрического артрита характерно стадийное течение патологического процесса:
- I стадия. Бессимптомная гиперурикемия.
- II стадия. Острый подагрический артрит.
- III стадия. Период между приступами.
- IV стадия. Хроническая тофусная подагра. Кристаллы моноурата натрия откладываются подкожно, в синовиальные ткани или в субхондральной зоне костей.
I стадия. Бессимптомная, асимптоматическая гиперурикемия (продромальный период: диспептические явления, подавленное настроение, полиурия). Может быть психоэмоциональное возбуждение. Образно об этом писал T. Sydenham: «яркое солнце перед бурей».
Характерно:
1) повышение содержания мочевой кислоты в крови при отсутствии клинических признаков отложения кристаллов (то есть без артрита, тофусов, нефропатии или уратных камней). Гиперурикемия повышает риск развития подагры и нефролитиаза, однако во многих случаях подобных поражений нет.
2. Гиперурикозурия. Значительно повышает риск формирования уратных камней у лиц с экскрецией мочевой кислоты более 1000 мг/сут. У таких больных возможна острая обструкция мочевых путей — одна из форм острой почечной недостаточности, часто сопровождающая противоопухолевую химиотерапию. Другие лекарственные препараты, способствующие гиперурикозурии, представлены в табл. 7.
Высокая нагрузка пуриновыми основаниями приводит к внезапному повышению содержания мочевой кислоты в крови с последующим выпадением кристаллов в мочевых путях.
II стадия. Острый подагрический артрит. Поражение суставов является основным клиническим признаком подагры. Оно может проявляться острым подагрическим артритом, интермиттирующим артритом или хроническим артритом с отложением периартикулярных тофусов. Чаще эта первая манифестная форма подагры. Приступ развивается у большинства больных (80–90%) среднего или старческого возраста с предшествующей асимптоматической гиперурикемией в течение 20–30 лет.
Самостоятельное затихание воспалительного процесса в суставе при подагре определяется способностью фагоцитов переваривать кристаллы и выделять ряд антивоспалительных факторов, в частности трансформирующий фактор роста бета.
III стадия. Межприступный период. Выделение межприступного периода имеет принципиальное практическое значение, поскольку систематическое лечение в этот период позволяет не только предотвратить дальнейшее прогрессирование болезни, но и будет способствовать обратному развитию уже образовавшихся тофусов. Наступает после окончания первого приступа и может прерваться следующей острой атакой. Но и в межприступный период подагра продолжает прогрессировать. Лишь примерно у 7% больных после первого эпизода подагры повторных атак не отмечают.
Некоторые больные подагрой испытывают приступ лишь однажды в жизни, другие — многократно. Хотя между первым и вторым приступом иногда проходит 40 лет и более, у 75% больных второй приступ наблюдается в течение 2 лет после первого. В межприступный период боль в суставах не отмечается. Однако у 62% повторные приступы возникают в течение первого года болезни.
В типичных случаях в межприступный период пациенты не предъявляют жалоб, но если больной не получает лечения, то каждая последующая атака протекает тяжелее и межприступный период сокращается.
IV стадия (финальная). Хроническая тофусная подагра. При хронической подагре симптомы в пораженных суставах полностью не устраняются. Для этой формы заболевания характерно появление тофусов, хроническое течение артрита. Хронический подагрический артрит развивается в тех суставах, в которых ранее отмечалось несколько острых подагрических приступов, проходивших без остаточных явлений
Такое течение заболевания наблюдается как результат недостаточного лечения острых приступов или, что особенно важно, тактики лечения в межприступный период
Причины экземы на руках
Природа экземы до сих пор не изучена до конца. Точно неизвестно, по каким причинам она возникает, но ведущая роль в развитии отводится наследственности и аллергическим реакциям. Если болезнь есть у родителей или ближайших родственников, то высока вероятность ее появления и у ребенка, причем в любом возрасте.
Факторов, которые провоцируют первые симптомы заболевания, очень много. Гормональная экзема на руках возникает при нарушении баланса гормонов. Еще болезнь могут вызывать другие внутренние факторы:
- заражение гельминтами;
- заболевания пищеварительной системы;
- длительный прием лекарственных препаратов;
- сильные нервные потрясения;
- недостаток витаминов и микроэлементов;
- употребление аллергенных продуктов питания;
- перенесенные инфекции.
Грибковая экзема на руках развивается на фоне поражения организма грибком. Еще существует вирусная форма заболевания. Также его могут провоцировать не только внутренние, но и внешние факторы. От чего появляется экзема на руках в таком случае:
- частый контакт с раздражителями (бытовой химией, агрессивными химическими веществами);
- ношение синтетической одежды;
- контакт с пыльцой, шерстью животных, пылью;
- воздействие сильного холода;
- постоянная работа с водой (руки часто влажные).
Виды экземы на руках
Существует несколько классификаций экземы на руках. В зависимости от происхождения принято выделять следующие виды экземы.
Истинная (идиопатическая) экзема
Причина развития истинной экземы неизвестна. Как правило, в данном случае говорят о мультифакторности заболевания. Болезнь характеризуется ограниченными интенсивными покраснениями на руках (эритемой) с появлением сыпи в виде пузырьков. Последние быстро вскрываются, не успев прочно оформиться.
Границы патологических очагов при истинной экземе стертые. На местах появления сыпи в дальнейшем образуются небольшие эрозии. Как правило, этот процесс носит симметричный характер, то есть – возникает сразу на обеих руках.
При идиопатической экземе человека также беспокоит зуд умеренной интенсивности. Болезнь склонна к переходу в хроническую стадию, при которой наблюдается уплотнение пораженных участков и усиление характерного кожного рисунка (лихенификация). При этом продолжается образование новых пузырьков, мокнущих образований кратерного типа и серозных корочек. На стадиях обострения наблюдается значительное усиление зуда.
Разновидностью идиопатической экземы является дисгидротическая экзема. При такой разновидности патологии зудящие пузырьки образуются на боковых поверхностях пальцев кистей. Патологические пузырьки располагаются в толще эпидермиса и при просвечивании кожи напоминают зерна риса. С течением времени пузырьки вскрываются, а на их месте образуются эрозии и серозные корки.
Микробная экзема
В данном случае триггером заболевания выступают микробные инфекции – грибковые, бактериальные или вирусные. Как правило, микробные экземы возникают при повреждениях кожи, открывающих путь для инфекционных агентов.
В отличие от идиопатической, микробная экзема характеризуется асимметричным поражением кожного покрова. Центральные части очагов поражения при микробной экземе покрыты гнойными и серозными корками. После снятия корочек проявляется пораженная поверхность с мокнущими кратерными образованиями («колодцами»).
Границы очагов поражения при микробной экземе четкие и покрыты тонким слоем эпидермиса, который легко отслаивается. Этому виду патологии характерен сильный зуд.
Важно. Нередко микробные экземы образуются в зонах недавнего хирургического вмешательства или травм
В таких случаях экзему называют микробной паратравматической. Если микробная экзема возникает на месте варикозных изменений конечностей, то такую экзему называют варикозной.
Одной из разновидностей микробной экземы на руках является монетовидная (бляшечная или нумулярная) экзема. Характерной особенностью нумулярной экземы являются округлые очаги поражения, диаметр которых составляет 1-3 см. На поверхности этих бляшек также отмечается мокнутие (гнойно-кровяная жидкость) и серозно-гнойные корки.
Примечательно, что неправильное лечение микробной экземы может привести к образованию вторичных высыпаний. Со временем они могут сливаться, образуя большие участки поражения с мокнутием и эрозивными участками.
Микотическая экзема
Микотические экземы возникают при аллергии на грибковые инфекции. Как правило, при микотической экземе очаги поражения округлые и резко очерченные.
Профессиональная экзема
Данная разновидность экземы связана с вредоносными профессиями, где работники вынуждены контактировать с некоторыми веществами, вызывающими экзему. Чаще всего термин «профессиональная экзема» используется в отношении работников химической промышленности, металлургов и представителей других профессий, часто контактирующих с химическими веществами. Вероятность развития воспалительных процессов на руках возрастает при игнорировании работником защитных перчаток и костюмов.
Как лечат экзему ног в клинике Парамита
Московская клиника Парамита специализируется на лечении хронических кожных заболеваний. Врачи-дерматологи клиники применяют комплекс индивидуально подобранных европейских и восточных методик. Соответствующее обучение они прошли в лучших мировых центрах и с успехом применяют свои знания и навыки на практике. Проведенные курсы лечения позволяют быстро устранить острые проявления заболевания и предупредить появление рецидивов без каких-либо побочных эффектов. Пациенты клиники, страдающие экземой, регулярно проводят противорецидивные курсы терапии, позволяющие полностью устранить все проявления болезни.
Экзема на ногах – это не приговор. При правильном образе жизни и регулярном противорецидивном лечении можно забыть о ее существовании. Чем лечить экзему на ногах в том или ином случае, решает только врач.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья ГрачевГлавный врач клиники
Мы всегда рады помочь, ждем ваших звонков+7 (495) 198-06-06
Особенности лечения
Терапия при экземе на руках включает в себя:
- антибактериальные препараты;
- противоаллергические средства;
- антисептические примочки для подсушивания расчесов;
- успокаивающие средства при стрессовом перенапряжении;
- поливитаминные комплексы.
В начальных стадиях заболевание хорошо поддается лечению негормональными мазями и кремами, которые смягчают и восстанавливают поврежденную кожу. В тяжелых случаях назначаются гормональные препараты, но применяют их недолго во избежание развития привыкания.
Ускорить заживление кожи помогают физиотерапевтические процедуры (УФ-облучение, озонотерапия, парафиновые аппликации). Пациенту разъясняется необходимость соблюдения диеты с исключением из рациона аллергенных продуктов. В холодное время года следует оберегать кожу от воздействия агрессивных погодных факторов, иметь при себе подходящий крем.
С экземой на руках можно успешно бороться, если делать это правильно – выбрать верное направление поможет опытный дерматолог, обладающий современными знаниями о природе этого заболевания.