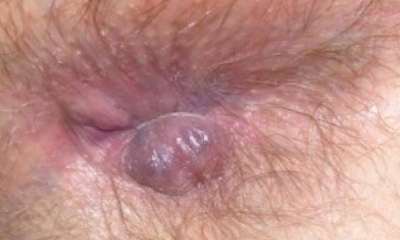
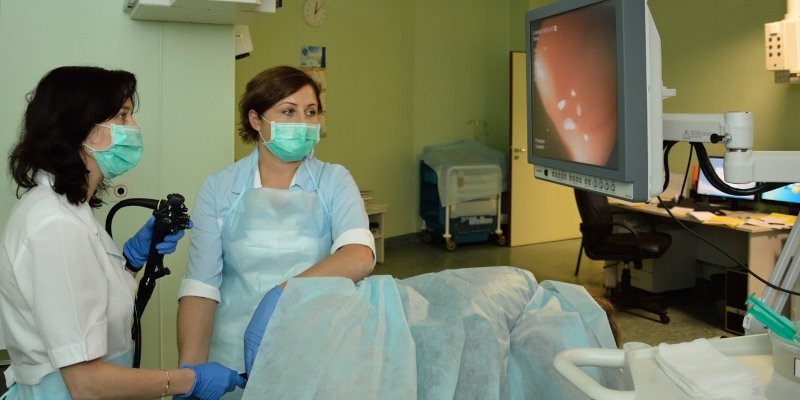
Свищ прямой кишки
Содержание:
- Факторы риска
- Причины
- Операция при свище прямой кишки
- Причины геморроя
- Острая боль: причины
- Методы лечения полипов и папиллом заднего прохода
- Лечение перианального дерматита
- Диагностика слизи из заднего прохода
- Геморрой
- Клиническая картина
- Методика лечения спазма сфинктера
- Корригирующие упражнения
- Хирургические методы лечения геморроя
Факторы риска
Следующие факторы значительно увеличивают возможность заболеть геморроем:
- сидячий образ жизни ведет к застою крови в области таза и образованию геморроидальных узлов;
- частое поднятие тяжестей;
- регулярные запоры;
- злоупотребление алкогольной продукцией и острой пищей;
- ожирение;
- инфекционные и опухолевые процессы, локализованные в кишечнике;
- беременность, когда идет гормональная перестройка в организме и нарушается отток крови, сами вены при этом расширяются и истончаются.
Считается так же, что среди причин, которые вызывают геморрой есть и передающаяся по наследству слабость соединительных тканей кишечника. Именно благодаря им, вены и удерживаются в стенках кишки.
Причины
Для начала следует разобраться в причинах бахромок. Конечно же, в основном бахромки появляются из-за геморроя. Как это происходит? После того, как геморроидальный узел проходит сам по себе, то остаются кожные складки или наросты, которые и называются «бахромками». Это происходит из-за того, что кожа вокруг ануса после геморроя растягивается, и теряет возможность прийти в прежнее состояние вследствие перенесенных воспалительных процессов.Помимо геморроя анальные бахромки могут вызывать и другие заболевания заднего прохода.
Появление такого дефекта, как кожа от геморроя, – довольно распространенное явление. Небольшие наросты, локализующиеся в области анального отверстия, появляются в результате таких обстоятельств:
- перенесенные ранее оперативные вмешательства на прямой кишке или в области анального отверстия;
- наличие хронических запоров. Фактор может быть вызван малоподвижным образом жизни, неправильным питанием, заболеваниями желудочно-кишечного тракта;
- частичное саморассасывание воспаленных наружных геморроидальных шишек;
- возникновение наростов у представительниц женского пола может быть связано с периодом вынашивания плода, а также родовой деятельностью;
- перенесенные ранее патологии воспалительного характера, локализующиеся в прямой кишке;
- перенесенные ранее болезни с острым или хроническим течением в аноректальной области, а именно: геморроидальное воспаление, тромбоз геморроидальных шишек, трещины анального отверстия, криптит, свищ.
Беда не только в том, что бахромки смотрятся некрасиво. Основная причина воздействия на них – это причиняемое ими чувство дискомфорта. Не стоит ждать, пока оно проявит себя еще интенсивнее, при их нахождении обязательно нужно обратиться к специалисту. Он поможет избавиться от подобного «украшения». В противном случае велика вероятность появления симптомов раздражения, так как на них часто воздействуют вредные вещества, находящиеся в каловых массах. В этой ситуации к дискомфорту добавятся зуд и жжение.
Подобные новообразования могут возникнуть не только после перенесения тромбоза. Их образование возможно после острых течений других заболеваний, затрагивающих область анального отверстия или полость прямой кишки. Осложнение возникает после свища, который имел зоной своего поражения задний проход, трещины анального прохода, криптита. Последнее представляет собой воспаление, которое возникает вследствие инфицирования так называемых слепых карманов, находящихся в полости прямой кишки недалеко от сфинктера. Кроме того, «бахромки» могут появиться после большинства проктологических операций.
При увеличении бахромки могут приводить к образованию абсцессов или экземы. Чтобы предотвратить такие заболевания, рекомендуется постоянный и правильный уход за анальной областью.
https://youtube.com/watch?v=2beWGOsXkZ0
Для этой цели подходят специальные продукты для интимной гигиены, которые обеззараживают место возле заднего отверстия. При воспалении симптомы могут очень напоминать увеличенный геморрой.
Причины появления дефекта пока не известны. Хирургические вмешательства в области ануса способствуют увеличению складок. Внешние или внутренние воздействия на кожу в области анального отверстия также являются факторами риска развития данных дефектов.
В медицине выделяются первичные и вторичные типы бахромок. Первичная – это увеличение роста кожи, которое происходит без видимой причины. При вторичном дефекте бахромки возникают из-за различных факторов внешней или внутренней среды.
Как упоминалось выше, бахромки не имеют ясной клинической картины и этиологии. При обострениях некоторых геморроидальных заболеваний пациент может испытывать следующие симптомы:
- Сильное воспаление бахромок;
- Постоянный и нестерпимый зуд в покое;
- Нарушения в процессе дефекации (боль, дискомфорт или зуд).
Наросты вокруг анального отверстия могут появиться из-за предшествующего воспаления геморроидальных узлов. Чаще всего они образовываются:
- после перенесенных заболеваний области заднего прохода: геморроя, анальных трещин, свищей, криптита;
- у женщин бахромки появляются в период беременности или после родов;
- из-за частичного самостоятельного рассасывания геморроидальных узлов;
- в результате хронических запоров;
- после оперативных вмешательств в аноректальной области.
Перед началом лечения желательно определиться с причинами возникновения патологии. Если просто провести операцию по удалению анальной бахромки, то спустя какое-то время она может вновь появиться.
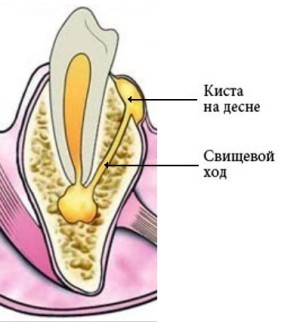
Операция при свище прямой кишки
Принципы операции при свище прямой кишки сводятся к элиминации воспаления и бактериальной инфекции, а также избежании повреждения сфинктеров заднего прохода, поскольку это может привести к недержанию стула и газов.
Рис. 2. Операция по Сетону при свище прямой кишки.
Операции, которые часто применяются для лечения свища прямой кишки:
- Фистулотомия — операция рассечения свища прямой кишки
- Фистулэктомия — операция иссечения свища прямой кишки
- Операция по Сетон — лечения свища прямой кишки при помощи специального дренажа
- Пластическая операция при свище прямой кишки.
Фистулотомия или фистулэктомия — простые операции, которые выполняются при низких свищах прямой кишки. Их применение недопустимо при высоком свище.
При наличии высоких свищей прямой кишки используют сфинктеросохраняющие операции, поскольку обычные операции иссечения и рассечения свища прямой кишки часто заканчиваются возникновением недержания газов и стула и рецидивами заболевания.
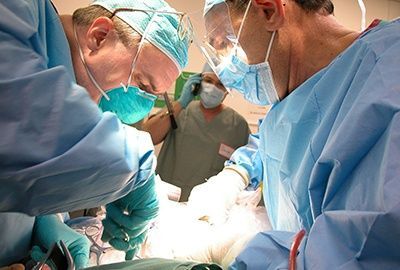
Нажмите для просмотра фотографий.Внимание! Профильное хирургическое фото, 18+.
Рис. 3. Фистулотомия — операция рассечения свища прямой кишки.
В последнее время выделяют несколько видов сфинктеросохраняющих оперативных техник:
- Склеивание свищевого хода клеем на основе фибрина
- Операция LIFT при свище прямой кишки
- Операция при свище прямой кишки с применением лазера
- Операция при свище прямой кишки с применением алло- и ксенотрансплантатов.
Использование фибрина для закрытия просвета свищевого хода в настоящее время применяется редко, поскольку такая операция часто заканчивается возвратом заболевания.
Операция LIFT при свище прямой кишки дает хорошие результаты в 40-95% случаев. Кроме того, она проста в исполнении, безопасна для пациента, не сопровождается повреждением сфинктеров заднего прохода, а следовательно, не вызывает недержания стула и газов. Рецидивы заболевания встречаются после операции LIFT при свище прямой кишки у 6-28% больных.
Нажмите для просмотра фотографий.Внимание! Профильное хирургическое фото, 18+.
Рис. 4. Операция при свище прямой кишки с применением аллотрансплантата.
Применение алло- и ксенотрасплантатов при свищах прямой кишки дает также обнадеживающие результаты. Материал для закрытия свищевого хода готовят чаще всего из дермы человека или животных. Его специальным образом обрабатывают и стерилизуют, а также удаляют весь клеточный материал. Это позволяет избежать нежелательных реакций у реципиента.
Нажмите для просмотра фотографий.Внимание! Профильное хирургическое фото, 18+.
Рис. 5. Лазерная операция при свище прямой кишки
Обследование пациентов при свище прямой кишки перед операцией
Диагноз заболевания и уточнение локализации и вида свища проводится при помощи:
- Проктологического осмотра, который включает пальцевое исследование прямой кишки и проктоскопию
- УЗИ прямой кишки и прилежащих мягких тканей
Обязательно перед операцией оценивается состоятельность сфинктеров заднего прохода, которые обеспечивают удержание стула и газов по шкале Wexner.
Причины геморроя
Чаще всего геморроидальные кровотечения являются следствием повреждения внутренних геморроидальных узлов во время акта дефекации. В основном это наблюдается при длительных запорах и чрезмерном натуживании. Геморроидальному кровотечению предшествует истончение стенок узла, которое является следствием застоя крови и нарушения местного венозного кровотока. В результате формируются мелкие надрывы и эрозии, которые приводят к развитию кровотечения. Из этиологических факторов также можно выделить нарушение оттока крови по венулам от кавернозных тел в стенках прямой кишки, наличие разветвленных кавернозных телец, врожденное функциональное недоразвитие соединительной ткани изменение иннервации венозной стенки.
К факторам риска, которые могут привести к развитию геморроидального кровотечения, относится повышение давления в системе вен из-за запоров, длительного пребывания в сидячем или стоячем положении, тяжелой физической работы или беременности. Также к данному состоянию может привести регулярное злоупотребление алкогольными напитками и острой пищей. Геморроидальное кровотечение развивается и на фоне цирроза печени с сопутствующей портальной гипертензией.
Специалисты выделяют следующие причины заболевания:
- Ожирение;
- Большие физические нагрузки;
- Гиподинамия;
- Наследственная предрасположенность;
- Нервное перенапряжение;
- Проблемы оттока крови в прямой кишке;
- Хронические запоры;
- Воспаление и опухоли в кишечнике и печени;
- Инфекционное заражение;
- Частые половые акты через анальное отверстие;
- Курение.
Основной причиной заболевания считается завышенная или врожденная склонность к образованию тромбов в крови, а так же патология сосудов. Из-за усиленного притока крови к прямой кишке и ослабленного ее оттока, происходит наполнение и растяжение ею поврежденных вен, что в конечном итоге приводит к образованию узла, со временем увеличивающегося и воспаляющегося.
У женщин геморрой часто вызывается беременностью и родами (практически у каждой второй женщины после родов врачи диагностируют различные формы этой болезни). А так как во время беременности его лечить трудно (это связано с риском для плода при использовании различных препаратов), то женщине следует еще на этапе планирования беременности посетить проктолога.
Острая боль: причины
Появление острой боли в области ануса свидетельствует о наличии целого ряда заболеваний, в том числе:
-
Анальной трещины (острая стадия). Боль появляется непосредственно при дефекации. Причем болевое ощущение настолько сильно, что человек может вскрикнуть;
-
Геморроя. Пациента постоянно преследуют зуд и жжение, которые тревожат область ануса. При дефекации с испражнениями могут выходить и капельки крови. В запущенной стадии наблюдается выпадение узлов;
-
Тромбоза геморроидальных узлов;
-
Ущемления геморроидального узла;
-
Острого проктита. Для данного заболевания характерен подъем температуры в купе с общим недомоганием. Пациент жалуется на различные боли, а также начинают выделяться при дефекации кровь и гной;
-
Парапроктита;
-
Выпадения прямой кишки;
-
Полипов прямой кишки;
-
Гельминтозов;
-
Наличия инородного тела;
-
Наличия травм заднего прохода;
-
Анального секса.
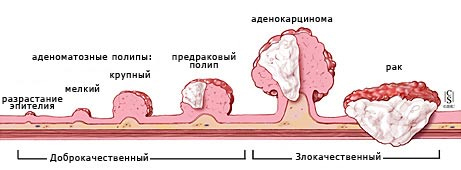
Методы лечения полипов и папиллом заднего прохода
Лечение полипов и кондилом, как правило, заключается в их удалении.
Удаление полипов и кондилом прямой кишки
Удаление кондилом в «Семейном докторе» осуществляется с применением лазера или радиоволнового аппарата «Сургитрон». Удаление полипов прямой кишки может быть произведено во время эндоскопии, если расположение и размер полипа это позволяют. В сложных случаях для удаления полипа проводится плановая госпитализация в хирургический стационар.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Лечение перианального дерматита
Несмотря на то, что лечение назначается исходя из этиологии болезни, существует ряд принципов, придерживаться которых должен каждый пациент:
- Соблюдение правил личной гигиены. При первых признаках воспаления в области ануса, подмываться необходимо после каждого акта дефекации. Для этих целей необходимо использовать слабый раствор марганцовки или отвары противовоспалительных трав, что не позволит развиться вторичной инфекции;
- При дерматите перианальной области необходимо носить только хлопчатобумажное белье;
- Исключить из питания копченые, перченные и острые блюда. Диетическое питание сделает основное лечение более эффективным.
Медикаментозная терапия перианального дерматита у взрослых предполагает использование мазей и направлена на снятие зуда, жжения и раздражения вокруг анального отверстия. Для местного лечения назначают:
- цинковую мазь;
- антисептические препараты;
- антигистаминные средства;
- декспантенол.
При грибковом поражении прописывают противогрибковые медикаменты:
- Микосептин;
- Тридерм;
- Канастен;
- Кандид и др.
Лечение бактериального дерматита перианальной области предполагает вскрытие гнойных пустул и дальнейшую обработку их зеленкой, синькой, фукарцином и нанесением антибактериальных мазей.
При обнаружении энтеробиоза лечение проводят противоглистными препаратами:
- Пирантелом;
- Вормилом;
- Медамином;
- Пиперазином;
- Вермоксом.
Терапия аллергического перианального дерматита заключается в приеме антигистаминных препаратов:
- Супрастин;
- Диазолин;
- Тавегила;
- Кларитин.
Вышеперечисленные препараты также могут назначаться для устранения болезненного жжения и зуда.
Наличие хронических заболеваний кишечника и дисбактериоз являются показанием для лечения первичного недуга у проктолога или гастроэнтеролога.
Физиотерапевтическое лечение перианального дерматита направлено на снятие воспаления и стабилизацию процесса заживления пораженных участков кожи вокруг ануса. Наиболее эффективны такие процедуры, как ванночки с добавлением лекарственных средств, лечение магнитным полем, лазерная терапия, ультразвук и т. д.
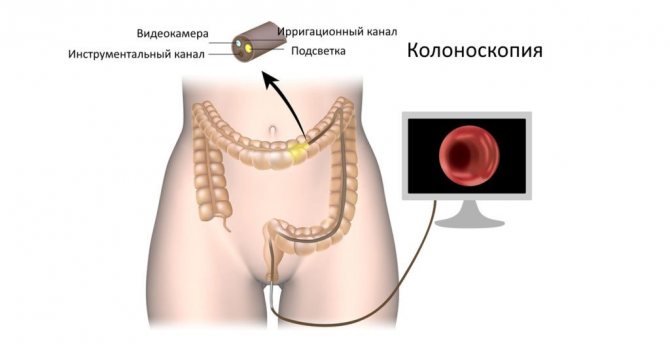
Диагностика слизи из заднего прохода
Нижние отделы кишечника находятся в непосредственной близости к органам малого таза и мочеполовой системы, которые подвержены различным воспалительным процессам. Да и внутри самого кишечника происходят процессы, благоприятствующие для развития большого числа бактерий. Не все микроорганизмы можно отнести к полезной микрофлоре. Размножение патогенных микробов приводят к возникновению воспалительных процессов в нижних отделах кишечника, сопровождающиеся выделениями из заднего прохода в виде слизи:
- проктит – воспаление слизистой оболочки прямой кишки;
- парапроктит – воспаление жировой ткани, которая заполняет пространство между нижней частью кишечника и брюшной стенкой;
- параректальный свищ, который образуется при трансформации острых форм воспалительных заболеваний в хронические;
- язва прямой кишки;
- кондиломы и различные новообразования злокачественного и доброкачественного характера.
Симптоматика выделений из заднего прохода
Выделение слизи из заднего прохода с примесью крови чаще всего свидетельствует о наличии геморроидальных заболеваний, при которых происходит разрыв кровеносных сосудов, находящихся вблизи заднего прохода в большом количестве. Иногда алая кровь выделяется с калом при колите (воспалении толстой кишки). Различные опухоли также могут проявлять себя наличием кровавых прожилок в слизи, которая выходит во время дефекации.
Кал приобретает чёрный оттенок в том случае, если кровотечение произошло у больного ещё в желудке. В этом случае на кровь воздействовала кислотная желудочная среда. Слизь может оставаться прозрачной. Если слизистая масса имеет оранжевый оттенок и неприятный запах, её появление говорит о заболевании печени или избыточном выбросе в кишечник жёлчи, которая тоже влияет на процесс пищеварения.
Слизь приобретает мутный или жёлто-зелёный оттенок, если в её составе есть частицы гноя. Это свидетельствует, что стенки кишечника имеют гнойный налёт вследствие проникновения инфекции из других органов или заболевания определённых отделов кишечника.
Белые массы, примешанные к слизи, имеют, скорее всего, грибковое происхождение. Они возникают при грибковых заболеваниях мочеполовой системы. Болезнетворные микроорганизмы, проникая в нижний отдел прямой кишки, размножаются на слизистой, придавая ей белый цвет или белёсый оттенок. Обильное образование слизи приводит к выходу её через задний проход.
Почему возникает зуд в заднем проходе и белые выделения
Не только во время напряжения и дефекации могут происходить выделения. Иногда больные чувствуют непроизвольное появление жидкости в спокойном состоянии. Врач-проктолог, проводя обследование, осматривает и бельё больного, на котором видны следы выделений, чтобы оценить их происхождение.
Если пациента беспокоит покраснения и отёчность промежности, зуд в заднем проходе, выделения слизи с примесью крови, гноя или других веществ, это повод для неотложного посещения проктолога. Возможно, что так проявляется гельминтоз – наличие червеобразных паразитов в прямой кишке, различные формы аллергии или перианальный дерматит.
Если болезнь носит хронический характер, а больной состоит на учёте у специалиста, значит, есть повод для незапланированной встречи с ним. Те, кто впервые обращается за медицинской помощью с проблемами пищеварительного тракта, проходят всестороннее обследование:
- визуальное;
- пальцевое;
- инструментальное;
- эндоскопическое;
- ультразвуковое;
- рентгенографическое;
- лабораторное.
Только комплексный подход к изучению заболевания позволит избрать метод лечения. Главное, прислушиваться к любым изменениям в своём организме и вовремя обратиться за квалифицированной помощью в отделение проктологии.
Стоимость комплексной диагностики: 2 900 руб.Стоимость при записи на прием онлайн со скидкой 20%: 2 320 руб.
Геморрой
Это наиболее распространенное в проктологической практике заболевание, которое в равной мере широко встречается как среди женщин, так и среди мужчин. Геморрой представляет собой тромбоз и воспаление венозных кровеносных сосудов, которые анатомически располагаются в в толще стенки прямой кишки, в сочетании с воспалительными изменениями рядом расположенных мягких тканей (жировой клетчатки и мышечной ткани).
Геморрой в течение нескольких лет может не проявляться вообще никакими симптомами, а потом вдруг внезапно и резко обостриться и значительно ухудшить качество жизни пациента. В случае самолечения и необоснованной боязни обратиться на консультацию к врачу проктологу с этой деликатной проблемой большинство пациентов страдают от этой напасти многие годы и не могут самостоятельно никак от нее избавиться.
Обострение хронического течения заболевания может стать следствием бытовой или половой травмы (например, у пациентов, которые практикуют так называемый грубый анальный секс), значительных физических нагрузок при подъеме тяжестей, приема большого количества алкоголя или длительного бесконтрольного употребления острой пищи (специи, приправы, острые национальные блюда). У некоторых женщин первопричиной геморроя являются тяжелые роды с большим количеством длительных сильных схваток.
К основным симптомам геморроя относят:
Клиническая картина
Острый неспецифический парапроктит в типичных случаях проявляется весьма характерными признаками. Больной отмечает боль в промежности, чувство дискомфорта во время акта дефекации; температура тела повышена. Местно при образовании гнойника в подкожной клетчатке имеется гиперемия кожи и воспалительный инфильтрат соответственно стороне поражения. При более глубоком, ишиоректальном П. общие расстройства выражены гораздо резче, а местные изменения раньше всего удается обнаружить, исследуя прямую кишку пальцем (см. Ректальное исследование). Для пельвиоректального П. характерна картина тяжелого общего заболевания; в первые дни болезни пальцевое исследование не всегда выявляет имеющийся глубокий инфильтрат. Изменение кожи появляется поздно, при распространении гнойного воспаления в сторону клетчаточные пространств, расположенных ближе к кожному покрову. Выраженность жалоб и клин, картины зависит от реактивности организма, вирулентности инфекции и локализации гнойника; так, пельвиоректальный П. может долгое время не вызывать болей. При распространении гнойного воспалительного процесса на несколько клетчаточных пространств таза может развиться тазовая флегмона (см.). Крайне редко высокорасположенный гнойник самопроизвольно вскрывается в брюшную полость.
Весьма тяжело протекает П., вызванный анаэробной флорой (см. Анаэробная инфекция). А. М. Аминев (1973) делит П. данной этиологии на гнилостно-гангренозный, анаэробный с восходящим лимфангиитом (см.) и П. с преобладающими явлениями сепсиса (см.). Характерным для анаэробного П. является быстрое распространение процесса, выраженная инфильтрация тканей, не всегда имеющая четко определяемый центральный очаг воспаления. У больных наблюдается снижение АД, резкая тахикардия при умеренном повышении температуры тела. При преобладании в микробной флоре Вас. perfringens отмечается крепитация.
Острый П. может иметь три исхода: выздоровление (если вскрытие гнойника сопровождается рубцеванием отверстия в стенке кишки, послужившего входными воротами инфекции), развитие хронически рецидивирующего П., возникновение хрон. П. с формированием свища прямой кишки.
Неспецифический хронически рецидивирующий парапроктит проявляется периодически остро возникающим нагноением в околопрямокишечной клетчатке при отсутствии наружных свищей. Причиной рецидивов может быть не полностью закрывшийся дефект стенки кишки, через к-рый происходит постоянное инфицирование околопрямокишеч-ной клетчатки, или наличие в последней латентной инфекции. Рецидив может возникнуть также под влиянием провоцирующих факторов (травма, воспаление слизистой оболочки прямой кишки), когда нежный поверхностный рубец в области дефекта кишки нарушается и происходит повторное инфицирование клетчатки или активизация латентной инфекции. В промежутках между рецидивами возможна полная ремиссия.
Хронический неспецифический парапроктит характеризуется наличием свища прямой кишки, к-рый имеет внутреннее отверстие (в стенке кишки); встречается и несколько свищевых ходов и наружных отверстий. В стенке кишки и клетчаточных пространствах таза обнаруживаются пери-фокальные воспалительные и рубцовые изменения. В течение длительного времени единственным симптомом заболевания являются гноевидные выделения из наружного отверстия свища, к-рое может располагаться на коже промежности, ягодичной области, бедра, на стенке влагалища. По отношению к волокнам сфинктера прямой кишки различают свищи простые — интрасфинктерные (подкожные и подслизистые), транс-сфинктерные — чрессфинктерные и сложные — экстрасфинктерные (высокие). У 70% больных, страдающих свищами прямой кишки, в анамнезе отмечаются обострения воспалительного процесса, каждое из к-рых может повлечь за собой образование новых свищевых разветвлений, гнойных полостей, рубцовых изхменений в стенке кишки и мышцах запирательного аппарата. Все это усложняет радикальное лечение хрон. П.
Из специфических парапроктитов нек-рое значение может иметь сифилитический П., встречающийся чрезвычайно редко. В отличие от острого неспецифического П. болезнь развивается медленно; вокруг прямой кишки образуется плотный неподвижный инфильтрат, суживающий ее просвет. При распаде гуммы на стенке кишки образуется характерная гуммозная язва (см. Сифилис). Еще реже встречаются туберкулезные поражения прямой кишки и окружающей клетчатки, актиномикоз и другие специфические заболевания этой области.
Методика лечения спазма сфинктера
Спазм сфинктера лечение требует при любой интенсивности болевых ощущений, поскольку это может быть сигналом организма одругой, более серьезной патологии. Больному надо заботиться не столько о том, как снять спазм сфинктера прямой кишки, сколько о выявлении причины болезни и ее устранении. Диагностика должна проводиться в условиях клиники с использованием специального оборудования.В зависимости от установленного диагноза врач выбирает метод лечения.
Терапевтическое
Лечить спазм сфинктера медикаментами показано на ранней стадии его возникновения при одновременном выявлении и устранении причины заболевания. Успешное снятие спазма сфинктера медикаментозным методом гарантировано, если больной своевременно обратился за медицинской помощью. Врач-проктолог после осмотра и по результатам диагностического обследования может назначить следующие препараты и средства:
- спазмолитические;
- обезболивающие;
- антибактериальные;
- слабительные.
По показаниям назначаются препараты местного воздействия: свечи, гели, мази, кремы, ванночки.Значительно облегчают состояние регулярные гигиенические процедуры – обмывания после каждого посещения туалета.
Неотъемлемой частью снятия синдрома прокталгии является диета, направленная на предотвращение запоров: прием вареной, тушеной на пару, протертой пищи малыми порциями, исключение острых, кислых, соленых блюд, обильное питье.
Оперативное лечение
Применяется при отсутствии эффекта от терапевтических методов в лечении трещины заднего прохода – наиболее частой причины возникновения спазма анального сфинктера. Затвердевшие края трещины иссекаются с образованиембыстро заживающейраны,спазм снимается.Современные разработки в области хирургии позволяют производить эту операцию с помощью радиоволнового или лазерного оборудования.
В редких случаях по показаниям применяется сфинктеротомия – рассечение анального сфинктера. В результате операции спазмирование ослабляется, давая возможность для заживления трещины. Лазерная сфинктеротомия – операция амбулаторного типа.
Корригирующие упражнения
При неэффективности местного лечения или в ситуации, когда улучшение становиться лишь временным, необходимо исключение возможности пищевых расстройств и прочих системных факторов, которые обусловливают продолжительное существование триггерных точек в мышцах тазового дна. У пациентов с триггерными точками в поднимающей задний проход мышце, а также копчиковой мышце, следует выявить и исправить по возможности все изменения в суставах: крестцово-подвздошных, крестцово-копчиковых и пояснично-крестцовых. Устранению боли, в таких случаях, способствует лечение хронических воспалительных заболеваний тазовых органов, мочеполовых инфекций, также необходима коррекция осанки в положении сидя.
При наличии внутреннего геморроя, триггерные точки в сфинктере заднего прохода не поддаются лечению. Пациентам назначают препараты, которые способствуют размягчению каловых масс. Показано повышение потребления жидкости и диета с высоким содержанием клетчатки. Назначается местное применение обезболивающих и противовоспалительных препаратов, а также клизмы с детским вазелиновым маслом перед сном. Если консервативная терапия не эффективна, то назначают перевязку, либо хирургическое удаление внутренних геморроидальных узлов.
Хирургические методы лечения геморроя
Радикальные хирургические вмешательства (хирургические операции) считаются наиболее обоснованными и успешными вариантами лечения на III-й и IV-й поздних стадиях геморроя, когда специальные лекарственные препараты и малоинвазивные хирургические вмешательства уже не могут решить проблемы восстановления необратимо измененных варикозных узлов. Однако наибольший лечебный эффект обеспечивает все-таки сочетание консервативной терапии с тем или иным малоинвазивным хирургическим вмешательством.
Удаление геморроя лазером
Методика удаление геморроидальных узлов (геморроя) лазером представляет собой один из способов радикальной дестру́кции (от лат. destructio: «разрушение») варикозных образований с помощью хирургического лазера. В числе неоспоримых преимуществ данного метода следует отметить практически полное отсутствие послеоперационных осложнений, быстрое заживление послеоперационной раны и полное восстановление мягких тканей, расположенных рядом.
Операция Лонго (геморроидопексия)
Степлерную геморроидопексию (расширенную слизисто-подслизистую резекцию геморроидальных узлов) можно условно отнести к лечебно-пластическим операциям, которую применяют в качестве радикального хирургического метода лечения внутреннего геморроя уже более 80 лет. В ходе выполнения операции Лонго удаляют небольшой участок слизистой по окружности. В результате заживления происходит подтягивание стенки и спадение кавернозных тел. Применяют метод Лонго у больных с III-й и IV-й стадиями заболевания при значительном зиянии ануса и часто рецидивирующих выпадениях ампулы прямой кишки вследствие выраженной слабости анального сфинктера и связочно-мышечного аппарата толстой кишки. При особо крупных геморроидальных узлах операцию Лонго можно проводить у больных даже со II-й стадией геморроя. В то же время геморроидопексию по Лонго не применяют при наружной форме геморроя.
Операция Миллигана-Моргана (радикальная геморроидэктомия)
Радикальная геморроидэктомия по Миллигану-Моргану с пластикой анального канала показана больным только на поздней IV-й стадии заболевания, если менее радикальные методы лечения не обеспечивают нужный результат. Конгломерат воспаленных и тромбированных геморроидальных узлов удаляют хирургическим способом, радикально и полностью вместе с большим массивом патологически измененных мягких тканей перианальной области. Хирургический шов накладывают только на сосудистую ножку узла, оставляя кожно-слизистые раны открытыми (под асептической повязкой) для самостоятельного заживления и последующего рубцевания (замещения соединительной тканью).