Рак прямой кишки
Содержание:
- Как вылечивать?
- Причины рака прямой кишки
- Диагностика
- Лечение рака ануса в клинике Хадасса
- К каким докторам следует обращаться если у Вас Рак анального канала:
- Определение.
- Методы диагностики
- Симптомы рака прямой кишки у взрослых
- Виды рака прямой кишки
- Как узнать внутренний геморрой
- О целях диагностики и лечения
- Лечение и прогноз.
- Что такое рак ануса?
- Лечение рака анального канала
Как вылечивать?
Самые 1-ые стадии шишечек в заднем проходе необходимо вылечивать ограниченными методами:
- Применять антивосполительные средства (Постеризан);
- Мази спазмолитические и обезболивающие с местным действием (Релиф);
- Противоаллергические препараты;
- Ванны с добавлением марганцовки;
- Венотоники, чтоб убрать варикозное расширение вен у нижних конечностей (Детралекс, Флебодиа).
В наиболее сложных ситуациях пригодится оперативное вмешательство, чтоб иссечь геморроидальные шишки.
К ним относятся:
- склерозирования узлов;
- виды лазерного исцеления;
- установка латексного кольца.

В случае геморроя, эффективность ограниченного способа исцеления не выше 80%. А вот уже оперативное вмешательство фиксирует выпавшие конгломераты и избавляет боль (физическое или эмоциональное страдание, мучительное или неприятное ощущение).
Причины рака прямой кишки
Факторы, способствующие развитию злокачественных опухолей прямой кишки:
- Особенности питания. Рак прямой кишки намного чаще отмечается у людей, которые потребляют большое количество мяса, особенно говядины и свинины. Мясная пища, попадая в кишечник, стимулирует размножение бактерий, вырабатывающих канцерогены. Уменьшение в рационе растительной клетчатки также повышает риск развития патологии.
- Гиповитаминозы. Витамины A, C и E инактивируют канцерогены, которые попадают в кишечник. При их недостатке в пище вредные воздействия на стенку прямой и всей толстой кишки усиливаются.
- Избыточная масса тела. Доказано, что рак прямой кишки наиболее распространен среди людей, страдающих ожирением.
- Малоподвижный образ жизни. При постоянной сидячей работе происходит застой крови в венах таза и геморроидальных узлов. Это приводит к нарушению функций слизистой оболочки прямой кишки и повышает вероятность развития злокачественных опухолей.
- Заядлое курение. Статистические исследования показывают, что у курильщиков данный вид злокачественной опухоли возникает чаще, чем у некурящих. Видимо, это связано с действием никотина на сосуды.
- Злоупотребление алкоголем. Этиловый спирт оказывает раздражающее действие на стенку кишечника, повреждает слизистую оболочку, способствует возникновению раковых клеток.
- Профессиональные вредности. Рак прямой кишки распространен среди рабочих, которым приходится контактировать с индолом, скатолом и другими вредными веществами. Злокачественные опухоли толстого кишечника часто встречаются у работников цементных заводов и лесопилок.
- Наследственность. Человек, родственники которого страдали данным заболеванием, имеет повышенные риски. Они тем выше, чем ближе степень родства.
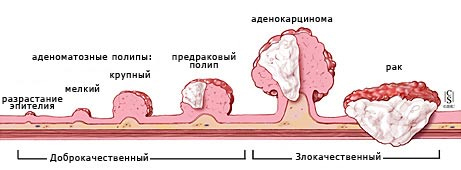
Предраковые заболевания, на фоне которых чаще всего возникают злокачественные опухоли прямой кишки
- Полипы. Это доброкачественные образования слизистой оболочки, представляющие собой возвышения. Особенно высок риск озлокачествления, если полип имеет размеры более 1 см.
- Диффузный полипоз – наследственное семейное заболевание, при котором в прямой и толстой кишке образуется большое количество полипов.
- Папилломовирусная инфекция в области ануса – папилломовирусы способны вызывать мутации клеток, приводящие к развитию злокачественных опухолей.
| Размер полипа | Степень риска |
| до 1 см | 1,1% |
| от 1 до 2 см | 7,7% |
| более 2 см | 42% |
| в среднем среди всех пациентов с полипами | 8,7% |
Диагностика
Диагностировать ректальный пролапс и степень выпадения кишки проктолог может даже не основании осмотра и анализа симптоматики. Выпавший участок органа имеет конусообразную, цилиндрическую или шарообразную форму, окрашен в ярко-красный или синюшный оттенок. Слизистая оболочка отличается выраженной отечностью, кровоточит при контакте. На ранних стадиях можно вправить кишку и восстановить нормальное состояние тканей. Если на момент осмотра пролапс не наблюдается, пациенту предлагают натужиться, чтобы спровоцировать выпадение.
В ходе пальцевого исследования врач определяет тонус сфинктера, дифференцирует заболевание от геморроя и анальных полипов. После этого для точной постановки диагноза, выявления осложнений и точной стадии болезни проводят инструментальную диагностику, которая включает:
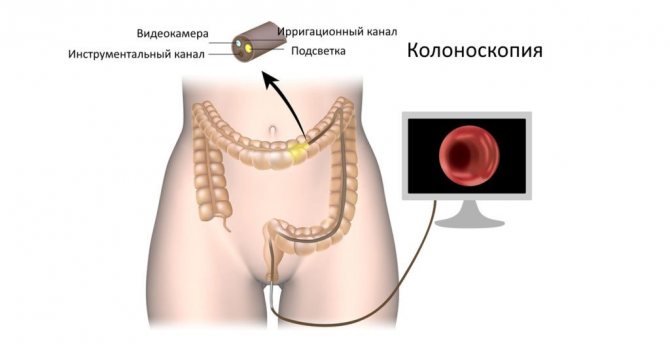
- колоноскопию – для выявления причин, по которым появилась патология;
- ирригоскопию – чтобы обнаружить функциональные изменения в толстой кишке;
- дефектографию (проктографию) – для определения степени пролпаса;
- аноректальную манометрию – с целью оценки функций мышц;
- эндоскопическое обследование (ректороманоскопию) – для выявления инвагинации, наличия язв;
- эндоскопическую биопсию с исследованием тканей – назначается при обнаружении солитарной язвы для исключения онкологии прямой кишки;
- гинекологический осмотр – для женщин.
Лечение рака ануса в клинике Хадасса
Сейчас лечение от описываемого недуга проходит посредством трех главных методов, таких как:
- хирургическое вмешательство;
- лучевая терапия;
- химиотерапия.
В настоящий момент врачи клиники Хадасса все чаще стали использовать комбинированный способ борьбы с раком ануса, сочетающий в себе химиолучевую терапию. Дело в том, что раковые клетки заднего прохода обладают повышенной чувствительностью к ионизирующему излучению, которое позволяет оперативно устранить опухоль, восстановив функцию анального сфинктера. Облучению могут подвергаться промежностные поля или лимфатические узлы паха, если существует воспаление этих областей.
Химиотерапия с помощью внутривенных препаратов дополняет лечебный эффект от радиотерапии, сокращая опухоли наряду с метастазами в лимфатических узлах. Тем не менее, введение сильнодействующих препаратов может вызвать ряд побочных эффектов, в том числе постоянную тошноту, рвоту, утомляемость, сонливость, повышение температуры тела и др. Вот почему выбор дозировки и периода такого лечения осуществляется только после учета общего физического состояния пациента.
Радикальное хирургическое вмешательство применяют, когда у пациента после химиотерапии наблюдается появление рецидивов опухоли, а также возвращение симптоматики рака ануса. Этот же способ прописывают в случае возникновения у больного гнойных или некротических осложнений или ухудшения функции анального канала.
К каким докторам следует обращаться если у Вас Рак анального канала:
Онколог
Проктолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Рака анального канала, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Определение.
Раком анального канала называют новообразования, возникающие в области заднего прохода между верхним краем анального канала и местом его перехода в перианальную кожу, покрытую волосами.
Среди большого разнообразия гистологических форм злокачественных новообразований этой области ведущее место (50-75%) занимает плоскоклеточный (эпидермоидный) рак. Эта опухоль чаще выявляется среди лиц старше 50 лет. Среди больных раком анального канала преобладают женщины. Соотношение мужчины:женщины колеблется по разным источникам от 1:2 до 1:7. Риск возникновения рака анального канала возрастает у женщин, ранее леченых по поводу плоскоклеточного рака шейки матки или влагалища.
Методы диагностики
| Наименование исследования | Описание и характеристики |
| Опрос пациента и сбор данных анамнеза |
|
| Пальпация заднего прохода | В ходе обследования врач наощупь определяет наличие новообразований, повреждений стенок кишечника. При этом невозможно определить характер течения патологии (злокачественная или доброкачественная опухоль), но наличие подобных изменений – повод для дальнейшего, более детального обследования. |
| Ректороманоскопия | Ректороманоскоп вводят в задний проход, расширяя его отверстие, после чего врач проводит визуальный осмотр исследуемого участка. При помощи данного метода можно определить доброкачественные или злокачественные опухоли, участки воспаления, эрозии, кровотечения или нагноения, развивающиеся в слизистой оболочке прямой кишки. |
| Рентгенография с использованием контрастного вещества | Подготовительный этап (за 2 суток до обследования) включает в себя обильное питье, коррекцию рациона, накануне пациенту ставят очистительную клизму. В ходе процедуры в кишечник больного вводят особое вещество (сульфат бария), имеющее контрастный оттенок, после этого при помощи рентгена делают снимки исследуемого органа в разных проекциях. На снимке можно отчетливо увидеть очаги поражения (сульфат бария как бы заполняет их, придавая более выраженный оттенок). |
| УЗИ | При помощи ультразвука можно различить новообразования, поражающие соседние органы, выявить наличие и размеры метастазов. |
| КТ | Данный метод исследования считается дополнительным. Его назначают лишь в тех случаях, когда данные, полученные в ходе рентгенографии и УЗИ, оказались противоречивыми. |
Терапия злокачественной опухоли прямой кишки зависит от стадии болезни и наличия сопутствующих заболеваний. Только после полного обследования и изучения клинической картины лечащий врач может подобрать лечение. Самолечение недопустимо! Лечение рака основано не трех методиках:
- Хирургическое вмешательство;
- Химиотерапия;
- Радиотерапия.
Первым этапом лечения практически всегда бывает операция по удалению новообразования. В зависимости от размеров опухоли и стадии болезни, операция может быть как через анус, так и полостная. Если прямая кишка сильно поражена и не подлежит восстановлению, ее удаляют, формируя колостому, которая выводится на брюшную стенку.
Радио- или химиотерапия являются дополнением к основному лечению. Радиоактивные лучи уничтожают все клетки опухоли, оставшиеся после операции. Кроме того, такое воздействие в большинстве случаев помогает предупредить рецидив болезни.
Химиотерапия основана на введении в организм специальных препаратов, препятствующих делению злокачественных клеток. Иными словами, при помощи этих средств можно остановить рост опухоли, продлив тем самым жизнь пациенту и облегчив его состояние.
Симптомы рака прямой кишки у взрослых
Чаще всего в развитии заболевания наблюдается следующая закономерность. Изначально в прямой кишке формируется аденоматозный полип. Это новообразование не представляет прямой угрозы для жизни и не является злокачественным. Однако со временем в полипе происходят изменения. Новообразование становится злокачественным и превращается в раковую опухоль, которая распространяется по организму в виде метастазов.
Симптомы рака прямой кишки определяются стадией и уровнем расположения образования. Они включают:
- Различные диспепсические расстройства;
- Кровотечение и другие патологические примеси в кале;
- Нарушение стула вплоть до кишечной непроходимости;
- Признаки общей интоксикации;
- Анемию;
- Болевой синдром.
Первые симптомы зависят от расположения неоплазии. Помимо кровотечения, возникающего почти у всех больных, возможна боль как первый признак в случае низкого расположения рака с переходом на анальный сфинктер. В части случаев заболевание протекает с нарушениями стула, чаще – в виде запоров.
По мере того, как опухоль станет разрастаться, запоры не будут чередоваться с диареей, они начинают приобретать устойчивый характер. В случае, если злокачественная опухоль прямой кишки начинает развиваться стремительно, то у больного наблюдается острая непроходимость кишечника – критическое состояние, при котором не обойтись без срочного хирургического вмешательства.
Состояние пациента, страдающего раком прямой кишки, зависит от наличия или отсутствия метастазов.
- Если опухоль расположена в пределах прямой кишки, то пациента беспокоят только нарушения пищеварения, боли в кишке, примеси гноя, крови и слизи в кале.
- Если опухоль прорастает в соседние органы, то возникают симптомы, характерные для их поражения. При прорастании в матку и влагалище – боли в низу живота, нарушение месячных.
- При прорастании в мочевой пузырь – боли в низу живота, нарушение мочеиспускания. При распространении метастазов в печень – желтуха, боли под ребром.
- При множественных метастазах нарушается общее состояние пациента: возникает слабость, повышенная утомляемость, истощение, анемия, повышение температуры тела.
У женщин
Раковая опухоль прямой кишки у женщин может прорасти в ткани матки или влагалища. Раковое поражение матки никак не отражается на общей клинической картине заболевания, а вот прорастание опухоли в ткани задней стенки влагалища может привести к формированию ректовагинального свища. Вследствие этого из женского влагалища начинают выделяться газы и каловые массы.
Раковые клетки под действием движения крови и лимфы распространяются еще дальше по организму, что приводит к образованию метастазов, которые могут возникнуть в легких, в отделах печени или в близко расположенных лимфатических узлах.
Симптомы рака прямой кишки у женщин разнообразны:
- наличие кровяных выделений в кале;
- болевые симптомы в животе и в области заднепроходного отверстия;
- запор, учащение стула, понос;
- слизистые, гнойные выделения в заднем проходе;
- постоянное чувство слабости или усталости;
- метеоризм, самопроизвольное отхождение каловых масс;
- ощущение зуда в промежности;
- наличие дисфункции в половых органах;
- нарушен метаболизм, что вызывает снижение общего развития и роста больного.
У мужчин
Рак у мужчин часто прорастает в стенку мочевого пузыря, вызывая также ректовезикальный свищ, из которого наружу выводятся стул и газы. Мочевой пузырь часто при этом инфицируется. Патогенная флора проникает в почки через мочеточники, вызывая пиелонефрит.
Признаки рака прямой кишки у мужчин:
- резкое снижение массы тела;
- ощущение боли в области крестца, половых органах;
- примеси крови в консистенции кала;
- частые походы по нужде;
- хронические запоры.
Злокачественное образование при отсутствии необходимой диагностики быстро растет, поражая и другие системы и органы. Оно создает повышенное давление внутри брюшины, тем самым усугубляя проблему
Вот почему важно выявить своевременно начальный этап развития болезни и предпринять все необходимые действия
Некоторые симптомы этого недуга характерны для целого ряда заболеваний желудочно-кишечного тракта, самыми распространенными из которых считаются:
- геморрой;
- язва кишечника;
- нарушения пищеварительных процессов;
- простатит.
Очень часто из-за схожести симптомов больные вовремя не обращают на них должного внимания, из-за чего шансы на выздоровление стремительно уменьшаются.
Виды рака прямой кишки
Классификация злокачественных опухолей прямой кишки в зависимости от клеточного строения
гистологического строения опухолиВиды опухолей прямой кишки в зависимости от гистологического строения
- Аденокарцинома. Самая распространенная разновидность злокачественных опухолей прямой кишки. Выявляется в 75% — 80%. Образуется из железистой ткани, чаще всего встречается у лиц старше 50 лет. При исследовании под микроскопом можно выявить степень дифференцировки ткани опухоли. Различают высокодифференцированную, умеренно дифференцированную, низко дифференцированную и недифференцированную опухоль. Чем ниже степень дифференцировки, тем более злокачественной является опухоль, хуже прогноз для пациента.
- Перстневидно-клеточный рак. Встречается в 3% — 4% случаев. Получил свое название из-за характерного внешнего вида клеток опухоли под микроскопом: в центре клетки находится просвет, а на периферии – узкий ободок с клеточным ядром – он напоминает перстень с камнем. Этот вид рака прямой кишки имеет неблагоприятное течение, многие пациенты погибают в течение первых трех лет.
- Солидный рак прямой кишки. Встречается редко. Происходит из железистой ткани. Состоит из низкодифференцированных клеток, которые уже не похожи на железистые и расположены в виде пластов.
- Скирозный рак (скир) – также редко встречаемая разновидность злокачественной опухоли прямой кишки. В ней относительно мало клеток и относительно много межклеточного вещества.
- Плоскоклеточный рак. Третья по распространенности (после аденокарциномы и перстневидно-клеточного рака) злокачественная опухоль прямой кишки – составляет 2% — 5% от общего количества. Этот вид опухоли склонен к раннему метастазированию. Часто его возникновение связывают с папилломавирусной инфекцией. Встречается практически только в нижней части прямой кишки, в области анального канала.
- Меланома. Опухоль из пигментных клеток – меланоцитов. Располагается в области анального канала. Склонна к метастазированию.
Классификация рака прямой кишки в зависимости от характера роста
- Экзофитный рак. Опухоль растет наружу, в просвет прямой кишки.
- Эндофитный рак. Опухоль растет внутрь, прорастает в стенку прямой кишки.
- Смешанная форма. Характеризуется одновременно экзофитным и эндофитным ростом.
Классификация рака прямой кишки по системе TNM
Расшифровка аббревиатуры
- T – размер опухоли (tumor);
- N – метастазы в рядом расположенные лимфатические узлы (nodus);
- M – отдаленные метастазы в различных органах (metastasis).
| Обозначение | Описание |
| Тx | Размер опухоли не уточнен, отсутствуют необходимые данные. |
| T | Опухоль не обнаружена. |
| Tis | Опухоль in situ – «на месте», небольших размеров, не прорастает в стенку органа. |
| T1 | Опухоль размером до 2 см. |
| T2 | Опухоль размером 2 – 5 см. |
| T3 | Опухоль размерами более 5 см. |
| T4 | Опухоль любых размеров, которая прорастает в соседние органы: мочевой пузырь, матку и влагалище, предстательную железу и пр. |
| Nx | Нет данных. Неизвестно, есть ли метастазы в лимфатических узлах. |
| N | Метастазы в лимфатических узлах отсутствуют. |
| N1 | Метастазы в лимфатических узлах, расположенных вокруг прямой кишки. |
| N2 | Метастазы в лимфатических узлах, расположенных в паховой и подвздошной области с одной стороны. |
| N3 |
|
| Mx | Неизвестно, есть ли отдаленные метастазы в органах. Недостаточно данных. |
| M | Отдаленных метастазов в органах нет. |
| M1 | Отдаленные метастазы в органах есть. |
Стадии рака прямой кишки в соответствии с классификацией TNM
| Стадия | Классификация TNM |
| Стадия 0 | TisNM |
| Стадия I | T1NM |
| Стадия II | T2-3NM |
| Стадия IIIA |
|
| Стадия IIIB |
|
| Стадия IV | TлюбоеNлюбоеM1 |
- Если опухоль расположена в пределах прямой кишки, то пациента беспокоят только нарушения пищеварения, боли в кишке, примеси гноя, крови и слизи в кале.
- Если опухоль прорастает в соседние органы, то возникают симптомы, характерные для их поражения. При прорастании в матку и влагалище – боли в низу живота, нарушение месячных. При прорастании в мочевой пузырь – боли в низу живота, нарушение мочеиспускания. При распространении метастазов в печень – желтуха, боли под ребром.
- При множественных метастазах нарушается общее состояние пациента: возникает слабость, повышенная утомляемость, истощение, анемия, повышение температуры тела.
Как узнать внутренний геморрой
Внутренний геморрой (см. фото 5) прячет узлы внутри кишки. При поверхностном осмотре их обнаружить нельзя, для этого можно аккуратно пальцем исследовать кишку. Иначе можно обозреть только при обследовании аппаратурой. Симптомы геморроя – помарки крови в малом количестве. Тем не менее, начальная стадия геморроя зачастую никак себя не проявляет. Когда он воспаляется, узлы можно увидеть в просвете кишки. Её стенки сдавливают и травмируют узелки, что может вызвать нестерпимую ректальную боль.
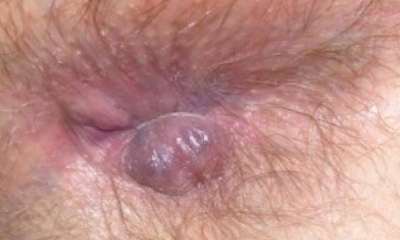
Как выглядит внешний геморрой
Внешний геморрой (см. фото 6) в некоторых случаях не имеет увеличенных узлов. Зато его симптомы почти всегда отличаются характерными маленькими малозаметными уплотнениями. Последующее прогрессирование заметно увеличивает шишки геморроя (фото внизу), и они приобретают синюшный оттенок. Когда вылез узел подобного вида, ощупывать его часто нельзя – это может привести к уплотнению накопившихся сгустков; к тому же это просто очень болезненно. Внешний геморрой оперируют.
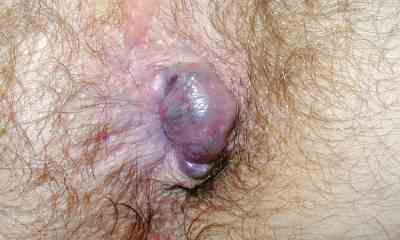
Запущенный геморрой
Запущенный геморрой (см. фото 8) довольно часто кровоточит. Статистика утверждает, что кровоточащий вид в запущенной формы наблюдается у 10 части населения. Особых отличий, которыми отличается геморрой у мужчин и у женщин, нет. Постоянно кровоточащий тромб назван последней стадией патологии. Находящиеся снаружи узлы не вправляются вообще, образуя бахромки при геморрое (фото ниже) вокруг ануса. Они часто ущемляются, больной жалуется на жжение, зуд, постоянные боли. Требуется срочная операция – воспалившиеся бахромки часто провоцируют анемию. Довольно редко, но геморрой у детей также может проявляться.
О целях диагностики и лечения
Только врач проктолог может поставить больному правильный диагноз после проведения комплексной диагностики, которую проходят по рекомендации специалиста и с полным ее соблюдением.
Цели лечения заключаются в двух аспектах – это точная диагностика с исключением опасных заболеваний и определение методов лечения.
Цель посещения специалистов – это установка диагноза, определение правильной терапии и исключение рецидивов заболевания.
Во время первого посещения врач проводит осмотр и пальцевое обследование. Он определяет наличие шишек, их структуру и рельеф стенок толстой кишки. Это обследование помогает исключить онкологические заболевания ануса, обнаружить свищи и другие изменения слизистой.
Если этого недостаточно, врач назначает аноскопию – это обследование прямой кишки при помощи аноскопа. Инструмент представляет собой полую металлическую трубку с оптическим прибором на наконечнике. Он вставляется в прямую кишку на глубину в 8-12 см и при помощи оптического прибора на экране монитора можно рассмотреть все дефекты ануса.
Для более глубокого исследования назначаются другие методы диагностики. Перед посещением проктолога необходимо поставить очистительную клизму и провести гигиену заднего прохода.
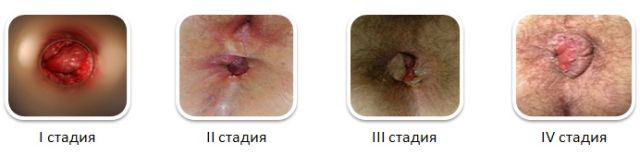
Фото геморроидальных шишек на разных стадиях болезни
Лечение и прогноз.
На протяжении многих лет лечение рака анального канала заключалось в удалении всей прямой кишки и анального жома с формированием стомы на передней брюшной стенке. К сожалению, и в настоящее время многие хирурги и онкологи практикуют подобный метод лечения, инвалидизирующий пациента.
В настоящее время во всех ведущих клиниках в качестве первичного метода лечения используется лучевая или химиолучевая терапия. У 50-70% больных после проведенного лучевого лечения удается добиться полной регрессии рака анального канала и, соответственно, избавить пациента от заболевания. Тем не менее, пациенту необходимо наблюдаться у онколога не менее 5 лет, и только по истечении этого срока он считается полностью излеченным.
Однако, чем больше размеры или прорастание опухоли, тем менее вероятно полное рассасывание новообразования. В случаях слабо выраженной регрессии опухоли после первого этапа лучевой терапии выполняется операция полного удаления прямой кишки и заднего прохода, как конечный вариант лечения. Показанием для хирургического вмешательства являются также рецидивы опухоли после проведенного облучения.
В случаях выявленных метастазов рака в паховые лимфоузлы оперативное вмешательство необходимо дополнять удалением паховых или пахово-подвздошных лимфатических узлов. Эта операция может выполняться как одновременно с экстирпацией прямой кишки, так, и отсрочено, когда метастазы выявляются в более поздние сроки после проведенного хирургического вмешательства.
Что такое рак ануса?
Рак ануса или как еще называют злокачественное новообразование заднего прохода.
По своему происхождению выделяют такие формы:
-плоскоклеточный
-базолоидный
-аденокарцинома
-мукоэпидермоидныйКакие же причины могут спровоцировать развитие рака ануса?
На данный момент основных причин возникновения рака ануса нет,но есть условия и факторы ,которые могут повлиять на развитие опухолевых клеток.
И так,основные факторы:
-ВИЧ-инфицированные люди ,наличие кондилом и папиллом вокруг ануса
-хронические воспалительные заболевания прямой кишки и ануса(трещины,геморрой,свищи)
-гомосексуальные связи
-пол и возраст-у мужчин старше 50 лет,риск развития опухоли ануса выше
-курильщики
-работники вредных производств,которые с воздухом вздыхают тяжелые металлы ,пыль
-люди ведущие неправильный образ жизни,неправильное питание ,где мало клетчатки и воды,что ведет к нарушению стула и в дальнейшем трещины анального отверстия
-люди,которые проходили курс радиологической терапии при раке шейки матки ,предстательной железы,прямой кишки.
Симптомы рака ануса:Ранних симптомов и жалоб больные не предъявляют,что затрудняет раннюю диагностику.Больные начинают жаловаться на капли крови в кале, на затруднения акта испражнения.Могут наблюдаться частые нарушения стула как запоры,так и жидкий стул,предъявляются жалобы во время дефекации на боли внизу живота,которые со временем могут иррадиировать в бедро ,нижние конечности,половые органы.
На поздних стадиях ,из-за разложения опухоли,может появляться гной в кале.Больные жалуются на частые позывы на акт дефекации,на газообразование и вздутие в кишечнике, возможную задержку стула до нескольких дней . С прогрессированием роста опухоли и метастазированием ,начинают увеличиваться паховые и перианальные лимфатические узлы, также пропадает аппетит у больных и снижается вес.
Диагностика:
-общий осмотр
-сбор анамнеза жизни
-пальцевое обследование проктологом
-ректороманоскопия
-эндоскопическое исследование с гистологическим забором пораженного участка
-колоноскопия
-ирригоскопия
-УЗИ
-МРТЛечение:
В зависимости от стадии рака и ее размера назначают методы лечения и их комбинации.
В себя включает хирургическое удаление опухоли и близлежащих тканей,химиотерапию и радиологическое излучение.
Лечение рака анального канала
Аденокарцинома рака анального канала лечится также как рак прямой кишки, а плоскоклеточный рак имеет особенность, совершенно нехарактерную для раков вообще. Давно было отмечено, что обширная и калечащая операция с удалением ануса и части прямой кишки, требующая вывода колостомы на переднюю брюшную стенку и с последующим постоянным ношением калоприёмника, даёт очень неважные результаты. Пятилетие переживали от трети до половины больных, при вовлечении в раковый процесс паховых лимфатических узлов — только 15%.
Проведение химиотерапии и облучения зоны поражение даёт лучшие результаты — 67% пятилетней выживаемости. Поэтому сегодня операция оставлена как дополнительный метод при рецидиве рака после химиолучевого лечения. Но при I стадии с опухолевым узлом менее 2 см, низкой степени злокачественности без вовлечения в процесс сфинктера, иссечение опухоли позволяет 90% оперированных прожить более 5 лет.
При всех прочих стадиях проводится химиотерапия вместе с лучевой терапией, операция выполняется при невозможности подавления опухоли — наличии остаточного образования. Хорошие результаты достигаются при присоединении к лучевой терапии локальной гипертермии. При выявлении распространённой опухоли с метастазами в другие органы проводится только химиотерапия.

Результаты химиолучевого лечения оцениваются через 8–12 недель после завершения полного курса. Этого времени достаточно для реализации эффекта, если не удалось полностью ликвидировать опухоль, то ставится вопрос о дополнительном лечении. Кроме операции сегодня можно использовать другие современные и высокотехнологичные способы деструкции — разрушения опухоли.
В Европейской клинике есть все возможности для проведения уникальных по своей структуре операций при поражениях анального канала.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98