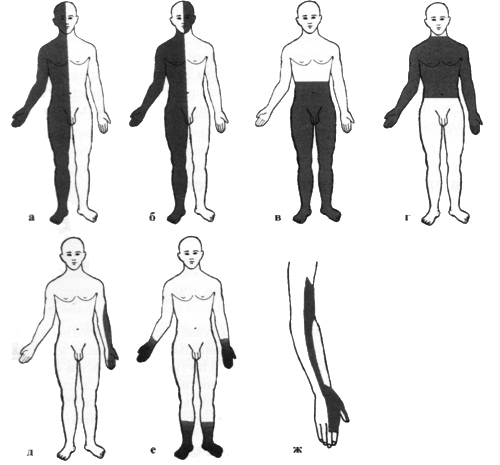
Атаксии
Содержание:
- Причины анталгической походки
- Симптомы атаксии
- ЦЕРЕБРОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ
- Нарушение походки в пожилом возрасте
- Причины возникновения мозжечковой атаксии
- Глютен и связанные с ним заболевания
- Корковая атаксия
- Заболевания, вызывающие нарушения походки
- Факторы риска развития преддиабета
- Прогноз
- Лечение атаксии
- Прогноз и профилактика
- НЕДОСТАТОЧНОСТЬ ВНУТРЕННИХ ОРГАНОВ
- Диагностика атаксии
- Причины развития вестибулярной атаксии
- Причины атаксии Фридрейха
Причины анталгической походки
- Травма: хромота часто бывает незначительной и проходит самостоятельно. Постоянная хромота может указывать на перелом кости.
- Инфекция: вирусные или бактериальные инфекции в растущих костях и суставах могут вызывать боль и хромоту у детей младшего возраста.
- Воспаление: ювенильный артрит может поражать суставы и вызывать боль, отек и характерную анталгическую походку.
Два типа артрита могут вызвать боль и хромоту у пожилых людей.
- Остеоартрит (артроз): это артрит, который возникает из-за «износа» стареющих суставов. Застарелые травмы и ожирение также могут способствовать остеоартриту.
- Ревматоидный артрит: это формирование аномальной ткани, которое разрушает кости, хрящи и повреждает связки. Артрит вызывает боль и может привести к деформации суставов.
Анталгическая походка может быть вызвана проблемами со спиной
- Ишиас (невралгия седалищного нерва): вызывает боль при раздражении или сжатии седалищного нерва, самого длинного нерва в теле, проходящего по задней части таза через ягодицы, вниз по бедру.
- Остеомиелит позвоночника: инфекция, которая возникает, когда бактерии попадают в кровоток, а затем в диски между позвонками. Зачастую встречается у пожилых людей.
- Дисцит позвоночника: воспаление промежутков между позвонками, вызывая боль и хромоту.
Следующие сосоятния могут также вызвать анталгическую походку.
Опухоль в костях и мягких тканях вызывают боль и хромоту.
Боли в области тазового пояса встречаются у беременных женщин, это когда тазовые суставы двигаются неравномерно, делая тазовый пояс менее стабильным и вызывая боль.
Симптомы атаксии
У каждого вида атаксии свои симптомы. Сенситивная форма характеризуется расстройством суставно-мышечного чувства в нижних конечностях. При этом:
- Больной неустойчив, слишком сильно сгибает ноги во время ходьбы, делает громкие шаги.
- У него возникает ощущение ходьбы по вате/мягкому ковру.
- Чтобы компенсировать расстройство двигательной функции, старается смотреть себе под ноги.
- При закрытии глаз симптоматика становится более выраженной.
- При тяжелом поражении задних столбцов передвижение становится невозможным.
Мозжечковая атаксия описывается следующей симптоматикой:
- Во время ходьбы больной заваливается в сторону пораженного полушария мозжечка.
- Шатается при ходьбе, очень широко ставит ноги.
- Движения неловкие, размашистые.
- Выраженность расстройства координации не зависит от контроля зрения (симптомы одинаковые и при открытых, и при закрытых глазах).
- Речь становится медленной, растянутой, почерк – неравномерным, размашистым.
- Понижается мышечный тонус, нарушаются сухожильные рефлексы.
Для вестибулярной атаксии характерны:
- головокружение, которое усиливается даже при плавных поворотах головы,
- рвота, тошнота.
Лобная (корковая) атаксия проявляется:
- неустойчивой ходьбой (особенно на поворотах),
- нарушениями обоняния,
- изменениями психики,
- отсутствием хватательного рефлекса.
Симптоматика наследственных атаксий
Атаксия Пьера-Мари проявляется аналогично мозжечковой. Обычно она начинается в тридцатипятилетнем возрасте. Тогда появляются первые нарушения походки. Затем возникают проблемы с мимикой, речью, движениями рук.
Сухожильные рефлексы повышаются. Сила в мышцах ног снижается. Периодически возникают непроизвольные мышечные вздрагивания. Ухудшается зрение, снижается интеллект, возникают депрессивные расстройства.
Семейная атаксия Фридрейха проявляется нарастающей дегенерацией задних и боковых стволов спинальных систем, поражением пучков Голля, столбов Кларка и заднего спиноцеребеллярного пути. У больного возникает неуклюжая неуверенная походка. Он ходит размашисто, отклоняется от центра в стороны, широко ставит ноги.
Со временем изменения затрагивают мимику, речь. Надкостичные и сухожильные рефлексы снижаются либо полностью пропадают. Ухудшается слух. Тяжелое течение болезни провоцирует поражение сердца, изменение скелета (частые вывихи суставов, искривление ног и др.).
Атаксия телеангиэктазия развивается в раннем возрасте. Быстро прогрессирует – к десяти годам ребенок уже не может ходить. Сопровождается поражением черепных нервов, умственной отсталостью. Негативно влияет на работу иммунной системы – пациент часто болеет бронхитом, пневмонией, ринитом, синуситом.
Если Вы обнаружили у себя схожие симптомы, незамедлительно
обратитесь к врачу. Легче предупредить болезнь,
чем бороться с последствиями.
ЦЕРЕБРОВАСКУЛЯРНЫЕ ЗАБОЛЕВАНИЯ
ОСТРАЯ
ГИПЕРТОНИЧЕСКАЯ ЭНЦЕФАЛОПАТИЯ
Резкий
подъем артериального давления, вне зависимости от того, страдал ли больной
ранее хронической артериальной гипертензией или нет, может привести к
энцефалопатии, развивающейся в течение нескольких часов или дней. Она
проявляется головной болью, рвотой, нарушением зрения, очаговой неврологической
симптоматикой, парциальными или генерализованными эпилептическими припадками.
У больных с хронической артериальной гипертензией острая гипертоническая энцефалопатия
обычно развивается в том случае, когда артериальное давление превысит 250/150
мм рт.ст., у пациентов с изначально нормальным давлением она может развиться на
фоне менее значительных цифр АД. Сопутствующая почечная недостаточность увеличивает
риск развития гипертонической энцефалопатии.
В
качестве причин развития неврологических нарушений рассматривают спазм сосудов
головного мозга, нарушение ауторегуляции мозгового кровообращения, внутрисосудистое
свертывание крови. Эти процессы могут привести к возникновению мелких инфарктов
и петехиальных кровоизлияний в стволе мозга, в меньшей степени — в подкорковом
сером и белом веществе.
Клиническая картина
Из
всех физикальных данных наибольшую диагностическую ценность имеют изменения,
выявляемые при офтальмоскопии. Практически всегда наблюдается спазм сосудов
сетчатки. Кроме того, обнаруживаются отек дисков зрительных нервов,
кровоизлияния в сетчатку, экссудат на глазном дне. При люмбальной пункции
выявляется нормальное или повышенное давление ЦСЖ, а также нормальный или
повышенный уровень белка. При КТ выявляются зоны низкой плотности, отражающие
наличие отека, в задних отделах белого вещества полушарий головного мозга, на
Т2-взвешенных МРТ-изображениях эти зоны характеризу ются повышением интенсивности
сигнала. Указанные изменения обратимы при соответствующем лечении. Необходимо
лабораторное исследование крови для обнаружения признаков нарушения функции
почек.
Дифференциальный диагноз
Острая
гипертоническая энцефалопатия — диагноз исключения. Инсульт и
субарахнои-дальное кровоизлияние также могут сопровождаться резким повышением
уровня арте риального давления, и при наличии очаговой неврологической
симптоматики диагноз ин сульта намного более вероятен. Подъем артериального
давления, головная боль, отек дисков зрительных нервов, нарушение сознания
наблюдаются и при внутричерепном кровоиз лиянии. Исключить этот диагноз можно с помощью КТ или МРТ.
Профилактика
Предупредить
острую гипертоническую энцефалопатию можно ранним лечением не- осложненной
артериальной гипертензии и своевременным выявлением повышения артериального
давления в тех случаях, когда гипертензия развивается у изначально нормо-
тензивных пациентов (например, при остром гломерулонефрите или эклампсии).
Лечение
Диагностика
гипертонической энцефалопатии предполагает быстрый регресс симптомов на фоне
снижения артериального давления. Схему лечения гипертоической энцефалопатии
(криза) смотри в статье «Артериальная гипертензия” на сайте клиники Времена
года. В процессе лечения необходим тщательный контроль за состоянием пациента,
при этом скорость инфузии должна регулироваться таким образом, чтобы
поддерживать лечебный эффект, не вызывая артериальную гипотензию. За первый
час лечения среднее артериальное давление не должно снижаться более чем на
20—25%, а диастолическое давление не должно опускаться ниже 100 мм рт.ст.
Лечение немедленно прекращается при усилении неврологической симптоматики. В отсутствие
лечения гипертоническая энцефалопатия может привести к развитию инсульта, комы
или летальному исходу, но при своевременной терапии обычно наблюдается полное
клиническое восстановление.
Субарахноидальное
кровоизлияние, транзиторная ишемическая
атака (ТИА), инфаркт мозга, в особенности правого (недоминантного) полушария –
могут способствовать возникновению острой спутанности сознания. Более подробно
эти патологии рассмотрены в соответствующих разделах на нашем сайте.
Нарушение походки в пожилом возрасте
В процессе старения в организме развиваются возрастные изменения, в том числе в ткани головного мозга. Это вызывает нарушение походки
Пожилые люди ходят осторожно, используют трость при длительной ходьбе и опору на поручни при спуске по лестнице. Естественные изменения походки прогрессируют медленно и в течение длительного времени не нарушают повседневную активность
Заболевания со стороны центральной нервной системы приводят к быстрому нарушению движений, как со стороны нижних, так и верхних конечностей, сопровождаются изменениями в когнитивной сфере.
Как изменяется походка?
Изменение походки начинается с укорочения шага. Пожилой человек передвигается медленно, смотрим под ноги, контролирует каждый шаг. Затем появляется семенящая походка, при которой ступни при передвижении не отрываются от пола. Формируется сгибательная поза. Становится трудно совмещать перемещение в пространстве и общение. При этом речь заторможенная, больные используют простые предложение или словосочетания. При прогрессировании заболевания пожилому человеку становится трудно сделать первый шаг из положения сидя, хотя движения ногами в постели не приносят затруднения.
Со временем походка приобретает шаркающий характер, нарушается равновесие, появляется головокружение. На последних стадиях заболевания утрачивается способность ходить. Больной лежит в кровати в позе, характерной для церебральной параплегии со сгибательной контрактурой.
Изменение походки при заболеваниях головного мозга обычно сопровождается снижением памяти, интеллектуальных способностей и когнитивных функций. Могут присоединяться симптомы нарушения психики (апатия, изменение личности, бред) и неврологические признаки (недержание мочи, кала).
Причины изменения походки
Патологическое изменение походки возникает вследствие неврологических заболеваний, которые присущи пожилому возрасту. Своевременное распознавание патологии предупреждает прогрессирование заболевания и сохраняет активную жизнь в течение многих лет.
Причины нарушения походки:
- атеросклероз сосудов головного мозга;
- прединсульные и постинсультные состояния;
- болезнь Паркинсона (сопровождается также тремором рук);
- старческая деменция, в первую очередь вследствие болезни Альцгеймера;
- новообразования головного мозга;
- отравление лекарственными препаратами;
- прием лекарственных средств в неадекватных дозировках.
Возрастное изменение походки необходимо отличать от нарушения движений при патологических состояниях. Правильный диагноз позволяет назначить эффективную терапию и предупредить развитие осложнений.
Диагностика и лечение
Нарушение походки приводит к частым падениям при обычной физической активности. Это повышает риск травматизма. Особенно опасен в пожилом возрасте перелом бедра в области шейки. Для ранней диагностики патологии применяют функциональные тесты, которые выявляют малейшие изменения походки, которые не заметны «невооруженным глазом».
- Тест «встань и иди».
- Шкала Тинетти.
- Шкала передвижений.
- Определение активности в повседневной жизни.
Для диагностики нарушений в головном мозге применяют инструментальные методы обследования.
- Компьютерная томография (КТ).
- Ангиография.
- Магнитно-резонансная томография (МРТ).
- Сцинтиграфия.
Дополнительно назначают исследование других органов и систем: рентгенография, ЭКГ, денситометрия и т.д.
Специфика терапии зависит от заболевания, которое привело к изменению походки. Для улучшения работы головного мозга назначают нооторопы, нейротрофические препараты, ингибиторы МАО. При болезни Паркинсона рекомендуют препараты леводопы, циклодол, обзидан. Для предупреждения гибели нейронов головного мозга прописывают мидантан, мирапекс, юмекс. Для профилактики падения и травматизма пациенты учатся передвигаться с тростью или ходунками в зависимости от тяжести изменения походки.
Изменение походки в пожилом возрасте требует своевременного обращения к врачу. Специалист выявит причину нарушения двигательной активности и проведет эффективную терапию.
Причины возникновения мозжечковой атаксии
В неврологии используется классификация мозжечковой атаксии, основанная на критерии течения заболевания. В ней выделяются три основные разновидности атаксии: с острым началом, подострым началом и хроническая. Каждый из этих видов может быть вызван различными болезнями.
Атаксия с острым началом (развивается внезапно после воздействия на организм провоцирующих факторов):
- ишемический инсульт, спровоцированный атеросклеротической окклюзией или эмболией церебральных артерий, которые питают ткани мозжечка (считается одной из самых распространенных причин патологии);
- геморрагический инсульт;
- травма мозжечка, появившаяся из-за его внутримозговой гематомы или черепно-мозговой травмы;
- рассеянный склероз;
- Гийена-Барре синдром;
- энцефалиты и постинфекционные церебеллиты;
- интоксикация организма (литий, барбитураты, дифенин);
- гипертермия;
- метаболические нарушения;
- обструктивная гидроцефалия.
Атаксия с подострым началом (развивается в течение одной или нескольких недель):
- опухоли, различные виды абсцессов и прочие объемные процессы в мозжечке (астроцитома, медуллобластома, гемангиобластома, эпендимома);
- нормотензивная гидроцефалия, спровоцированная субарахноидальным кровоизлиянием после операции на мозге или менингита;
- эндокринные нарушения (гиперпаратиреоз, гипотиреозе);
- витаминная недостаточность;
- передозировка антиконвульсантами;
- токсические и метаболические расстройства, связанные с расстройствами всасывания и питания;
- злокачественные опухолевые заболевания (рак легких, рак яичников);
- паранеопластическая церебеллярная дегенерация.
Хронически прогрессирующие атаксии (развиваются в течение пары месяцев или лет):
- спиноцеребеллярные атаксии (Фридрейха атаксия, «Нефридрейховская» атаксия);
- корковые церебеллярные атаксии (Корковая атрофия мозжечка Холмса, Поздняя мозжечковая атрофия Мари-Фуа-Алажуанина);
- мозжечковые атаксии с поздним началом (ОПЦА, Мачадо-Джозефа болезнь, мозжечковые дисгенезии).
Глютен и связанные с ним заболевания
Непереносимость глютена (целиакия) проявляется аллергической реакцией, которую сложно не заметить. Иммунная система реагирует на глютен при его попадании в организм, что приводит к воспалению в желудочно-кишечном тракте.
При целиакии продукты даже с небольшим количеством глиадина могут вызывать диарею, вздутие, усталость, запоры, тошноту и рвоту. В этом случае безглютеновая диета — основной метод лечения. Сегодня соблюдать ее несложно — магазины и рестораны предлагают много вариантов безглютеновых продуктов и блюд.
Глютеновая атаксия — редкое неврологическое нарушение у людей с генетической предрасположенностью. При атаксии иммунная система реагирует на белок глиадин и активирует производство антител, которые атакуют мозг. В результате развиваются неврологические нарушения, например, проблемы с координацией движений.
Если у вас наблюдаются такие симптомы, как тошнота, диарея или неожиданная потеря веса, обратитесь к врачу. Такие симптомы могут быть причиной воспалений и заболеваний ЖКТ.
Некоторые ученые предполагают, что употребление глютена людьми без целиакии может вызывать нарушение обмена веществ и работы сердечно-сосудистой системы, а также увеличивать риск смертности от всех причин. В связи с этим Американское общество питания проанализировало данные почти 160 тысяч человек, чтобы понять роль глютена в их здоровье.
Ученые выяснили, что ограничение количества глютена в рационе людей без целиакии не дает преимуществ для здоровья и продолжительности жизни. Но статистика показала, что для людей с ишемической болезнью сердца употребление глютена может повышать риск смертельного исхода. Для проверки этой теории требуются дополнительные исследования.
Генетическая предрасположенность к целиакии
За реакцию иммунитета на глютен отвечают несколько генов. В Генетическом тесте Атлас мы анализируем десятки вариантов генов, которые связаны с предрасположенностью к целиакии.
Если тест выявил склонность к непереносимости глютена, следует проконсультироваться с врачом и пройти дополнительное обследование. Наличие генетической предрасположенности указывает на риск развития заболевания, но не говорит о том, что оно обязательно проявится.
Сведения о предрасположенности к непереносимости определенных нутриентов вы найдете в Личном кабинете во вкладке Питание.
Чувствительность к глютену, не связанная с целиакией
Безглютеновые продукты все чаще можно встретить в продаже, а меню ресторанов пестрят блюдами с пометкой «без глютена». Теория о том, что безглютеновая диета приносит пользу организму становится все более популярной, однако доказательств этому нет.
Есть люди, у которых употребление продуктов с глютеном вызывает симптомы целиакии. При отказе от пшеницы симптомы становятся менее выраженными, но диагностика целиакию не подтверждает. Такое явление получило название чувствительность к глютену без целиакии.
Насколько это связано именно с употреблением глютена, до сих пор не известно. Научное сообщество пока не выделяет чувствительность к глютену в отдельное заболевание, так как требуется больше исследований в этой области. Но это не мешает многим ставить себе диагноз «непереносимость глютена без целиакии».
Симптомы непереносимости глютена без целиакии
- Вздутие
- Боли в животе
- Диарея
- Спутанность сознания
- Приступы беспокойства
- Головные боли
- Усталость
Эти симптомы широко распространены, и часто их причиной могут быть другие заболевания, например, синдром раздраженного кишечника.
Ученые считают, что непереносимость глютена без целиакии может быть вызвана фруктоолигосахаридами (ФОС). Это тип сложных углеводов, который содержится в пшенице, и при нарушении баланса микробиоты кишечника (дисбиозе) может вызвать проблемы с пищеварением.
Согласно исследованиям, ослабленный защитный барьер кишечника тоже может быть причиной проблем с перевариванием некоторых злаковых. Важную роль в поддержании целостности барьера играет микробиота.
Следует принимать во внимание и то, что со временем симптомы непереносимости глютена без целиакии могут стать более выраженными из-за частого употребления фастфуда, полуфабрикатов, рафинированного сахара и подверженности стрессам
Корковая атаксия
Корковая атаксия в большинстве случаев возникает из-за поражения лобной доли мозга. К наиболее распространенным ее причинам относятся опухоли, нарушения кровообращения в мозге, абсцессы. В случае данной разновидности атаксии проявляются такие симптомы, как неустойчивость при ходьбе, заваливание или наклоны в сторону.
Из-за тяжелого поражения лобной доли больные могут потерять способность ходить и стоять. Корковой атаксии свойственны также и другие симптомы: изменение психики, хватательный рефлекс, нарушение обоняния. Во многом клиническая картина корковой атаксии схожа с симптоматикой мозжечковой патологии.
Заболевания, вызывающие нарушения походки
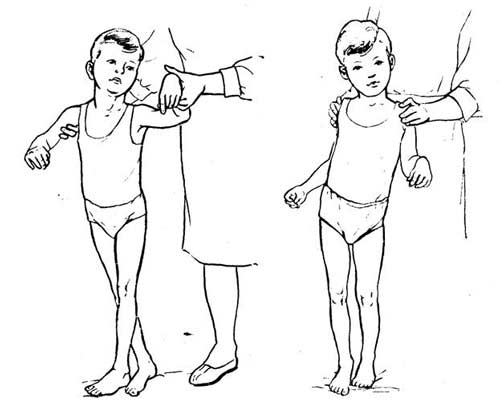
Мозжечковая атаксия связана с различными наследственными и приобретенными заболеваниями. В том числе с синдромом мальабсорбции, множественной системной атрофии, наследственной атаксией, опухолями и т. д.
Нарушение походки по параспастическому типу может быть обусловлено рассеянным склерозом, травмами мозга, лакунарным состоянием.
Гипокинетическая дисбазия является одним из признаков гипокинетико-гипертонических экстрапирамидных синдромов, прогрессирующего супрануклеарного паралича, синдрома Шая-Дрейджера, стрио-нигральной дегенерации, болезни Бинсвангера. А также симптомом акинетико-ригидного синдрома, гидроцефалии, болезни Пика, ювенильной болезни Гентингтона, болезни Крейтцфельдта-Якоба, болезни Вильсона-Коновалова и т. д.
Гиперкинетическая походка — нарушение ходьбы, проявляющее себя при хорее Сиденгама, хорее Гентингтона, генерализованной торсионной дистонии, аксиальных дистонических синдромах, псевдоэкспрессивной дистонии и дистонии стопы.
«Утиная» походка имеет две разновидности: при мышечной дистрофии Дюшенна и при синдроме Тренделенбурга (связанная с поражением верхнего ягодичного нерва).
Нарушение походки «поза конькобежца» характерно для синдрома Шая-Дрейджера. «Фризинг-дисбазия» часто сопровождает болезнь Паркинсона.
Гемипаретическая дисбазия наблюдается при органических поражениях головного и спинного мозга: при инсульте, энцефалите, абсцессе мозга, демиелинизирующих и дегенеративно-атрофических процессах (в том числе наследственных), опухолях, паразитарных болезнях.
Факторы риска развития преддиабета
В последнее время число детей с диабетом 2 типа увеличилось. Факторы риска диабета у детей включают:
Избыточный вес;
Пол: диабет 2 типа чаще встречается у девочек, чем у мальчиков;
Возраст: у большинства детей диабет появляется к 10 годам;
Семья: если члены семьи имеют диабет 2 типа;
Раса или этническая принадлежность: дети афроамериканцев, коренных американцев и выходцев из Латинской Америки чаще имеют диабет 2 типа.
После того, как был диагностирован преддиабет, люди должны продолжать регулярно проходить диагностику. Наблюдение за уровнями сахара в крови в течение определенного периода времени помогает отслеживать влияние любых изменений в образе жизни.
Факторы риска преддиабета и диабета 2 типа:
Избыточный вес или ожирение. Избыточный жир вокруг брюшной области связан с высоким риском преддиабета.
Возраст: Преддиабет может развиться у человека любого возраста, но считается, что риск преддиабета возрастает после 45 лет.
Диета: избыток углеводов, особенно подслащенных продуктов или напитков, может ухудшить чувствительность к инсулину. Диеты с высоким содержанием красного или обработанного мяса также связаны с развитием преддиабета.
Сон: у людей с обструктивным апноэ сна повышен риск развития преддиабета.
Семейная предрасположенность: наличие родственника с диабетом 2 типа значительно увеличивает риск развития заболевания.
Стресс: во время стресса организм выделяет гормон кортизол в кровоток, повышая уровень глюкозы в крови. Люди, которые испытывают постоянный стресс, могут иметь синдром Кушинга, который может вызвать диабет.
Гестационный диабет: у женщин, у которых развился гестационный диабет во время беременности, дети подвержены высокому риску развития заболевания.
Синдром поликистозных яичников (СПКЯ): женщины с СПКЯ более восприимчивы к инсулинорезистентности, что может привести к преддиабету или диабету 2 типа.
Этническая принадлежность: риск развития преддиабета обычно выше у афроамериканцев, коренных американцев, выходцев из Латинской Америки, жителей тихоокеанских островов и азиатов. Причина остается неясной.
Метаболический синдром: когда воздействие ожирения, высокого кровяного давления, высокого уровня триглицеридов и низкого уровня липопротеинов высокой плотности сочетаются, может возникнуть резистентность к инсулину.
Прогноз
Прогноз заболевания может значительно варьироваться и в значительной степени зависит от типа расстройства. Некоторые типы могут оставаться относительно стабильными или даже улучшаться со временем, но большинство из них будет постепенно ухудшаться в течение многих лет.
Ожидаемая продолжительность жизни, как правило, короче, чем обычно, для людей с наследственной атаксией, хотя некоторые люди могут дожить до 50, 60 лет и старше. В более тяжелых случаях состояние может быть смертельным в детстве или в раннем взрослом возрасте.
Для приобретенной атаксии прогноз зависит от глубинной причины. Некоторые случаи могут улучшиться или остаться прежними, в то время как другие случаи могут постепенно ухудшаться со временем и сокращать продолжительность жизни.
Лечение атаксии
Самостоятельное лечение атаксии, вне зависимости от ее вида и выраженности симптоматики, невозможно. Обязательна консультация врача — невролога.
Обычно лечение направлено на устранение причинного заболевания, например, на:
- удаление опухоли,
- устранение кровоизлияния,
- снижение давления в задней черепной ямке (аномалия Арнольда-Киари),
- удаление абсцесса,
- нормализацию кровяного давления.
Помимо этого, оно включает:
- подбор специального комплекса гимнастических упражнений, способствующих уменьшению дискоординации и укреплению мышц;
- назначение общеукрепляющих средств – витаминов группы В, церебролизина, антихолинэстеразных препаратов, АТФ.
При атаксии телеангиэктазии назначаются лекарства, корректирующие иммунодефицит, проводится курс введения иммуноглобулина. Лечение атаксии Фридрейха предусматривает использование медикаментов, поддерживающих функции митохондрий (витамин Е, рибофлавин, янтарная кислота, коэнзим Q10).
Прогноз и профилактика
Прогноз для больного зависит исключительно от причины, которая спровоцировала начало заболевания. Полностью регрессировать или частично сохраниться могут острые и подострые атаксии, обусловленные интоксикацией организма, сосудистыми нарушениями, воспалительными процессами. В этом случае прогноз для пациента будет максимально благоприятным, если удастся вовремя устранить провоцирующий фактор: инфекцию, токсическое воздействие, окклюзию сосудов.
Для хронической формы атаксии характерно постепенное нарастание симптомов, что в итоге приводит к инвалидности пациента. Наибольшую опасность для жизни больного представляют мозжечковые атаксии, вызванные опухолевыми процессами. Быстрое развитие заболевания и нарушение функционирования многих органов приводит к серьезным осложнениям, которые значительно ухудшают качество жизни пациента.
Профилактика мозжечковой атаксии предусматривает предотвращение черепно-мозговых травм, инфицирования организма, развития сосудистых расстройств, своевременное лечение хронической ишемии мозга, компенсацию метаболических и эндокринных расстройств, обязательное генетическое консультирование во время планирования беременности.
НЕДОСТАТОЧНОСТЬ ВНУТРЕННИХ ОРГАНОВ
ПЕЧЕНОЧНАЯ
ЭНЦЕФАЛОПАТИЯ
Печеночная
энцефалопатия развивается как осложнение цирроза печени, сброса крови из
портальной системы в общий кровоток (портосистемное шунтирование),
хронического активного гепатита или фульминантной формы острого вирусного
гепатита. Алкоголизм является самой частой сопутствующей патологией.
Проявления энцефалопатии могут развиваться остро или постепенно, приобретая
прогрессирующее течение. В последнем случае усиление симптомов может быть
спровоцировано желудочно-кишечным кровотечением.
Поражение
мозга возможно как следствие нарушения процессов детоксикации в печеночных
клетках или сброса венозной крови из портальной системы в общий кровоток. В
результате аммиак и другие токсины накапливаются в крови и поступают в мозг. В
патогенезе неврологических симптомов определенную роль могут играть повышенная
активность ГАМК-ергических нейронов и повышение уровня эндогенных
бензодиазепинов.
жать
проявления общей интоксикации — тошноту, анорексию, снижение массы тела.
Недав нее желудочно-кишечное кровотечение, потребление пищи с высоким
содержанием белка, прием седативных препаратов или диуретиков, общая инфекция могут
указать на возмож ную причину клинической декомпенсации.
При
физикальном осмотре могут быть выявлены общие признаки печеночной патологии.
Нарушения функций головного мозга бывают представлены сонливостью, возбуждением,
комой. Реакции зрачков обычно остаются сохранными. Могут наблюдаться нистагм,
то ническое отведение глазных яблок вниз, нарушение содружественных движений
глазных яблок. Диагностически важным признаком метаболической энцефалопатии
(однако не специфичным только для печеночной патологии, является астериксис —
тремороподобные движения, наблюдающиеся в вытянутых руках и ногах, причиной
которых является наруше ние механизмов, поддерживающих позу. Среди прочих двигательных
нарушений отмечаются тремор, миоклония, паратония, спастичность,
декортикационная и децеребрационная ригидность, патологические стопные рефлексы.
Могут выявляться очаговые неврологичес кие симптомы, парциальные и
генерализованные эпилептические припадки.
Лабораторные
исследования выявляют повышение уровня в сыворотке билирубина, трансаминаз, аммиака,
увеличение протромбинового и активированного частичного тром- бопластинового
времени, респираторный алкалоз. Специфическим признаком является по вышение в
ЦСЖ уровня глутамина. На ЭЭГ может регистроваться диффузное снижение активности
с трехфазными волнами.
Лечение
Терапия
включает диету с низким содержанием белка, коррекцию электролитных расстройств
и гипергликемии, прекращение приема препаратов, которые могли вызвать
декомпенсацию, (антибиотиков), коррекцию
коагулопатии с помощью свежезамороженной плазмы или витамина К. Пероральное или ректальное введение лактулозы
в дозе 20—30 г 3—4 раза в день снижает рН толстой кишки и всасывание аммиака.
Есть сообщения об успешном применении антагониста бензодиазепиновых рецепторов
флумазенила. В некоторых случаях может потребоваться трансплантация печени. Прогноз
при печеночной энцефалопатии в ко нечном итоге определяется тяжестью не неврологических
расстройств, а печеночной недостаточности.
Диагностика атаксии
При диагностике атаксии используются следующие методы:
- МРТ головного мозга (обнаруживает атрофию стволов головного и спинного мозга, верхних отделов червя);
- электроэнцефалография головного мозга (диагностирует редукцию альфа-ритма, диффузную тета- и дельта-активность);
- электромиография (выявляет аксонально-демиелинизирующее поражение сенсорных волокон периферических нервов);
- ДНК-диагностика (используется для определения наследственных типов атаксий). Проведя косвенную ДНК-диагностику, врачи устанавливают, возможно ли наследование патогена атаксии другими детьми в семье;
- магниторезонансная ангиография (позволяет оценить целостность и проходимость в полости черепа, выявить опухоли мозга).
Среди дополнительных диагностических процедур – консультация невропатолога, окулиста, психиатра. Лабораторная диагностика при атаксии показывает нарушение обмена аминокислот – пониженную концентрацию аланина и лейцина, снижение их экскреции с мочой.
Причины развития вестибулярной атаксии
Самой распространенной причиной возникновения и прогрессирования данного заболевания является воспаление внутреннего уха. В результате вестибулярный аппарат, а именно его волосковые клетки повреждаются. Поражение этих тканей могут проявиться после получения травмы уха или из-за распространения инфекции при острой форме отита среднего уха. Дегенерация волосковых клеток может привести к разрастанию ушной опухоли или токсическому отравлению организма выделениями холестеатомы внутри уха.
Иногда заболевание наступает, когда повреждается вестибулярный нерв в результате развития опухолей, инфекций или отравлений токсинами. В редких случаях атаксия проявляется как осложнение после вирусных заболеваний: герпеса, гриппа, ОРВИ и прочих. Нередко атаксия становится последствием повреждения вестибулярных ядер в продолговатом мозге.
Вестибулярный аппарат может страдать из-за патологий краниовертебральной области черепа, таких как опухоли на мозговом стволе. Они механически воздействуют на продолговатый мозг, что и вызывает такое патологическое состояние, как атаксия.
Данное нарушение может быть признаком ишемического процесса в стволе мозга, спровоцированного неполноценным кровообращением. К таким процессам относят атеросклероз, повышенное артериальное давление, аневризмы сосудов.
Еще одна возможная причина вестибулярной атаксии — получение черепно-мозговой травмы. При этом она бывает вызвана воздействием удара на ядро вестибулярного нерва и его корешки или нарушением полноценного кровотока в результате повреждения тканей.
Причины атаксии Фридрейха
Данную патологию человек может получить только в случае, если оба его родителя будут носителями мутирующего гена. Мутация происходит в длинном плече девятой хромосомы, что и провоцирует нарушения в синтезе белка фратаксина из митохондрий, которые, в свою очередь, выполняют роль «клеточных энергетических станций».
В митохондриях накапливается железо и окисляется. Происходит транспорт кислорода в организме. При нарушении синтеза железа, его количество в митохондриях резко и значительно возрастает (примерно в десять раз). При этом клеточное железо остается в пределах нормы, а уровень цитозольного железа падает.
Такие процессы приводят в активацию гены, которые кодируют фрагменты, отвечающие за транспортировку железа — ферроксидаз и пермеаз. Баланс внутриклеточного железа нарушается еще больше. В результате высокой концентрации железа в клетке активизируются радикалы, которые обладают повреждающим действием и разрушают клетку изнутри. Самыми уязвимыми клетками оказываются нейроны (особенно в заднем и боковом столбах спинного мозга, в спиномозжечковых трактах, волокна периферических нервов).
Учитывая степень мутации гена, выделяются «классические» формы заболевания и атипичные, так сказать облегченные версии, доброкачественные синдромы.
Наследственная атаксия Фридрейха — самая распространенная среди атаксий.