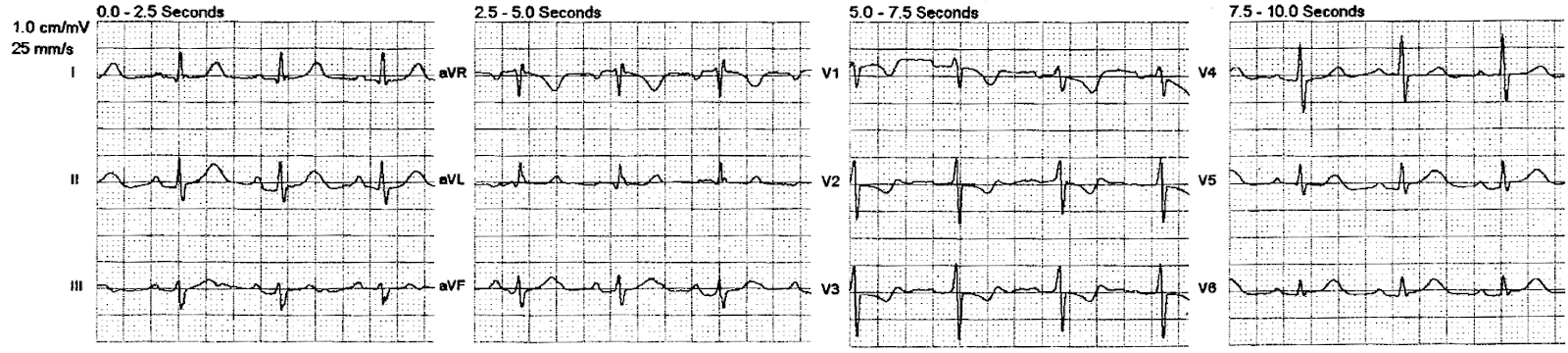
Стенокардия принцметала (вазоспастическая)
Содержание:
- Что такое мышечный спазм, его виды и причины
- Методы улучшения кровоснабжения мозга
- Диагностика
- ЗАМЕСТИТЕЛЬНАЯ ГИДРОЦЕФАЛИЯ
- КЛАССИФИКАЦИИ ГИДРОЦЕФАЛИИ
- РЕЗЮМЕ
- Какие принципы лечения головной боли и головокружения, которое вызвано патологией сосудов?
- Последствия нарушения кровообращения головного мозга
- Причины нистагма
- Признаки и симптомы
- Лечение
Что такое мышечный спазм, его виды и причины
Мышечные спазмы – это непроизвольные сокращения мышечной ткани. В отличие от естественных сокращений (например, в процессе переваривания пищи, при занятиях спортом, глотании воды), спазмы возникают без какой-либо внешней или внутренней причины, в отсутствие желания человека и непредсказуемо.
Как правило, мышечные спазмы в области головы затрагивают область висков, лба, затылка. Непроизвольные сокращения жевательных мышц могут возникнуть вследствие употребления стимулирующих веществ (кофеина, таурина, наркотических средств) или по внутренним физиологическим причинам. Во втором случае речь идет о:
- тризме – спазме, провоцирующем плотное сжатие челюстей;
- бруксизме – непроизвольных мышечных сокращениях, возникающих преимущественно во время сна, в ночное время, и сопровождающихся скрежетом верхнего ряда зубов и нижний.
Спазмы мышц в области шейного отдела позвоночника могут быть как односторонними, так и двусторонними. Часто они связаны с защемлением нервов или патологиями позвоночника (например, грыжей).
Преимущества
Виды спазмов мышц головы:
- эпизодические непроизвольные сокращения мышц: головная, шейная мышечная боль длится не более 14 дней за период 1 месяца;
- хронические спазмы: от 15 дней в месяц и более.
Обычно причинами спазмов мышц головы, челюстей, шеи являются:
- нарушение обмена веществ;
- недостаточная физическая активность;
- заболевания опорно-двигательного аппарата;
- сосудистые патологии;
- дефициты витаминов, микроэлементов;
- стресс: физиологическое, психологическое, эмоциональное перенапряжение;
- переохлаждение;
- повышенная температура тела;
- ожирение;
- генетическая предрасположенность;
- травмы;
- ущемление нервных волокон.
Методы улучшения кровоснабжения мозга
- Медикаменты. Их никто не отменял и их нужно использовать. Но, недостаток медикаментов в том, что они не действуют целенаправленно на конкретный сосуд или сосудистый бассейн. Они действуют на все сосуды организма, включая здоровые.
Медикаменты можно принимать в таблетках или внутривенно через капельницу. - Рефлексотерапия. Один из самых мощных методов улучшения и коррекции кровотока головного мозга. Это может быть иглорефлексотерапия, краниотерапия, краниоцервикотерапия, манипуляционная терапия (работа с суставами головы и шеи).
- Разновидностью рефлексотерапии является плазматерапия (читать больше) – очень действенный метод лечения головокружения и головной боли. Этот метод используется последних несколько лет и на сегодня показал себя, как один из наиболее эффективных для снятия головокружения и блокирования головной боли.
- Физическая дозированная нагрузки и физическая реабилитация после того, как головная боль и головокружение пройдут.
КРАТКАЯ АННОТАЦИЯ МАТЕРИАЛОВ СТАТЬИ. Статья описывает такие жалобы «головокружение» и «головная боль», которые могут быть обусловлены патологией сосудов. В первую очередь — патология сосудов мозга (головного мозга), как показывает практика. Изменения в сосудах шеи и в сосудах головного мозга выявляется при помощи МРТ исследования. Причин патологии сосудов может быть много. Любая патология сосудов имеет свои причины. Для понимания характера изменений в сосудах мозга проводят МРТ сосудов мозга – весьма информативный метод диагностики. Для понимания, как лечить эту патологию, возможно параллельно провести УЗИ исследования кровотока головного мозга с функциональными пробами.
Диагностика
Рутинный осмотр наружного уха и барабанной перепонки не выявляет каких-либо изменений. Для установления диагноза болезни Меньера необходимо комплексное обследование внутреннего уха. Для этого проводят пробы с камертонами, исследование порогов слуха с помощью снятия аудиограммы, вестибулярные пробы, рентгенологическое исследование височных костей, КТ и МРТ головы, ультразвуковая доплерография магистральных сосудов головы и шеи. Необходимы консультации невролога, отоневролога, отохирурга, окулиста, терапевта, эндокринолога.
Но, как уже было сказано, на начальной стадии заболевания вне приступа все показатели могут быть в пределах нормы, а клинические симптомы напоминают таковые при других заболеваниях. Для установления точного диагноза необходимо выявить и подтвердить водянку лабиринта. В настоящее время существует два достоверных способа диагностики гидропса лабиринта – это электрокохлеография и дегидратационные пробы.
Методика дегидратационных проб. Первоначально проводят исследование слуха – аудиограмму. Затем пациент принимает внутрь раствор глицерола с лимонным соком. Количество глицерола высчитывается, исходя из массы тела пациента. Затем вновь снимают аудиограмму через 1, 2, 3, 24 и 48 часов после приема раствора. Пробу считают положительной, если через 2-3 часа слух улучшается на 5 дБ по всему диапазону частот или на 10 дБ на трех из исследуемых частот, и улучшается разборчивость речи не менее, чем на 12% от исходного. Проба считается отрицательной, если через 2-3 часа слух снижается и ухудшается разборчивость речи. Другие варианты расцениваются как сомнительные.
Методика электрокохлеографии.
Электрокохлеография – это регистрация электрической активности улитки и слухового нерва после звукового раздражителя. В исследуемое ухо подается звук типа щелчков с заданным интервалом, датчик аппарата усиливает амплитуду электрического сигнала, возникающего в волосковых звуковоспринимающих клетках улитки, в результате появляется график, напоминающий ЭКГ. Водянка лабиринта имеет определенные признаки на этом графике.
ЗАМЕСТИТЕЛЬНАЯ ГИДРОЦЕФАЛИЯ
Термины «заместительная гидроцефалия» и гидроцефалия ex-vacuo обозначают расширение желудочков головного мозга вторичного характера, вследствие атрофии головного мозга — уменьшения объёма мозговой ткани. Заместительная гидроцефалия не сопровождается нарушениями ликвородинамики, в том числе повышением внутричерепного давления. В связи с этим отношение этого состояния к гидроцефалии оспаривается. С заместительной гидроцефалией чаще сталкиваются у пожилых пациентов с хроническим сосудистым и/или токсическим поражением головного мозга, последствиями черепно- мозговых травм. В последних двух случаях возможно избирательное уменьшение объёма отдельных мозговых областей: атрофия мозжечка и лобных долей, атрофия областей головного мозга в проекции ушиба. Заместительная гидроцефалия не имеет чёткой корреляции с неврологическими нарушениями и не требует специального лечения.
КЛАССИФИКАЦИИ ГИДРОЦЕФАЛИИ
На фоне терминологических разногласий в вопросе, существует несколько не противоречащих друг другу классификаций:
- сообщающаяся и несообщающаяся;
- обструктивная и арезорбтивная;
- врождённая и приобретённая;
- генетическая или связанная с мальформациями ЦНС;
- изолированная внутрижелудочковая-обструктивная и экстравентрикулярная простая и осложнённая.
Термин «компенсированная гидроцефалия» описывает состояния без прогрессирущего увеличения желудочков головного мозга, в противном случае диагностируется некомпенсированная гидроцефалия. «Наружная гидроцефалия» или «доброкачественное расширение субарахноидальных пространств» это избыточное накоплению жидкости, состояние довольно часто ассоциировано с семейной макроцефалией (размер черепа больше размера головного мозга, при этом нарушений ликвородинамики, в том числе повышения давления СМЖ не отмечается).
РЕЗЮМЕ
- Термин «гидроцефалия» используется для обозначения группы состояний различимых друг от друга по данным КТ или МРТ головного мозга.
- Суждение о гидроцефалии без данных КТ или МРТ может быть ошибочным.
- У детей гидроцефалия, как правило, ассоциирована с повышением внутричерепного давления (ВЧД). В большинстве случаев, она вызывается избыточной продукцией СМЖ, которая скапливается в желудочках головного мозга в связи с нарушениями её циркуляции (обструктивная или несообщающаяся гидроцефалия). Реже, СМЖ скапливается из-за нарушений всасывания (сообщающаяся гидроцефалия).
- У взрослых, в отличие от детей, значительно чаще встречаются формы гидроцефалии без повышения ВЧД.
- Поскольку гидроцефалия может быть не только изолированным состоянием, но и сопровождает отдельные неврологические заболевания, точная распространённость синдрома не известна.
- К настоящему времени не создано единой классификации, охватывающей причины гидроцефалии у пациентов разного возраста.
- В связи с высоким «стигмирующим» значением диагноза «гидроцефалия» для пациентов, перед озвучиванием окончательного диагноза и назначением лечения необходимо проведение всех исследований, необходимых для установления нозологической принадлежности выявленных в головном мозге изменений.
- Пациент должен располагать полной и адекватной информацией о заболевании, что наиболее значимо в отношении доброкачественных и поддающихся лечению форм.
Какие принципы лечения головной боли и головокружения, которое вызвано патологией сосудов?
- В зависимости от того, что показало МРТ обследование (спазм, атеросклероз, недоразвитие … и др.) определяется тактика лечения.
- Например, МРТ исследование показало снижение кровотока в одной из артерий. Доктор понимает, что в этом сосудистом бассейне не хватает крови для питания мозга, что вызвало головокружение или головную боль. Нужно улучшить кровоток в измененном кровеносном сосуде. Нередко случает так, что достаточно расширить сосуды или улучшить отток от мозга для решения проблемы головокружение или головной боли.
- Улучшить питание пострадавшего участка мозга из соседнего сосудистого бассейна – активировать резервный кровоток.
Почти каждая артерия имеет свою «подстраховочную» артерию. Это артерия — «дублер», которая страхует участок мозга на случай снижения кровотока в одной из этих артерий. Для лечения головокружение или головной боли достаточно усилить кровоток в соседней артерии-дублере и, таким образом, подпитать участок мозга. Если от этого участка мозга зависит головокружение или головная боль, то после такой лечебной процедуры эти ощущения пройдут.
Последствия нарушения кровообращения головного мозга
Мозг – наиболее уязвимый к нехватке кислорода орган. Циркуляционный объем крови в головном мозге остается практически неизменным и составляет порядка 750 мл. Так как нервная ткань не способна сохранять кислород, его запаса хватает на 8–10 секунд. Когда клетки мозга лишены кровоснабжения, т. е. нет доступа жизненно важных питательных веществ и кислорода, они умирают – происходит инсульт.
Последствия инсульта могут варьировать в широких пределах в зависимости от участка головного мозга, серьезности нарушений, общего состояния здоровья человека.
Нарушения кровообращения головного мозга включают:
- мозговое кровоизлияние,
- тромбоз,
- эмболию (закупорка),
- субарахноидальное кровоизлияние.
Они, как правило, являются результатом ранее существовавших сосудистых заболеваний, врожденной патологии или могут быть спровоцированы травмой.
Причины нистагма
Наиболее часто нистагм возникает у людей, страдающих такими заболеваниями:
- Болезнь Меньера: заболевание внутреннего уха неизвестной природы, имеющее только симптоматическое лечение.
- Внутримозговое кровоизлияние – опасное состояние, требующее неотложной медицинской помощи. Образование внутримозговой гематомы обычно вызвано разрывом артериальной аневризмы или инсультом.
- Миастения – нейромышечное заболевание, сопровождающееся слабостью скелетных мышц, в том числе и поражением глазодвигательного аппарата.
- Сотрясение головного мозга – заболевание, которое может вызвать тяжелые симптомы и требует медицинской помощи. При черепно-мозговой травме наблюдается разнообразная симптоматика поражения нервной системы.
- Алкогольный абстинентный синдром – патология, возникающая при резком снижении или прекращении употребления спиртных напитков лица, страдающего алкоголизмом.
- Гидроцефалия – скопление жидкости между оболочками головного мозга, что приводит к его сдавлению и отеку.
- Синдром Вернике-Корсакова – расстройство работы нервной системы, связанное с отсутствием витамина В1.
- Рассеянный склероз – неуклонно прогрессирующее поражение центральной нервной системы.
- Авитаминоз В1 – нехватка витамина В1, содержащегося в молоке, бобовых, овощах, мясе и цельных злаках.
- Нейробластома – редкая форма злокачественных опухолей, поражающая преимущественно симпатическую нервную систему и чаще встречающаяся у детей.
- Лабиринтит – воспаление отдела внутреннего уха, отвечающего за чувство равновесия и положения тела в пространстве.
- Острая мозжечковая атаксия – патология отдела мозга, отвечающего в том числе за равновесие и координацию движений.
- Абеталипопротеинемия – наследственное заболевание, при котором в организме не усваиваются некоторые пищевые жиры.
- Альбинизм – редкое генетическое заболевание, сопровождающееся гипопигментацией кожи, волос, глаз и нарушением зрения.
- Синдром Чедиака-Хигаси – редкий тип альбинизма, вызывающий поражение преимущественно органа зрения.
Нередко наблюдается идиопатический нистагм, причину которого выявить не удается. В этом случае нарушения работы мозга могут носить только функциональный характер, а значит, не будут видны на снимках МРТ или КТ.
Как правило, нистагм не наследуется. Исключение составляют случаи, когда этот симптом является частью генетических заболеваний.
Если нистагм обнаружен у ребенка, у него прежде всего исключают офтальмологическую патологию, например, амавроз Лебера, другие наследственные заболевания сетчатки, опухоли, ретинопатию недоношенных, дальтонизм. Из системных заболеваний причиной нистагма у детей чаще всего становится альбинизм. Кроме того, это признак некоторых неврологических заболеваний, например, ДЦП.
Если нистагм не врожденный, а появился спустя полгода или более после рождения, необходимо исследование для исключения опухолей мозга. Это же нужно сделать, если нистагм приобретает нехарактерные признаки:
- эпизодический или односторонний;
- глазные яблоки движутся в разных направлениях;
- имеются головные боли, судороги, задержка развития.
В клинической практике чаще всего встречается вестибулярный нистагм, вызванный поражением внутреннего уха или отделов мозга, отвечающих за равновесие и координацию. Кроме того, этот симптом нередко наблюдается при заболеваниях глазодвигательных мышц.
Своевременное выявление и лечение нистагма у детей и взрослых – необходимое условие сохранения нормального зрения или координации движений.
Признаки и симптомы
Иллюстрация, показывающая различные эффекты гидроцефалии на головной мозг и череп
Клиническая картина гидроцефалии зависит от хронической формы . Острая дилатация желудочковой системы чаще проявляется неспецифическими признаками и симптомами повышенного внутричерепного давления (ВЧД). Напротив, хроническая дилатация (особенно у пожилых людей) может иметь более коварное начало, проявляющееся, например, в триаде Хакима (триаде Адамса).
Симптомы повышенного ВЧД могут включать головные боли , рвоту , тошноту , отек диска зрительного нерва , сонливость или кому . При повышенных уровнях спинномозговой жидкости были случаи потери слуха из-за того, что спинномозговая жидкость оказывала давление на слуховые пути или нарушала передачу жидкости внутреннего уха. Повышенное ВЧД различной этиологии связано с нейросенсорной тугоухостью (СНСП). Сообщалось о транзиторном SNHL после потери спинномозговой жидкости при шунтирующих операциях. Потеря слуха — редкое, но хорошо известное последствие процедур, приводящих к потере спинномозговой жидкости. Повышенное ВЧД может привести к грыже некальной или миндалинной грыжи , что влечет за собой опасное для жизни сжатие ствола мозга .
Триада Хакима, состоящая из нестабильности походки , недержания мочи и деменции, является относительно типичным проявлением отдельной гидроцефалии нормального давления. Могут также возникать очаговые неврологические нарушения , такие как паралич отводящего нерва и паралич вертикального взора ( синдром Парино из-за сжатия пластинки четверохолмия , где расположены нейронные центры, координирующие сопряженное вертикальное движение глаз ). Симптомы зависят от причины закупорки, возраста человека и степени повреждения мозговой ткани отеком.
У младенцев с гидроцефалией ЦСЖ накапливается в центральной нервной системе (ЦНС), в результате чего родничок (мягкое пятно) выпирает, а голова становится больше, чем ожидалось. Ранние симптомы также могут включать:
- Глаза, которые смотрят вниз
- Раздражительность
- Судороги
- Разделенные швы
- Сонливость
- Рвота
Симптомы, которые могут возникнуть у детей старшего возраста, могут включать:
- Короткий, пронзительный, пронзительный крик
- Изменения личности, памяти или способности рассуждать или думать
- Изменения внешнего вида и расстояния между глазами (черепно-лицевая диспропорция)
- Скрещенные глаза или неконтролируемые движения глаз
- Проблемы с кормлением
- Чрезмерная сонливость
- Головные боли
- Раздражительность, плохой контроль над темпераментом
- Потеря контроля над мочевым пузырем ( недержание мочи )
- Потеря координации и проблемы с ходьбой
- Мышечная спастичность ( спазм )
- Медленный рост (дети 0–5 лет)
- Отложенные вехи
- Неспособность процветать
- Медленное или ограниченное движение
- Рвота
Поскольку гидроцефалия может повредить мозг, это может отрицательно сказаться на мышлении и поведении. Нарушения обучаемости , включая кратковременную потерю памяти , распространены среди людей с гидроцефалией, которые, как правило, имеют более высокие баллы по вербальному IQ, чем по IQ производительности, который, как считается, отражает распределение нервных повреждений в головном мозге. Гидроцефалия, присутствующая с рождения, может вызвать долгосрочные осложнения с речью и языком. У детей могут быть такие проблемы, как нарушение невербального обучения, трудности с пониманием сложных и абстрактных концепций, трудности с получением сохраненной информации и пространственные / перцепционные расстройства. Известно, что дети с гидроцефалией часто испытывают трудности с пониманием концепций в разговоре и склонны использовать слова, которые они знают или слышали. Однако степень тяжести гидроцефалии может значительно различаться у разных людей, и некоторые из них обладают средним или выше среднего интеллекта. У кого-то с гидроцефалией могут быть проблемы с координацией и зрением или неуклюжесть. Они могут достичь половой зрелости раньше, чем средний ребенок (это называется преждевременным половым созреванием ). Примерно у каждого четвертого развивается эпилепсия .
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента.