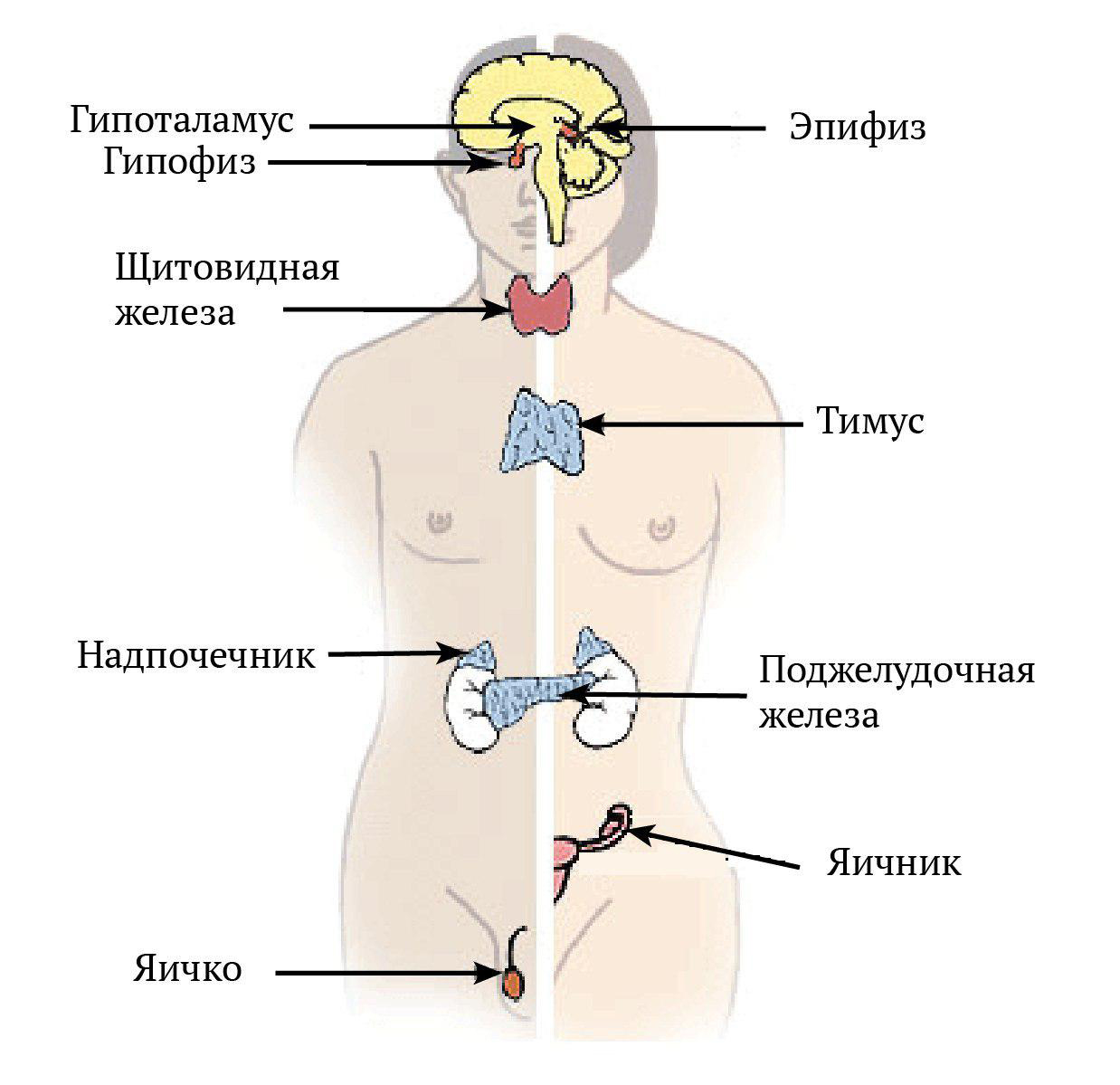
Паращитовидные железы
Содержание:
- Диагностика
- Женские доброкачественные опухоли молочной железы
- Как лечить щитовидную железу
- Возможные осложнения, вызываемые имплантацией зубов
- Мастопатия
- Васкуляризация и иннервация желез
- Когда делать УЗИ молочных желез
- Диагностика Врожденного гипотиреоза:
- Профилактика заболеваний шишковидной железы
- УЗИ молочных желез в норме
- Физиология
- Гиперактивная щитовидная железа
- Диагностика заболеваний щитовидной железы
Диагностика
Поскольку влияние гормонов ЩЖ на организм очень значимо и разнообразно, ее заболевания, несомненно, будут отражаться на функции всех органов, поэтому важна своевременная диагностика.
Обследование простое и весьма доступное.
Первый шаг – это прием врача эндокринолога, который включает беседу и осмотр. Как правило, при расспросе пациента можно выявить некоторые беспокоящие симптомы, которые заставляют думать о нарушении работы ЩЖ. Эти симптомы в большинстве своем неспецифичны и могут наблюдаться у многих больных, а иногда и здоровых в условиях стресса, усталости.
Вторым шагом, при обоснованном подозрении на нарушение функции или структуры ЩЖ является направление пациента на анализ крови для определения содержания тиреоидных гормонов.
- в крови определяют уровень Т4, Т3 (гормоны ЩЖ) и ТТГ (гормон гипофиза)
- нередко исследование дополняется определением в крови уровня различных антител к ЩЖ
При снижении работы самой ЩЖ — гормоны Т4 (в большей степени) и Т3 оказываются сниженными, а «гормон-начальник» (ТТГ) — повышен. Наоборот, при увеличенной продукции гормонов щитовидной железой, уровень Т4 и Т3 повышен, но ТТГ снижен.
Третьим шагом в диагностике необходимо визуализировать ЩЖ.
Самый простой, доступный и информативный метод — ультразвуковое исследование (УЗИ) ЩЖ, при котором определяется размер и структура ткани органа.
При этом, одно исследование не заменяет другое исследование. Осмотр, лабораторные и инструментальные обследования – три ключевых момента в диагностике заболеваний ЩЖ.
Существуют и более специализированные, нужные только в некоторых случаях, исследования:
Сцинтиграфия ЩЖ — использующийся метод при подозрении на активно функционирующие узловые образования в ЩЖ. Также может использоваться для дифференциальной диагностики в условиях тиреотоксикоза для подтверждения/исключения деструктивного тиреоидита.
Другие инструментальные методы обследования (МРТ, СКТ, ПЭТ) в рутинной клинической практике используются гораздо реже. Для дополнительного проведения этих методов обследования нужны веские основания.
Особенную важность представляет оценка функционального состояния щитовидной железы у беременной женщины в связи с тем, что развитие ребенка – в особенности, его нервной системы – зависит от уровня тироксина (основной формы тиреоидных гормонов) у будущей матери
Женские доброкачественные опухоли молочной железы
Доброкачественные опухоли, как правило, растут медленно и не проникают в другие ткани. Они хорошо поддаются терапии, рецидивы обычно наблюдаются только в случае несвоевременно начатого лечения. К таким опухолям принадлежат кисты, фиброаденомы, папилломы, липомы и др.
Фиброзно-кистозные изменения
У некоторых женщин колебания гормонов в период менструальных циклов способны привести к фиброзно-кистозным изменениям (дисгормональным дисплазиям) в участке грудных желез. Дисплазии характеризуются нарушением соединительнотканного и эпителиального компонентов. Они обычно возникают у женщин с достижением 40 лет и регрессируют в постменопаузальном периоде (из-за отсутствия гормональных колебаний). Патология может привести к формированию кист (капсул с жидким содержимым, которые локализируются в млечных протоках) и прочих доброкачественных новообразований.
Фиброаденомы
Фиброаденомы – это наиболее частые опухоли грудных желез доброкачественного характера у лиц женского пола. Представляют собой круглые железистые образования, могут иметь плотноэластическую консистенцию (зрелые) или мягкоэластическую (незрелые). Зрелый тип патологии чаще всего выявляется у женщин 30-40 лет, а незрелый – у девушек пубертатного возраста. Обычно фиброаденома возникает как единичная опухоль, но иногда развиваются и множественные формирования, локализующиеся в обеих молочных железах.
Виды фиброаденом (по гистологической структуре):
- периканаликулярная;
- интраканаликулярная;
- листовидная (встречается редко).
В случае выявления листовой фиброаденомы показано проведение хирургического вмешательства по ее удалению (абсолютное показание), так как 10% подобных образований могут трансформироваться в саркому грудной железы. Удаление других типов фиброаденом проводится при:
- крупных размерах опухоли (более 20 мм) или наличии косметического дефекта;
- стремительном росте новообразования;
- желании пациентки удалить фиброаденому.
Внутрипротоковые папилломы
Представляют собой доброкачественные новообразования в форме наростов небольшого размера, которые локализуются внутри млечных протоков. Обычно развиваются у женщин возрастной категории 45-50 лет. Могут являться одним из симптомов дисгормональных дисплазий грудных желез. Основной симптом – выделения из соска зеленоватого, бурого, желтоватого либо кровянистого оттенка. Размеры новообразования – от 2-3 миллиметров до нескольких сантиметров. Внутрипротоковые папилломы, как правило, подлежат оперативному лечению. В некоторых ситуациях допустимо применение консервативной терапии.
Некроз жировых тканей
Сущность патологии заключается в возникновении омертвения (некроза) жировых тканей в участке молочных желез. Ключевая причина некроза – травматизация. Вследствие повреждения сосудов на участке жировой ткани прекращается кровоснабжение и возникает омертвение (в форме круглых и твердых новообразований). Реже патология возникает после проведения лучевой терапии или в случае быстрой потери веса. Обычно некроз жировых тканей не сопровождается болевыми ощущениями и обнаруживается во время пальпации. Для лечения некроза производится удаление некротического очага (секторальная резекция грудной железы).
Липомы
Липома (жировик) – соединительнотканная опухоль, которая может возникнуть как в участке грудных желез, так и в иных местах. Имеет мягкую консистенцию, легкоподвижна и безболезненна. Обычно лечение не требуется, кроме случаев формирования болезненных новообразований.
Как лечить щитовидную железу
Самолечением при проблемах со щитовидной железой заниматься категорически не рекомендуется, так как можно серьезно навредить здоровью. Многие люди без предварительных анализов начинают принимать йодированную соль годами, а потом оказывается, что у них гиперфункция. Лечение щитовидной железы назначается только в индивидуальном порядке. При этом наблюдение за пациентом необходимо на протяжении всего курса. Используется четыре основных направления для лечения:
- медикаментозное;
- радиойодотерапия;
- хирургическое.
У каждого из подходов есть свои преимущества для устранения определенных патологий. Хирургический – крайний метод, задействуется тогда, когда медикаментозное лечение не дает нужных результатов. Необходим при наличии опухолей или чрезмерном увеличении органа.
Лекарственные препараты помогают устранить симптомы на первых стадиях путем нормализации гормонов. Радиойодотерапия считается одним из самых эффективных способов терапии.
Возможные осложнения, вызываемые имплантацией зубов
Осложнения, связанные с имплантацией зубов, можно разделить на две группы:
- Осложнения при имплантации зубов, то есть в процессе самой операции
- Осложнения после имплантации зубов, то есть в послеоперационный период
- Осложнения при имплантации зубов (в процессе операции):
- Проникновения бора за границы верхнечелюстной пазухи или боковых/нижних слоев нижней челюсти (пенетрация)
- Травма нижнелучкового нерва в результате повреждения стенки челюстного канала
- Кровотечение
- Перегрев костных тканей в результате их механической обработки
- Недостаточная первичная фиксация имплантанта
Интересный факт Чаще всего подобные осложнения объясняются недостаточной квалификацией врача-стоматолога, некорректной диагностикой и т.п. Однако современное оборудование и новейшие компьютерные технологии помогают свести риск подобных осложнений к минимуму даже для неопытного врача-стоматолога.
Зубной имплант
Осложнения после имплантации зубов (в послеоперационный период):
- Гематомы
- Кровотечение
- Расхождения швов
- Воспалительные процессы в мягких тканях, окружающих челюсть
- Болевые ощущения в области имплантанта
Подобные осложнения чаще всего объясняются некоторыми особенностями организма пациента, осложнениями, возникшими во время самой операции, либо в результате нарушения пациентом рекомендаций врача в послеоперационный период.
Спустя некоторое время после операции возможны также осложнения в период репаративной регенерации костной ткани вокруг имплантанта.
К числу таких осложнений относят:
- периимплантит
- отторжение имплантатов
Периимплантит (воспаление костной ткани, окружающей имплантант) является наиболее частым осложнением в период приживления имплантанта.
Причинами, приведшими к периимплантиту, могут стать:
- образование гематомы над заглушкой внутрикостного элемента имплантата и ее нагноение
- некорректно проведенная операция (в частности — неправильное препарирование костного ложа и закрытие операционной раны)
- плохое состояние ротовой полости
Лечение периимплантита состоит в удалении гематомы, гнойника и других причин воспаления, общее лечение пациента, улучшение гигиены полости рта.
Если лечение не принесло результата, то имплантант рекомендуется удалить.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Отторжение имплантанта
Отторжение имплантатов в настоящее время встречается крайне редко, так как материал имплантата (чаще всего титан) является биологически инертным веществом.
Отторжение имплантантов чаще всего возникает в результате развития воспаления и в этом плане похоже на периимплантит.
Причинами отторжения имплантатов могут стать:
- перегрев (ожог) костной ткани во время проведения, что приводит к образованию грануляций, которые не дают возможности вживления имплантата в костную ткань
- остеопороз (истончение костной ткани), вызванный нарушения кровоснабжения, в результате чего костная ткань не может нормально разрастись вокруг имплантата
В случае если наблюдается отторжение имплантата, его также приходится удалять.
Мастопатия
Мастопатия это патология тканей, возникающая вследствие изменения соотношения эпителиальной и соединительной ткани в структуре молочной железы. Такие изменения, в свою очередь, приводят к возникновению кистозных и фиброзных новообразований. Мастопатия распространена у женщин репродуктивного возраста и чаще всего связана с гормональными нарушениями. По видам делится на диффузную, фиброзно-кистозною и узловую.
Факторы риска, которые могут спровоцировать возникновение мастопатии:
- наследственность;
- заболевания, вызванные нарушением работы эндокринной системы — диабет, ожирение, гипотиреоз, метаболический синдром, синдром поликистоза яичников;
- воспалительные заболевания репродуктивной системы
- хронические заболевания печени;
- психоэмоциональные перегрузки и стрессы;
- репродуктивные факторы: поздняя беременность, отсутствие беременности, большое количество абортов, раннее менархе, поздняя менопауза;
- отсутствие сексуальной жизни, позднее начало сексуальной жизни (после 30 лет), сниженное сексуальное влечение.
Признаки и симптомы мастопатии:
- болевые ощущения в молочных железах;
- ощущение тяжести и распирания в молочных железах;
- появление затвердевших плотных новообразований-узлов;
- трещины на сосках или изменение их кожного покрова, выделения из сосков;
- увеличение подмышечных лимфоузлов.
Как диагностировать мастопатию
Мастопатии проявляются уже во время визуального осмотра врачом-маммологом и подтверждаются с помощью маммографии в двух проекциях или во время УЗИ молочных желез. Дополнительными диагностическими процедурами могут быть назначены: пневмокистография, биопсия тканей с цитологическим исследованием, анализ на гормоны. Ранняя диагностика мастопатии важна, поскольку одновременно является и профилактикой рака молочной железы.
Лечение мастопатии
Как и в случае лечения кист, мастопатия имеет медикаментозный или хирургический способ лечения. Медикаментозная терапия прежде всего направлена на корректировку эндокринных проблем. Пациенткам назначаются гормональные лекарственные средства для устранения гормонального дисбаланса, а также негормональная терапия — диета, витамины, иммуномодуляторы, нестероидные противовоспалительные средства, успокаивающие препараты. Хирургическое лечение — лампэктомия (малоинвазивное удаление новообразований груди) или резекция молочной железы.
Васкуляризация и иннервация желез
Т. к. исходные вещества, из которых происходит синтез секреторных продуктов, поступают в гландулоциты из крови, условием деятельности Ж. является их обильная васкуляризация. Артерии и вены, постепенно разветвляясь, проходят по строме Ж. и, наконец, капилляры в виде более или менее густой сети оплетают концевые секреторные отделы. Особенно густа капиллярная сеть в эндокринных Ж., что связано с выделением продуцируемых секретов (инкретов) в ток крови. Для капилляров Ж. (особенно эндокринных) характерен фенестральный тип. Наличие истончений в эндотелиальной выстилке способствует усиленному проникновению исходных веществ из крови в гландулоциты, а в эндокринных Ж. также отдаче выработанных гормонов в кровь и лимфу.
Эфферентная иннервация Ж. представлена симпатическими и парасимпатическими волокнами, которые, входя в Ж., разветвляются в ней вместе с кровеносными сосудами, достигают концевых секреторных отделов и, становясь безмиелиновыми, оплетают их тонкой диффузной сетью, образуя терминальные сплетения и вступая в тесный контакт с гландулоцитами. В некоторых Ж. встречаются внутриорганные ганглии. Нервные импульсы, поступающие в Ж. по ее эфферентной иннервации, оказывают влияние на метаболизм гландулоцитов и, следовательно, на биосинтез секреторных продуктов (трофическое действие), а также усиливают или ослабляют выделение секрета (секреторное действие), большей частью эти эффекты наступают совместно и одновременно (секреторно-трофическое действие). В некоторых Ж. эти нервные воздействия проявляются вполне отчетливо; в других (преимущественно в эндокринных Ж.) прямые действия нервного фактора перекрываются или маскируются действием гуморальных (гормональных) агентов, активирующих или угнетающих секреторные процессы. Одновременно нервные и гуморальные факторы, обладая вазомоторным действием, оказывают влияние на кровоснабжение Ж.
Афферентная иннервация Ж. представлена разнообразными рецепторными окончаниями (как свободными, так и несвободными), иногда весьма сложно инкапсулированными . Такое обилие и разнообразие рецепторных приборов свидетельствует, что в адаптации секреторной активности Ж. к функц, состоянию организма существенное значение принадлежит афферентным нервным сигналам, поступающим от Ж. в ц. н. с. Перерезка афферентных волокон (деафферентация Ж.) влечет за собой расстройство деятельности и дистрофические изменения гландулоцитов.
Рис. 5. Схема Электронограммы железистой клетки (гландулоцита): 1 — базальная мембрана; 2 — эндоплазматическая сеть; 3 — цистерна эндоплазматической сети; 4 — рибосомы; 5 — митохондрии; 6 — замыкающие пластинки; 7 — микро-ворсинки; 8 — гранулы секрета; 9 — пластинчатый комплекс; 10 — ядро; 11 — ядрышко.
Когда делать УЗИ молочных желез
УЗИ молочных желез рекомендуется выполнять, придерживаясь определенных дней менструального цикла, если женщина не применяет гормональные контрацептивы и не находится в периоде менопаузы. Дни цикла для УЗИ молочных желез с 8 по 14 являются наиболее предпочтительными. Если женщина уже не имеет менструаций, либо она применяет гормональную контрацепцию любого вида день цикла для проведения УЗИ молочных желез не имеет значения.
Симптомы, при которых необходимо провести УЗИ молочных желез:
- Боли в молочной железе, связанные или не связанные с менструальным циклом.
- Травма молочной железы.
- Изменение окраски, плотности, вида кожи груди, появление втянутых мест на молочной железе, в том числе, при втяжении соска.
- При обнаружении уплотнения или уплотнений при самостоятельном осмотре молочных желез.
- Увеличение одной или обеих молочных желез.
- Увеличение подмышечных лимфоузлов.
- Генетическая предрасположенность к доброкачественным или злокачественным образованиям молочных желез.
- Выявление патологии по гинекологии, например при проведении УЗИ матки, УЗИ яичников (трансвагинальное УЗИ), при наличии дисплазии шейки матки, эрозии шейки матки. Это связано с тем, что репродуктивные женские органы (матка, придатки) в своей работе, так же, как и молочные железы высоко чувствительны к гормональным изменениям и совметсно могут демонстрировать это наглядно в виде комбинированной патологии этих органов.
Подготовка к УЗИ молочных желез
Специальнаяподготовка не требуется. Профилактический осмотр молочных желез проводят в первую фазу цикла. При обнаружении тревожных симптомов, перечисленных выше, УЗИ молочных желез проводится в ближайшее время.
УЗИ молочных желез рекомендуется делать всем без исключения женщинам 1 раз в год в качестве профилактического скрининга. Узи молочных желез – абсолютно безопастный и информативный вид диагностики состояния молочной железы и исключения риска рака молочной железы. Возрастные рамки применения именно УЗИ молочной железы для исключения рака молочной железы перестали быть ограничены 35 годами женщины с появлением высокоразрешающей аппаратуры с эффектом эластографии и чувствительного дуплексного сканирования сосудов. Эластография позволяет проводить дифференциальную диагностику образований по их плотности и смещаемости у женщин любого возраста. В нашей клинике установлен современный ультразвуковой сканнер с эластографией, позволяющий провести УЗИ диагностику молочных желез максимально информативно и качественно.
Диагностика Врожденного гипотиреоза:
В основе диагностики врожденного гипотиреоза лежит неонатальный скрининг. Стоимость скрининга и стоимость лечения ребенка-инвалида в поздно диагностируемых случаях врожденного гипотиреоза соотносится как 1:7-1:11. Наиболее принятый вариант скрининга подразумевает определение уровня ТТГ в высушенных пятнах крови на фильтровальной бумаге, взятой на 4-5 день жизни ребенка, когда происходит снижение уровня ТТГ, который в раннем неонатальном периоде ив норме значительно повышен.
Проведение скрининга на более ранних сроках приводит к увеличению числа ложноположительным результатов. В том случае, если уровень ТТГ по данным неонатального скрининга превышает 100 мЕд/л, диагноз врожденного гипотиреоза не вызывает сомнений, и ребенку показано назначение заместительной терапии L-T4. При исходном уровне ТТГ 20-50 мЕд/л проводится повторное определение его уровня в сухом пятне цельной крови; если он повторно превышает 20 мЕд/л проводится определение ТТГ и свободного Т4 в сыворотке крови. Определение этиологии врожденного гипотиреоза в неонатальном периоде не является первоочередной задачей в силу ургентной необходимости проведения заместительной терапии, которая позволит сохранить приемлемый уровень развития интеллекта.
Дифференциальная диагностика
Врожденный гипотиреоз необходимо дифференцировать от транзиторной гипертиротропинемии, под которой подразумевают преходящее повышение уровня ТТГ, выявляемое при неонатальном скриниге на врожденный гипотиреоз. В случае если наряду с этим имеет место транзиторное снижение уровня Т4, говорят отранзиторном гипотиреозе. Причинами транзиторной гипертиротропинемии могут быть: йодный дефицит, недоношенность, низкий вес при рождении, внутриутробная гипотрофия, внутриутробные инфекции, прием матерью тиреостатиков во время беременности, аутоиммунные заболевания щитовидной железы у матери. Наиболее частой и изученной причиной транзиторной неонатальной гипертиротропинемии является дефицит йода. По мере утяжеления йодного дефицита увеличивается доля детей, у которых при скрининге на врожденный гипотиреоз выявляется транзиторная гипертиротропинемия.
Профилактика заболеваний шишковидной железы
В настоящее время проверенного способа защитить себя от возможной опухоли шишковидной железы нет. Однако это не означает, что мы не можем предпринять шаги, чтобы помочь шишковидной железе функционировать должным образом. Прежде всего, следует начать с режима – нельзя долго сидеть ночью. Отладка режима поможет получить правильную концентрацию мелатонина, что поможет нормально засыпать.
Кроме того, как и в случае с любым другим органом, важно соблюдать правильную диету и избегать всех видов токсинов, включая алкоголь.
Ещё один важный момент в профилактике заболеваний шишковидной железы – прием специальных препаратов с магнием и витаминов. Все это должно назначаться эндокринологом.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
УЗИ молочных желез в норме
Самая поверхностная структура, различимая при УЗИ молочных желез, — кожа. Кожа при узи молочных желез выглядит как эхогенная равномерная зона, толщиной 2 мм, в области ареолы кожа незначительно толще.
Жировые дольки в подкожной и ретромаммарной зонах при узи молочных желез выглядят низкоэхогенными структурами, пронизанные эхогенными линиями и пунктирными локусами. Жировые дольки имеют многогранную или элиптоидную форму. Ткань, представляющая маммарную зону, состоит из тесно связанных паринхиматозных структур и соединительной ткани. В общем, эта зона на УЗИ молочных желез является гиперэхогенной с небольшими участками гипоэхогенной жировой ткани. На узи молочных желез у лактирующих женщин маммарная зона среднеэхогенна стакими же включениями жира низкой эхогенности. Гипоэхогенные линейные ветвящиеся структуры при узи молочных желез на фоне гиперэхогенной маммарной зоны – протоки. Ширина протоков в норме на узи молочных желез от 1 до 2 мм, они не имеют расширений, к периерии молочной железы могут равномерно суживаться. Исключением являются молочные синусы, которые расширяются непосредственно в позадисосковом регионе.
Ненормальная картина при УЗИ молочных желез наблюдается при наличии доброкачественных и злокачественных образований молочной железы.
Доброкачественные образования при УЗИ молочных желез
Доброкачественные образования молочной железы подразделются на кистозные и солидные.
Кисты молочночной железы бывают:
- Простые.
- Сложные.
- Комбинированные
Часто кисты являются компонентом фиброзно-кистозной мастопатии (дисплазии) молочных желез. Фиброзно-кистозная мастопатия – наиболее выявляемое состояние при УЗИ молочных желез у женщин репродуктивного возраста. Поводом для обращения на УЗИ молочных желез чаще всего является болевой синдром. При мастопатии характерным признаком УЗИ молочных желез является уплотнение соединительной ткани, умеренное расширение протоков молочных желез, наличие мелких кист. Эти проявления у каждой женщины абсолютно индивидуальны.
Солидные доброкачественные образования при УЗИ молочных желез:
- Фиброаденома молочной железы – доброкачественная опухоль молочной железы.
- Галактоцеле – образование, связанное с накоплением секрета протоков молочной железы.
- Абсцесс молочной железы – образование гнойно-воспалительного происхождения. И т.д.
Злокачественные образования молочных желез (рак молочной железы на УЗИ)
- Внутрипротоковая карцинома молочной железы
- Инвазивная протоковая карцинома молочной железы
- Другие виды карциномы молочной железы (медуллярная, тубулярная и т.д.)
- Цистосаркома молочной железы
- Лимфома молочной железы
- Хлорома молочной железы
- Саркома молочной железы
Физиология
Сальные железы за сутки выделяют ок. 20 г кожного сала, к-рое у большинства желез выводится на поверхность кожи через корневое влагалище волоса, а у свободных желез — непосредственно из выводного протока. Выделение секрета происходит по голокринному типу (см. Железы). Секрет С. ж. придает эластичность волосу, смягчает эпидермис (у плода защищает кожу от мацерации), регулирует испарение воды и выведение из организма нек-рых водорастворимых продуктов обмена, препятствует проникновению в кожу нек-рых веществ из окружающей среды, оказывает антимикробный и антигрибковый эффект.
Регуляция функции С. ж. осуществляется нейрогуморальным путем, в основном половыми гормонами (см.), к-рые могут вызвать физиологическое усиление активности С. ж. (гиперплазию, выделение большого количества секрета), напр, у новорожденных — влиянием циркулирующих в крови прогестерона и гипофизарных гормонов матери, у подростков в период полового созревания в результате активации гонадотропной функции передней доли гипофиза, коры надпочечников, повышения деятельности половых желез.
Гиперактивная щитовидная железа
При сверхактивности железа вырабатывает слишком много гормонов. Наиболее частыми причинами такого положения вещей являются болезнь Грейвса и узелки щитовидной железы. Заболевание проявляется повышенной нервозностью, расстройствами пищеварения, одышкой и сердцебиением, повышенным потоотделением и повышенной чувствительностью к теплу, а также изменениями кожи и ухудшением состояния волос и ногтей.
В лечении для снижения секреции гормонов используются антитиреоидные препараты, например, Метизол, Тирозан и Тирозол, а также поддерживающие бета-адреноблокаторы, такие, как Пропранолол и Метокард.
Диагностика заболеваний щитовидной железы
Чаще всего пациент приходит к терапевту или другому специалисту, который после изучения клинической картины дает назначения на дальнейшие обследования. На первых этапах нужно сдать анализ крови из вены на определение гормонального статуса. Их три:
- Т4 – анализ на тироксин;
- Т3 – анализ на трийодтиронин;
- ТТГ – анализ на тиреотропный гормон.
Если по результатам обнаружены отклонения, пишется направление к эндокринологу. Он решает, к каким методам диагностики нужно прибегнуть дальше. Это может быть ручное прощупывание щитовидки на наличие узлов и увеличенного состояния, а также УЗИ.
Всем пациентам с узловыми образованиями на железе назначается пункционная биопсия для определения состава узла. После определяется методика, как лечить зоб щитовидной железы или гормональный дисбаланс.