Повышенное давление: симптомы, причины, лечение
Содержание:
- Давление и Кордиамин
- Причины повышенного нижнего давления
- Соотношение систолического и диастолического давления
- От чего зависит прогноз
- Последствия
- Причины низкого уровня адреналина
- Лечение повышенного давления
- Биофизические и биохимические механизмы
- Кто в группе риска?
- Что такое повышенное нижнее давление
- О вреде организму, наносимом выбросом адреналина
- Гипертония – причины и механизм развития
- Функции гормонов стресса и их побочные эффекты воздействия на организм человека
- Чем опасно такое состояние?
- Как лечится патологическое состояние?
- Артериальная гипертензия у беременных
Давление и Кордиамин
Препарат относится к аналептикам; он стимулирует ЦЕНС и хеморецепторы. Это лекарство повышает давление. Дыхание, соответственно, становится более частым и глубоким, сознание — более ясным. Кордиамин можно применять при резком снижении показателей АД, например, при удушье или обмороках.
Кордиамин выпускается в каплях, которые нужно принимать внутрь. Также выпускается как раствор, который вводят инъекциями. Принимать капли нужно 1-3 раза в день по 20-40 капель. А инъекционно (в мышцы, в вены) вводится в количестве от 1 до 2-х мл. Среди побочных эффектов, вызванных передозировкой, исследователи называют перевозбуждение и судороги. Нельзя назначать себе этот препарат самостоятельно!
Причины повышенного нижнего давления
Нижнее (диастолическое) давление у человека показывает тонус артерий, которые питают диастолу, состояние стенок кровеносных сосудов. При хроническом повышении этих показателей диагностируют особую форму гипертонии, которая называется изолированной диастолической артериальной гипертензией.
Нижнее артериальное давление – сердечное или почечное? Диастолические показатели зависят от ренина – это вещество выделяется почками, оказывает влияние на тонус сосудов, любые заболевания почек негативно отражаются на цифрах нижнего давления. Но не только почечные патологии могут стать причиной развития диастолической гипертензии.
Нижнее давление выше нормы – что это значит:
- Нарушение функций щитовидной железы – начинается активный синтез гормонов, которые активизируют работу симпатической вегетативной нервной системы, увеличивается тонус артерий. Такую патологию часто диагностируют у женщин, особенно во время беременности.
- Атеросклероз – сужение просветов кровеносных сосудов, ухудшение эластичности их стенок из-за высокого уровня холестерина.
- Межпозвоночная грыжа – происходит сдавливание нервных корешков, на фоне спазма артерий повышаются диастолические показатели.
- Воспалительные процессы в организме, злокачественные или доброкачественные опухоли.
- Заболевания сердца, надпочечников, гипофиза.
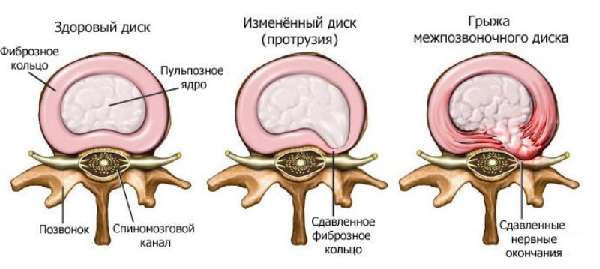
Повышаться нижнее давление может из-за межпозвоночной грыжи
Нижнее давление у мужчин и женщин чаще всего поднимается из-за курения, ожирения, увлечения вредной пищей и фастфудом, алкоголем. Причиной временного скачка показателей может быть стресс физические нагрузки, длительное пребывание в жарком помещении.
У взрослого человека средних лет нормальное диастолическое давление – 65–80 мм рт. ст., лучше, если значения приближаются к нижней границе. Незначительное увеличение показателей до цифры 90 допускается у пожилых людей – в силу возрастных изменений ухудшается состояние сосудов.
Соотношение систолического и диастолического давления
Почему врачи говорят, что диастолическое давление важнее, чем систолическое? Систолическое давление – это плавающая величина. К примеру, у вас нормальное артериальное давление для вашего возраста в спокойном состоянии. Если вы испытываете какой-либо стресс или незначительную физическую нагрузку, сердце начинает работать активнее. При этом систолическое давление растет, а диастолическое давление должно стать ниже. Такой результат получит человек, у которого нет проблем с сердечно-сосудистой системой.
Если при психических и физических нагрузках систолическое давление растет, а диастолическое остается на том же самом уровне или поднимается, значит существуют определенные проблемы и стоит обратиться к врачу.
Важно: При гипертонии диастолическое давление при нагрузках сначала остается на том же уровне, а потом начинает расти.
От чего зависит прогноз
Предусмотреть насколько эффективно можно будет лечить высокое нижнее артериальное давление можно с небольшой вероятностью:
- Если это впервые возникшая или периодическая диастолическая гипертензия у молодых людей (до 40 лет) при отсутствии тяжелых болезней лечится путем приема медикаментов (при необходимости) и при этом она не приводит к опасным последствиям.
- Постоянная гипертония по нижнему показателю на протяжении более 5–10 лет у людей старше 45–50 лет в 80% приводит к осложнениям.
- Если повышение нижнего давления сочетается с систолической гипертензией, риск инфаркта миокарда, инсульта и кровоизлияний в мозг, расслоения аневризм аорты возрастает в десятки раз.
Измеряя АД, не забывайте регистрировать нижний (диастолический показатель). Не забывайте сообщать врачу эти цифры – что у вас повышено нижнее артериальное давление – от них многое может зависеть!
Последствия
Без лечения артериальная гипертензия провоцирует тяжелые последствия. Постоянный спазм сосудов головного мозга приводит к ишемии, инсульту. Они опасны тяжелой инвалидностью и даже смертью. Когда нагрузка на сердечную мышцу становится слишком высокой, возникает тахикардия, аритмия, сердечная недостаточность. Без лечения возможен инфаркт миокарда.
Тяжесть гипертонических кризов возрастает, они становятся осложненными, угрожают жизни и могут сопровождаться инсультом, острым коронарным синдромом и другими тяжелыми состояниями. Качество жизни на фоне гипертонической болезни без адекватной терапии и восстановления нормального состояния здоровья резко снижается, вплоть до тяжелой инвалидности.
Причины низкого уровня адреналина
Причины, перечисленные в этой главе, обычно связаны с низким уровнем адреналина. Взаимодействуйте со своим врачом или другим медицинским работником для получения точного диагноза.
Болезнь Аддисона
Болезнь Аддисона вызвана повреждением надпочечников иммунными комплексами, в результате чего этот орган не может вырабатывать достаточное количество гормонов. Такое состояние приводит к снижению уровня многих гормонов, в том числе адреналина. Симптомы этого заболевания могут включать усталость, мышечную слабость и потемнение кожи. ()
В исследовании, в котором приняли участие 19 человек, пациенты с синдромом Аддисона показывали в среднем меньше 50% адреналина, от уровня тех людей, у кого этого заболевания не было. ()
Схема развития надпочечниковой усталости, когда выработка гормонов, например, адреналина, недостаточна.
Дефицит адренокортикотропного гормона (АКТГ)
Дефицит адренокортикотропного гормона (АКТГ) является еще одним состоянием, которое мешает надпочечникам вырабатывать достаточное количество адреналина и других гормонов. Это может привести к таким симптомам, как усталость, мышечная боль и потеря веса. ()
АКТГ обычно отвечает за стимуляцию надпочечников к высвобождению гормонов. При дефиците этого вещества проблемный гипофиз не вырабатывает достаточного количества АКТГ. ()
Исследование с участием 43 детей показало, что те, кто был с дефицитом АКТГ имели только 10-20% от нормального уровня адреналина. В другом исследовании со взрослыми с дефицитом АКТГ также был обнаружен значительно более низкие показатели адреналина в моче. (, )
Дефицит дофамина бета-гидроксилазы
Дефицит дофамина бета-гидроксилазы – очень редкое генетическое расстройство, которое делает человека неспособным производить какой-либо адреналин или норадреналин. ()
Это состояние вызвано мутациями в гене DBH и может привести к различным симптомам, включая низкое кровяное давление, сексуальную дисфункцию и опущенные веки. ()
Нарушение работы почек
Повреждение почек может повлиять на уровень адреналина в моче. В одном исследовании изучался уровень катехоламинов у пациентов с повреждением почек вследствие диабета (диабетическая нефропатия). Ученые обнаружили, что у таких пациентов был значительно снижен адреналин в моче. ()
Метаболический синдром
У человека диагностируется метаболический синдром (МС), когда у него обнаружено некоторое сочетание ожирения, высокого кровяного давления, повышенных значений глюкозы в крови и высокого холестерина. ()
В исследовании с участием 577 человек, у людей с метаболическим синдромом уровень адреналина в моче был ниже. У пациентов с более тяжелыми симптомами метаболического синдрома уровень адреналина был самым низким. ()
Болезнь Альцгеймера
Повреждение области гиппокампа головного мозга является одним из ранних признаков болезни Альцгеймера. Эта область мозга также помогает контролировать уровень катехоламинов в организме.
Согласно одному исследованию, в котором приняли участие 115 пациентов, люди с деменцией, связанной с болезнью Альцгеймера, имели наиболее низкий уровень адреналина. ()
Лечение болезни Паркинсона
Болезнь Паркинсона характеризуется разрушением дофаминовых нейронов в частях головного мозга. Выработка катехоламинов, таких как адреналин, также могут быть нарушена. ()
Исследование с участием 83 пациентов с болезнью Паркинсона показало, что такие люди имели более высокий уровень адреналина в моче. Однако адреналин повышался только у людей в возрасте 50-60 лет. После приема препарата дофамина (Леводопа) показатели гормона снижались. ()
Другие исследования подтвердили, что Леводопа снижает значения адреналина в моче, но они не обнаружили изменений уровня адреналина у нелеченных пациентов. Таким образом, болезнь Паркинсона, скорее всего, не влияет на адреналин, но Леводопа – влияет. ()
Лечение повышенного давления
Народные средства
На данный момент нет доказательств эффективности народных средств для лечения артериальной гипертензии. Отказ от визита к врачу при симптомах АГ и надежда на стабилизацию состояния при помощи народных средств могут привести к необратимым последствиям и развитию серьезных осложнений.
Любое народное средство может быть только дополнением к основному лечению и должно быть одобрено врачом-кардиологом.
Медикаментозное лечение
Схему медикаментозного лечения определяет врач-кардиолог после всестороннего обследования и определения причин артериальной гипертензии. Выбор методики производится с учетом пола, возраста пациента, наличия сопутствующих заболеваний и поставленных целей.
В лекарственный комплекс могут включаться диуретики, седативные препараты, средства, подавляющие вазомоторную активность и некоторые другие в зависимости от состояния органов-мишеней.
Биофизические и биохимические механизмы
Биофизические механизмы регуляции артериального давления мало изучены. В основе физиологических механизмов, удерживающих нормальное артериальное давление, лежит действие тех или иных хим. веществ, возбуждающих мышечный слой сосудов, то есть прессорных веществ, а также биомеханические свойства самих сосудов. Клинические и экспериментальные наблюдения позволили выявить в организме целый ряд прессорных веществ, молекулярные и клеточные основы действия которых остаются предметом исследований. К известным прессорным веществам относятся прежде всего катехоламины (см.) и некоторые биологически активные пептиды. Адреналин (и норадреналин) суживает артерии и артериолы кожи, скелетных мышц, органов брюшной полости и легких; коронарные сосуды и сосуды мозга реагируют на них расширением. Адреналин (см.) является своего рода «аварийным» гормоном, поддерживающим артериальное давление в особых условиях за счет увеличения систолического объема; норадреналин является обычным медиатором сердечно-сосудистой регуляции, повышающим периферическое сопротивление сосудов. Вазопрессин (см.) действует непосредственно на гладкомышечные Элементы артериол и капилляров, вызывая их сужение. Как адреналин, так и вазопрессин оказывают влияние на сосуды в очень малых концентрациях (10-7 М).
Вследствие своего сосудосуживающего действия адреналин и вазопрессин вызывают резкое повышение артериального давления. Незначительным сосудосуживающим эффектом обладает серотонин (см.). К сосудорасширяющим аминам относится гистамин (см.), который расширяет капилляры, уменьшая таким образом приток крови к сердцу, в результате чего артериальное давление резко падает.
К сосудорасширяющим веществам относятся также ацетилхолин (см.) и другие производные холина, оказывающие эффект на мелкие артерии. Ацетилхолин быстро разрушается в крови, поэтому его действие на сосуды в физиологических условиях чисто местное, то есть ограничено тем участком, где он образуется в нервных окончаниях парасимпатических волокон.
Биологически активные пептиды могут либо повышать, либо понижать артериальное давление крови: к ним относятся кинины (см.) и ангиотензин (см.). Кинины (каллидин, брадикинин) вызывают сокращение гладких мышц, расширение кровеносных сосудов, увеличение проницаемости капилляров. Сосудорасширяющее действие брадикинина в 15 раз сильнее действия ацетилхолина. Предполагают, что кинины непосредственно влияют на клеточные мембраны, вызывая их деполяризацию.
Ангиотензин II является самым сильнодействующим из всех известных в настоящее время соединений, повышающих артериальное давление; ангиотензин II действует сильнее норадреналина более чем в 20 раз.
На величину периферического сопротивления влияет также вязкость крови: чем она больше, тем выше сопротивление в артериолах и тем выше давление крови в артериях.
Методы измерения артериального давления и приборы для измерения артериального давления — см. Кровяное давление.
Библиография: Анохин П. К. Биология и нейрофизиология условного рефлекса, М., 1968, библиогр.; Вальдман А. В. и Ковалев Г. В. Экспериментальное изучение морфо-функциональной организации центральной регуляции регионарного кровообращения, в кн : Вопр. регуляции регионарного кровообращения, под ред. Г. П. Конради, с. 33, Д., 1969; Васильева В. В. Сосудистые реакции у спортсменов, с. 73, М., 1971, библиогр.; Дембо А. Г., Левин М. Я. и Левина Л. И. Артериальное давление у спортсменов, М., 1969; Калюжная Р. А. Физиология и патология сердечно-сосудистой системы детей и подростков, с. 29, М., 1973; он же, Биофизические основы кровообращения и клинические методы изучения гемодинамики, с. 78 и др., Л., 1963, библиогр.; Судаков К. В. Нейрофизиологические механизмы эмоциональных напряжений и их роль в генезе артериальной гипертензии, Биол. журн. Армении, т. 25, № 6, с. 167, 1972, библиогр.; Ткаченко Б. И. и др. Регионарные и системные вазомоторные реакции, с. 15, 34, Л., 1971; Хорст А. Молекулярная патология, пер. с польск., М., 1967; Burton A. C. Physiologie und Biophysik des Kreislaufs, Stuttgart — N. Y., 1969, Bibliogr.
Кто в группе риска?
Известен ряд факторов, которые значительно повышают риск гипертонии. Это состояния или события, которые определяют вероятность стойкого повышения АД.
Их можно разделить на две основные категории — неуправляемые (неизменяемые, немодифицируемые) и управляемые (изменяемые, модифицируемые).
Неуправляемые факторы риска
Шансы развития гипертонии неизбежно увеличиваются с возрастом: в группу риска попадают мужчины в возрасте от 55 лет и женщины после достижения 65-летнего возраста.
Кроме того, к неуправляемым факторам риска гипертонии относят:
- Наследственность. Семейную историю повышенного АД в разных исследованиях указывают как основу 30–60% случаев развития заболевания. Ученые доказали, что формированию гипертонии способствуют около 30 патологических комбинаций в генетическом коде. Этот вопрос еще подлежит длительному изучению: известные методы исследования не позволяют с максимальной точностью определить конкретные мутации, которые становятся причиной развития гипертонии.
- Пол. Известно, что до 64 лет повышению давления больше подвержены мужчины, а в возрасте старше 65 лет ситуация меняется: в основную группу риска попадают женщины. Это связано с наступлением климакса — до менопаузы женские половые гормоны оказывают естественное защитное действие на сосуды. Затем уровень эстрогенов постепенно снижается, и женщины становятся более уязвимыми в отношении сердечно-сосудистых заболеваний.
Управляемые факторы риска
Сами по себе состояния из этого списка не становятся причиной повышения АД, но они постепенно влияют на сосуды и «запускают» механизмы гипертонии. Поэтому для минимизации рисков заболевания нужно пересмотреть свой образ жизни и стараться следовать рекомендациям по профилактике гипертонии.
К основным управляемым факторам повышенного риска относятся:
- Избыточный вес. Увеличенная масса тела — это причина дополнительной нагрузки на сердце и сосуды. У людей с ожирением (если индекс массы тела (ИМТ) составляет более 30 кг/м2) гипертония встречается примерно в 5 раз чаще по сравнению с людьми с нормальным весом. При этом снижение веса на 10 кг позволяет уменьшить давление на 5–20 мм рт. ст.
- Большое количество соли в рационе. Эта привычная пищевая добавка вызывает жажду и параллельно задерживает жидкость в организме, что негативно отражается на работе сердца и сосудов. Уменьшение количества соли в рационе до 5 г в день позволяет снизить систолическое давление на 10–15 мм рт. ст (рис. 2).
- Несоблюдение правил здорового питания. Жиры животного происхождения провоцируют отложение «вредного холестерина» на стенках сосудов. Это становится причиной нарушения проходимости артерий и повышения АД. Также повышают давление «простые» углеводы — сладости, хлебобулочные изделия, каши быстрого приготовления.
- Употребление алкоголя. Этанол вызывает учащение сердцебиения за счет выброса адреналина и других гормонов с похожим стимулирующим действием. Это определяет дополнительную нагрузку на сердце и сосуды, провоцируя развитие гипертонии. Эксперты в сфере здравоохранения всех стран мира приходят к единому мнению о том, что «безопасной дозы» алкоголя не существует: для поддержания своего здоровья стоит полностью отказаться от спиртных напитков.
- Курение. Никотин способствует сужению сосудов. Это и становится причиной повышения давления. Временный спазм под воздействием курения со временем приводит к стойкому изменению эластичности артерий. Риск гипертонии повышается и у пассивных курильщиков.
- Гиподинамия — недостаточная подвижность. Отсутствие рациональных физических нагрузок считается причиной развития большинства хронических заболеваний в мире. Малоподвижный образ жизни повышает риск ожирения, вызывает застойные явления в организме, препятствует нормальному обмену веществ. Для профилактики гипертонии нужно увеличить физическую активность: как можно чаще проводить время на свежем воздухе, подобрать оптимальный вид спорта.
- Частые стрессы. Выброс адреналина, которым сопровождается каждый всплеск негативных эмоций, ускоряет работу сердца и определяет дополнительную нагрузку на сосуды. При хроническом стрессе в кровь выделяются гормоны, которые оказывают сосудосуживающее действие. В комплексе это существенно увеличивает вероятность гипертонической болезни.
При желании управляемые факторы риска возможно если не устранить полностью, то хотя бы минимизировать их негативный эффект.
Что такое повышенное нижнее давление
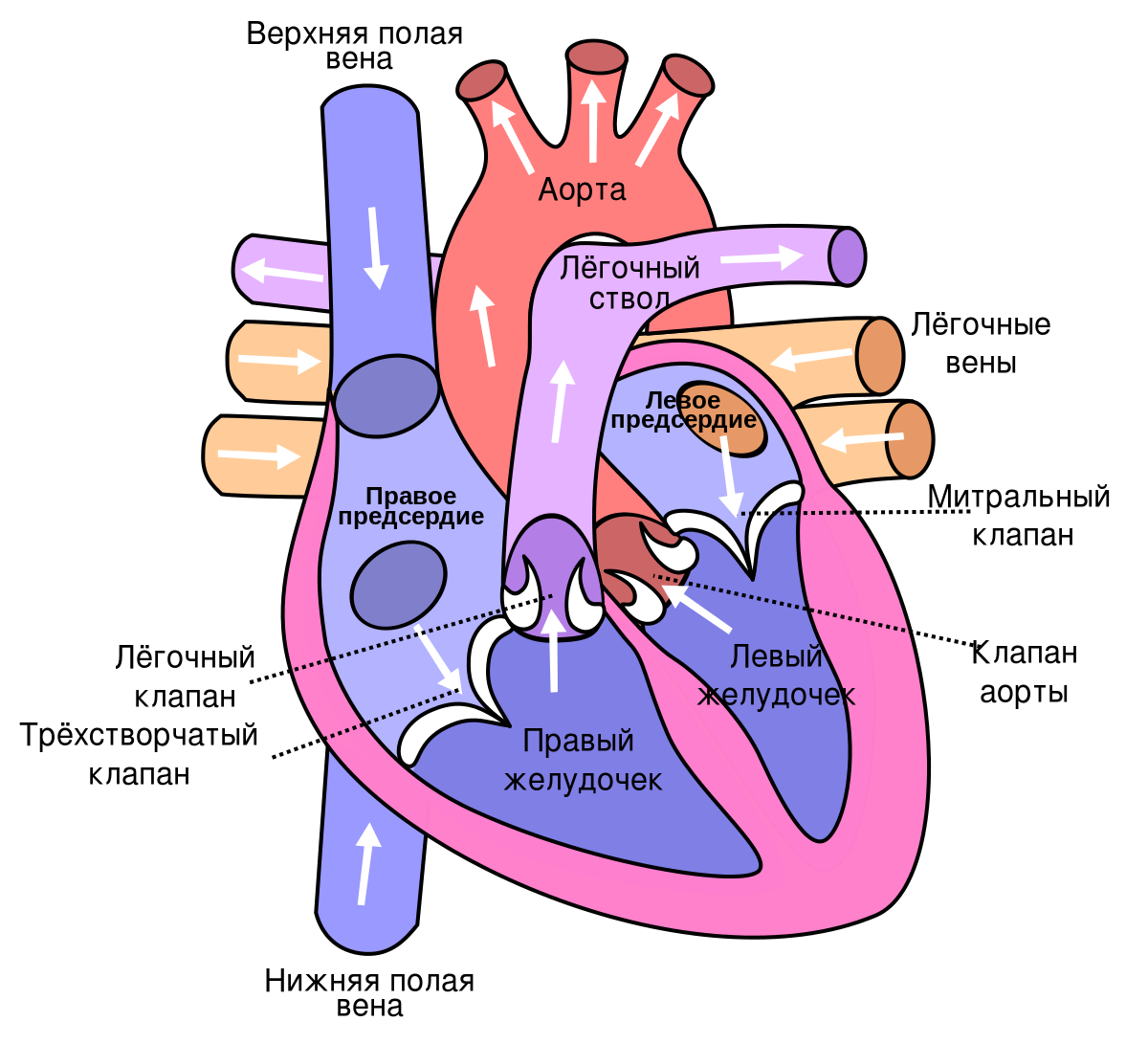
Результаты измерения артериального давления (АД) всегда выражают в виде двух цифр. Нормальными считаются показатели 120/80 мм ртутного столба (мм рт. ст.), но допускаются и небольшие отклонения. Каждое число отражает определенный вид давления:
- Систолическое, или верхнее. Его показывает первая цифра. Это давление фиксируется во время выталкивания сердцем в аорту порции крови, которая в нем содержится.
- Диастолическое, или нижнее. Отражает АД крови в момент диастолы – полного расслабления сердца.
Диастолическое АД является нормальным, если находится в диапазон 60–90 мм рт. ст. Превышение верхнего показателя считается отклонением и требует выявления причины. В целом повышение диастолического давления указывает на следующие факты:
- что количество циркулирующей крови такого, что кровеносная система работает с перегрузкой;
- миокард не полностью расслабился;
- отмечается повышенный тонус сосудов.
Диастолическое (нижнее) давление может повышаться вместе с верхним, тогда у человека диагностируется систоло-диастолическая гипертензия. Нижнее АД может увеличиваться и отдельно. В таком случае развивается изолированная диастолическая гипертензия. Она имеет 3 степени тяжести, которые выявляют с учетом показателя нижнего давления:
- легкую – 90–100 мм рт. ст.;
- среднюю – 100–110 мм рт. ст.;
- тяжелую – более 110 мм рт. ст.
Симптомы
Диастолическая гипертензия не имеет специфических симптомов. У большинства пациентов нижнее АД повышается не более 100 мм рт. ст., поэтому они могут даже не замечать каких-либо отклонений в своем состоянии. По этой причине определить диастолическую гипертензию исключительно по жалобам сложно. Врачи всегда ориентируются на общие симптомы артериальной гипертонии, такие как:
- ноющая, распирающая, пульсирующая головная боль в лобной или теменно-височной области;
- боль в области сердца;
- слабость, дрожь по телу;
- головокружение;
- одышка;
- тяжесть в груди;
- затрудненное дыхание;
- ощущение нехватки воздуха;
- частое сердцебиение;
- холодный пот.

О вреде организму, наносимом выбросом адреналина
Прежде всего, нам в очередной раз хотелось бы сказать, что под воздействием выброса адреналина в кровь в организме происходит довольно резкое повышение показателей артериального давления. А это в свою очередь оказывает негативное воздействие на сердце человека, да и на всю его сердечнососудистую систему. К сожалению, данный процесс при частом его повторении вполне может становиться причиной возникновения аритмии.
Кроме того, есть и более опасные последствия частых скачков артериального давления – возникновение непосредственно, на тех или иных сосудах так называемых аневризм, которые через определенный промежуток времени могут становиться причиной развития инсульт — патологии головного мозга.
Более того, сразу после резкого скачка адреналина организм человека начинает активно вырабатывать такое вещество как норадреналин. И вот этот гормон ответственен за некоторое уменьшение перегрузок организма. Следовательно, буквально через некоторое время вслед за первичным возбуждением обязательно наступит заметное торможение всех функций организма.
Как результат через время после первичного выброса адреналина человек начнет чувствовать значительную слабость, опустошенность и даже разбитость
В данном случае важно запомнить, чем сильнее оказалось первичное воздействие адреналина на организм, тем, собственно, дольше человек будет чувствовать себя несколько «заторможенными»
Ну и последнее, длительно и часто происходящие выбросы адреналина непосредственно в кровь человека зачастую приводят к заметному истощению, вырабатывающего данный гормон, мозгового вещества в надпочечниках. После чего может развиваться «острая надпочечниковая недостаточность». Речь идет о состоянии, которое достаточно часто оказывается причиной внезапного возникновения остановки сердца и даже гибели человека.
Вероятно, именно поэтому медики считают слишком длительные стрессы невероятно опасными состояниями, которых нужно стараться избегать. Понимая, что у вас в крови появилось чрезмерно много адреналина рекомендуется стараться простыми и доступными способами избавляться от него. Это можно сделать слушая спокойную музыку, пребывая просто на свежем воздухе, делая несложные упражнения, направленные на расслабление всего организма.
Гипертония – причины и механизм развития
Гипертония – хроническое заболевание, при котором наблюдается частое повышение артериального давления. Если в норме он составляет 120/80 мм. рт. ст., то при 140/90 мм. рт. ст. уже диагностируют начальную стадию болезни. У некоторых пациентов повышается только систолическое (верхнее) давление, но вместе с ним может возрастать и нижний (диастолический) показатель. Диагноз ставится на основании результатов измерения артериального давления в разных физиологических состояниях: во время покоя и после нагрузок.
Кровяное давление повышается вследствие нарушения его регуляции, сосудистых спазмов и других факторов. У большинства пациентов гипертония первичная – она проявляется в качестве самостоятельного заболевания, также может наблюдаться наследственная предрасположенность. В остальных случаях болезнь вызвана длительным применением некоторых групп препаратов, в том числе гормональных средств, заболеваниями почек и нарушением обмена веществ. Так, диагностируется вторичная (симптоматическая) гипертензия, при которой также часто болит голова и поднимается давление.
Врачи выделяют факторы риска, которые могут спровоцировать приступы гипертонии, а также усугубить течение болезни на ранних стадиях. К ним относятся:
- избыточный вес – до 85% пациентов с диагнозом «хроническая гипертония», страдают от ожирения;
- курение – эта вредная привычка снижает способность сосудов реагировать на изменение кровяного давления, а также провоцирует ишемию (кислородное голодание) миокарда;
- недостаточная физическая активность, сидячий образ жизни, работа за монитором;
- стрессовые ситуации, которые активируют симпатическую нервную систему и приводят к стойкому повышению артериального давления;
- возраст пациента.
По статистике, у молодых людей гипертония является вторичной и связана с образом жизни человека. Повышенное артериальное давление, головная боль часто спровоцированы вредными привычками, стрессами и неправильным питанием. В возрасте 40 лет и старше диагностируется склеротизация артерий – снижение их прочности и эластичности в результате прорастания соединительной ткани. Этот процесс необратим, но его можно оставить путем приема препаратов, адекватной физической нагрузки и лечебной диеты.
Функции гормонов стресса и их побочные эффекты воздействия на организм человека
Главной функцией всех гормонов стресса является подготовка и адаптация организма для работы в сложных ситуациях.
Адреналин главным образом влияет на сердечно-сосудистую систему:
- улучшает кровообращение,
- увеличивает частоту сердечных сокращений,
- улучшает мышечный тонус сердца,
- расширяет бронхи.
Можно сказать, что адреналин является одним из самых мощных природных стимуляторов в мире, он способен снимать спазмы, расслаблять стенки органов, влиять на обменные процессы, замедляя моторику желудка, оказывать влияние на сердечный ритм и расширять зрачки.

Однако, в больших дозах адреналин может вызвать аритмию или гипертонию, увеличить частоту сердечных сокращений, вызвать тахикардию, повысить уровень глюкозы в крови или привести к гипокалиемии.
Кортизол, в отличие от адреналина является разнонаправленным гормоном и стресс не является единственным стимулом, который приводит к изменению его уровня. Однако так называемый хронический стресс, который длится неделями, а иногда и годами, может привести к значительному увеличению содержания кортизола в крови. В сочетании с другими факторами, например работой симпатической нервной системы и выделением адреналина, это может привести к многим, иногда необратимым, изменениям в организме человека (например, к сердечному приступу) и даже смерти.
Кортизол образовывается также при:
- интенсивных физических нагрузках,
- недоедании,
- недосыпании,
- постоянном эмоциональном или физическом напряжении,
- истощении организма или депрессии.
Из всех гормонов стресса кортизол является наиболее опасным для организма, так как в долгосрочной перспективе действует как разрушитель, а накопление кортизола в организме приводит к хроническому стрессу и усталости.
Главными симптомами избытка кортизола являются:
- ожирение,
- хроническая усталость,
- повышенное давление,
- уменьшение мышечной массы,
- накопление жира в области живота и бедер,
- снижение иммунного ответа организма,
- замедление метаболизма,
- высокий уровень глюкозы в крови,
- постоянное ощущение голода,
- пребывание в постоянном стрессе или волнении.
Пролактин — это женский гормон, который отвечает за детородную функцию, рост груди во время полового созревания и образование молока для вскармливания малыша после беременности. Когда женщина ожидает ребенка, нормальный уровень пролактина поддерживает работу желтого тела, что позволяет организму и дальше производить прогестерон, который важен для поддержания беременности.
Высокий уровень пролактина может свидетельствовать о нарушениях в работе эндокринной системы, пониженном уровне дофамина или эстрогена в организме женщины, а также указывать на беременность. Отклонения в работе пролактина могут стать причиной аденомы или мастопатии, а также привести к сбоям менструального цикла.
Чем опасно такое состояние?
Опасно ли вообще такое артериальное давление? Ведь пульсовый показатель находится на минимальном уровне. Нет, все не совсем так.
Чем меньше разрыв между нижним и верхним показателями, тем опаснее состояние. Сердце попросту не успевает отдохнуть между выбросами крови.
Это чревато развитием следующих осложнений:
Инфаркт миокарда. Может быть обширным. Характеризуется острым отмиранием или некрозом мышечных структур сердечной мышцы.
Даже при своевременном лечении жизненная функция сердца снижается: отмершие ткани не восстанавливаются, а замещаются рубцовыми структурами (подробнее о процессе читайте здесь).
Орган не может работать как прежде. Это приводит к инвалидности.

Инсульт. Схожий процесс. Определяется острым некрозом церебральных структур. Гибнут нейроны. В худшем случае происходит разрыв кровеносного сосуда в головном мозгу (геморрагический инсульт).
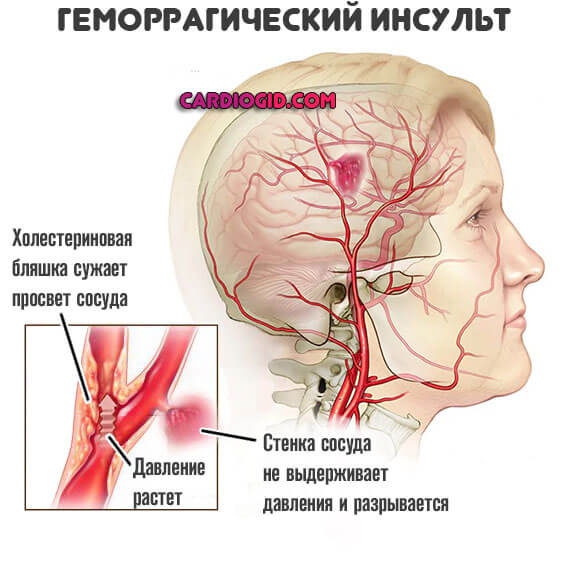
- Острая почечная недостаточность. Развивается почти в 80% случаев, если вовремя не купировать состояние.
- Нарушения зрения необратимого характера.
- Хроническая сердечная недостаточность с перспективной внезапной остановки.
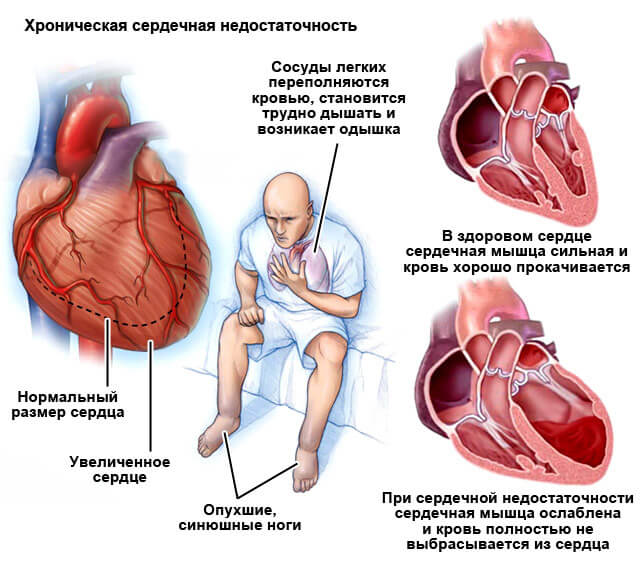
Чтобы предотвратить состояния, нужно обращаться к врачу и проходить своевременное лечение.
Как лечится патологическое состояние?
Лечение строго этиологическое. То есть цель терапии — устранение первопричины болезнетворного состояния.
Это основанная задача, от решения которой зависит успех устранения изолированной артериальной гипертензии диастоилческого типа.
Снятие симптомов проводится постольку, поскольку для предотвращения неблагоприятных последствий и улучшения качества жизни.
Применяются препараты-диуретики, блокаторы кальциевых каналов, селективные ингибиторы. Комбинации и дозировки лекарств подбираются только врачом. Самостоятельно это сделать это правильно невозможно.
Важно оптимизировать образ жизни: отказаться от вредных привычек, больше двигаться, но с умом, меньше потреблять поваренной соли, никакого алкоголя. Если придерживаться всех рекомендаций лечащего врача, можно быстро встать на ноги и забыть о патологии как о страшном сне
Если придерживаться всех рекомендаций лечащего врача, можно быстро встать на ноги и забыть о патологии как о страшном сне.
Артериальная гипертензия у беременных
По статистике артериальную гипертензию диагностируют у 5-8% беременных женщин. Различают два вида гипертензии:
- хроническую — заболевание имелось у женщины до беременности и обострилось после зачатия;
- гестационную — формируется во второй половине беременности.
Основные причины стойкого повышения давления у беременных:
- увеличение массы тела;
- ускорение метаболических процессов;
- увеличение внутрибрюшного давления и объема крови;
- изменение гормонального фона.
Без своевременного лечения АГ во время беременности может привести к серьезным осложнениям: гестозу (преэклампсия, эклампсия), фетоплацентарной недостаточности, преждевременным родам, отслойки плаценты и другим.
При выявленной артериальной гипертензии беременная женщина должна находиться под постоянным врачебным контролем.