Лечение плечевого артрита в москве
Содержание:
- Симптомы гнойного артрита
- Диагностика
- Причины возникновения заболевания
- Немедикаментозное лечение
- Симптомы посттравматического артрита
- Нетравматический плечелопаточный периартрит
- Насколько эффективны физиотерапевтические методы в лечении артроза плечевого сустава?
- Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
- Что такое артроз плеча
- Что делать дома, если болит локоть
Симптомы гнойного артрита
Очень важно знать все проявления пиогенного артрита, так как от своевременности обращения за медицинской помощью зависит не только здоровье, но и жизнь больного.
Первые признаки
Острый гнойный артрит в большинстве случаев начинается внезапно, с высокой температуры тела, озноба, головной боли, недомогания. Одновременно появляется покраснение (гиперемия) и отек околосуставных тканей над пораженным суставом, сопровождающиеся сильными болями. Поражается обычно один сустав, чаще всего тазобедренный или коленный.
Подострое начало заболевания также встречается, но реже. Температура тела при этом нормальная или субфебрильная (слегка повышенная), из общих нарушений может беспокоить слабость и недомогание. Суставы отекают незначительно, но болевой синдром присутствует всегда. Особенно трудно заметить воспаление в тазобедренных и крестцово-подвздошных суставах. Часто процесс вначале носит асептический характер и только потом у же появляются явные симптомы нагноения.
Множественное поражение суставов встречается при наличии у больного хронического артрита, в первую очередь – ревматоидного (РА). Первичные проявления пиогенного артрита редко бывают выражены, так как больные принимают противовоспалительные препараты. У таких пациентов нагноения редко выявляются на ранних стадиях.
Все это признаки могут появиться после эндопротезирования – замены разрушенного сустава на искусственный. Нагноение может развиваться в первые 3 месяца после операции или в более поздний период при попадании инфекции в суставную полость с поверхности кожи или с током крови из отдаленных очагов.
Явные симптомы
Начавшийся пиогенный артрит самостоятельно не пройдет, он будет прогрессировать. Нарастают, как общие симптомы (лихорадка, интоксикация), так и местные: болевой синдром, покраснение и отечность над воспаленным суставом. Больной не может пошевелить конечностью и принимает вынужденное положение, позволяющее ему хоть как-то уменьшить боль. Если в этот период ему не будет оказана медицинская помощь, начнутся тяжелые осложнения.
У детей чаще всего поражаются тазобедренные суставы. Иногда артрит протекает остро, с выраженными общими и местными симптомами. Но достаточно часто ребенок просто ощущает боль в конечности при движении. Большой объем мягких тканей над тазобедренным суставом не позволяет сразу увидеть признаки воспаления.
Часто гнойный артрит проявляется только болью в конечности при движении
Когда обращаться к врачу
Гнойный артрит – это тяжелое, опасное для жизни заболевание, поэтому к врачу следует обращаться при появлении следующих симптомов:
- резкое повышение температуры тела в сочетании с покраснением, отеком и болями в области сустава;
- воспаление сустава после перенесенной травмы, даже незначительной; особенно, если процесс сначала имеет невыраженный характер (асептическое воспаление), а через некоторое время резко повышается температура, суставы опухают, появляется невыносимая боль (признаки нагноения);
- небольшое повышение или нормальная температура, усиление болей и воспаления в одном или нескольких суставах у больных хроническим артритом, особенно, РА;
- появление у ребенка непонятных, иногда не очень сильных болей в суставе при движении при отсутствии лихорадки и общих нарушений.
Диагностика
Для диагностики артритов используют инструментальные и лабораторные методы исследования. Но чтобы быстро и точно поставить диагноз необходимо в первую очередь провести подробный сбор жалоб, уточнить анамнез и осмотреть не только пораженные суставы, но и другие органы. В частности, провести аускультацию (выслушивание) сердечных тонов и легких.
К какому врачу обратиться?
Для начала – к терапевту (или педиатру, если помощь нужна ребенку). Врач осмотрит проблемные и здоровые суставы, определит степень ограничения их подвижности и назначит необходимое обследование. По результатам обследования пациента направят на консультацию к ревматологу для уточнения причины и вида артрита и назначения специфического лечения.
Методы диагностики
Для подтверждения диагноза необходимы дополнительные методы исследования. В число необходимых входят:
- С-реактивный белок и СОЭ (показывают наличие системного воспалительного процесса и степень его активности);
- Ревматоидный фактор (подтверждает ревматоидный артрит);
- Антитела (ANA, ACCP);
- Антиген HLA-B27 (выявляют при болезни Бехтерева);
- Общий анализ крови;
- Пункция сустава для анализа синовиальной жидкости (при септическом артрите, гемофилии, подагре).
Из инструментальных методов исследования обычно используется рентгенография суставов или компьютерная томография. С их помощью можно оценить степень сужения суставной щели и состояние суставных поверхностей (изъязвления, костные наросты – остеофиты). Для оценки состояния связок и хрящей применяют магнитно-резонансную томографию (МРТ).
Причины возникновения заболевания
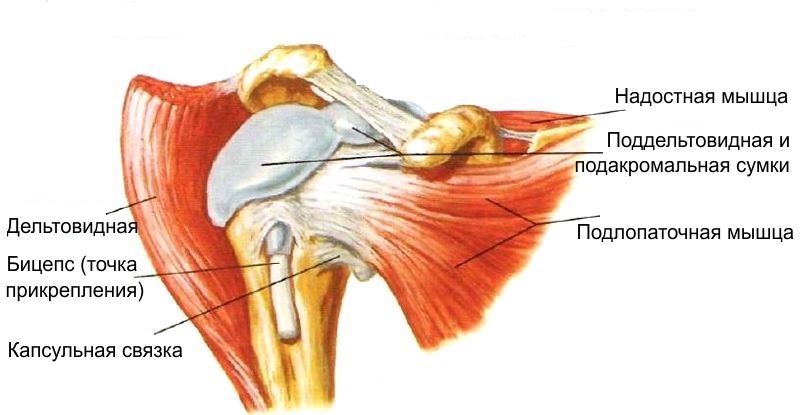
Плечелопаточный периартрит – термин собирательный, за которым стоят разные официальные диагнозы, так как причины заболевания могут сильно отличаться. Чаще всего диагностируются: кальцифицирующий тендинит; бурсит плечевого сустава, тендинит двуглавой мышцы плеча, субакромиальный синдром, адгезивный капсулит и некоторые другие. Однако в клинической практике удобнее объединить их все по локализации пораженного участка, ввиду сходства диагностики и лечения.
Причинами его возникновения являются:
- Нейродистрофические изменения волокон сухожилий, которые, как правило, связаны с заболеваниями позвоночника. Воспалительные и дегенеративные процессы в сухожилиях, недостаточность кровообращения в плечевом суставе, ущемление нервов, рефлекторные спазмы сосудов обычно являются следствием смешения межпозвоночных дисков, спондилеза, остеохондроза и других патологий шейного отдела позвоночника.
- Болезнь может развиваться в результате механических повреждений (ушибов, вывихов, переломов, спортивных и производственных травм), чрезмерных нагрузок, систематического травмирующего воздействия на плечевой сустав, связки, сухожилия и мягкие ткани плеча.
- Причиной заболевания бывают также различные патологии внутренних органов, хронические и инфекционные болезни. Например, развитию недуга способствует наличие у больного сахарного диабета, поражения сердечно-сосудистой системы, инфаркта, стенокардии, туберкулёза.
Немедикаментозное лечение
При артрозе плечевого сустава лечение начинается с того, что пациенту даются рекомендации, позволяющие замедлить дистрофические изменения в хрящевой ткани. Для этого необходимо максимально разгрузить конечность. Человеку рекомендуют избегать движений, вызывающих боль.
Плечу создают покой и при помощи отводящей шины. Постепенно отведение увеличивают. Это позволяет улучшить функциональность конечности.
На 1-2 стадии остеоартроза назначается лечебная физкультура. Упражнения подбираются индивидуально. При этом врач учитывает характер травмы, перенесенной пациентом, степень тяжести заболевания, особенности изменения анатомической структуры плечевого сустава. По разработанному комплексу упражнений пациент в дальнейшем может заниматься в домашних условиях. Тренировки помогают улучшить тонус мышц и стимулируют кровообращение, из-за чего поврежденные ткани восстанавливаются быстрее.
Улучшить кровообращение помогают также массаж и физиотерапевтические процедуры. Они действуют по тому же принципу. Механическое или другое физическое воздействие на ткани (лазер, различные формы электрической энергии, ультразвук, магнитные волны) вызывает локальную гипертермию. Кровеносные сосуды расширяются, чтобы отдать тепло. Усиливается микроциркуляция, нормализуется трофика тканей плеча.
Симптомы посттравматического артрита
Проявления посттравматического артрита зависят от особенностей и тяжести травмы, характера течения и состояния организма больного.
Первые признаки
При сильной травме и выпоте в полость сустава крови (гемартроз) признаки воспаления в виде отека, покраснения кожи, сильных болей появляются сразу после травмы. При открытых травмах и присоединении гнойной инфекции резко повышается температура тела, появляется озноб, признаки интоксикации, резкий отек и покраснение кожи над суставом. Боли очень сильные, больной не может пошевелить конечностью.
Но очень часто первые признаки воспаления малозаметны. Они появляются через несколько дней и даже недель, нарастают постепенно и проявляются легкой болезненностью при нагрузке или движении, иногда незначительной припухлостью пострадавшего сустава.
Сразу после травмы появляются первые симптомы посттравматического артрита
Явные симптомы
К явным симптомам острого посттравматического артрита относятся: покраснение, припухлость сустава. Характерна болезненность, усиливающаяся при движении. При гнойном остром артрите -нарастание общей интоксикации, болевого синдрома, покраснения и отека околосуставных тканей, ухудшение общего состояния больного.
При хроническом течении явными признаками будут небольшая, но нарастающая болезненность в суставе. Движение сопровождается похрустыванием (особенно отчетливо это ощущается в коленном и голеностопном суставах). Со временем болевой синдром становится постоянным и ограничивает движение конечности. Может пройти несколько лет, прежде, чем появятся признаки деформации сустава. Одновременно появляется сначала частичное, а затем полное ограничение подвижности, связанное с разрастанием соединительной и костной ткани.
Опасные симптомы
Сигналом к обращению за медицинской помощью должны стать любые нарушения со стороны суставов, появившиеся, как сразу после травмы, так и через некоторое время (иногда через несколько месяцев) после нее:
- припухлость, покраснение, боли в области сустава, появившиеся сразу после травмы, нарастающие признаки интоксикации с лихорадкой и недомоганием;
- боли при движении с нарастающей интенсивностью, возникшие через несколько недель после травмы;
- усиление болевого синдрома после травмы у лиц, страдающих хроническим артритом;
- внезапное повышение температуры тела в сочетании с покраснением, отеком и сильными болями в суставе после травмы у лиц, страдающих хроническими артритами.
При появлении таких симптомов следует немедленно обращаться к врачу.
Нетравматический плечелопаточный периартрит
Вертебральные нарушения
Многие авторы уверенно называют основной причиной плечелопаточного периартрита нарушения в шейном отделе позвоночника: межпозвонковые грыжи, протрузии дисков, смещение позвонков. В этих случаях происходит ущемление спинномозговых нервов, идущих к плечевому сплетению. Вследствие чего снижается питание тканей сустава в нем начинается дистрофический процесс. Данный вид периартрита может не сопровождаться дискомфортом или болевыми ощущениями шее, боль и онемение могут одновременно появиться в плече, локте, запястье, пальцах рук. Это значительно затрудняет процесс диагностики. Вместе с тем, без устранения причин возникновения, лечение плечелопаточного периартрита будет малоэффективным.
Микротравмы плечевого сустава
Существует множество профессий, которые неблагоприятно влияют на плечевой сустав, в их числе как вполне закономерные (грузчик, слесарь и т.п.), так и весьма неожиданные (парикмахер, музыкант). Такое же воздействие могут оказывать активный отдых и занятия спортом. Совершенно незаметно для человека происходят мелкие травмы связок, которые со временем могут привести к нарушению всего связочного аппарата плечевого сустава.
Заболевания, вызывающие нарушение во всех суставах
Плечелопаточный периартрит может стать следствием нарушения обмена веществ, эндокринных нарушений, заболеваний печени и желчного пузыря, заболеваний периферических сосудов, ишемической болезни сердца и др.
При этих заболеваниях нарушается питание тканей множества суставов, в том числе и плечевого. Боль и дистрофический процесс при этом могут возникнуть как изолированно в плечевом суставе, так и во многих (полиартрит) суставах.
В данном случае лечение суставов не возымеет эффекта. Основные усилия должны быть направлены на поиск и устранение заболевания, спровоцировавшего патологический процесс.
Насколько эффективны физиотерапевтические методы в лечении артроза плечевого сустава?
Сравнительная характеристика применяемых при деформирующем артрозе физиотерапевтических методов
| Физиотерапевтический метод | Физиологические эффекты | Рекомендации к использованию |
| Ультрафиолетовое облучение(СУФ-облучение) в эритемных дозах | Обезболивающий эффект достигается посредством создания отека околосуставного пространства, который сдавливает чувствительные нервные волокна, передающие болевые импульсы в мозг. Помимо этого, раздражение нервных волокон на поверхности кожи отводит доминанту боли от первичного очага. | В первый сеанс назначают 5 — 6 биодоз. Через 2 дня дозу облучения разово увеличивают на 1 — 2 биодозы. Длительность курса 4 — 6 процедур ежедневно или через день. |
| Низкоинтенсивная ультравысокочастотная терапия(УВЧ) | Противовоспалительное действие достигается за счет активации фагоцитов (клетки, уничтожающие чужеродные вещества в организме) и фибробластов (клетки-строители соединительной ткани). Помимо этого, снижается проницаемость сосудов для воспалительного экссудата, замедляется формирование свободных радикалов и стабилизируются мембраны всех типов лейкоцитов (белых кровяных телец). Ускоряются восстановительные процессы в хряще. | Показаниями для использования данного метода является реактивное воспаление суставной капсулы на первой и второй стадиях заболевания. При мощности в 20 — 30 Вт длительность процедуры должна достигать 5 — 12 минут. В курс входят от 8 до 12 процедур ежедневно. |
| Высокоинтенсивная магнитотерапия | Противовоспалительное и регенераторное действие оказывается за счет нагревания тканей на глубине от 8 до 12 см. При этом расширяются кровеносные сосуды, открываются неактивные до этого коллатерали. Вместе с этим улучшается лимфоотток и уменьшается отечность вокруг воспаленного сустава. Активация хондробластов (клеток-строителей хрящевой ткани) и фибробластов восстанавливает структуру хряща и пораженной воспалением суставной капсулы. | Метод применяется при деформирующем артрозе первой и второй степени, отсутствии или слабовыраженном воспалении синовиальной оболочки. При мощностях от 20 Вт длительность процедуры составляет 15 минут. В курсе 12 процедур, проводимых ежедневно. |
| Ультразвуковая терапия | Противовоспалительное и мощное регенераторное действие является следствием улучшения кровоснабжения сустава и околосуставных тканей. Уменьшение отека приводит к снижению скованности и болей в суставе. | Используется ультразвук малой и средней амплитуды волн. Назначается по 10 — 12 процедур, длительностью от 10 до 12 минут. Процедуры проводятся ежедневно. |
| Бальнеотерапия(лечебные ванны) | Сероводородные ванны вносят изменения в кислотно-щелочное равновесие крови, которые благоприятствуют метаболизму составных элементов хряща. | Сероводородные ванны противопоказаны при почечной недостаточности. Для остальной категории пациентов концентрация серы должна колебаться в пределах 50 — 150 мг/л. Длительность процедуры от 8 до 15 минут. Температура воды – 34 — 36 градусов. Курс включает 10 — 14 процедур через день. |
| Пелоидотерапия(лечебные грязи) | Выраженный восстановительный эффект обусловлен ускорением процессов регенерации хряща и замедлением процессов его разрушения. Улучшается снабжение хряща кислородом и питательными веществами. В масштабах всего организма происходит усиление выработки стероидных гормонов, и создаются условия для активного формирования новой хрящевой ткани. | При артрозе плечевого сустава аппликации грязи производятся на всю воротниковую зону. Температура грязи должна быть в пределах 40 — 44 градусов. При использовании сульфидной грязи длительность процедуры составляет 15 — 20 минут, а при использовании сапропелевой и торфяной грязи – 25 — 30 минут. Курс состоит из 12 — 18 процедур, проводящихся через один или через два дня на третий. |
| Амплипульстерапия(амплипульс) | Обезболивающий эффект достигается за счет создания упорядоченной восходящей импульсации и отведения болевой доминанты. Помимо этого, улучшается внутрисуставное кровообращение, усиливаются восстановительные процессы в хрящевой ткани. | При деформирующем остеоартрозе плечевого сустава первые электроды накладываются на уровне шейно-грудного отдела позвоночника. Вторые электроды накладываются непосредственно над больным суставом. Длительность процедуры 10 минут. Курс состоит из 10 процедур, проводимых ежедневно. |
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Титце |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Что такое артроз плеча
Артроз сустава плеча является заболеванием хронического типа. Сопровождается оно поражением тканей хряща, формированием остеофитов, на фоне этого подвижность сустава ограничивается. Наиболее часто такая патология диагностируется у людей преклонного возраста. Спровоцировать ее развитие могут также тяжелые физические нагрузки, различные воспалительные процессы. Если своевременное лечение отсутствует, происходит полная блокировка движений в суставе.
Хрящевые ткани – это гладкий слой между костями, которые соприкасаются. С помощью хрящевых структур происходит легкое скольжение костей между друг другом. Так обеспечивается полноценная, свободная и безболезненная функция сустава.
При чрезмерных нагрузках, воспалительном процессе либо травме запускаются дистрофические процессы. Постепенно они начинают распространяться по всей суставной поверхности. На фоне этого происходит нарушение гладкости поверхности сустава. Любое движение становится болезненным, интенсивность боли увеличивается по мере развития заболевания.
Параллельно на краях суставных поверхностей формируются наросты – остеофиты. Они начинают замещать пораженные хрящи. Постепенно в дегенеративные процессы начинают вовлекаться не только костные структуры, но и здоровые ткани. Происходит деформация конечности, возникает спазм в мышечном аппарате, связочные структуры ослабевают и становятся менее эластичными. Если своевременное лечение отсутствует, нарушается подвижность сустава.
Что делать дома, если болит локоть
Боли в локте могут появиться у человека внезапно или нарастать постепенно. Причины их также могут быть очевидными (травма, воспаление) или совершенно непонятными (медленно развивающиеся хронические воспалительные и дегенеративно-дистрофические патологические процессы).
В любом случае при появлении постоянных болевых ощущений не стоит:
- лечиться самостоятельно народными средствами или лекарствами, которые помогли соседу;
- впадать в панику – все это лечится, но только специалистами; вам помогут в медицинском центре «Парамита», Москва – специалисты клиники имеют большой опыт в лечении болевого синдрома локтевого сустава.
Чем лечить болящий локоть дома
С визитом к врачу тянуть не стоит. Но иногда обстоятельства складываются так, что боль в локте нужно срочно снять, а к врачу обратиться нет возможности. Для временного устранения боли в локте можно использовать медикаментозные и немедикаментозные средства, но нужно помнить, что это не отменят визита к врачу:
- Обезболивающие препараты в таблетках:
- парацетамол (торговые названия Эффералган, Панадол, Парацетамол) – при боли можно принять таблетку 500 мг; противопоказания: тяжелые заболевания печени, хронический алкоголизм;
- лекарства из группы нестероидных противовоспалительных средств (НПВС) – самым мощным обезболивающим эффектом обладает кетопрофен (Кетонал, Артрум); разово можно принять таблетку 100 мг; противопоказания: язвенные заболевания ЖКТ, тяжелые почечные и печеночные заболевания;
- нимесулид (Найз) – лекарство из группы НПВС, не оказывающее значительных побочек со стороны ЖКТ; при боли можно принять таблетку 100 мг.
- Обезболивающие мази, кремы, гели – применяются наружно, могут быть не менее эффективны, чем таблетки; при этом они не имеют побочных эффектов (кроме аллергий) и противопоказаний:
- мази с диклофенаком: эмульгель Вольтарен, гель Диклофенак;
- мази с кетопрофеном: Быструмгель, гель Артрум, крем и гель Кетонал;
- мази с нимесулидом: гели Найз, Нимулид, Нимесулид.
- Уколы (инъекции лекарственных растворов). У многих пациентов нет медицинского образования, поэтому уколы лучше заменить ректальными (вводятся в прямую кишку) суппозиториями (свечами). По скорости всасывания и эффективности это соответствует внутримышечным инъекциям. Можно применять следующие ректальные свечи:
- Диклофенак – в дозе 100 мг; противопоказания: язвенная болезнь желудка и 12-перстной кишки;
- Кетонал – в дозе 100 мг; противопоказания как для Диклофенака;
- Индометацин – 100 мг; противопоказания, как у Диклофенака.
Ну а если вы все же умеете делать уколы, то внутримышечно можно ввести 75 мг Диклофенака (стандартно в ампулах выпускается лекарственный раствор по 3 мл, 25 мг в 1 мл, всего в ампуле 75 мг).
Препараты для лечения острой боли в локтев домашних условиях
Помогут и упражнения ЛФК. При значительных болезненных ощущениях перед тренировкой лучше проконсультироваться с лечащим врачом. Но простейшие легкие упражнения иногда можно начать делать самостоятельно.
Главное – продолжать тренировки каждый день, но не переусердствовать, не делать резких движений и не продолжать выполнение при усилении болевого синдрома.
Эффективные упражнения:
- сгибание до упора и разгибание рук в локтях; повторить 15 раз;
- вращательные движения согнутыми в локтях руками; сделать сначала 10 раз в левую сторону, за 10 в правую;
- одновременное сжатие теннисного мячика правой и левой руками; повторить 10 раз.
Что нельзя делать при боли в локте
Если появились постоянные боли в локте, то не стоит:
- поднимать тяжести;
- постоянно выполнять одни и те же профессиональные движения с нагрузкой на локтевой сустав; если это невозможно, то стоит сменить работу или отказаться от занятий такими видами спорта, как теннис, баскетбол;
- переохлаждаться;
- постоянно подвергать себя стрессам и перегрузкам на работе;
- курить, систематически употреблять спиртное;
- заниматься самолечением.
Когда нужно срочно обращаться к врачу
Это необходимо сделать, если боли в локте:
- сопровождаются отеком и покраснением кожи, повышением температуры тела;
- не проходят, несмотря на устранение нагрузок и прием обезболивающих;
- сопровождаются нарушением движений и онемением руки;
- усиливаются во время движений в суставе;
- возникают на фоне деформации локтевой области.
При появлении таких симптомов откладывать посещение врача нельзя, это может привести к серьезным осложнениям.