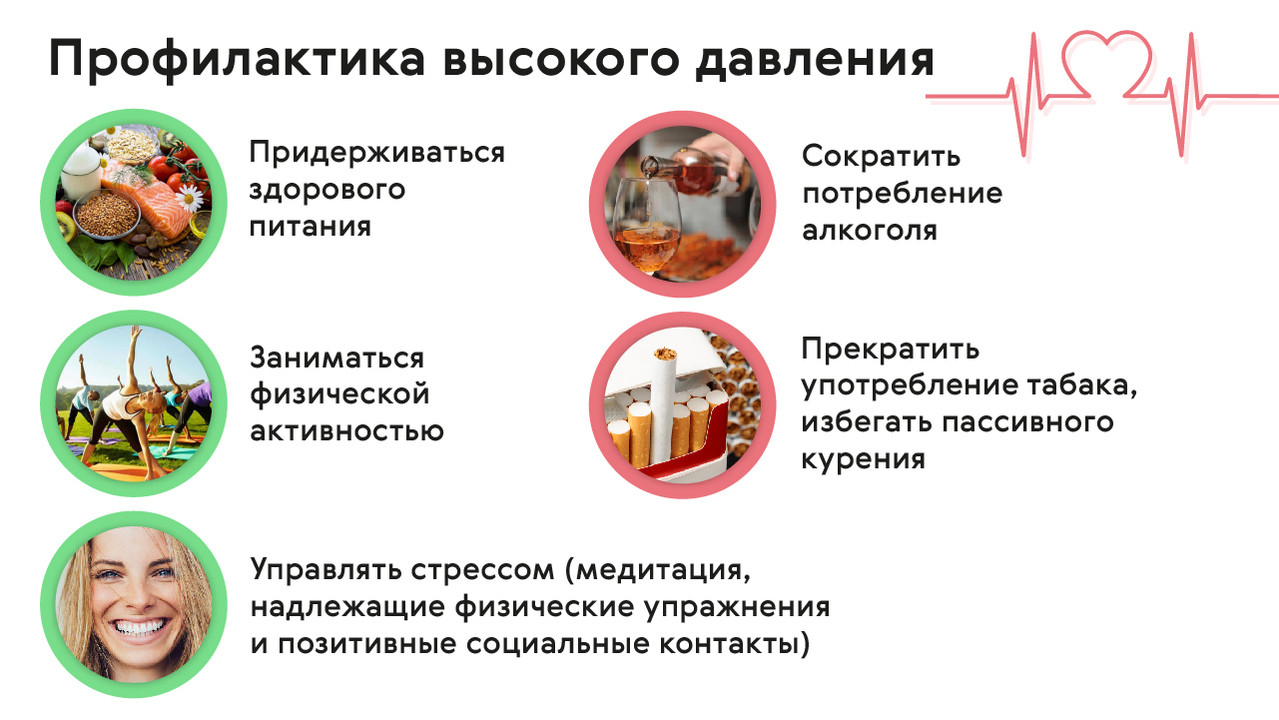
Как снизить внутричерепное давление
Содержание:
- Симптомы повышенного внутричерепного давления
- Симптомы повышенного внутричерепного давления
- Клинические проявления внутримозговой гематомы
- Причины арахноидита
- Дозировка и способ использования
- Что это такое
- Какие еще последствия могут возникнуть при повышенном давлении?
- Препараты для инсулинотерапии
- Что такое внутричерепное давление
- Профилактика и прогнозирование
- Причины нарушения нормы давления
- Лечение
- Симптомы арахноидита
- Симптомы высокого внутричерепного давления
- Симптомы и синдромы
- Причины внутричерепного давления
- Лечение посттравматической энцефалопатии. Лечение в клинике «Эхинацея»
- Симптомы
- Выводы
Симптомы повышенного внутричерепного давления
- давящие боли, распространяющиеся на все сферы;
- боли, возникающие утром и усиливающиеся на протяжении дня, не снимающиеся от обычных препаратов-анальгетиков;
- признаки нарушения сна;
- тошнота, рвота;
- урежение темпа биения сердца;
- резкое ухудшение зрения;
- отсутствие способности сфокусироваться на малых объектах;
- снижение памяти и внимания.
Если головная боль возникает из-за существенной патологии, то больной должен сохранять постельный режим. В противном случае начинается головокружение, провалы сознания, потеря памяти.
При пониженном ВЧД наблюдаются симптомы:
- головной боли;
- постоянные смены настроения, вялость, равнодушие, астения, недовольство, утомляемость;
- при общем недостатке жидкости одновременно снижается артериальное давление;
- вертиго, иногда обморок после небольших спортивных нагрузок;
- снижение способности видеть, мутные пятна в глазах;
- дурнота, боль в животе;
- боль в области сердца.
Симптомы повышенного внутричерепного давления
Основные признаки (симптомы) повышения внутричерепного давления:
- головные боли
- тошнота
- рвота или срыгивания (обычно вне связи с приемами пищи, часто по утрам)
- нарушения зрения и движений глазных яблок (косоглазие)
- так называемые застойные диски зрительных нервов на глазном дне
- нарушения сознания (от оглушенности до комы)
у детей первого года жизни — избыточный рост окружности головы (нормальные значения см. здесь),
Возможны судороги, при длительно сохраняющемся патологическом процессе — умственные нарушения, слепота, параличи.
Надо помнить, что отдельно каждый из перечисленных симптомов не свидетельствует о повышении ВЧД.
Внимание! Если у ребенка действительно повышено внутричерепное давление, то ему нужна срочная госпитализация, т.к. речь идет об угрозе жизни!
Не являются симптомами повышения внутричерепного давления:
- расширенные желудочки, межполушарная щель и другие отделы ликворной системы на нейросонограмме (НСГ) или томограммах
- нарушения сна и поведения
- гиперактивность, дефицит внимания, вредные привычки
- нарушения психического, речевого и моторного развития, плохая успеваемость
- «мраморный» рисунок кожи, в том числе на голове
- носовые кровотечения
- «пальцевые вдавления» на рентгенограмме черепа
- тремор (дрожание) подбородка
- ходьба на цыпочках
Клинические проявления внутримозговой гематомы
Яркость проявления симптоматика при внутримозговых гематомах зависит от их локализации. Исходя из неё выделяют внутримозговые, субдуральные и эпидуральные гематомы. Два последних вида всегда провоцируют компрессию мозга, что определяет их клинические проявления. Что касается внутримозговых гематом, то они склонны пропитывать ткани кровью, из-за чего поражённые области не могут выполнять свои функции, что также проявляется определённым образом.
| Вид гематомы | Клинические проявления |
|---|---|
| Внутримозговые гематомы — расположены в тканях головного мозга. | Симптоматика появляется почти сразу же после их формирования и сильнее всего ощущается больным на второй-третьей неделях. Он страдает от:
|
| Субдуральные гематомы — локализуются между паутинной и твёрдой оболочками. | В период светлого промежутка больной отмечает:
После того как оно завершён, сознание затуманивается, болевая симптоматика нарастает, возникает психомоторное возбуждение. Появляются признаки компрессии мозга. |
| Эпидуральные гематомы — находятся между твёрдой оболочкой и черепной костью. | Гематома проявляется следующим:
Состояние ухудшается по мере нарастания компрессии тканей, повышается, а потом резко снижается АД, учащается пульс, больной может впасть в кому и даже умереть в тяжёлых случаях. |
Причины арахноидита
Хроническая вирусная инфекция. Обычно мы обнаруживаем вирусы группы герпеса: герпес 1, 2, 6 типов, цитомегаловирус, вирус Эпштейн-Барр, вирус ветрянки (Варицелла-Зостер). Активность этих вирусов в организме всегда говорит о сниженном иммунитете, а пока иммунитет снижен, излечение не наступит
Поэтому мы уделяем большое внимание диагностике и лечению иммунной недостаточности при арахноидите
Воспалительные процессы уха, горла и носа. Это воспаление миндалин (тонзиллит), околоносовых пазух (гайморит, фронтит, этмоидит), наружного, среднего или внутреннего уха. В таких случаях невролог работает в тандеме с ЛОР-врачом. Исследуем и корректируем состояние иммунной защиты организма, ликвидируем хронические гнойные очаги, снижаем внутричерепное давление.
Травма головы (сотрясение, ушиб мозга). Арахноидит после травмы, особенно в ранних стадиях, поддается лечению с помощью рассасывающих препаратов. Лучше всего себя зарекомендовали Карипазим (Карипаин) и Лонгидаза.
Дозировка и способ использования
Прежде чем начинать терапию лекарственным средством Верошпирон необходимо провести обследование и получить назначение у лечащего врача и внимательно прочитать инструкцию.
Препарат употребляется пероральным способом.
При первичной гипертонии дозировка для взрослых пациентов — от 50 до 100 мг, один раз в сутки. Возможно постепенное увеличение (один раз в семь дней) дозы до 200 мг. Достижение терапевтического эффекта наступает не ранее четырнадцати суток со дня первого приема лекарства.
Гиперальдостеронизм идиопатического характера. Активное вещество назначается в дозировке от 100 до 400 мг ежесуточно.
Гиперальдостеронизм выраженный и сниженный уровень калия — назначается от 300 до 400 мг суточно. Это количество делится на несколько приемов, при достижении эффективности дозу корректируется и постепенно снижается до 25 мг в день.
При пониженных показателях калия и магния, обусловленных использованием диуретических препаратов Верошпирон назначается в количестве от 25 до 100 мг один раз в день. Максимальная дозировка в день — 400 мг.
При проведении исследований показателя выработки гормона коры надпочечников — альдостерона (заболевания гиперальдостеронизмом первичного типа), и для его терапии препарат назначается в следующей дозировке: по 400 мг суточно длительностью четыре дня. При повышении калиевого уровня во время проведения четырехдневной терапии и последующем уменьшении его после отмены, предполагают наличие повышения секреторных функций коры надпочечников — альдостерона (первичного гиперальдостеронизма). Возможно проведение длительной диагностики, для этого лекарственное средство назначается в количестве, равном 400 мг в сутки, с протяженностью терапии около месяца. Аналогично короткому тесту повышение показателей калия во время использования средства и снижение при отмене указывает на возможное заболевание гиперальдостеронизмом.
При подтвержденном диагнозе терапия проводится в дозировке от 100 до 400 мг в день, разделенной на несколько использований. Если не планируется хирургическое вмешательство, то лечение Верошпироном проводится длительным курсом с индивидуальным подбором наименьшей дозировки, приносящей терапевтический эффект.
Для проведения терапевтического курса отечности, возникающей при невротических синдромах, дозировка активного вещества составляет 100 — 200 мг в день.
При развитии отечности, развивающейся при функциональной недостаточности деятельности сердца, лекарственное средство Верошпирон применяется на протяжении пяти суток в дозировке 100 -200 мг в день. Это количество необходимо разделить на несколько употреблений. При комплексной терапии с другими диуретическими средствами количество используемого лекарства снижают до 25 мг. Максимальным количеством препарата в сутки является 200 мг.
При отечности, которая развивается при циррозном заболевании, доза для использования активного вещества: 100мг. При нарушенном балансе электролитов доза увеличивается до 200 — 400 мг в день. Для поддерживающей терапии количество активного вещества подбирается в индивидуальном порядке.
У пациентов детского возраста при наличии отечности первоначальная дозировка 1 -3,3 мг на килограмм веса. Через промежуток времени, равный пяти суткам проводится коррекция количества употребляемого вещества. В случае необходимости возможно увеличение дозы в три раза.
Что это такое
Внутри головного мозга постоянно циркулирует жидкость, которую называют ликвором. Она проходит по специальным протокам, а затем впитывается в кровь. Если циркуляция ликвора не нарушена, то внутричерепное давление остается в норме.
Вследствие различных патологий ликвор может продуцироваться в чрезмерных количествах или плохо всасываться в кровь. Могут закупориваться и протоки внутри мозга. Вследствие этого нарушается свободное перемещение ликвора. Жидкость застаивается в мозговых тканях.
Скопление ликвора приводит к увеличению объема головного мозга. Ткани органа отекают. Однако объем черепной коробки остается неизменным. Ведь костная ткань не может растягиваться. Отекший головной мозг занимает большое пространство. Это приводит к увеличению давления и напряжения внутри черепа.
Очень часто внутричерепная (церебральная) гипертензия сопровождается и повышенным АД. Ведь скопление ликвора сдавливает сосуды. Это создает трудности при диагностике патологии.
Как проявляется повышенное внутричерепное давление у взрослых? Симптомы могут быть разнообразными. Клиническая картина во многом зависит от того, какой именно отдел мозга сдавлен. Чаще всего пациенты жалуются на боль и чувство распирания внутри головы.
Какие еще последствия могут возникнуть при повышенном давлении?
В большинстве случаев увеличение ВГД приводит именно к глаукоме, но бывают случаи, когда оно провоцирует также следующие нарушения:
- отслоение сетчатки — процесс отделения сетчатой оболочки глаза от сосудистой. В здоровом глазу они тесно соприкасаются. В результате отслойки сетчатки наступает заметное снижение качества зрения;
- оптическая нейропатия — частичное или полное разрушение нервных волокон, которые отвечают за передачу изображения в мозг. Это может привести к искажению цветового зрения.
Два этих глазных нарушения, наряду с глаукомой, при несвоевременном вмешательстве приводят к слепоте практически в 100% случаев
Вот почему так важно следить за давлением внутри глаз, особенно в возрасте после 40 лет
Препараты для инсулинотерапии
При лечении диабета используют инсулиновые препараты разных типов. У них одинаковый эффект, но они отличаются по быстродействию и продолжительности воздействия. Это необходимо, чтобы сделать лечение более физиологичным, ведь у здоровых людей уровень инсулина естественным способом повышается и понижается в течение дня.
При диабете используют инсулин четырех типов:
- Препарат быстрого действия вводят до принятия пищи. Он подействует через 15 минут и сохраняет эффект в течение 3-4 часов.
- Короткий инсулин также используют перед едой. Он сработает через 30-60 минут. Эффект сохраняется в течение 5-8 часов.
- Промежуточный инсулин срабатывает через 1-2 часа после укола. Эффект сохраняется в течение 14-16 часов.
- Длинный инсулин срабатывает через два часа после укола. Его эффект сохраняется до суток и более.
Режим терапии и дозировку препарата подбирает лечащий врач исходя из клинического случая. При СД 1 типа обычно используется базально-болюсная инсулинотерапия. Она включает препараты короткого и быстрого действия, чтобы использовать сахар из каждого приема пищи и поддерживать уровень глюкозы в норме в течение суток.
Что такое внутричерепное давление
Что же такое давление внутричерепное? ВЧД – это показатель, который показывает давление спинно-мозговой жидкости (ликвора) на головной мозг. Ликвор, в свою очередь, представляет собой жидкость, образующуюся из скоплений мелких сосудов головного мозга, которая протекает, в так называемых, «желудочках» мозга. Именно давление этой жидкости принято называть внутричерепным давлением. Если количество ликвора уменьшается, давление снижается, и, наоборот, при увеличении объемов жидкости давление повышается. У здорового человека в большинстве случаев, нормальное внутричерепное давление, а отклонение от нормы может быть двух видов: повышенное или пониженное.
Профилактика и прогнозирование
От основного заболевания, высоты давления и адекватной оперативной терапии зависит исход ликворно-гипертензионного синдрома. В тяжелых случаях возможна смерть больного. ВЧД неясного генеза хорошо поддается терапии. Если же в этом состоянии длительно пребывает ребенок, то самым тяжелым осложнением может стать умственная отсталость.
К превентивным мерам, не допускающим развитие внутричерепной гипертензии, относятся: актуальная диагностика и лечение интракраниальных новообразований, дисциркуляторных расстройств, регулярный прием нормализующих давление препаратов при хроническом течении заболевания, соблюдение режима дня, надлежащее ведение беременности и родовспоможения.
Причины нарушения нормы давления
В странах СНГ повышенное внутричерепное давление — распространенный диагноз. Его ставят при различных нарушениях работы центральной нервной системы взрослым и детям, а несложный комплекс терапевтических процедур позволяет быстро нормализовать состояние и поддерживать его в дальнейшем. Однако, изменение показателей ВЧД в действительности является симптомом ряда опасных заболеваний, которые не лечатся в домашних условиях
При постановке диагноза важно обращать внимание на жалобы пациента, собрать полную картину и определить, действительно ли давление внутри черепа патологически снижено или повышено и угрожает здоровью человека. В большинстве случаев, если ВЧД действительно повышено, у больного присутствует ряд дополнительных клинических признаков, по которым можно определить серьезные нарушения нервной деятельности
Повышение внутричерепного давления
Повышенное внутричерепное давление — опасное явление. Оно сопровождает заболевания, которые угрожают жизни больного. К ним относятся:
- воспалительные заболевания оболочек головного мозга, в том числе инфекционного происхождения (менингит);
- серьезные отравления токсинами — при этом наблюдается увеличение количества крови в сосудах головного мозга и ее застой;
- травматические повреждения мозговых тканей (закрытые черепно-мозговые травмы);
- различные новообразования в полости черепа;
- гематомы, расположенные между оболочками головного мозга;
- гидроцефалия — опасное заболевание, которое характеризуется нарушением оттока спинальной жидкости и ее накоплением в желудочках головного мозга;
- тяжелые обменные нарушения (запущенные формы сахарного диабета).
У детей в возрасте до 10—11 лет любые признаки внутричерепное гипертензии часто связывают с родовыми травмами. Действительно, этот фактор в анамнезе может спровоцировать гипоксию головного мозга и различные неврологические нарушения
Однако, важно исключить вероятность развития гидроцефалии — это заболевание проявляется в раннем возрасте и характеризуется быстрым увеличением объема головы. Поскольку анатомическая норма может отличаться у детей (крупная голова — не повод для беспокойства), то диагноз ставится на основании частых измерений окружности головы и анализа скорости ее роста
Признаки повышения внутричерепного давления у взрослых — это повод пройти обследование и исключить вероятность новообразований в полости черепа.
Снижение давления
Снижение внутричерепного давления — менее опасное состояние. Этот показатель понижается в определенных ситуациях, которые можно исправить комплексом процедур либо приемом препаратов. Оперативное вмешательство не понадобится. К причинам его снижения можно отнести:
- выработку спинальной жидкости в недостаточном количестве либо ускорение ее обратного всасывания в кровь;
- повышение проницаемости барьера, который обеспечивает обмен жидкостью между клетками центральной нервной системы и кровеносным руслом;
- снижение тонуса кровеносных сосудов;
- заболевания позвоночного столба, особенно на показатель внутричерепного давления влияет шейный отдел;
- любые состояния, которые сопровождаются патологическим обезвоживанием организма: отравления, прием мочегонных препаратов, аллергические реакции и другие.
Лечение
Большинство перфораций заживают без лечения в течение нескольких недель. Врач может назначить антибактериальные капли, если есть признаки инфекции. Если разрыв или отверстие в перепонке не заживают сами по себе, то при лечении будут проводить процедуры для закрытия перфорации. Они могут включать:
- Закрытие барабанной перепонки. Если разрыв или отверстие не закрывается самостоятельно, лор-врач может закрыть его специальным лоскутом. Это амбулаторная процедура, с помощью которой врач освежает края раны, чтобы стимулировать рост, а затем кладет лоскут над отверстием. Может потребоваться повторение процедуры несколько раз до того, как отверстие закроется.
- Хирургия. Если лоскут не приводит к заживлению, или врач определяет, что разрыв вряд ли закроется им — рекомендуется операция. Самая распространенная хирургическая процедура называется тимпанопластика. Хирург берет крошечный участок вашей собственной ткани чтобы закрыть отверстие в барабанной перепонке. Эта процедура проводится в амбулаторных условиях, то есть вы можете вернуться домой в тот же день, если проведенная анестезия не требует более длительного пребывания в больнице.
Симптомы арахноидита
Головная боль. Типично ночное или утреннее нарастание болей – так ведет себя повышенное внутричерепное давление (повышается к утру). Головная боль при концентрации внимания – так же характерный симптом (головная боль напряжения). Подробнее о головных болях…
Состояние нервного истощения. Утомляемость, апатия, депрессия, тревога, страх, агрессия в сочетании с утомляемостью. Часто встречаются нарушения сна. Подробнее о депрессиях…
Вегето-сосудистая неустойчивость. Избыточная чувствительность к перемене погоды, температуры, высоты, голоду. Возможны головокружение, обмороки, перепады артериального давления, ощущения жара или холода. Подробнее о ВСД…
Нарушения чувствительности. Онемение или повышенная чувствительность кожи (болевая, тактильная, температурная).
Симптоматическая эпилепсия. Возможны кратковременные бессудорожные отключения сознания, судороги в какой-либо части тела при сохраненном сознании или развернутые судорожные приступы. Возможна бессимптомная эпилептическая активность, которая нередко служит причиной истощения нервной системы, депрессии и тревожных состояний. Эпилептическая активность легко выявляется с помощью ЭЭГ.
Нарушение обмена веществ – гипоталамический синдром.
Симптомы высокого внутричерепного давления
По выраженности неврологических признаков и показателей интракраниального давления различают следующие степени повышения ВЧД:
- слабую (от 16 до 20 мм рт. ст.);
- умеренную (от 21 до 30 мм рт. ст.);
- выраженную (от 31 до 40 мм рт. ст.);
- крайне выраженную (свыше 41 мм рт. ст.).
Ведущим симптомом внутричерепной гипертензии является головная боль. При остром повышении интракраниального давления боль интенсивная и быстро нарастает, в случае хронического – периодически усиливается либо постоянная. Неприятные ощущения локализуются в лобно-теменных областях, характерна симметричность боли и сопутствующее ей чувство давления на глазные яблоки. Некоторые пациенты говорят как о распирающем давящей изнутри на глаза чувстве. Нередко головная боль сопровождается тошнотой и болезненностью при движении глаз. Если внутричерепное давление повысилось значительно, на высоте головной боли возникает рвота, не приносящая облегчения.
В случае острой ликворной гипертензии появляются судороги, быстро нарастают расстройства сознания вплоть до впадения человека в кому. При хронической внутричерепной гипертензии общее состояние больного ухудшается постепенно: появляется раздражительность, нарушается сон (бессонница ночью, сонливость днем), отмечается умственная и физическая утомляемость, присоединяется метеочувствительность (ухудшение самочувствия при изменении атмосферного давления).
Также отмечается расстройства функционирования вегетативной нервной системы, проявляющиеся скачками кровяного давления, усилением сердцебиения, повышенной потливостью. Хроническая внутричерепная гипертензия может сопровождаться ликворно-гипертензионными кризами, которые провоцирует резкий подъем внутричерепного давления.
Клинически гипертензионный криз проявляется интенсивной головной болью с тошнотой и рвотой, в некоторых случаях кратковременными обмороками. Также при внутричерепной гипертензии наблюдаются симптомы нарушения зрения:
- затуманенность перед глазами,
- диплопия (двоение),
- снижение остроты зрения.
Тяжесть клинических проявлений обуславливается характером основного заболевания и скоростью подъема внутричерепного давления. При хронической ликворной гипертензии симптомы нарастают постепенно (головная боль сначала беспокоит только по утрам, медленное ухудшение зрения), в случае острой внутричерепной гипертензии очень быстро развивается отек мозга с последующим нарушением витальных функций. Вторичной патологии сопутствуют признаки основного заболевания.
Симптомы внутричерепной гипертензии вследствие ликвородинамических расстройств
На наличие ликворной гипертензии могут указывать косвенные признаки:
- чрезмерная активность, возбужденность;
- ухудшение трудоспособности;
- носовые кровотечения;
- бледность кожных покровов, синяки под глазами;
- снижение либидо;
- дрожание подбородка.
Симптомы и синдромы
Симптомы шейного остеохондроза появляются далеко не сразу и, зачастую, маскируются под другие заболевания.
К наиболее частым признакам относятся:
- головокружение: как правило, при остеохондрозе оно является системным, т.е. человеку кажется, что окружающие предметы вращаются перед его глазами;
- боль в области затылка, шеи, воротниковой зоне: ее интенсивность зависит от степени развития заболевания; легкая и эпизодическая на ранней стадии, она распространяется на всю голову и приобретает постоянный характер; периодически приступы становятся невыносимыми, в результате чего человек не может даже пошевелить головой;
- шум или звон в ушах: возникают при смене положения после длительного периода неподвижности, часто сопровождаются головокружением;
- ощущение нехватки воздуха, невозможности сделать глубокий вдох; в тяжелых случаях развивается сильная одышка;
- тошнота и рвота: связаны с нарушением кровообращения в определенных зонах головного мозга, усиливаются при попытках повернуть голову;
- снижение остроты зрение, мелькание мушек или туман перед глазами: свидетельствуют о недостаточном снабжении кровью головного мозга; возникают при запущенных стадиях заболевания;
- колебания артериального давления, плохо поддающиеся коррекции препаратами;
- внезапные обмороки, обусловленные спазмом сосудов;
- ощущение комка в горле, першение, сухость, проблемы с глотанием: нередко являются одним из первых признаков патологии.
- боль в плечевом суставе
- онемение пальцев рук
Помимо общих признаков шейного остеохондроза, различают несколько синдромов, характерных для этого заболевания.
Вертебральный синдром
Комплекс симптомов связан с поражением костей и хрящей позвоночного столба. Он включает в себя:
- нарушение подвижности в шейном отделе;
- боли при поворотах головы;
- рентгенологические признаки поражения самих позвонков и пространства между ними.
Синдром позвоночной артерии
Симптоматика обусловлена сужением или спазмом позвоночных артерий, частично отвечающих за кровоснабжение головного мозга. Проявляется следующими признаками:
- шум в ушах;
- головокружение;
- скачки артериального давления;
- тошнота и рвота;
- головные боли;
- нарушения зрения;
- снижение работоспособности;
- сонливость;
- обмороки.
Кардиальный синдром
Напоминает состояние при поражении сердечной мышцы и включает в себя:
- боль или ощущение жжения за грудиной;
- слабость и утомляемость;
- учащенный пульс.
Корешковый синдром
Состояние связано с поражением (сдавлением или защемлением) нервных корешков, выходящих из позвоночного столба в шейном отделе. В зависимости от уровня поражения человек может ощущать:
- онемение или боль в области затылка;
- онемение языка;
- боль в ключицах, затруднения глотания, икота;
- дискомфорт в области плеч, усиливающийся при движениях рук;
- болезненность в области лопаток и предплечий;
- онемение указательного и среднего пальцев;
- онемение безымянного пальца и мизинца.
Чаще всего в патологический процесс вовлекается сразу несколько нервных корешков, в результате чего наблюдается сразу несколько характерных симптомов.
Причины внутричерепного давления
Чаще всего головная боль вызвана внутричерепным давлением, которое образуется из-за переизбытка или недостатка спинномозговой жидкости в некоторых отделах головного мозга. Подобные процессы не происходят сами по себе. Они имеют некий толчок для образования. Основными причинами ВЧД являются:
- травма,
- аневризма,
- ожирение,
- токсины,
- эпилепсия,
- заболевания внутренних органов,
- спазмы.
ВЧД влечет за собой нарушения здоровья. Замедляется кровоток, ограничивая человеческий мозг от необходимого питания кислородом. По этой причине происходят сбои в функционировании головного и спинного мозга. Быстрое повышение внутричерепного давления приводит к обморочным состояниям. Если своевременно не принять неотложных медицинских мер, усиление патологии может закончиться летальным исходом.
Лечение посттравматической энцефалопатии. Лечение в клинике «Эхинацея»
Лечением последствий черепно-мозговой травмы занимается врач-невролог, иногда совместно с психотерапевтом и врачом-остеопатом. Лечение последствий черепно-мозговой травмы (ЧМТ) проводится в нескольких направлениях:
- Нормализация внутричерепного давления. Для черепно-мозговой травмы характерно избыточное скопление жидкости в полости черепа, это ведет к повышению внутричерепного давления, т.е. жидкость, в избытке скопившаяся в полости черепа давит на головной мозг, ухудшая его работу. В зависимости от степени тяжести черепно-мозговой травмы лечение может проводиться с применением лекарственных препаратов или без, с помощью остеопатии.
- Улучшение оттока венозной крови и притока артериальной. Если повышено внутричерепное давление – больше актуально нарушение оттока венозной крови, поэтому лекарства, улучшающие приток крови, после ЧМТ могут вызывать переполнение кровяного русла мозга и ухудшение самочувствия.
- Стимуляция роста и обновления клеток мозга (нейронов). В течение первого года после травмы восстановление пострадавших участков мозга идет более активно, затем скорость восстановления снижается. Поэтому такое лечение мы рекомендуем активно проводить в первые 1-2 года после травмы головы.
- Антиоксиданты. Эти лекарства делают клетки мозга более «выносливыми» и устойчивыми к нарушению кровообращения и повышенному внутричерепному давлению.
- Лечение депрессии и эпилепсии. Возникновение депрессии и/или эпилепсии является частым последствием черепно-мозговой травмы, поэтому необходимо их своевременное выявление и лечение.
- Восстановлению нормального сна отводится важная роль в лечении черепно-мозговых травм. Обновление нервной ткани и восстановление клеток головного мозга происходит, преимущественно, во время сна. Если глубокий сон сокращен или фрагментарен – восстановление мозга после черепно-мозговой травмы идет медленнее. Бессонница или неглубокий сон – обычные явления после ЧМТ, но они обычно довольно просто поддаются лечению.
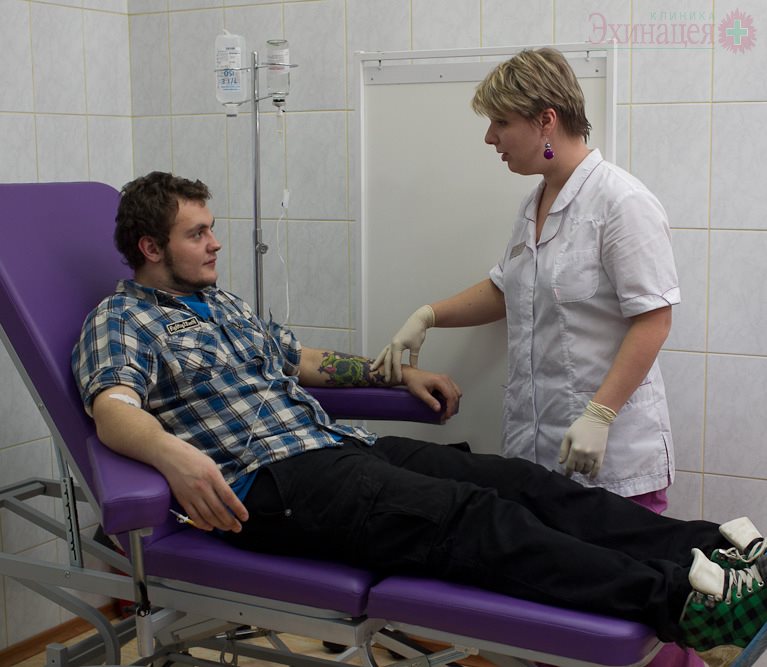 Лечение посттравматической энцефалопатии может начинаться с курса внутривенного введения лекарств. В этом случае результат наступает быстрее
Лечение посттравматической энцефалопатии может начинаться с курса внутривенного введения лекарств. В этом случае результат наступает быстрее
Симптомы
Для болезни Меньера характерно появление приступов со следующими симптомами:
- головокружение;
- шум в ушах;
- снижение слуха.
Это обязательная триада. При отсутствии одного из симптомов нужна тщательная дифференциальная диагностика, так как и головокружение, и шум в ушах, и снижение слуха встречаются при множестве других заболеваний. В большинстве случаев шум в ушах и снижение слуха одностороннее, то есть патологический процесс происходит только в одном ухе.
Головокружение достаточно интенсивное, проявляется в виде вращения тела или окружающих предметов, такой вид головокружения называется системным. Часто в момент приступа бывает тошнота и рвота. Несистемное головокружение (пошатывание при ходьбе, потемнение в глазах, мелькание «мушек» перед глазами) не характерно для типичной картины болезни Меньера и может быть только в конечной ее стадии.
Также в момент приступа может быть ощущение полноты, распирания, заложенности в пораженном ухе.
Приступов может быть разное количество – от одного раза за несколько месяцев до ежедневных, что определяет тяжесть заболевания.
Клинически выделяют стадии болезни:
- 1 стадия (начальная). Приступы головокружения возникают внезапно или после стресса. Перед приступом могут быть предвестники, например, заложенность в больном ухе. Во время приступа появляется шум в ухе, снижается слух, после завершения приступа слух в течение нескольких дней восстанавливается до нормальных значений. Вне приступов самочувствие хорошее, шума в ушах нет.
- 2 стадия (выраженных клинических проявлений). Приступы головокружения учащаются и усиливаются, сопровождаются тошнотой и рвотой. Шум в ушах присутствует и вне приступов. Слух также стойко снижается. Могут быть постоянные давящие головные боли, ощущение заложенности, распирания в больном ухе.
- 3 стадия (конечная). В этой стадии при обследовании не выявляется типичных признаков водянки лабиринта. Происходит необратимая гибель рецепторных клеток как слухового, так и вестибулярного отдела внутреннего уха. Поэтому приступы головокружения ослабевают — становятся более редкими и менее выраженными, несистемного характера – шаткость походки, покачивание при ходьбе. Слух на больном ухе снижен значительно и стойко.
Выводы
Повышение ВЧД — это увеличение давления внутри черепа. Когда это происходит внезапно, необходима неотложная медицинская помощь. Самая частая причина высокого ВЧД — травма головы. Основными симптомами являются головная боль, спутанность сознания, снижение бдительности и тошнота. Зрачки человека могут не реагировать на свет обычным способом. Человек с повышенным ВЧД может нуждаться в срочном лечении. Непосредственной целью лечения является снижение давления на ткани мозга, что помогает снизить риск повреждения головного мозга. Без надлежащего лечения это состояние может привести к судорогам, коме, инсульту или повреждению головного мозга. В тяжелых случаях повышение ВЧД может привести к летальному исходу. Быстрое лечение может улучшить когнитивные функции человека. Возможно полное выздоровление при своевременном лечении. Повышение ВЧД не всегда можно предотвратить, но человек может снизить риск некоторых причин посредством изменения образа жизни.
Авторы другого исследования утверждают, что гипотермия после травмы головы ухудшает восстановление пациентов.