Нумерация зубов в стоматологии
Содержание:
- Эффективное лечение остеомиелита челюсти
- Лечение остеомиелита челюсти
- Особенности конструкции
- Как происходит установка
- Как классифицируются переломы?
- Верхняя и нижняя челюсти. Особенности анатомии, важные для протезирования зубов
- Поверхности коронки зуба.
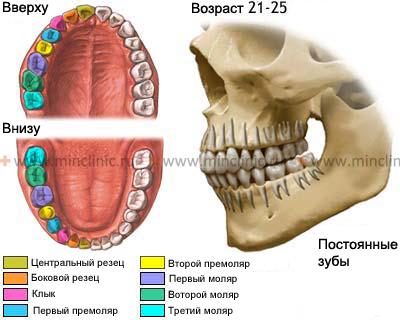
- Постоянные зубы
- Лечение перелома челюсти
- Нижние премоляры
- Как зуб удерживается в кости? Аппарат прикрепления
Эффективное лечение остеомиелита челюсти
- необходимо ликвидировать очаг воспаления;
- следует скорректировать функциональные нарушения, которые вызвал инфекционный процесс.
Пациент обслуживается специалистами в области челюстно-лицевой хирургии. Никакое самолечение или альтернативные методики не помогут решить проблему остеомиелита – это только усугубит состояние!
Хирургическая помощь подразумевает:
- вскрытие и очистка гнойного очага от гноя, дренирование зоны;
- использование антибактериальных средств;
- прием обезболивающих препаратов и антибиотиков;
- дезинтоксикационная и противовоспалительная терапия;
- витаминотерапия;
- щадящее питание.
В качестве профилактики необходимо своевременно лечить кариес, регулярно проходить осмотр у стоматолога, выполнять чистку зубов от твердых и мягких отложений.
Лечение остеомиелита челюсти
Лечение острого челюстного остеомиелита состоит в раскрытии гнойника, санации, проведении медикаментозного лечения, способствующего ликвидации пиков воспалительного очага. Из области перелома челюсти необходимо удалить зуб и костные обломки, но следует избегать отслоения надкостницы. Заболевание исключает полное восстановление связок ткани. Эпителизация раны осуществляется с сохранением полости, отвечающей за формирование свища, неспособного закрыться самостоятельно. Показатели и состав крови при этом нормализуются.
Область поражения может находиться в данном состоянии достаточно долго, полость формирования свища не закрывается. Самочувствие пациента налаживается, воспалительный процесс переходит в подострую стадию, после чего становится хроническим. Образуются секвестры, костная мозоль. Лечение в данном случае направлено на восстановление иммунитета.
Лечение остеомиелита нижней челюсти
Лечение болезни начинается с обработки ротовой полости и раны антисептическими растворами для профилактики рецидива. После этого начинается противовоспалительное лечение:
- Очищение организма от интоксикации;
- Устранение неблагоприятных факторов, воздействующих на обменные процессы;
- Стимулирование репаративных процессов к восстановлению и работе;
- Физиотерапевтические процедуры для заживления ран и угнетения воспаления;
- NO-терапия для подавления бактериальной флоры, стимуляции фагоцитоза, отвечающего за ликвидацию чужеродных частиц и поглощение сомнительного материала, регуляции иммунитета, нормализации проводимости нервных окончаний, улучшения микроциркуляции крови, стимуляции синтеза коллагена, активизации секреции для быстрого заживления ран и ликвидации воспалений, усиления эпителизации раны.
Лечение остеомиелита верхней челюсти
При попадании инфекции в верхнечелюстную и этмоидальную пазухи через кровоток при наличии мастита и сепсиса у матери орбитальные осложнения недуга появляются позже первичной симптоматики верхнечелюстного остеомиелита.
При остеомиелите челюсти нужно удалить зуб, так как заражение может распространиться на здоровые ткани, что недопустимо. После удаления зуба проводится ранняя периостеотомия – надрез надкостницы с целью удаления экссудата. После этого назначается антибиотическое лечение и промывание полости инфицирования раствором антисептика. Возможно назначение симптоматической терапии, хирургическое удаление секвестров. Специалисты рекомендуют детоксикационное лечение, необходимое для борьбы с отравлением организма пациента.
Лечение хронического остеомиелита челюсти
Если болезнь длится не более 90 дней, то возможно консервативное лечение: прием антибиотиков в сочетании со стимуляцией иммунитета. Подобное лечение результативно в случае локального остеомиелита хронической стадии без расширения области воспаления.
Болезнь, длящаяся более 90 дней и сопровождающаяся нерассасывающимися секвестрами и свищами, нарушенной работой почек – показание к хирургическому вмешательству. До операции пациент проходит терапию для способности организма к заживлению ран. После вмешательства специалист назначает прием антибиотиков и витаминов, физиотерапевтические процедуры.
Лечение хронического остеомиелита нижней челюсти
Обязательно удаляется пораженный зуб, создаются надрезы на надкостнице с целью улучшенного оттока экссудата. Проводится санация костной ткани противомикробными препаратами. Назначается прием антибиотиков до 24 дней, а мероприятия по восстановлению длятся долгие месяцы. Специалисты рекомендуют использовать гипербарический кислород.
Антибиотики при остеомиелите челюсти
Антибиотики при остеомиелите прописываются в любом случае. Их вводят внутримышечно, внутривенно или внутриартериально, в самых тяжелых случаях. Как правило, прописывается клиндамицин или пенициллин.
Чтобы выздоровление пошло быстрее, больному назначается метилурацил по одной таблетке три раза в день. Курс лечения составляет 10-14 суток. Хороший эффект дает прием витамина С по 1-2 грамма в сутки в течение недели и прием витамина А и В1 и В6. Дополнительно в протокол лечения включаются физиопроцедуры, порционные переливания плазмы и полноценное питание для поддержания защитных сил организма.
Фото до и после лечения остеомиелита
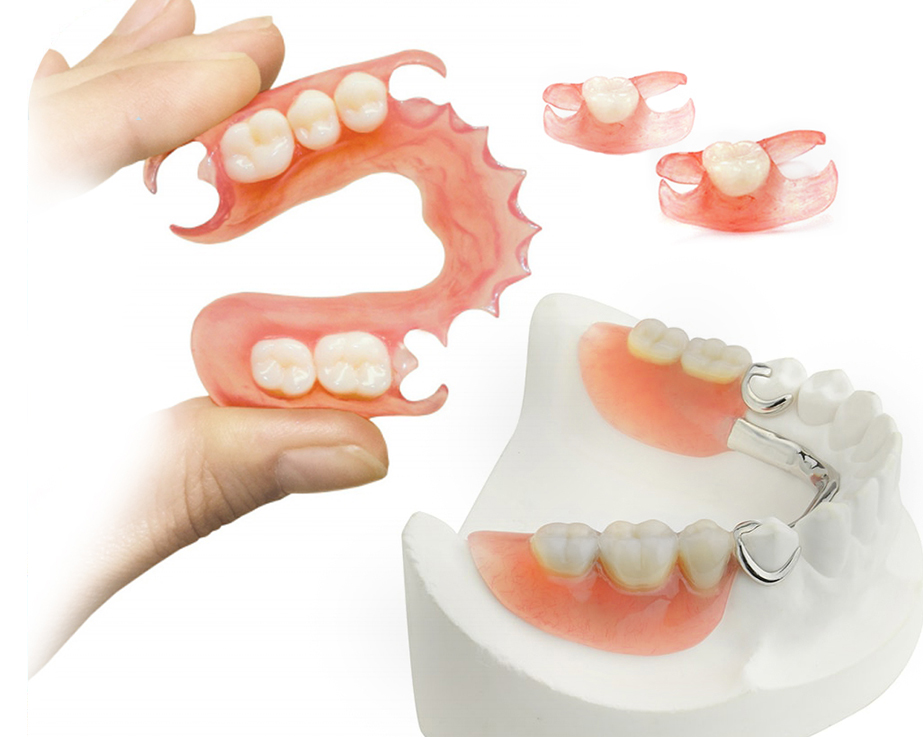
Особенности конструкции
В основе бюгельного протеза каркас из металла. Он литой, что обеспечивает достаточную прочность конструкции. К нему приваривается пластмассовая или нейлоновая пластина розового цвета. На ней и закрепляются искусственные коронки, заменяющие пациентам зубы. Конструкция прочная, но временная и требует периодической замены. Срок ношения зависит от используемых материалов и качества изготовления.
Для протезирования верхней челюсти бюгельные конструкции подходят лучше всего. Они не закрывают нёбо, поэтому комфортны в ношении. Несмотря на металлический каркас, протезы не чувствуются при жевании и разговоре и не доставляют неудобств.
Процесс создания протеза
Идеальное прилегание и максимально комфортное ношение обеспечивает только индивидуальный подход к созданию протеза. Поэтому в клинике «Берёзка» их изготавливают по персональному слепку. Его снимают в кресле стоматолога с помощью альгината или силикона. Материал кладут на специальную лопатку, которую прижимают к зубам. В таком состоянии нужно провести несколько минут. Оттиск застывает и его легко снимают с челюсти. Полученный слепок отправляется в мастерскую для изготовления индивидуального протеза.
В зуботехнической мастерской создание бюгельного протеза проходит несколько этапов:
- Отливка гипсовой модели челюсти пациента и отрисовка на ней формы будущего протеза.
- Формирование каркаса конструкции, его шлифовка и полировка.
- Создание формы протеза из воска, выбор оттенка будущих коронок и их установка во временную модель.
- Примерка временной конструкции пациентом, уточнение мелких деталей.
- Отлив постоянного изделия из пластмассы или нейлона, финальная полировка и шлифовка.
- Окончательная коррекция протеза во рту пациента.
Когда конструкция окончательно готова, врач рассказывает особенности её ношения, ухода. Пациенту назначается повторный приём для контроля состояния протеза и здоровых зубов.
Как происходит установка
Крепление бюгельного протеза на верхнюю челюсть проводит врач-стоматолог после окончательной примерки. Установка занимает всего несколько минут. Основной период времени занимает изготовление протезов. Кламмерные конструкции делают быстрее, чем замкового типа. Есть различия и в фиксации: установка протезов первого типа проводится тихо, а при креплении на аттачменты слышится характерный щелчок.
Перед установкой часто проводится обтачивание зубов для лучшей фиксации конструкции. До момента готовности постоянной конструкции пациенту устанавливается временная, которая обеспечивает эстетический внешний вид и комфортный приём пищи.
Сколько времени занимает протезирование
Полный цикл установки бюгельных протезов занимает минимум 1,5-2 недели. Но срок может увеличиваться из-за предварительного лечения зубов или заболеваний дёсен. В этом случае установка может затянуться на несколько месяцев.
Как классифицируются переломы?
Перелом челюсти классифицируется по многим признакам. По степени тяжести нарушения целостности нижнечелюстной кости подразделяются на открытые и закрытые. По отношению к области травмирования они бывают прямые и непрямые. На основании линии трещины данный тип переломов делится на одиночные, двойные и множественные. Классификация нижнечелюстных травм подразумевает двухсторонние и односторонние разновидности.
Открытые и закрытые
Для открытого перелома характерным является смещение и выпирание частей кости, а также нарушение целостности слизистых оболочек, мышц и кожных покровов. В этой ситуации высока вероятность инфицирования пораженных тканей. Зачастую в лечении помимо челюстно-лицевого хирурга участвует врач-косметолог. Нижняя челюсть указанной разновидности травмирования подвержена гораздо чаще, чем верхняя. При закрытом типе перелома повреждается только кость, целостность мягких тканей не нарушается.
Прямые и непрямые
Переломы в зависимости от места возникновения повреждения по отношению к точке приложения травмирующей силы классифицируются на прямые и непрямые. В первом случае травмирование кости происходит непосредственно в указанной точке. Непрямое повреждение возникает в некотором удалении от нее, на более хрупком участке. Наряду с этим также бывает перелом смешанного типа, при образовании которого происходит сочетание первых двух видов.
Одиночные, двойные и множественные
При одиночном переломе суставного отростка нижней челюсти образуется 2 отломка разного размера, меньший из которых смещается вверх до соприкосновения с единицами верхнего зубного ряда и немного внутрь под воздействием латеральной крыловидной мышцы. При этом зубная дуга сужается, а средняя линия сдвигается в сторону перелома. Зубы этого отломка, находящиеся рядом с трещиной, не соприкасаются с верхними единицами. Смыкание челюстей происходит лишь в области больших и иногда малых коренных зубов.
Если имеет место двойной перелом, средний из отломков смещается вниз и внутрь прикрепленной к нему челюстно-подъязычной мышцей, меньший – вверх и немного внутрь, больший – вниз и к среднему отломку. Если же произошел множественный перелом, костные отломки сдвигаются в разные стороны под воздействием прикрепляемых к ним пучков. В таком случае они нередко концами заходят друг за друга, смещаясь в направлении сокращающихся мышц.
Двусторонние и односторонние
При одностороннем переломе средняя линия сдвигается к трещине. В области повреждения зубы плотно смыкаются, а на здоровом участке они не соприкасаются. Для двухстороннего перелома характерным признаком является смещение вверх обеих ветвей нижнечелюстной кости. При этом происходит смыкание только больших коренных зубов, иными словами, развивается прикус открытого типа.
Со смещением отломков и без смещения
Травмирование со смещением является довольно опасным и возникает в результате сильного физического воздействия. Отломки кости сдвигаются по отношению не только друг к другу, но и к другим костям.
Существует 3 типа такого смещения: сагиттальное, вегитальное и трансверсальное. Во время перелома без смещения не нарушается анатомическое расположение костей. Зачастую указанные повреждения являются неполными.
Травматические и патологические
Травматические переломы возникают в результате сильного внешнего воздействия. Это может происходить во время дорожно-транспортных происшествий, занятий активными и травматичными видами спорта и драк.
Патологические переломы являются следствием протекания в организме различных тяжелых процессов, например остеопороза, остеомиелита, остеохондроза, туберкулеза, развития злокачественных и доброкачественных образований.
Об оказании первой помощи и дальнейшей терапии — на видео:
Верхняя и нижняя челюсти. Особенности анатомии, важные для протезирования зубов
В первую очередь индивидуальные особенности строение челюстных костей необходимо знать для планирования протезирования зубов с опорой на имплантаты.
Полость носа — полость, в которой расположены органы обоняния.
Верхнечелюстная пазуха (старое название «гайморова пазуха») — парная придаточная пазуха носа, занимающая практически всё тело верхнечелюстной кости. Верхнечелюстная пазуха и дно полости носа ограничивают высоту доступной для имплантации кости на верхней челюсти. При отсутствии необходимого объёма костной ткани перед имплантацией зубов проводятся дополнительная операция по её увеличению.
Альвеолярный канал — тонкий костный канал в челюстной кости челюсти, в котором проходят сосуды и нервы, идущие к зубам.
Экзостоз — костный вырост на поверхности кости. Экзостозы могут препятствовать съёмному протезированию зубов на нижней челюсти и перед ортопедическим лечением их необходимо удалить.
Поверхности коронки зуба.
Поверхность зубов, обращенная в сторону преддверия полости рта — вестибулярная поверхность. У резцов и клыков — губная, у премоляров и моляров — щечная.
Поверхность зубов, обращенная в сторону полости рта — язычная или оральная. У зубов верхней челюсти — небная, у зубов нижней челюсти — язычная.
Поверхность зуба, обращенная к зубам противоположной челюсти, называется у премоляров и моляров поверхностью смыкания, facies occlusalis, или жевательной, facies masticatorica. У резцов верхней и нижней челюсти вестибулярная и язычная поверхности сходясь, образуют режущий край, margo incisalis, у клыков — режущий бугор, tuber incisalis.
Соприкасающиеся поверхности соседних зубов — контактные поверхности. У группы передних зубов — медиальная и дистальная поверхности, у премоляров и моляров — передняя и задняя поверхности.
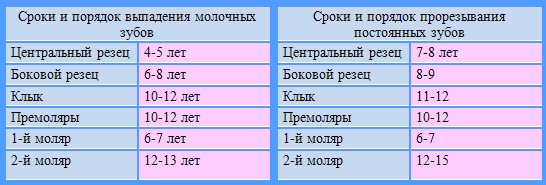
Постоянные зубы
Макроскопическая анатомия
Постоянные зубы человека состоят из коронки, одного или нескольких корней. Эндодонтическое пространство, создается дентином корня и пульповой камеры, является очень сложным, и его по-разному классифицируют, в зависимости от коронко-корневого соотношения и морфологии каналов.
Weine (1996) классифицировал систему корневых каналов на четыре типа при рассмотрении соотношений между пульповой камерой, корневыми каналами и их апикальным окончанием (рис. 1.4).
Рис. 1.4. Классификация Weine системы корневых каналов учитывает взаимосвязи между пульповой камерой, корневыми каналами и их апикальным окончанием
Vertucci (1984) определил восемь основных типов. Позднее, классификация Vertucci была расширена за счет включения других морфологических классификаций Gulabivala et al. (2001 и 2002) и Sert и Bayirili (2004) (рис 1.5, 1.6 и 1.7).
Рис. 1.5 и 1.6 Графическое отображение морфологической классификации Gulabivala эндодонтической системы
Рис. 1.7 Графическое отображение морфологической классификации Sert и Bayirili эндодонтической системы
Schneider проанализировал однокорневые человеческие зубы и классифицировал их в зависимости от степени кривизны корня на прямые, с кривизной меньшей или равной 5 °, с умеренной кривизной между 10 ° и 20 ° и с сильной кривизной между 25 ° и 70 °. Lautrou также описал и классифицировал различные морфологии поперечных срезов корней (рис.1.8).
Рис. 1.8 Графическое отображение классификации Lautrou морфологии поперечных срезов корней
Zidell (1985), Ingle и Taintor (1985), помимо степени корневой и апикальной кривизны, также рассматривали сложность анатомии, в том числе наличие бифуркаций, наличие дополнительных каналов и наличие боковых и вспомогательных каналов.
Различные исследования и тексты позже описали анатомию и морфологию постоянных человеческих зубов и их бесчисленные возможные формы.
В абзацах об определенном зубе, рассматриваемый возраст прорезывания по Logan и Kronfeld, слегка измененный Schour и включенным в текст Ash. Размеры человеческих зубов, описанные в этом учебнике, вместо этого взяты из разных текстов.
Лечение перелома челюсти
Шинирование
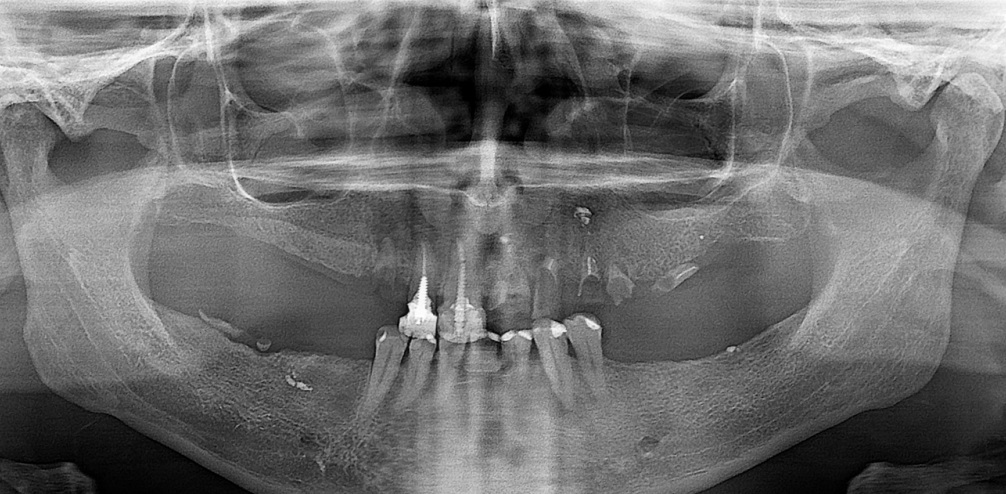
Как только пациент попадает в больницу, его отправляют на рентген, чтобы узнать, сломана ли челюсть, и определить точное расположение и степень опасности травмы. От классификации перелома зависят этапы лечения. В большинстве случаев будет сделано шинирование, но могут назначаться и дополнительные методы терапии.
На челюсть со стороны повреждения накладывается специальное пластиковое устройство или конструкция из проволоки. При травме с обеих сторон кости используется более сложное и жесткое изделие. После установки конструкции в области улыбки формируется череда петель. Крючки на верхней и нижней челюсти соединяются резинками.
При ангулярных травмах со смещением требуется наложение костного шва. Для этого трещину обнажают от мягких тканей, во фрагментах кости делают небольшие отверстия по всей длине разлома. Затем части соединяют между собой специальной проволокой и закрывают мягкой тканью.
После основной операции начинается реабилитация. Для более быстрой регенерации тканей используются магнитная терапия, ультрафиолетовое облучение, электрофорез кальция в месте перелома или другие лечебные процедуры.
Лечение перелома челюсти в домашних условиях
Через 3–4 недели, если перелом несложный, и человеку уже ничего не угрожает, его могут выписать из стационара. Обычно к этому моменту кость зарастает не полностью, поэтому специалист дает ряд рекомендаций для продолжения лечения в домашних условиях:
- При открытом переломе челюсти прописывают антибиотики, после выписки из больницы нужно продолжить принимать их дома.
- Для ускорения заживления назначаются поливитаминные комплексы, богатые кальцием и веществами, которые улучшают его усвоение.
- Лечить трещину в челюсти можно и народными средствами, но перед их применением нужно проконсультироваться с врачом. Больше всего специалисты одобряют парафинотерапию.
- После снятия шины придется носить в течение нескольких месяцев специальную фиксирующую повязку – сначала она надевается на весь день, а потом только на ночь.
- Если шину уже сняли, челюсть нужно разрабатывать. Ежедневно по несколько минут человек должен делать несложные упражнения: двигать челюстью из стороны в сторону, широко открывать и закрывать рот.
Питание при переломе челюсти
Из-за травмы усложняется процесс принятия пищи, ведь пациенту больно даже открывать рот, не говоря уже о жевании. И все же человек должен получать достаточное количество полезных веществ. От этого зависит, сколько времени будет заживать трещина в челюсти. При дефиците полезных веществ увеличивается срок лечения, и появляется больше осложнений, поэтому кормление пациента проходит по определенным правилам:
- Прямо в горло пациента вставляется резиновая трубка, через которую будет вводиться питательный раствор или жидкая пища. Обычно трубку ставят через участок, где отсутствует один или несколько зубов, что при повреждениях костей черепа бывает довольно часто. Если просвета нет, то трубка помещается в рот через щель после зуба мудрости. Такое питание удобно тем, что оно возможно даже в домашних условиях.
- Если пациент с переломом челюсти находится в реанимации, врачи делают капельницы со специальным раствором, богатым питательными веществами, витаминами и минералами. Если и это невозможно, используется питательная клизма.
- Основу рациона составляет перетертое мясо, смешанное с молоком или бульоном, детское питание, пюреобразные супы, блюда из фруктов и овощей, жидкие каши.
- Пациенту потребуется большее количество калорий, чем ему нужно обычно. Вдобавок повышается витаминно-минеральная ценность питания.
Нижние премоляры
По два в каждом квадранте, прорезываются в возрасте от 10 до 12 лет с полным формированием корня примерно через 3 года. Они замещают первичные моляры. В отличие от верхних премоляров, они отличаются друг от друга (рис. 1.32).
Рис 1.32 Нижние премоляры: окклюзионный вид
Нижний первый премоляр
Нижний премоляр прорезывается иногда за несколько месяцев до, а иногда и после нижнего клыка и является самым маленьким из всех премоляров. Коронка имеет два бугра, один очень большой и аналогичный бугру клыка. Другой короче примерно на 2 мм, по аналогии с лингвальным краевым гребешком у клыка (рис. 1.33).
Рис 1.33 Нижние премоляры: графическое изображение полости доступа
Длина около 21-22 мм, обычно имеет один корень с одним каналом (73-74%). Иногда возможен один корень с двумя каналами (19%) (рис. 1.34a, b), два корня с двумя каналами (6%) (рис. 1.35a, b) или три канала (1-2%).
Рис. 1.34 (a, b) Первый нижний премоляр: окклюзионный и проксимальный вид
Рис. 1.35 (a, b) Второй нижний премоляр: (a) корональный вид; (b) Проксимальный вид показывает наличие одного корня
Корень часто дистально искривлен в 35% случаев и с резким искривлением в 7% случаев. Форма полости доступа к пульповой камере имеет овальную форму, простирающуюся от основного бугра до верхушки малого язычного бугра (рис. 1.36).
Рис 1.36 Анатомические картинки из Hess и Keller: нижний однокорневой премоляр со сложной системой каналов, который имеет два основных канала, соединенных несколькими плавниками и двумя отдельными выходами
Нижний второй премоляр
Второй нижний премоляр прорезывается в возрасте 11-12 лет и он больше, чем первый премоляр на 1 или 2 мм. Коронка имеет два бугра (более крупный буккальный и меньший лингвальный), но лингвальный бугор часто делится на две части (рис.1.37).
Рис. 1.37 Анатомические картинки из Hess и Keller: нижний премоляр с двумя корнями и двумя каналами; несколько коротких боковых каналов, присутствующих в апикальной трети
Он имеет только один корень с одним каналом в 85% случаев, но мы можем также найти два отдельных канала в одном корне (11,5%) или два канала, которые сливаются в одно апикальное отверстие (1,5%) (рис.1.37). Редко возможны три канала (0,5-1%). Примерно в 40% случаев корень прямой, тогда как в, примерно 40%, апикальная треть дистально искривлена. Возможно резкое искривление (7%) и вестибулярное искривление (10%).
Полость доступа имеет овальную форму также в буккально-лингвальным направлением, расположенную в центре окклюзионной поверхности (рис.1.36).
Как зуб удерживается в кости? Аппарат прикрепления
В одной из статей я упоминал один из главных принципов, лежащий в основе протезирования зубов: опора должна быть надёжной. От этого напрямую зависит возможность использования отдельно взятого зуба в ортопедическом плане лечения.
Альвеолярные отросток — дугообразно изогнутый костный гребень, являющийся продолжением тела верхней челюсти.
Альвеола — специальные ячейки в альвеолярном отростке верхней челюсти и альвеолярной части нижней. В них располагаются зубы.
Периодонт — плотная соединительная ткань, соединяющая корни зуба со стенками альвеолы. Следующая статья в этом разделе посвящена периодонтиту — заболеванию, нарушающему целостность этой ткани.
Десна — это слизистая оболочка, покрывающая альвеолярный отросток верхней челюсти и альвеолярную часть нижней челюсти.
Пародонтальные карманы — щелевидное пространство между стенкой зуба и десной. В норме он отсутствуют. Наличие пародонтальных карманов свидетельствует о пародонтите. В этом случае перед протезированием зубов необходимо провести подготовительное пародонтологическое лечение и профессиональную гигиену полости рта.
Зубные отложения — общее название для зубного налета и зубного камня. О механизмах образования зубных отложений написано в соответствующей статье.