Вариабельность сердечного ритма
Содержание:
- Чем измерить сатурацию в домашних условиях
- Как прослушать сердцебиение плода?
- Расшифровка результатов
- Как проводится суточное мониторирование артериального давления
- ПРИЧИНЫ ВСР
- Беременность – это особенное время для женщины
- Механизм опущения
- Что такое вариабельность сердечного ритма
- Работа с выделенной областью и RR-интервалами
- Применение ВСР в спорте
- Расшифровка результатов СМАД
- Эластичность (жескость) сосудов
- Вариабельность пульса: норма
- Причины аритмии и способы профилактики
Чем измерить сатурацию в домашних условиях
Врачи измеряют такой параметр физиологических данных больного с помощью пульсоксиметра. В продаже имеются профессиональные медицинские приборы, которые используются в стационаре и врачами скорой помощи, а также приборы для домашнего использования. Стоимость последних колеблется от 1 500 до 6 000 руб.
Ряд продавцов мобильных девайсов рекламирует определенные виды фитнес-браслетов как те, что измеряют сатурацию. Следует помнить, что подобные устройства – не медицинское оборудование, поэтому с их помощью получить точные данные невозможно.
Опасность использования такого непрофессионального оборудования состоит в том, что они могут показать высокое содержание кислорода в крови, когда на самом деле у пациента в организме его уровень резко понижен.
Измерять сатурацию у больных COVID-19 следует регулярно, если присутствует риск развития дыхательной недостаточности. При большом поражении легочной ткани нарушается газообмен в организме.
Кроме этого, ряд медиков считает, что опасный вирус меняет структуру гемоглобина, из-за чего он перестает доставлять кислород к разным органам и тканям. Опасность состоит в том, что на раннем этапе сложно выявить воспалительный процесс в легких при коронавирусе, так как в самом начале заболевание может протекать бессимптомно.
Пациент может чувствовать себя хорошо, но при этом в его легких идет острый воспалительный процесс. В такой ситуации резкое понижение значения сатурации может произойти в считанные минуты.
Поэтому всем инфицированным коронавирусом, находящимся дома, следует регулярно проводить замеры насыщенности крови кислородом, используя для этого специальную аппаратуру медицинского назначения. Точное показание значений критического уровня кислорода в крови поможет врачу выбрать оптимальный способ респираторной поддержки пациента в острый период воспаления легких.
У тяжелых больных в стационаре и реанимации врачи проводят постоянный мониторинг уровня кислорода в крови с помощью пульсоксиметрии. Принцип работы такого метода основан на способности гемоглобина по-разному поглощать свет. Это зависит от степени его насыщенности кислородом.
Пульсоксиметр – прибор, контактная часть которого имеет форму прищепки. Ее фиксируют на пальце или мочке уха человека. Данные, которые получает такая «прищепка», выводятся на дисплей.
|
Состояния человека |
Значения индекса оксигенации |
Диагноз |
|
У здорового человека |
Более 400 |
Человек не заражен коронавирусом, у него нет воспалительных процессов в легких |
|
При острой форме коронавирусной инфекции |
Менее 300 |
Острое повреждение легочных тканей |
|
При тяжелых осложнениях двухсторонней пневмонии легких при коронавирусной инфекции |
Менее 200 |
Тяжелое повреждение легочных альвеол, вызывающее развитие респираторного дистресс-синдрома |
При низких показаниях сатурации больного срочно госпитализируют в инфекционную клинику, где проводят комплексную диагностику, позволяющую выбрать оптимальную терапевтическую стратегию. Все эти данные нужны для выбора режима подключения к ИВЛ и способа подачи кислорода в организм больного.
Больным коронавирусной инфекцией, которые были оставлены на амбулаторном режиме, следует регулярно проверять уровень кислорода в крови – сатурацию. Если в доме нет специального медицинского прибора, то следует очень внимательно прислушиваться к своему состоянию.
Любой симптом, свидетельствующий о нехватке кислорода в организме, должен заставить вызвать врачей на дом, чтобы провести точные замеры уровня сатурации. В случае подозрения на дистресс-синдром госпитализировать пациента в стационар.
Как прослушать сердцебиение плода?
Методов, позволяющих услышать сердце плода, много, ниже мы рассмотрим те, что используются чаще всего.
УЗИ
Один из первых методов, применяемых во время беременности. Помимо этого врач оценивает состояние плода, размеры, состояние плаценты, в результате чего дает комплексное заключение. Сердечные тоны слушают особенно тщательно
Аномалии строения важно выявить своевременно
Аускультация
Применение прибора для прослушивания сердца ребенка
Акушерским стетоскопом врач слушает сердечные тоны. Услышать сердцебиение таким методом можно не ранее 18 недели беременности. Опытный специалист сможет назвать приблизительную частоту сердцебиение, место наилучшего выслушивания.
Однако в некоторых случаях аускультация не ясна либо проводить ее не представляется возможным, это связано с:
- излишней массой тела беременной женщины;
- расположением плаценты по передней стенки матки;
- малым ил большим количеством околоплодных вод.
В этом случае отдают предпочтение иным методам прослушивания.
Кардиотокография (КТГ)
Информативный метод исследования, с помощью которого можно оценить сердцебиение плода. Процедура позволяет выявить кислородное голодание на ранней стадии, благодаря чему предпринимаются необходимые меры.
Аппарат КТГ – это ультразвуковой датчик, который не только посылает, но и улавливает сигналы от сердца плода. Все изменения отражаются в записи на пленке.
Во время исследования женщина не чувствует никакого дискомфрта
В аппаратах нового поколения есть иной датчик отражающий движение плода, беременная женщина с помощью специальной кнопки может фиксировать их самостоятельно. Процедура длится до одного часа.
Этого времени вполне хватает для того, чтобы застать плод в период его сна и активности. В экстренных случаях датчик может прикрепляться к животу женщины и оставляется на сутки.
Срок беременности для анализа сердцебиение плода играет важную роль. Первое исследование проводят после 32 недели, до этого времени полученные данные не столь информативны. За всю беременность женщина проходит процедуру обычно два раза – в 32 недели и перед родовой деятельности. При необходимости проводить исследование можно чаще, никаких противопоказаний для этого нет.
Расшифровку результатов проводит врач, после чего они сравниваются с данными УЗИ и анализами.
Если КТГ хорошая, параметры будут примерно следующими:
- в среднем сердцебиение от 120 до 160 ударов в минуту;
- частота сердечных сокращений увеличивается в ответ на шевеления плода;
- учреждений сердцебиения нет.
Аппарат все параметры анализирует самостоятельно, врач получает только специальную ленту.
В некоторых случаях результат КТГ может быть плохим. Чаще это связано именно с кислородным голоданием. Если плоду не хватает воздуха, это отразится на его сердцебиении, оно будет учащенным. На собственное шевеление или схватку малыш может реагировать также, но это считается нормой.
Плохие результаты могут быть по следующим причинам:
- Пуповина прижата к головке плода или костям, в результате чего в ленте кратковременные изменения. Выглядят они точно также как и при кислородном голодании, но в этом состоянии малыш чувствует себя хорошо.
- Датчики аппарата прикреплены неправильно.
Если во время прослушивания сердцебиения плода была выявлена гипоксия, и она подтверждена другими методами исследования, может быть назначено экстренное родорозрешение.
Эхокардиография
Во время исследования будущая мама может увидеть своего малыша
Исследование проводится на 18-28 недели беременности, в случае наличия подозрений на пороки сердца у ребенка. Это УЗИ, способное изучить строение сердца и его кровоток.
Проводится в следующем случае:
- у женщины уже были рождены дети с подобным диагнозом;
- у самой матери есть врожденные аномалии;
- во время беременности в первом триместре женщина перенесла инфекционные заболевания;
- роженице более 38 лет;
- у беременной женщины сахарный диабет;
- был поставлен диагноз внутриутробная задержка развития плода.
В исследовании может сочетаться несколько методик благодаря которым досконально изучается строение сердца и прочие важные моменты.
Расшифровка результатов
Вариабельность пульса (норма зависит от пола, возраста, степени натренированности и других признаков) и ее результаты можно расшифровать самому. Это удобно сделать при помощи специальных приложений или часов. В программах обычно подробно описывается, что является нормальным показателем. В таком случае отклонение видно сразу.
Для определения состояния здоровья человека используют несколько обозначений:
- давление (норма 90/80-129/80);
- HF (восстановление) – норма 700-1200 mc²;
- LF (мобилизация) – норма 700-1600 mc²;
- VLF – норма 300-1200 mc².
Эти же обозначения могут использоваться и при анализе материалов в клиниках.
Как проводится суточное мониторирование артериального давления
На нижнюю треть руки пациента надевают и закрепляют манжету, гибкой трубкой соединенную с АД-монитором, который фиксирует показатели. Этот прибор закрепляется на поясе специальным ремнем.
Устройство автоматически нагнетает и сдувает воздух в манжете, которая будет на протяжении суток то сдавливать, то «отпускать» плечо испытуемого. Иногда сдавливание манжетой весьма ощутимо — об этом пациента предупредят при инструктаже. Внутри манжеты располагается специальный датчик для регистрации АД.
Измерение артериального давления происходит автоматически после подачи сигнала из блока памяти монитора. Насколько часто будут проходить измерения, врач определяет индивидуально для каждого пациента при программировании аппарата. Обычно интервал между измерениями в дневное время — 15 мин., во время сна — 30 мин.
По истечении суток пациент возвращается, чтобы снять устройство. Показания переносят в компьютер для расшифровки. После изучения результатов врач-кардиолог выдает свое заключение и прикладывает к нему данные, зарегистрированные АД-монитором.
Действия пациента во время СМАД
При проведении суточного мониторирования артериального давления пациент ведет привычный образ жизни, избегая, однако, употребления алкоголя.
Поскольку прибора не должна касаться вода, придется обойтись без душа и ванны.
При измерении в положении сидя пациент должен выпрямить руку с манжетой и положить ее на стол, при ходьбе — остановиться и опустить руку.
Во время исследования пациента попросят вести дневник, куда нужно будет записывать свои ощущения и жалобы, а также фиксировать основные этапы дня — время активности, приемов пищи, отхода ко сну и пробуждения и т.д.
ПРИЧИНЫ ВСР
ВСР имеет внешнее и внутреннее происхождение. К внешним причинам относят изменение положения тела в пространстве, физическую нагрузку, психоэмоциональный стресс, температуру окружающей среды.
Денервированное сердце сокращается практически с постоянной частотой. Как отмечалось выше, лабильность ЧСС обусловлена вегетативным влиянием на синусный узел. Симпатические импульсы ускоряют ритм сердца, а парасимпатические замедляют. Основная цель регуляции ЧСС — стабилизация АД. Регулируется с помощью барорефлекторного механизма, являющегося самым быстрым механизмом регуляции АД с латентным периодом около 1–2 с. Кроме вегетативных воздействий на сердце, изменения ЧСС вызывают и гуморальные факторы. Колебанием концентрации в крови адреналина и других гуморальных агентов объясняют происхождение очень медленных волн сердечного ритма (<0,04 Гц).
Механизм изменений ЧСС при дыхании связан с функционированием барорефлекторной системы стабилизации АД. Экскурсии грудной клетки и диафрагмы при дыхании приводят к колебаниям давления в грудной полости, что является возбуждающим воздействием на систему стабилизации АД. Как известно, сердечный выброс уменьшается на вдохе и увеличивается на выдохе вследствие изменения притока крови к сердцу при изменении давления в грудной полости. Это вызывает колебания АД. Непосредственное влияние на частоту сердечного ритма оказывает изменение тонуса блуждающего нерва. На вдохе происходит снижение тонуса блуждающего нерва и кардиоинтервалы сокращаются. При этом чем сильнее вагусная депрессия синусного узла, тем значительнее колебания ЧСС при дыхании. Это подтверждается тем, что атропиновая блокада блуждающего нерва приводит к резкому снижению амплитуды дыхательных волн сердечного ритма.
Известно, что при увеличении объема крови и повышении давления в крупных венах происходит повышение ЧСС несмотря на сопутствующее повышение АД — так называемый рефлекс Бейнбриджа. Этот рефлекс преобладает над барорецепторным рефлексом при увеличении ОЦК и, наоборот, уменьшение объема крови приводит к уменьшению МОК и АД, при этом отмечают повышение ЧСС.
Особое влияние на ВСР оказывает легочная вентиляция: стимуляция хеморецепторов вызывает умеренную гипервентиляцию, со стороны сердца при этом выявляют брадикардию и, наоборот, при значительной гипервентиляции ЧСС обычно возрастает.
Беременность – это особенное время для женщины
В этот момент в ее организме зарождается и развивается новая жизнь, которая уже требует заботы. Беременные женщины часто набирают лишний вес, что ведет их к необходимости соблюдения диеты. При этом любая диета должна быть оговорена и находиться под контролем врача, так как ее основная задача – уменьшить калорийность.
Вместе с тем беременная должна получать питательные вещества в достаточном количестве. Если ограничить потребление нужных продуктов, то состояние женщины и плода ухудшится. Правильное питание женщины во время беременности обеспечивает благоприятной исход беременности, способствует нормальному формированию, росту и развитию плода. Неправильное же питание может привести к тяжелым последствиям – выкидышу, преждевременным родам, рождению ребенка с различными внутриутробными дефектами, отставанию в физическом и нервно-психическом развитии. Дефицит отдельных продуктов может отразиться не только на формировании плода, но и отрицательно сказаться на дальнейшем состоянии здоровья ребенка и является фактором риска развития целого ряда заболеваний в зрелом возрасте. Все воросы необходимо обсуждать и контролировать с врачом-гинекологом.
Прибавка массы тела во время беременности для женщин с нормальным весом должна соответствовать 11,5 кг, для женщин с дефицитом веса — 12,5 кг, для полных — 10,5 кг.
Для похудения во время беременности нельзя голодать, необходимо питаться дробно правильными продуктами (небольшими порциями, но часто). Самая лучшая еда для беременных – приготовленная на пару, запеченная, вареная и тушеная.
Диета для беременных состоит в коррекции рациона питания, полезного для мамы и ребенка на каждом этапе беременности, то есть по триместрам. Для каждого триместра существует свой полезный рацион, состоящий из веществ, которые необходимы и маме, и ребенку на конкретном этапе. Продукты, потребляемые в первом триместре, могут создать проблемы для ребенка, если употреблять их во втором. Очень внимательно надо отнестись к овощам и фруктам. Они содержат большое количество жидкости, при их потреблении вместо похудения, можно получить повышение веса и отеки.
Во время беременности растущий живот давит на желудок и кишечник и большое количество съеденной пищи может спровоцировать изжогу и тяжесть в желудке. Последний прием пищи должен быть примерно за три часа до сна. При наличии определенных показаний (например, отеки) во втором триместре беременности врач может предложить пациентке один раз в неделю устраивать разгрузочный день, но обязательно под контролем специалиста.
Наличие лишних килограммов может привести к позднему токсикозу, который намного опаснее, чем токсикоз на ранних сроках: усиливается отечность, часто наблюдается повышение артериального давления, плохой анализ мочи.
Питание мамы при грудном вскармливании имеет также очень большое значение не только для здоровья ее малыша, но и для восстановления физической формы после родов
Важно, чтобы ребенок вместе с грудным молоком получал все питательные вещества, которые не приносили бы ему дискомфорт в животике и не вызывали аллергических реакций. Поэтому кормящая мама должна знать, что кушать и в каком количестве
Голодать во время кормления грудью, противопоказано. В этот период самым главным для мамы является здоровье ее ребенка, а физическая форма восстановится постепенно путем правильного питания.
Основное правило беременных и кормящих мам – находиться под контролем врачей!
Механизм опущения
Матка – орган весьма эластичный, за беременность она увеличивается в размерах почти в 500 раз. Именно такие темпы роста физиологически способны обеспечить достаточное пространство внутри органа, необходимое для роста и развития малыша.
Большая матка с ребенком внутри, почти что полукилограммовой плацентой и плодным пузырем, заполненным околоплодными водами, заметно «ущемляет в правах» соседние органы, которым с каждым днем из-за увеличения размеров малыша, матки, остается все меньше доступного места в брюшной полости.
В отличие от репродуктивного органа, брюшная полость при беременности увеличиваться не может, ее объем фиксированный. В результате репродуктивный орган сдавливает петли кишечника, оказывает сдавливающий эффект на нижнюю часть желудка, из-за чего происходит заброс желудочного сока в пищевод. Неудобства испытывают мочевой пузырь и мочеточники, их репродуктивный женский орган сжимает сверху. Матка сжимает желчный пузырь, поджелудочную железу.
Из-за давления на диафрагму нарушается нормальное дыхание, женщина не может сделать глубокого полноценного вдоха, страдает одышкой даже при незначительной физической нагрузке, прогулках пешком.
Ее мучает изжога вне зависимости от рациона, нарушается отток желчи, проблема запоров и повышенного газообразования свойственна почти каждой будущей маме, а учащенное мочеиспускание есть фактически у 100% женщин в третьем триместре беременности.
Головкой он прижимается к выходу из брюшной полости в малый таз, при этом плод полностью размещается в полости матки уровнем ниже, чем на протяжении всех предшествующих месяцев беременности.
Матка становится более вытянутой, овальной, ее дно с опусканием малыша тоже опускается ниже. За счет этого живот выглядит опустившимся ниже, складывается ощущение, что линия пупка «смотрит вниз».
Это зависит от степени подготовленности женского организма и аналогичного показателя плода по мере приближения к предполагаемой дате родов.
Животик вполне может не опуститься вообще при положениях плода, отличных от нормального головного – при тазовом расположении малыша, когда предлежащей частью являются ягодицы, при поперечном расположении или косом положении крохи относительно выхода из полости матки.
Что такое вариабельность сердечного ритма
Это деятельность миокарда колебательного характера, которая выражается как показатель частоты комплексов сокращений мышцы сердца, пауз по времени между фазами наибольшей возбудимости.
Сердечная мышца работает по-разному, даже во время расслабления организма. Различаться будет цикличность при сократительных движениях во время физического напряжения, болезни, перепада температурных режимов, в ночное время и при переваривании пищи.
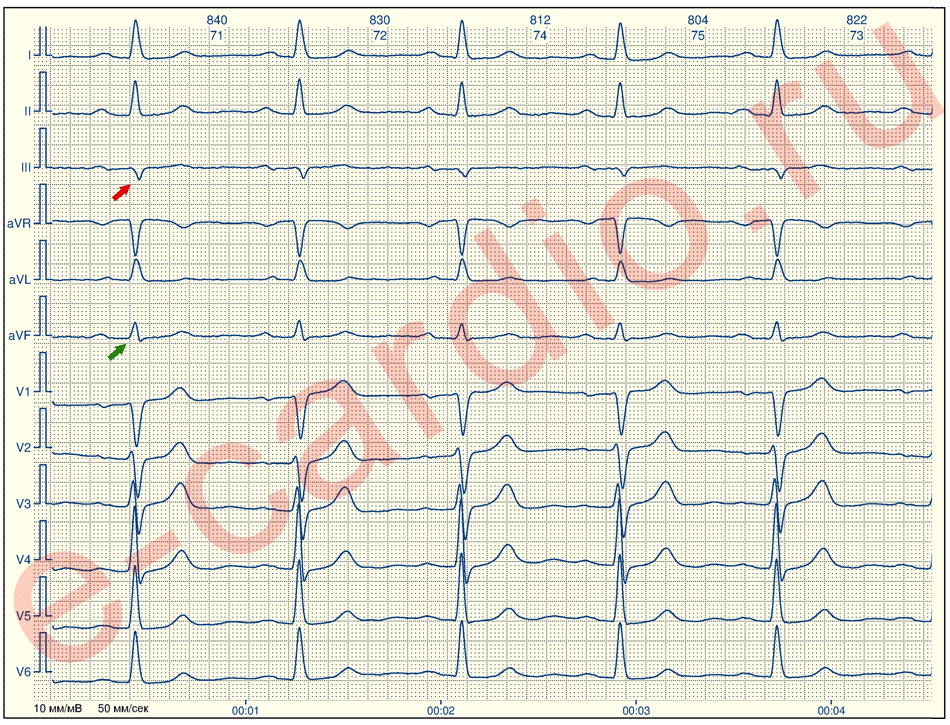
Поэтому целесообразным считается оценивание (ВСР) в условиях стационара. ВСР рассматривают на электрокардиографии сердца, промежутки между интервалами R.Величина вариабельности сердечного ритма считаются информативными для оценивания функций и общего состояния.
В следующем видео проводится анализ вариабельности сердечного ритма с помощью программы ECG Control на домашнем кардиографе ECG Light.
Работа с выделенной областью и RR-интервалами
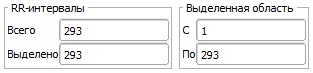
Выделенная область позволяет узнать границы выделенных RR-интервалов или задать выделенную область вручную.
Рядом с параметрами выделенной области показывается общее количество RR-интервалов и количество RR-интервалов, выделенных в данный момент.
На ритмограмме отдельные RR-интервалы могут быть помечены как выбросы (помехи). Выбросы могут вызываться нарушениями ритма (например, экстрасистолами), либо помехами в ЭКГ. Для корректного расчета статистических и спектральных параметров эти выбросы должны быть устранены из анализируемого фрагмента сигнала. В качестве выбросов автоматически отмечаются те интервалы, значения которых существенно отличаются от значений соседних интервалов. На ритмограмме они будут помечены цветом. Оператор может выполнить коррекцию RR-интервалов автоматически или вручную, а также полностью отменить ее с помощью следующих команд, расположенных в верхней части экрана:
Автоматическая маркировка RR-интервалов всегда выполняется над всем сигналом при входе в режим анализа ВСР. Данная команда позволяет восстановить автоматическую коррекцию, если она была отменена или отредактирована оператором.
Ручная маркировка RR-интервалов позволяет использовать результаты для расчета параметров вариабельности сердечного ритма.
Если маркировка отключена, результаты автоматической и ручной коррекции RR-интервалов полностью отменяются, а расчет параметров производится по исходной ритмограмме.
Применение ВСР в спорте
Полезным будет применение ВСР при занятиях спортом.
Вариабельность показывает:
- Как проходит восстановительный процесс, нет ли признаков перетренированности.
- Насколько подготовлены к спортивной нагрузке.
- Вероятность развития травмы или заболевания.
Зачастую по показателям вариабельности мышцы сердца можно планировать тренировки, поскольку слежение за уровнем стресса и восстановления позволит определить степень физической нагрузки, в зависимости от вашего состояния.
С нормальным либо высоким значением ВСР (уровень стресса снижен) позволит заниматься интенсивными тренировками. Если ВСР снижена, рекомендованы легкие тренировки.
В ходе исследований обнаружено, что у спортсменов с высоким значением вариабельности значительно лучше потребление организмом кислорода, а у спортсменов с низкими показателями ВСР — хуже.
Выводы:
- Низкие показатели свидетельствуют о неполном восстановлении или накопившемся стрессе.
- Показатели в покое не корректно отображают перетренированность организма, поэтому необходимо регулярно его измерять.
- В беговом спорте вариабельность бесполезна.
- Спортсмены с высоким показателем ВСР лучше реагируют на повышенные физической нагрузки, и у них лучше повышается производительность.
- Тренировочный план, составленный на основании данных ВСР более корректен.
- Слежение за динамикой ВСР может выявить у спортсмена предрасположенность к заболеваниям.
Данная тема считается актуальной и особенно важной в связи с растущей популярностью использования технологий оценки вариабельности в процессе подготовки спортсменов. Она подходит как для циклических видов спорта, так и для функционального тренинга, кроссфита, тренировок с гирями на высоком пульсе
Для иллюстрации применения технологии в спортивной среде, в рамках дискуссионного клуба ведущий специалист GeraklionMed рассказывает о ряде особенностей в анализе ВСР в следующем идео.
На конференции были продемонстрированы методики длительной регистрации показателей (ночных и суточных) ВСР для более эффективного мониторинга как адаптационных возможностей спортсменов, так и отражающие процессы восстановления после высокоинтенсивных нагрузок.
Особенностью проведенной встречи стала уникальная практическая информация о тренировочном процессе высококвалифицированных спортсменов от Валерия Егорова (врача Федеральной системы спортивной подготовки ЦиклON).
В ходе открытого обсуждения были озвучены замечания о восстановлении организма после физических нагрузок и о вариабельности, как таковой.
Расшифровка результатов СМАД
После окончания процедуры данные с регистратора переносятся в компьютер, где автоматически обрабатываются.
Цифры артериального давления (как и пульс) являются величиной, зависящей от суточного ритма. В утренние и дневные часы уровень АД и пульса выше, для ночного же времени характерны более низкие показатели.
В норме уровень АД у взрослого человека составляет от 110/70 до 130/80 мм. рт. ст. Прибор СМАД, помимо усредненных цифр артериального давления (систолическое АД — САД и диастолическое АД — ДАД) за сутки/днем /ночью, регистрирует вариабельность суточного ритма, т.е. колебания САД и ДАД вверх и вниз от полученной среднесуточной кривой. Кроме того, выводится суточный индекс, т.е. разница между дневными и ночными показателями АД в процентах.
Нормальным можно считать суточный индекс 10-20%. Это означает, что средние «ночные» цифры АД должны быть меньше «дневных» не менее, чем на 10%. Вариабельность АД считается отклоненной от нормы, если хотя бы одно из измерений выдает цифры выше или ниже нормальных значений АД.
Определяются также различные индексы гипертонии, время и скорость утреннего подъема АД, пульсовое АД.
Определяется повышенный риск сердечно-сосудистых осложнений (при повышенной вариабельности АД, повышенном пульсовом АД, при повышении времени и скорости утреннего подъема АД).
Однако судить о норме и отклонениях от нее может только лечащий врач-кардиолог, занимающийся функциональной диагностикой. Именно его опыт и квалификация позволят верно интерпретировать результаты СМАД и сделать заключение о состоянии пациента.
Эластичность (жескость) сосудов
Эластичность сосудов и их жесткость — обратные величины. Жесткость сосудов увеличивается из-за отложений на стенках кровеносных артерий холестерина и т.п. веществ (см. атеросклероз и стеноз).
После того, как сердце делает удар — выталкивает в сосуды порцию крови, — по аорте распространяется пульсовая волна, называемая прямой. Поскольку кровеносная система замкнута, эта волна отражается обратно — от точки бифуркации (место, где сосуды расходятся в ноги). Отраженная волна называется обратной. В зависимости от эластичности стенок кровеносных сосудов, время, через которое отраженная волна вернется обратно в исходную точку, может быть разным. Чем позже волна вернется — тем эластичнее артерии.
Время возврата волны, безусловно, зависит от длины пути, который проходит волна. Поэтому для измерения жесткости артерий нужно знать рост пациента, т.к. на его основе можно довольно точно рассчитать расстояние между сердцем и областью отражения пульсовой волны. Таким образом, индекс жесткости сосудов измеряется в метрах в секунду по формуле [Длина пути (метры) / Время прихода отраженной волны (секунды)].
Обычно при нормальной эластичности сосудов этот индекс равен 5-8 м/с, но при большой жесткости артериальных стенок его значение может достигать 14 м/с. Жесткость артерий сильно зависит от возраста пациента, поскольку у пожилых людей понижается количество эластина в стенке аорты. Также на этот параметр оказывает большое влияние артериальное давление — при повышенном давлении возрастает и индекс жесткости.
Диагностические приборы серии АнгиоСкан-01 измеряют этот параметр с достаточной точностью. В профессиональных версиях программ этот индекс обозначается как SI — Stiffness Index.
Также об эластичности сосудов свидетельствует индекс аугментации — мера разницы давлений в средней и поздней систоле.
Вариабельность пульса: норма
Вариабельность пульса оценивается по нескольким параметрам, их нормальные значения для людей разного возраста (мужчин и женщин) приведены в таблице.
| Возраст | RR днем, мс | RR ночью, мс | SDNN днем, мс | SDNN ночью, мс |
| 20-39 | 754 | 883 | 59 | 67 |
| 40-59 | 832 | 963 | 51 | 56 |
| 60-80 | 832 | 937 | 45 | 49 |
RR – это длительность интервала между сокращениями, а SDNN – стандартное отклонение интервалов между ударами сердца, то есть суммарная вариабельность ритма. Измерения проводят в миллисекундах (мс).
Используют и другие показатели, их общепринятые обозначения:
- LF: низкие частоты в диапазоне 0,04-0,15 Гц;
- HF: высокие частоты в диапазоне 0,15-0,4 Гц;
- RMSSD: отклонение разницы последовательных интервалов, показывает ВРС при учащенном пульсе.
Это не единственные измерения, также есть несколько методов для обработки показателей: временной области (статистический и геометрический), частотный, нелинейный и математическое моделирование.
Причины аритмии и способы профилактики
Нарушение нормального сердечного ритма у взрослых возникает по следующим причинам:
- возрастные изменения;
- вредные привычки;
- стрессовые ситуации, психоэмоциональное напряжение;
- отсутствие физической нагрузки или ее избыток.
Для сохранения здоровья сердечно-сосудистой системы важно в целом вести здоровый образ жизни. Наиболее полезной для сердца специалисты называют ходьбу со средней скоростью
В отличие от бега и других интенсивных упражнений ходьбой можно заниматься продолжительное время, не ощущая сильной усталости. Во время ходьбы не происходит выраженного учащения пульса, поэтому такое упражнение подходит даже людям с сердечными заболеваниями.