Ювенильный идиопатический артрит
Содержание:
- Лечение ювенильного идиопатического артрита
- Симптомы ювенильного артрита
- Классификация болезни
- Отчего возникает ревматоидный артрит?
- Клинические рекомендации
- Как забыть о болях в суставах и артрите?
- Соблюдение диеты
- Лечение артрита
- Диагноз ЮИА
- Симптомы гнойного артрита
- Виды
- Методы диагностики ювенильного ревматоидного артрита
- Лечение ювенильного артрита
- Диета при ювенильном артрите у детей
- По каким симптомам распознать?
- Профилактика и прогноз
- Диагностика
- Методы лечения
- Общее описание
- Диагностические методы исследования
- Причины патологии
- Прогнозы и профилактика ювенильного артрита
Лечение ювенильного идиопатического артрита
Лечение ювенильного артрита включает в себя приём медикаментов и биодобавок. Плюс, также сюда входят диета, лечебная физкультура и физиотерапия.
Лекарства применяются для снятия острой боли в суставах. В дополнение к этому назначаются кортикостероидные препараты, помогающие снизить отёчность в местах поражения. Натуральный препарат Солодка П с противовоспалительным действием будет весьма эффективным средством при артрите.
Дело в том, что растение солодка голая содержит фитогормоны, оказывающие действие, сходное с тем, что имеет гормон кортизон. При этом солодка не имеет той массы побочных эффектов, которые свойственны кортикостероидам. Установлено, что вещества этого растения подавляют синтез фермента, порождающего характерное для артрита воспаление.
Лечебная физкультурапомогает восстановить подвижность суставови ускорить обменные процессы в них. Плюс к этому регулярные физические упражнения под наблюдением специалиста убирают скованность движений и исключают появление суставной боли.
Диетическое питание должно быть обязательной частью терапии. Стоит убрать из рациона острую, жареную и копчёную пищу, поскольку она усиливает воспаление. Лучше давать детям фрукты, овощи, белковые продукты и пищу, содержащую клетчатку. Вдобавок, не стоит забывать про питьевой режим, так как частое потребление воды улучшает обменные процессы в суставах.
Симптомы ювенильного артрита
-
Боль в суставах
-
Замедление роста
-
Потеря веса
-
Скованность движений
-
Слабость
-
Сыпь
-
Температура
-
Ухудшение зрения
-
Хромота
По статистике у малышей до 2-х лет не развивается ювенильный артрит. Симптомы заболевания у детей старшего возраста:
- область пораженных суставов припухает, ребёнок часто жалуется на боль и чувство скованности конечностей;
- наблюдается слабость, быстрая утомляемость;
- больной перестает нормально кушать, теряет вес и замедляется темп роста;
- часто поднимается высокая температура тела, не исключена фебрильная лихорадка;
- изменяется длина конечностей, что становится заметным даже визуально;
- у ребёнка наблюдаются резкие перепады настроения, повышенная нервозность;
- заболевание может дать осложнение на зрительные органы (воспалительные процессы, потеря зрения, покраснение глаз);
- в дальнейшем ухудшается походка, появляется типичная хромота;
- довольно распространен ювенильный артрит с кожными высыпаниями.
Классификация болезни
Классификация ювенильного артрита у детей разной возрастной категории:
- Системный артрит сопровождается длительной лихорадкой (две недели и более) и дополнительными признаками (лимфаденопатия, кожная сыпь, серозит и др.).
- Олигоартрит – на протяжении шести месяцев наблюдается серьезное разрушение 1-4-х суставов.
- Псориатический артрит сопровождается псориазом и дополнительными признаками (дактилитом, изменениями ногтевой пластины).
- Артрит с энтезитом – чаще обнаруживают у мальчиков старше 8 лет.
- Полиартрит РФ– чаще диагностируют у девочек. Средний возраст развития болезни Полиартрит РФ – 3 года.
- Полиартрит РФ+ в большинстве случаев развивается у детей от 10 лет и старше. Признаки болезни аналогичны проявлениям ревматоидного артрита, протекающего у взрослых.
- Ювенильный ревматоидный артрит – деструктивное заболевание суставов, развивающееся у детей в возрасте до 16 лет. При отсутствии адекватного лечения приводит к инвалидности.
Отчего возникает ревматоидный артрит?
Природа ревматоидного артрита лежит в инфекционно-воспалительных процессах. Правда, никто никогда не находил инфекционного агента: ни бактерий, ни вирусов, ни грибов — в поражённых суставах чисто, почти стерильно. Мало того, инфекция должна передаваться от кого-то и кому-то, но ревматоидный артрит не заразен. И даже антибиотики совсем не помогают и даже не используются.
Тогда почему возникла такая идея, что РА — инфекционно-воспалительный процесс? За это говорит острое начало заболевания. Но по большому счёту, остро может начаться не только инфекция, а много чего. Но вот второй повод «за»: повышение температуры и обильная потливость больше за инфекцию, а уж увеличение лимфатических узлов чётко укладывается в прокрустово ложе. Ну, до кучи можно присовокупить и картину крови, которую в анализах очень можно принять за воспалительную и инфекционную. И ещё, часто ревматоидный артрит развивается после некоторых инфекций: краснухи, герпетической или гепатита.
Есть предположение, что будто бы своя родная иммунная система вдруг начинает реагировать на родные ей суставы как на врага, будто это чужеродные бактерии, вирусы и внедряющиеся микроорганизмы. У больных РА нашли гены, которые меняют рецепторы на поверхности клеток, что иммунными защитниками распознаётся как чужак. То есть возникает агрессивная аутоиммунная реакция, разрушающая суставы и сосуды, а после — и кожу, и даже внутренние органы.
Вот так, с вывертом, наверное, и можно поддержать воспалительно-инфекционную природу ревматоидного артрита. Но за неимением никакого иного объяснения, до поры приходится пользоваться такой совсем не очевидной причиной развития болезни.
Клинические рекомендации
В связи с тем, что точные причины возникновения заболевания не могут быть установлены, клинические рекомендации носят исключительно общий характер и прежде всего направлены на исключение вероятности повтора обострения болезни.
В целях сохранения достигнутых результатов лечения, важно совмещать терапию с наблюдением у специалиста-реабилитолога, который поможет разработать план действий по сохранению функциональных возможностей сустава.
Среди основных рекомендаций стоит выделить:
- повышение бдительности и усиление мер по обеспечению достаточно уровня тепла организму;
- исключение вероятности стрессовых ситуаций;
- систематическое посещение лечащего врача, даже при условии благоприятного лечения.
Соблюдение рекомендаций позволяет замедлить или вовсе остановить процессы рецидива патологических процессов.
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
Список литературы:
- https://osteomed.su/yuvenilnyj-idiopaticheskij-artrit/
- https://www.eskulap.top/pediatrija/juvenilnyj-idiopaticheskij-artrit-juia/
- https://nogivnorme.ru/bolezni/artrit/vidy-artritov/idiopaticheskij-artrit.html
- https://sustavlive.ru/artrit/yuvenilnyj-idiopaticheskij.html
</td></tr></tbody>
Соблюдение диеты

Целью, которую преследует лечебное питание при артрите, является нормализация иммунного ответа, ослабление воспалительных реакций и восстановление полного объема движений пораженного сустава.
Питание при артрите подбирается лечащим врачом и зависит от:
- формы заболевания;
- степени поражения суставов;
- сопутствующих заболеваний;
- выраженности клинических проявлений.
Вне зависимости от разновидности артрита разработаны общие правила питания для восстановления:
- пища должна быть низкокалорийной, диета направлена на то, чтобы не набрать лишний вес, дающий нагрузку на суставы – необходимо убрать лишние килограммы;
- необходимо сбалансировать поступление всех необходимых компонентов;
- готовить следует пищу на пару, ее можно варить или тушить, но не жарить;
- для восстановления поврежденной структуры сустава рекомендуется употребление пищи из разваренных костей (холодец), которые можно есть сколько угодно, в них есть натуральные хондропротекторы, которые восстанавливают хрящевую ткань, но подобные блюда нельзя употреблять при подагре;
- нельзя есть жирное мясо – жиры могут быть только растительного происхождения;
- свежевыжатые соки из фруктов, свеклы и моркови помогают обогатить организм витаминами, вывести токсины и шлаки из него;
- следует отказаться от алкоголя, крепкого кофе и чая, ограничить употребление солений, приправ и острых специй, кроме имбиря и куркумы.
В общей сложности, питание при артритах соответствует стандартной диете (общий вариант) или лечебным столам по Певзнеру № 15, 10, 6, которые назначаются при разных видах артритов. Энергетическая ценность рациона составляет 2170-2400 килокалорий в сутки, а содержание питательных веществ соответствует следующей схеме:
- белки — 85-90г, из них 45-50г белков животного происхождения;
- жиры – 70-80г, из них 25-30г жиров растительного происхождения;
- углеводы — 300-330г, из них не более 30-40г сложных сахаров.
При избыточной массе тела показана гипокалорийная диета, энергетическая ценность которой равна 1340-1550 килокалорий в сутки.
Лечение артрита
Чем раньше побеспокоиться о лечении, тем весомее будет польза. Первые стадии артрита уже поражают суставы, и процесс при правильном лечении замедлить вполне реализуемо. Разработаны специальные упражнения ЛФК, их назначают в период улучшения, чтобы мышцы развивали гибкость. Также прописывают эффективные медикаментозные препараты.
Лечение артрита зависит от стадии и формы заболевания. Поэтому при первых признаках обязательно обращайтесь к специалисту и не занимайтесь самолечением.
Как лечить артрит без лекарств?
Уменьшение нагрузок на больные сочленения:
- подбор ортопедической обуви с удобной подошвой;
- снижение массы тела;
- использование наколенников, супинаторов, трости при ходьбе;
- комплекс лечебно-оздоровительной физкультуры, который можно выполнять в разных исходных положениях и в воде.
Гимнастика не должна причинять дискомфорта и вызывать болевых ощущений. Приседания и упражнения при согнутых коленях должны быть исключены. Рекомендуется посещение бассейна.
Физиотерапевтические процедуры:
- лечение теплом;
- магнитотерапия для суставов;
- ультразвук;
- массаж;
- водолечение;
- иглорефлексотерапия;
- лазеротерапия;
- электроимпульсная стимуляция мышц.
Для назначения любых физиотерапевтических процедур у пациента должны отсутствовать противопоказания. Больной должен навсегда избавиться от вредных привычек и употребления кофе в больших количествах.
Диагноз ЮИА
Так как точная причина ЮИА неизвестна, ни один метод исследования не может обнаружить болезнь. Врачу приходиться проводить многоступенчатые диагностические меры, которые включают:
Анализ особенностей и продолжительность симптомов — отек суставов или боль должны быть стабильны в течение 6 недель.
Анализ семейного анамнеза — хотя и редко, но если близкие члены семьи страдают артритом, это повышает риск его развития.
Лабораторные анализы — анализ крови на вещества, связанные с аутоиммунными проблемами; в том числе антитела. Другой тест, называемый СОЭ, анализирует, насколько быстро кровяные клетки оседают на дно пробирки, и помогает определить присутствие воспаления. Анализы крови также используются для исключения других сходных заболеваний, таких как болезнь Лайма, волчанка или некоторые формы рака.
Ультразвуковое исследование суставов — выявление ультразвуковых признаков артрита;
Проведение рентгенографии — используется для выявления аномалий костных или мягких тканей.
Симптомы гнойного артрита
Очень важно знать все проявления пиогенного артрита, так как от своевременности обращения за медицинской помощью зависит не только здоровье, но и жизнь больного.
Первые признаки
Острый гнойный артрит в большинстве случаев начинается внезапно, с высокой температуры тела, озноба, головной боли, недомогания. Одновременно появляется покраснение (гиперемия) и отек околосуставных тканей над пораженным суставом, сопровождающиеся сильными болями. Поражается обычно один сустав, чаще всего тазобедренный или коленный.
Подострое начало заболевания также встречается, но реже. Температура тела при этом нормальная или субфебрильная (слегка повышенная), из общих нарушений может беспокоить слабость и недомогание. Суставы отекают незначительно, но болевой синдром присутствует всегда. Особенно трудно заметить воспаление в тазобедренных и крестцово-подвздошных суставах. Часто процесс вначале носит асептический характер и только потом у же появляются явные симптомы нагноения.
Множественное поражение суставов встречается при наличии у больного хронического артрита, в первую очередь – ревматоидного (РА). Первичные проявления пиогенного артрита редко бывают выражены, так как больные принимают противовоспалительные препараты. У таких пациентов нагноения редко выявляются на ранних стадиях.
Все это признаки могут появиться после эндопротезирования – замены разрушенного сустава на искусственный. Нагноение может развиваться в первые 3 месяца после операции или в более поздний период при попадании инфекции в суставную полость с поверхности кожи или с током крови из отдаленных очагов.
Явные симптомы
Начавшийся пиогенный артрит самостоятельно не пройдет, он будет прогрессировать. Нарастают, как общие симптомы (лихорадка, интоксикация), так и местные: болевой синдром, покраснение и отечность над воспаленным суставом. Больной не может пошевелить конечностью и принимает вынужденное положение, позволяющее ему хоть как-то уменьшить боль. Если в этот период ему не будет оказана медицинская помощь, начнутся тяжелые осложнения.
У детей чаще всего поражаются тазобедренные суставы. Иногда артрит протекает остро, с выраженными общими и местными симптомами. Но достаточно часто ребенок просто ощущает боль в конечности при движении. Большой объем мягких тканей над тазобедренным суставом не позволяет сразу увидеть признаки воспаления.
Часто гнойный артрит проявляется только болью в конечности при движении
Когда обращаться к врачу
Гнойный артрит – это тяжелое, опасное для жизни заболевание, поэтому к врачу следует обращаться при появлении следующих симптомов:
- резкое повышение температуры тела в сочетании с покраснением, отеком и болями в области сустава;
- воспаление сустава после перенесенной травмы, даже незначительной; особенно, если процесс сначала имеет невыраженный характер (асептическое воспаление), а через некоторое время резко повышается температура, суставы опухают, появляется невыносимая боль (признаки нагноения);
- небольшое повышение или нормальная температура, усиление болей и воспаления в одном или нескольких суставах у больных хроническим артритом, особенно, РА;
- появление у ребенка непонятных, иногда не очень сильных болей в суставе при движении при отсутствии лихорадки и общих нарушений.
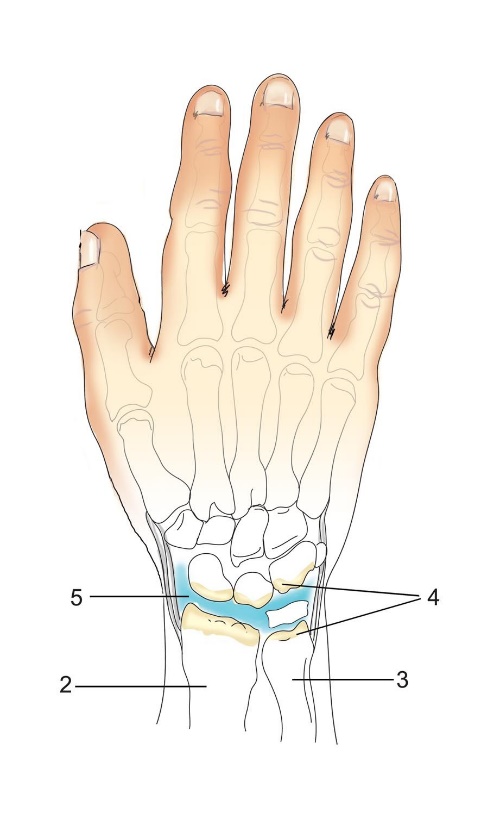
Виды
Артрит делится, по локализации:
- моноартрит – заболевание артритом одного сустава;
- олигоартрит (две или три пораженных области);
- полиартрит – заболевание артритом больше 3 суставов.
По характеру происходящих изменений артриты делят на:
- воспалительные, для которых характерно наличие воспаления,
- дегенеративные, когда происходит сначала нарушение питания хряща, дистрофия, изменение внешнего вида пораженного сустава с последующей его деформацией.
Артрит может быть острым и хроническим:
- Острый артрит развивается стремительно, сопровождаясь резкой болью и воспалением в тканях, что проходят через 2-3 дня.
- Хронический артрит прогрессирует постепенно, медленно переходя в серьезное заболевание.
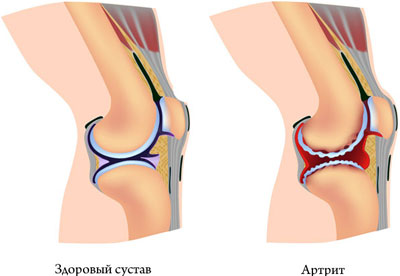
По причине происхождения заболевания:
- Инфекционный или гнойный артрит. Проявляется под воздействием определенной инфекции.
- Ревматоидный артрит. Формируется вследствие преобладания инфекционно-аллергических заболеваний. Этот вид является более опасным, нежели первый, так как зачастую перетекает в хроническое воспаление. Если ревматоидный артрит не лечить, то больной может столкнуться с проблемами сложности ходьбы.
- Ювенильный ревматоидный артрит. Этот вид преимущественно встречается у детей в возрасте до 16 лет. К сожалению, этиология заболевания является неизученной до настоящего времени, но имеет серьёзные последствия: трудности при ходьбе и инвалидизация детей.
- Реактивный. Реактивный артрит проявляется в основном вследствие изменения иммунитета у людей, имеющих наследственное расположение к недостаточной утилизации комплексов антиген. Реактивный артрит иногда становится последствием многих инфекций. Чаще всего он является следствием перенесенного энтероколита.
- Подагрический артрит. Поражается обычно один сустав, приступ боли развивается обычно ночью или в ранние утренние часы, при отсутствии лечения приступы повторяются чаще и длятся дольше, в крови повышен уровень мочевой кислоты.
- Остеоартрит. Суставы выходят из строя в течение нескольких лет. Характерный признак – хруст в пальцах рук или ног. Опасно тем, что может поразить позвоночник. Могут начинать отекать и болеть.
- Травматический. Проявляется при наличии открытых и закрытых травм суставов и в случае регулярно возникающих легких травм.
- Ревматизм – это хроническое заболевание соединительной ткани с преимущественным поражением сердца и суставов. Его этиология также не выяснена, как и причины развития ревматоидного артрита;
- Артроз — форма артрита, при которой поражаются сугубо суставы, и околосуставные ткани, не задевая при этом другие органы.
Методы диагностики ювенильного ревматоидного артрита
Ювенильный ревматоидный артрит является клиническим диагнозом, т.е. это заболевание диагностируется на основании обнаружения характерных признаков в истории развития заболевания и результатах осмотра. Не существует лабораторных методов, с помощью которых можно однозначно установить диагноз ювенильного ревматоидного артрита, более того, все лабораторные показатели могут быть нормальными у ребенка с этим заболеванием. Лабораторное обследование позволяет исключить другие заболевания в качестве причины развития артрита и оценить степень внесуставных проявлений ювенильного ревматоидного артрита.
Инструментальная диагностика
В типичных случаях требуется проведение визуализирующих методов обследования (рентген, УЗИ, компьютерная томография, МРТ) пораженного сустава.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечение ювенильного артрита
Лечение ювенильного ревматоидного артрита комплексное, назначаются индивидуально подобранные лекарственные препараты и методы лечения:
- режим, диета;
- курсы лечебной физкультуры (ЛФК) и массажа;
- ортопедическая коррекция;
- медикаментозная терапия;
- народная медицина;
- физиотерапевтические процедуры;
- хирургическое лечение.
Двигательная активность и питание
В период обострения ювенильного ревматоидного артрита движения становятся ограниченными, но постепенно, по мере улучшения состояния ребенка, двигательная активность увеличивается. Назначаются курсы ЛФК, благоприятно воздействуют пешие прогулки, плавание, езда на велосипеде. Для предупреждения атрофии мышц врач дает рекомендации проводить курсы массажа.
Полноценное питание – основа правильного обмена веществ
Очень важно, чтобы в рационе ребенка было много молочных продуктов как источника кальция, а также продуктов, богатых витамином D для профилактики остеопороза
Ортопедическая коррекция
Для предупреждения деформации конечностей пациентам назначают ношение ортезов – приспособлений, удерживающих сустав в нужном положении. Ортезы носят по нескольку часов в день, снимая во время сеансов ЛФК и других видов двигательной активности.
Лечение ювенильного артрита
Медикаментозная терапия
Для уменьшения воспаления и боли в период обострения ювенильного артрита назначают нестероидные противовоспалительные препараты (НПВП – Нурофен, Нимесулид), которые снимают воспаление и боль. Если лекарства из группы НПВП не помогают, а воспаление и боли очень сильные, назначают глюкокортикоидные средства (ГКС — Бетаметазон). Их вводят в виде инъекций, капельниц, внутрисуставно. Эти препараты быстро снимают воспаление и боль, но дают много побочных эффектов, поэтому их назначают короткими курсами, а также стараются не назначать детям до 5 лет из-за риска подавления роста.
Следующая группа препаратов – иммунодепрессанты, назначается для подавления чрезмерной активности иммунитета. С этой целью применяют Метотрексат, Сульфасалазин, Лефлуномид, а также их комбинации. Эти препараты достаточно токсичны, поэтому лечение проводится под контролем лабораторных исследований крови.
В последние годы появились препараты нового вида, получившие название биологических агентов (Инфликсимаб, Ритуксимаб). В состав этих лекарств входят антитела, цитокины и другие активные вещества, оказывающие регулирующее действие на иммунную систему детского организма.
Народные средства
К народным средствам следует подходить с осторожностью, большинство из них имеют растительное происхождение и часто вызывают аллергические реакции. Для больных детей с повышенной активностью иммунной системы это нежелательно
Иногда врачи вводят народные средства в состав медикаментозной терапии с целью снижения степени лекарственной нагрузки.
Физиотерапевтические процедуры
Курсы физиотерапевтических процедур назначают для быстрого устранения воспаления и боли. Это электрофорез с лекарствами из групп НПВП и ГКС, ультрафиолетовое облучение, магнито- и лазеротерапия и др.
Хирургические операции
При запущенных формах ЮРА проводятся операции эндопротезирования (замены сустава на искусственный) и частичного иссечения чрезмерно разросшейся суставной капсулы.
Диета при ювенильном артрите у детей
В период прохождения лечебного курса пациенту рекомендуется полезный рацион, состоящий из кисломолочных продуктов, овощей и фруктов. Также в повседневное меню следует добавить пищу растительного происхождения с большим содержанием жиров.
Что следует исключить в процессе лечения:
нельзя долго пребывать на открытом солнце;
очень важно избегать переохлаждения;
ребёнок должен снизить до минимума двигательную активность;
из рациона лучше исключить или ограничить в употреблении продукты с большим содержанием жиров, углеводов, соли и белков;
также не следуют принимать сладкую пищу и напитки.
При соблюдении рекомендаций лечащего доктора шансы на успешное выздоровление существенно увеличиваются.
По каким симптомам распознать?
Заболевание относится к суставной форме ревматоидного артрита, поэтому болезнь прогрессирует медленно, но неуклонно.
Для нее нехарактерны такие внесуставные проявления, как лихорадка, критические показатели температуры тела, стремительная потеря веса.
Болезнь проявляется через симптомы:
- Скованность суставов, продолжительность которой нарастает месяц от месяца, пока ограничение амплитуды движений и постепенное уменьшение двигательной активности не заканчивается в итоге анкилозами (обездвиживанием суставов).
- При единичных поражениях на фоне здоровых тканей пораженный сустав выглядит намного больше. Его форма становится неровной, кожа на ощупь в месте поражения – горячая, красная. Мягкие ткани сильно отекают и становятся болезненными на ощупь.
- Боли, которые в начале болезни были периодическими, становятся постоянными. Суставы болят и днем, и ночью, болевой синдром нарастает к 4-5 часам утра и терпеть его невыносимо. Чтобы уменьшить страдания ребенка, родители дают ему обезболивающие препараты.
В результате диагностических мероприятий ревматоидный артрит может и не подтвердиться, но эти признаки уже сигнализируют о неполадках в организме подростка.
Профилактика и прогноз
Прогноз ювенильного артрита при разумном и своевременном лечении благоприятен, однако даже после комплексного курса пациенту необходимо продолжить длительное реабилитационное восстановление. На протяжении дальнейшей жизни эта болезнь может часто напоминать о себе неприятными симптомами. Чтобы снизить риски рецидивов, выздоравливающему ребёнку необходимо соблюдать все профилактические рекомендации лечащего доктора.
Профилактика ювенильного артрита:
- избегать переохлаждения и перегрева на солнце;
- по возможности избегать контактов с инфицированными людьми;
- не менять климатическую зону проживания;
- отказаться от вакцинации;
- вести здоровый образ жизни;
- в приоритет поставить лечебную физкультуру и полезный рацион;
- нельзя принимать стимулирующие препараты для иммунной системы.
Соблюдая все назначения доктора, пациент сможет быстро восстановиться после болезни и навсегда избавиться от мучительных симптомов, доводящих человека до инвалидности.
Диагностика
Помимо характерной клинической симптоматики, которая должна наблюдаться не менее трех месяцев подряд, характерны следующие изменения по данным лабораторных и инструментальных методов исследования:
- ОАК: выраженный лейкоцитоз с нейтрофильным сдвигом влево, значительное повышение СОЭ, гипохромная анемия, тромбоцитоз.
- Иммунный статус: повышение уровня СРБ, IgM и IgG в сыворотке крови.
- ЭКГ: признаки перегрузки отделов сердца и нарушения коронарного кровообращения
- УЗИ органов брюшной полости: гепатоспленомегалия, паренхиматозные изменения.
- ЭхоКГ: дилатация ЛЖ, снижение фракции выброса ЛЖ, недостаточность митрального, трехстворчатого клапанов, экссудативный перикардит.
- Рентгенография суставов: околосуставной остеопороз, периостальная костная пролиферация.
Методы лечения
Изучение ювенильного идиопатического артрита еще ведется, методики для лечения нет. При проведении терапии перед врачом стоят задачи:
- Купирование разрушительных процессов в суставах, других органах;
- Минимизация осложнений;
- Возврат ребенка к нормальной жизни в кругу сверстников.
Препараты, используемые в лечении, направлены на снижение болевых ощущений, воспалительных процессов в суставе. Лечение помогает нормализовать, увеличить подвижность суставов. Иногда при комплексной терапии в лечение внедряются мероприятия, процедуры, предупреждающие деформацию в поврежденных суставах, их разрушение.
Чтобы лечение было эффективным, участвует группа специалистов различных направлений: офтальмолог, хирург, ортопед, физиотерапевт, ревматолог.
Ребёнок у врача
Иногда для лечения артрита единственный вариант – хирургическое вмешательство. В таких случаях используются для замены специальные протезы, способные выполнять функции суставов. Благодаря хирургическим методикам, оборудованию можно восстановить внешний вид, подвижность стопы, колена.
Общее описание
Юношеский артрит с системным началом (ЮАС) (МКБ-10: М08.2) является одной из разновидностей (примерно пятая часть) ювенильного артрита, но выделяется среди них более неблагоприятным прогнозом. Данная форма заболевания характеризуется множественными внесуставными поражениями и в половине случаев приводит к инвалидизации, а без адекватного лечения может закончиться летально. ЮАС поражает детей в возрасте младше 16 лет, им с одинаковой частотой болеют лица мужского и женского пола. Примерно девять детей из 100 тысяч страдают этим заболеванием.
Причина заболевания доподлинно не известна. Однако замечено, что дебют заболевания провоцируется рядом возбудителей инфекционных болезней, травмированием сустава, психоэмоциональным стрессовым воздействием, а также может быть детерминирован генетически. СЮА считается особой формой ювенильного артрита, потому что в отличие от него является аутовоспалительным заболеванием, при котором активируется врожденный иммунитет, а главными эффекторными клетками являются моноциты и нейтрофилы, а не лимфоциты. Именно высокие уровни белков S100, продуцируемых этими клетками, отличают СЮА от других заболеваний, протекающих с лихорадочным синдромом. При СЮА период ремиссии может продолжаться несколько лет, но в большинстве случаев течение заболевания заканчивается формированием функциональной суставной недостаточности.
Диагностические методы исследования
При выявлении характерных для данного заболевания симптомов больному ребёнку необходим незамедлительный осмотр опытного специалиста. Первичный осмотр совершает участковый педиатр, который направит больного пациента к профильному доктору. Лечением ювенильного артрита занимается врач-ревматолог, также может потребоваться консультация иммунолога и ортопеда.
После сбора анамнеза и пальпационного осмотра специалист направляет пациента на диагностику:
- лабораторные анализы;
- сдача крови на обнаружение бактериальной инфекции в организме;
- забор образцов синовиальной жидкости и ткани (проводит хирург-ортопед);
- рентгенография, КТ, МРТ;
- для определения вероятных изменений в структуре суставной ткани выполняется сканирование;
- тестирование на наличие антинуклеарных антител.
На основе полученных результатов специалист сможет подобрать оптимальный курс лечения, направленный на устранение опасной болезни, вызывающей необратимые процессы. Методика терапевтических назначений определяется на основе:
- индивидуального состояния организма;
- возраста ребёнка;
- стадии заболевания и степени её развития;
- при наличии осложнений или сопутствующих болезней в курс назначений вводят дополнительные препараты.
Причины патологии
Ученые предполагают, что развитие ювенильного идиопатического артрита происходит в результате сочетания определенных внутренних и внешних неблагоприятных факторов. Одно из условий возникновение патологии — повышенная чувствительность организма к их воздействию. То есть ювенильный артрит поражает суставы ребенка из-за определенной предрасположенности к его развитию. В большинстве случаев заболевание провоцируют остро протекающие инфекции, причиной которых стало проникновение в организм возбудителей:
- парвовирусы B19;
- вирусы Эпштейна-Барра;
- ретровирусы.
Толчком к развитию патологического процесса могут стать тяжелые травмы, длительное переохлаждение, сильное ультрафиолетовое облучение. Стимулировать возникновение артрита способны особые коллагеновые белки. Установлена артритогенная активность олигомерных матриксных хрящевых протеинов, а также протеогликанов. Выявлена и генетическая предрасположенность к развитию ревматического заболевания. Ведущее звено патогенеза — нарушение функционирования иммунной системы, провоцирующее аутоиммунные процессы. Она начинает вырабатывать определенные антигены под воздействием неблагоприятных факторов. Их встраивание в иммунные комплексы, циркулирующие в системном кровотоке, и становятся причиной негативных реакций:
- поражения синовиальных оболочек;
- разрушения внутреннего слоя кровеносных сосудов;
- развития негнойного хронического воспалительного процесса.
В результате такого комплексного негативного воздействия суставы начинают постепенно разрушаться. В их полости образуются микроворсинки, накапливается экссудат, разрастается грануляционная ткань. На поверхности хрящей образуются эрозии, что делает невозможным плавное смещение структур относительно друг друга. Рентгенологические снимки отображают сужение суставных щелей, а КТ — атрофию мышечных волокон. Часто происходят вывихи и подвывихи, ограничиваются движения в сочленениях.
Прогнозы и профилактика ювенильного артрита
Более 50% официально зарегистрированных случаев поддаются успешному лечению. Стойкой ремиссии можно добиться на период до 10 лет. Однако, несмотря на столь положительные прогнозы, треть пациентов получают инвалидность.
Чтобы исключить вероятность наступления необратимых последствий, важно исключить факторы, способные спровоцировать усугубления ситуации. Среди них:
- исключение вероятности переохлаждения, дозирование пребывания под солнечными лучами;
- соблюдение личной гигиены, предотвращение вероятности контакта с потенциальными носителями вирусов и инфекций;
- максимальное соблюдении техники безопасности, в целях исключения вероятности получения травмы во время занятий спортом;
- соблюдение основ диетического питания, обогащение рациона кальцием и фосфором.