Кожная аллергия
Содержание:
- Диагностика и лечение
- Классификация осложнений лекарственной аллергии
- Расширенный анализ крови на аллергию
- Что такое аллергия
- Принципы лекарственной токсичности
- Причины увеличения количества пациентов с аллергией
- Последствия и осложнения
- Кожные пробы
- Лечение и виды препаратов
- Проявление аллергических реакций
- Аллергическая реакция на прививку
- К острым аллергическим заболеваниям относят:
- Клиническая картина
- Токсикодермия
Диагностика и лечение
Симптомы сезонной аллергии схожи с признаками вирусных заболеваний, что весьма осложняет своевременное диагностирование. Прежде чем заниматься самолечением, необходимо сдать ряд анализов для подтверждения диагноза:
- общий анализ крови для определения специфического иммуноглобулина;
- кожные пробы в виде специальных засечек, в область которых наносят химическое вещество с аллергенами.
Определение конкретного раздражителя позволяет определить адекватные методы лечения и профилактики заболевания.
Существует четыре направления лечения поллиноза:
1. Медикаментозная терапия
Использование антигистаминных и сосудосуживающих препаратов, а также глюкокортикостеридов с целью устранения симптомов аллергии.
Антигистамины являются ключевым средством лечения, так как эффективно снимают отеки, признаки ринита и конъюнктивита. Из-за влияния на ЦНС, препараты вызывают сонливость, вялость, аритмию и головокружение. Усиление данных признаков наблюдается у детей.
Заложенность носа снимают сосудосуживающие средства, однако они могут повлечь за собой побочные эффекты в виде , учащения сердцебиения, раздражительности, кожной сыпи, и вызвать привыкание.
При ярко выраженных симптомах сезонной аллергии рекомендуется использование глюкокорктикостероидов, которые останавливают действие медиаторов воспаления и выработку катионного протеина, а также улучшают проницаемость сосудов.
2. Специфическая иммунотерапия
Пациенту вводят небольшую дозу аллергена с помощью подкожной инъекции или местных препаратов для носа и подъязычной области, в ходе чего происходит постепенное привыкание организма. Иммунитет подстраивается под раздражитель и перестает на него реагировать. Лечение может продлиться несколько лет.
Выраженный результат иммунотерапии сопровождается побочными эффектами в виде покраснения отеков слизистой носа и зуда.
3. Элиминационная терапия
Методика подразумевает купирование действия аллергенов на организм
Важно исключить контакт с растениями, которые вызывают аллергию, и если это невозможно отправляться в цветущий период туда, где оно в данный момент отсутствует
Кроме того при сезонном риноконъюктивите необходимо:
- держать закрытыми окна в квартире;
- пользоваться воздухоочистителями и кондиционерами;
- меньше времени пребывать на улице в сухую жаркую погоду;
- избегать воздействия других аллергенов.
4. Диета
При любом методе лечения поллиноза пациент должен соблюдать диету. Особое питание во время заболевания предотвращает риск осложнений, кроме того, неподходящие продукты способны усилить симптомы.
При аллергическом воздействии дикорастущих растений необходимо исключить прием в пищу:
- дыни;
- подсолнечного масла и семян;
- майонеза;
- арбуза;
- растительного масла;
- баклажана;
- кабачка;
- горчицы;
- зелени;
- пряностей.
Аккуратно: цитрусы, морковь, банан, мед, чеснок.
Если аллергены пыльца березовая, ольховая, яблони и лещины, то под запретом:
- морковь;
- укроп;
- орехи;
- петрушка;
- сельдерей;
- плоды с косточками;
- маслины.
- Непереносимость злаков предполагает отсутствие в питании:
- хмельных напитков;
- кофе;
- выпечки;
- копченостей;
- крупяных и зерновых продуктов;
- ягод клубники;
- ананаса;
- цитрусов.
Классификация осложнений лекарственной аллергии
Существуют осложнения, не обусловленные и обусловленные действием лекарственных средств.
К осложнениям, не обусловленным действием лекарственных препаратов, относят психогенные и нейрогенные реакции, выражением которых является тревожность, сонливость, тошнота. В ряде случаев за осложнения медикаментозного лечения могут быть приняты признаки проявления болезни.
Осложнения, обусловленные действием лекарственных средств, могут быть как не связаны с измененной чувствительностью к медикаментам, так и связаны с ней.
При осложнениях без изменения чувствительности к лекарственным препаратам отрицательное воздействие возникает при высокой дозировке лекарственного препарата. Часто встречается первичное побочное действие, которое обусловлено самим лечением, а точнее прямым воздействием препарата на органы. Существует также вторичная лекарственная аллергия, которая представляет собой осложнение медикаментозного лечения. Взаимодействие препаратов может служить причиной изменения их воздействий.
При осложнениях, связанных с измененной чувствительностью к лекарственным средствам, возникает непереносимость препарата даже при употреблении его в малых дозах. Встречается идиосинкразия, которая представляет собой качественно измененную реакцию на медикамент. Она может быть сходна с лекарственной аллергией, но обусловлена другими механизмами. Аллергические реакции всегда опосредованы иммунными механизмами.
Расширенный анализ крови на аллергию
При углубленном анализе крови на аллергию, включающем учет IgE- независимых реакций, в лаборатории дополнительно используют методы выявления IgE и IgG антител, находящихся в связанном с лейкоцитами состоянии, а также исследуют активацию клеток (лимфоцитов и др.) in vitro. При выполнении соответствующих тестов: теста дегрануляции базофилов (ТДБ), реакции повреждения гранулоцитов (РПГ), показателя повреждения нейтрофилов (ППН), реакции выброса миелоперокидазы (РВМ), реакции бласттрансформации лимфоцитов (РБТЛ), повышения экспрессии рецепторов активации на аллерген — необходимо учитывать ряд факторов, влияющих на результат теста (вследствие чего он может быть как ложноотрицательным, так и ложноположительным). К ним относятся:
- наличие эозинофилии, лейкопении или лейкоцитоза у пациента;
- системная аллергическая реакция при наличии контакта с аллергеном до или во время сдачи анализа;
- медикаментозная терапия мембран-стабилизирующими, антигистаминными и глюкокортикостероидными препаратами;
- развитие аллергии по местному механизму, когда сенсибилизированные клетки могут не находится в кровотоке;
- реакция сенсибилизированных лимфоцитов на аллерген зависит от вида аллергена, поэтому спектр цитокинов и экспрессируемых молекул активации может быть отличным от выбранного для диагностики.
Диагностика аллергии с помощью кожных и провокационных тестов проводится в специализированных аллергологических кабинетах (не в лабораториях) под контролем врача-аллерголога и требует согласия пациента. Врач проводит выбор тестируемых аллергенов, оценивает наличие противопоказаний и выполняет учет результатов. Как и в случае лабораторных анализов, при кожных пробах решающее значение имеют качество реагентов и методика выполнения. Наиболее стандартизованным методом считается прик-тест (проба уколом). Однако результаты кожных тестов также не всегда совпадают с данными анамнеза и клинической картиной. Ложноотрицательные кожные пробы на аллергены наблюдаются у 15-25% взрослых и до 30% детей, больных бронхиальной астмой. При постановке кожных проб с аллергеном домашней пыли у больных ревматоидным артритом (не аллергиков), они были положительными у 20% больных. Причины этого, кроме неправильной техники постановки проб, могут быть следующие:
- физиологические особенности кожных покровов и слизистых;
- период после аллергической реакции или острый период во время проведения пробы;
- медикаментозная терапия препаратами тормозящими аллергические реакции: антигистаминными, мембрано-стабилизирующими, антидепресантами,
кортикостероидами и др.; - прием лекарств, пищевых продуктов, которые являются либераторами (стимуляторами) гистамина, серотонина и других медиаторов аллергии;
- заболевания кожи различной этиологии и высокий кожный дермографизм;
- псевдоаллергические реакции.
Важной причиной, из-за которой иногда наблюдается расхождение данных аллергологического анамнеза, клинической симптоматики и анализов на аллергию,
является возможность перекрестных реакций на аллергены. Причем многие из них относятся к перекрестным реакциям между аллергенами неродственного вида
Это происходит из-за наличия в молекулах разных аллергенов гомологичных (сходных) структур (эпитопов), что приводит к ложноположительным реакциям (анализам) на аллерген, с которым у пациента не было контакта ранее и/или к которому у него нет состояния аллергии. Например, один из аллергенов березы, профилин, обнаружен также в пыльце ольхи, орешника, дуба, подсолнуха, в сельдерее, яблоке, персике, дыне, груше, черешне, сое, арахисе, латексе и др.; а один из аллергенов клещей домашней пыли — тропомиозин, имеется в креветках, таракане, кальмаре и др.
Вышеперечисленные факты указывают на ряд важных проблем при назначении и выполнении анализов на аллергены. Это обуславливает повышенные требования к лабораториям, проводящим подобные анализы, а также непременное участие врача аллерголога в назначении и интерпретации анализа.
Что такое аллергия
Говоря сухим языком врачей, аллергия — патологическая реакция иммунной системы, связанная с повышенной чувствительностью к некоторым веществам — аллергенам. Однако, чтобы у вас появилась аллергия, недостаточно съесть какой-то новый фрукт или потереться щекой о кошку. Необходима сенсибилизация — повышение чувствительности организма к какому-либо веществу, которое впоследствии и будет аллергеном. 1
Аллергены подразделяются на два типа. Если они попадают в организм снаружи, то их называют экзоаллергенами (от греческого ἔζω (экзо) — извне, снаружи). Если же аллергены возникают внутри организма, то их именуют эндоаллергенами (греч. ἔνδον (эндо) — изнутри, внутри) или аутоаллергенами (от греческого αὐτόζ — сам). Например, такая аллергия часто развивается на белки, выделяемые организмом при ревматическом процессе.1, 2
Принципы лекарственной токсичности
На вероятность неблагоприятной и, в частности, токсической реакции могут влиять различные факторы. Органы, наиболее восприимчивые к неблагоприятным реакциям типа А — это обычно органы, подверженные наибольшему воздействию или концентрации препарата. Таким образом, наиболее уязвимы для системных препаратов органы с наибольшим кровотоком и органы, способные концентрировать препараты, такие как печень и почки.
Высоко метаболически активные органы также могут проявлять токсичные эффекты по двум причинам:
- Такие органы зависят от присутствия энергии, и все, что ухудшает поступление энергии (включая кровоток), может привести к нарушению.
- В случае, когда метаболическая активность включает в себя метаболизм соединений, производство потенциально реактивных метаболитов может повысить вероятность цитотоксичности, если эти метаболиты будут взаимодействовать с клеточными структурами.
Органы, наиболее уязвимые к повреждению реакциями типа В — это обычно органы, содержащие ткани, действующие в качестве гаптенов для лекарственной аллергии (например, кожа, кровеобразующие блоки), или ткани, которые фильтруют и улавливают иммунные комплексы (например, клубочки и суставы). Органы, содержащие большое число тучных клеток, также могут проявлять иммунообусловленные реакции (т.е. «шоковые» органы, см. «Аллергические реакции»). Не все неблагоприятные реакции являются клинически значимыми. Иногда реакции не могут быть обнаружены, если их не искать активно. Например, клинические лабораторные исследования могут обнаружить вызванную лекарственными препаратами гепатотоксичность (например, увеличение активности аланиновой трансферазы сыворотки), которая не проявляет клинических симптомов. Многие препараты могут непосредственно вмешиваться или косвенно влиять на клинические лабораторные исследования, включая исследование эндокринной функции. При подозрении на неблагоприятную реакцию на препарат невозможно переоценить значение сообщения о ней (или подозрении на нее) (см. далее). Предрасположенность органа к лекарственной токсичности может изменяться в течение суток, например аминогликозиды и цисплатин (To 2000) проявляют повышение нефротоксичности у людей при введении вечером по сравнению с утром. В отношении аминогликозидов безопасность утром относилась отчасти за счет увеличения уровня гломерулярной фильтрации, которая происходит утром; повышение чувствительности к воспалению, вызванному интерлейкином-6, предполагалось в отношении цисплантина.
Два механизма, которыми лекарственные препараты могут вызывать смерть клеток, представляют собой апоптоз и некроз, каждый из которых обладает четкими морфологическими и биохимическими характеристиками.
Апоптоз представляет собой активный процесс, который характеризуется сжатием клетки, конденсацией ядра и цитоплазмы, хроматической фрагментацией и фагоцитозом.
В противоположность этому некроз представляет собой пассивный процесс, результатом которого является воспаление, связанное с набуханием клеток и органелл, разрывом мембраны плазмы и вытеканием клеточного содержимого во внеклеточную среду.
Так как апоптоз является активным процессом, необходимо поддержание достаточной внутриклеточной энергии; снижение АТФ может вызывать переход апоптического процесса в некротический. Не удивительно, что митохондрии играют роль в апоптозе. Некоторые токсические вещества могут оказывать свое действие, нарушая функцию митохондрий и таким образом, производство АТФ.
Причины увеличения количества пациентов с аллергией
Рост заболеваемости аллергией особо заметен в последние несколько десятков лет. Выделяют две основные причины такого развития событий, о которых мы подробнее поговорим ниже – растущий уровень гигиены и усиленное использование химической продукции.
Гипотеза гигиены выдвинута британским эпидемиологом Дэвидом Стрэченом. Согласно ей, регулярное ограждение себя от возбудителей инфекций путем чрезмерного соблюдения гигиенических принципов предотвращает взаимодействие с антигенами, которые должны «натренировать» иммунную систему.
Иммунная система запрограммирована реагировать на угрозы извне, и ими в отсутствие реальных патогенных возбудителей становятся безобидные вещества из пищи или воздуха. Теория в частности подтверждает тот факт, почему в многодетных семьях аллергии возникают реже, чем в семьях с одним ребенком.
Она имеет подтверждения:
- иммунологические патологии чаще встречаются в развитых странах;
- после переселения в страны с высоким уровнем жизни частота появления подобных заболеваний у эмигрантов возрастает с количеством прожитых там лет;
- количество иммунологических расстройств в любой стране возрастает с ростом благосостояния;
- при приеме антибиотиков в первые месяцы жизни вероятность заболеваемости астмой и аллергией в будущем повышается.
Гипотеза не подтверждена и не опровергнута на 100%. Исследования в этой области продолжаются.
Гипотеза растущего использования товаров химпромышленности указывает на то, что химические продукты нарушают функции эндокринной и нервной системы. У этого принципа есть доказательства и опровержения. Не все люди в одинаковой степени подвергаются воздействию этого фактора. Внезапное появление аллергии никак не связано с состоянием здоровья человека.
Последствия и осложнения
Кроме симптомов, которые значительно ухудшают нашу жизнь, аллергия опасна множеством последствий. Так, например, на её фоне нередко развивается экзема, бронхиальная астма, атопические заболевания кожи. Кроме того, аллергия является фоном для развития других патологий, которые могут затронуть практически все органы и системы.
На фоне аллергии тяжелее протекают прочие соматические и инфекционные заболевания. К тому же, их сложнее диагностировать, поскольку их проявления часто накладываются на проявления аллергии, и, в итоге, врачам достаточно затруднительно назначить лекарственную терапию так, чтобы не вызвать на нее аллергическую реакцию.
Кожные пробы
Кожные пробы (скарификационный метод) – это один из самых быстрых и точных способов определения аллергическое реакции. Такие тесты проводят в кабинете врача. Врач аллерголог-иммунолог специальным скарификатором наносит небольшие насечки на внутреннюю часть руки пациента. Такие царапины безболезненны и затрагивают исключительно наружный слой кожи. Далее врач наносит аллергены (они представлены специальным раствором) на область насечек. Подобные тесты простые и точные. Через 15-20 минут на коже появилась реакция в виде покраснения и раздражения? Значит, белок конкретного вещества иммунная система воспринимает как «угрозу».
Плюсы обследования с помощью кожной пробы – метод позволит быстро и достоверно определить аллергены в кабинете врача. За один раз теоретически можно сделать тесты до 40 аллергенов, но такое бывает крайне редко. Опытный аллерголог собирает анамнез и предполагаемый источник «опасности» определяет ещё до проведения кожной пробы, а исследование только подтверждает предварительный диагноз.
Минусы – за 10 дней до исследования нельзя принимать гистаминные средства. Причина в том, что они могут повлиять на результат кожной пробы.
Что лучше: кожная проба или анализ крови?
Врач назначит кожную пробу вместо анализа крови в том случае, если у пациента есть крапивница или иные кожные заболевания, затрудняющие расшифровку результата. Такую диагностику в большинстве случае не проводят детям младше 5 лет и старше 60 лет, а также беременным женщинам.
Лечение и виды препаратов
Как и чем лечить аллергию может решить только врач. Один и тот же тип протекает по-разному даже у людей со сходными условиями жизни.2 Но, как правило, лечение начинается с исключения влияния аллергена. А вот затем подключается медикаментозная терапия, которая поможет снизить количество гистамина в организме или заблокирует его выброс.
Лечение аллергии – это прием антигистаминных препаратов, которые назначает врач в зависимости от особенностей аллергии у конкретного пациента.
Они бывают в виде сиропов или таблеток, а также капель для носа (при респираторной аллергии) или инъекций. При тяжелом случае, врач может назначить дополнительный прием кортикостероидов — гормональных препаратов, снижающих выраженность процессов, сопровождающих аллергию.
Проявление аллергических реакций
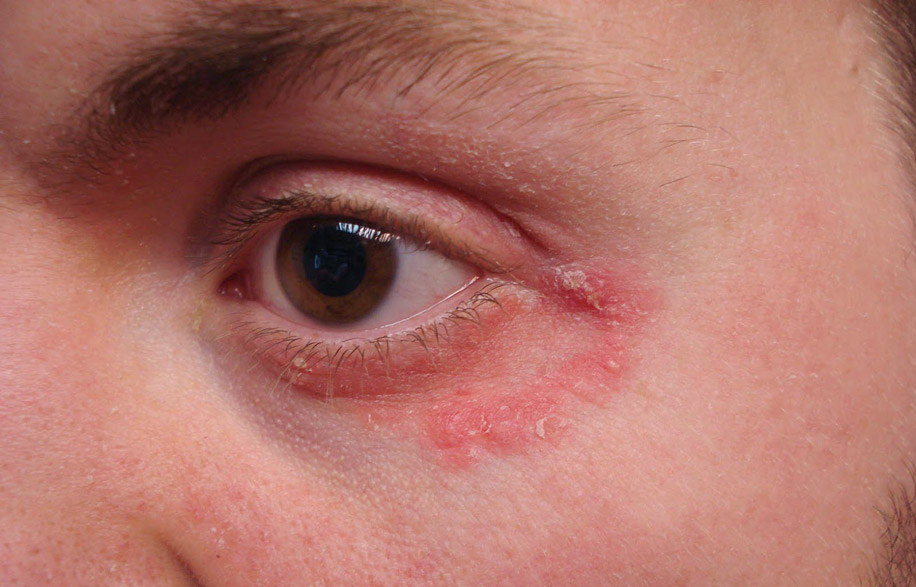
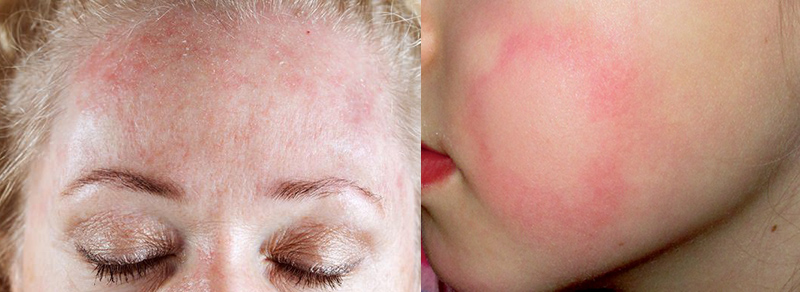
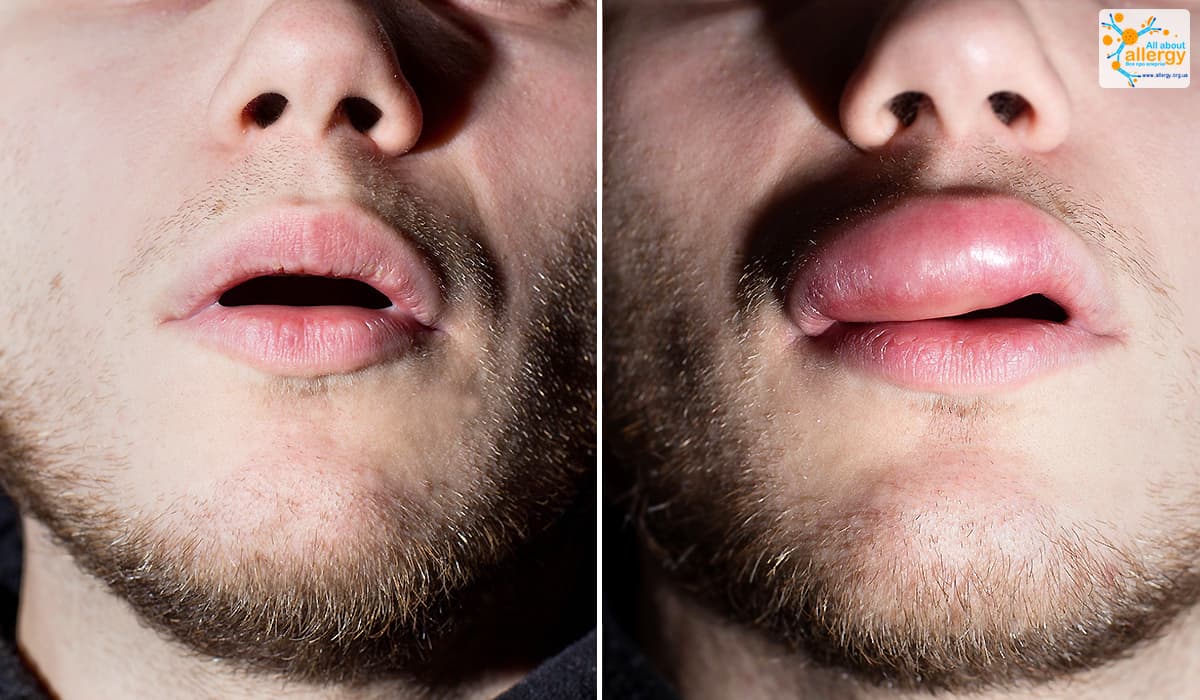
Проявление аллергических реакций может наблюдаться со стороны сердечно-сосудистой, пищеварительной и дыхательной систем, а также со стороны кожных покровов. Основными проявлениями аллергических реакций в зависимости от вида аллергии являются кожные высыпания, покраснение и болезненно-щекочущее раздражение кожи, экземы, эритемы, экзематиды, отёк и покраснение слизистой рта, нарушения в работе пищеварительной системы, такие как боли в животе, диарея, рвота, тошнота. У больного могут слезиться, может появиться свистящий кашель, насморк, хрипы в груди, может отмечаться головная боль, покраснение век. Проявления аллергии могут концентрироваться фактически на любом участке тела, включая лицо, губы и глаза. Аллергические проявления подразделяются на респираторные, пищевые и кожные. Респираторные проявления аллергических реакций поражают различные отделы дыхательного тракта. К ним относят аллергический круглогодичный и сезонный ринит (поллиноз), аллергический трахеобронхит, бронхиальную астму. Основными симптомами аллергических ринитов являются зуд и заложенность носовых ходов, частое чиханье, выделения из носа водянистой консистенции, слезотечение, общее ухудшение самочувствия. При трахеобронхите аллергического характера возникает сухой кашель, чаще в ночное время суток. Одной из наиболее тяжёлых форм респираторных аллергических реакций является бронхиальная астма, сопровождающаяся приступами удушья. Проявления пищевой аллергии могут быть довольно разнообразными. Зачастую это поражения кожных покровов, органов дыхания и желудочно-кишечного тракта, может возникать экзема и нейродермит. Наиболее часто пищевые аллергические проявления локализуются на изгибах локтей и коленей, на шее, лице и запястьях. Кожные аллергические реакции проявляются в виде крапивницы, отёка Квинке, атопического дерматита. При крапивнице появляется сыпь и отёчность определённого участка тела, которая, как правило, не вызывает зуда и проходит в течение непродолжительного времени. Отёк Квинке – крайне опасная форма проявления аллергии. Помимо кожной сыпи, возникает болезненность, отёчность и зуд, при отёке гортани наступает приступ удушья. При атопическом дерматите развивается воспаление кожных покровов, которое может сочетаться с риноконъюнктивитом, бронхиальной астмой.
Аллергическая реакция на прививку
Аллергическая реакция на прививку может проявиться в виде крапивницы, отёка Квинке, синдрома Лайела, сывороточной болезни, анафилактического шока. При гиперчувствительности к антибиотикам или яичному белку высока вероятность возникновения аллергии на прививку против ККП (кори, краснухи, паротита), при непереносимости дрожжей — на инъекцию против гепатита В. Аллергическая реакция на прививку в виде крапивницы сопровождается зудом и кожными высыпаниями, развивается, как правило, от нескольких минут до нескольких часов после введения инъекции. При синдроме Лайела на теле появляются сыпь, волдыри, кожа начинает зудеть.
Развиться такая реакция может на протяжении трёх дней после введения вакцины. При аллергической реакции на прививку через одну-две недели после её введения может развиться сывороточная болезнь, сочетающая в себе симптомы крапивницы и отёка Квинке, сопровождающаяся лихорадкой, увеличением лимфоузлов, селезёнки, суставными болями.
Сывороточная болезнь может оказывать негативное влияние на работу почек, лёгких, желудочно-кишечного тракта, нервной системы. Анафилактический шок при аллергической реакции на прививку может наступить стремительно или в течение трёх часов, и является наряду с отёком Квинке крайне опасным для жизни состоянием, сопровождающимся резким падением уровня артериального давления и приступом асфиксии. В случаях таких реакций проводится противошоковая терапия.
К острым аллергическим заболеваниям относят:
- Анафилактический шок
- Обострение (приступ) бронхиальной астмы
- Острый стеноз гортани
- Отек Квинке
- Острая крапивница
- Обострение аллергического ринита либо обострение аллергического конъюнктивита.
Чаще всего развитие той или иной аллергической реакции обусловлено воздействием:
- Ингаляционных аллергенов жилищ (домашняя и библиотечная пыль, клещ)
- Эпидермальных аллергенов (шерсть животных, прежде всего кошки)
- Пыльцевых аллергенов (пыльца различных растений)
- Пищевых аллергенов (молоко, яйцо, рыба, орехи, морепродукты)
- Лекарственных средств (антибиотики, жаропонижающие препараты, анестетики)
- Укусов насекомых (пчелы, осы).
Проявления аллергических реакций бывают очень разнообразны и, как правило, зависят от пути попадания аллергена в организм. Чаще всего поражаются кожа и дыхательные пути. Однако в патологический процесс могут вовлекаться любые органы, а также ткани организма. Аллергические реакции могут быть немедленного (когда развиваются очень быстро, бурно — в течение нескольких минут) и замедленного типа (могут развиваться в течение нескольких дней).
Начальный период любой аллергии проявляется в виде плохого самочувствия, общего недомогания, а также головной боли и озноба, тошноты, отдышки и головокружения. Довольно часто возникают кожный зуд, жжение во рту и в носу, а также заложенность носа и частое чихание.
Также аллергические реакции можно подразделить в зависимости от выраженности проявлений:
- Легкие аллергические реакции. К ним относят в первую очередь сезонный либо круглогодичный аллергический ринит, сезонный либо круглогодичный аллергический конъюнктивит, а также крапивницу.
- Средней тяжести и тяжелые аллергические реакции. Среди них необходимо выделить отек Квинке и генерализованную крапивницу, а также обострение бронхиальной астмы средней тяжести, острый стеноз гортани и, конечно, анафилактический шок.
Клиническая картина
Клиническая картина аллергических болезней разнообразна. Общим признаком большинства аллергических болезней, протекающих по типу немедленной аллергии, является определенная приступообразность симптомов даже в условиях постоянного контакта со специфическими аллергенами, что связано с истощением антител в момент реакции. Последующая реакция может наступить только после достижения необходимой концентрации антител. Вся симптоматика аллергических болезней этого типа обусловлена отеком слизистых оболочек, кожи, подкожной клетчатки, спазмом гладких мышц, гиперфункцией экзокринных желез.
Характерна обратимость тканевых изменений, что обусловливает сравнительную легкость клинического течения и отсутствие или медленный темп развития осложнений.
Тяжелые проявления и даже летальные исходы возможны при общих реакциях (например, при анафилактическом шоке) или при локализации отека, препятствующей дыханию (например, аллергический отек гортани). При аллергических болезнях, протекающих по типу феномена Артюса, бывают более тяжелые тканевые изменения вплоть до некроза.
При аллергических болезнях с замедленной аллергической реакцией воспалительный процесс имеет соответствующие особенности и может заканчиваться рубцеванием, хотя не исключена и полная обратимость, как, например, при контактном дерматите. В связи с этим «артюсоподобные» проявления и многие аллергические болезни с преимущественно замедленным типом аллергии протекают сравнительно тяжело, при хроническом течении осложняются стойкими тканевыми изменениями (см. Артюса феномен). Для всех аллергических болезнях характерна (но далеко не обязательна) эозинофилия крови, тканей и экссудатов.
Токсикодермия
Токсикодермия —воспалительное заболевание кожи острого характера, наступающее после попадания аллергена или токсических веществ в организм. Оно отличается большим количеством многообразной сыпи (пятна, папулы, везикулы, волдыри) и возможным поражением слизистой.
Симптомы токсикодермии:
- подавленное состояние, чувство усталости;
- повышение температуры;
- болезненные ощущения в суставах;
- нарушения сна, раздражительность, эмоциональная лабильность и пр.;
- прорыв стенок сосудов;
- симптомы нарушения функций почек и печени.
Ухудшить состояние и спровоцировать болезнь может экологическая ситуация, новые лекарственные препараты, средства бытовой химии, которые содержат в себе вещества, способные проникнуть в кровь.