Боль в грудной клетке при движении: причины, что делать, лечение
Содержание:
- Лечение аллергического бронхита
- Стоимость лечения аллергического бронхита
- Возможности оплаты услуг
- Часто задаваемые вопросы о стенокардии
- Наиболее частые причины боли средней части спины (в грудном отделе позвоночника)
- Депрессивный эпизод средней степени
- Психогенная одышка – откуда берется
- Заболевания позвоночника
- Заболевания органов пищеварения
- Виды заболеваний, при которых появляется тяжесть в грудине
- Диагностика
- Характер болей
- Сердечно-сосудистые заболевания
- Суицид и биполярное расстройство
- Предрасполагающие факторы
- Какие ощущения сопровождают развитие опухоли?
Лечение аллергического бронхита
Аллергический бронхит симптомы и лечение у взрослых проводится после комплексного диагностического обследования. Постановка диагноза осуществляется на основе первичного осмотра пациента, детального изучения анамнеза, проведения лабораторного и инструментального диагностического обследования.
Чтобы выявить воспалительный процесс в бронхах, врач дает направление на такие процедуры:
- общий анализ крови;
- бактериологический посев мокроты;
- рентгенография грудной клетки;
- спирометрия.
Также важно выявить аллерген, потому что без его устранения медикаментозное лечение не принесет должных результатов и при последующем контакте с раздражителем болезнь рецидивирует
Для идентификации возбудителя назначаются такие процедуры:
- аллергические пробы;
- анализ крови на иммуноглобулины;
- иммуноблоттинг.
Человек, склонный к аллергическим реакциям, должен исключить из жизни все факторы, провоцирующие острый иммунный ответ:
- пыль;
- животных;
- одежду из натуральной шерсти;
- постельные принадлежности с такими наполнителями как пух, перо;
- некоторые продукты, например, мед, цитрусовые, шоколад и пр.;
- агрессивные средства гигиены и стирки;
- некоторые лекарственные средства.
Если аллерген больше не присутствует в жизни человека, риск рецидива аллергического бронхита будет сведен к минимуму
Для предупреждения обострений немаловажно соблюдать правила здорового образа:
- отказаться от вредных привычек, таких как алкоголь, сигареты;
- наладить питание;
- малоподвижному образу жизни отдавать предпочтение активному времяпрепровождению;
- раз в году проходить санаторно-курортное лечение;
- исключить стрессовый фактор.
Стоимость лечения аллергического бронхита
Стоимость лечения аллергического бронхита для каждого пациента рассчитывается индивидуально, с учетом таких факторов, как:
- степень запущенности патологии;
- наличие сопутствующих осложнений
- длительность терапии и пр.
С нами дешевле
- Выгодные программы годового прикрепления, ведения беременности, диспансеризации и «check-up» со скидкам от цен прайс-листа до 25%
- Скидки инвалидам, ветеранам, пенсионерам 10%
- Скидка по депозитной программе до 25%
- Скидки по акциям и сезонным предложениям до 50%
Возможности оплаты услуг
Наличная оплата
Безналичный перевод
Оплата картой
Оплата в кредит
Часто задаваемые вопросы о стенокардии
Может ли стенокардия появиться без ишемической болезни сердца?
Стенокардия может появиться в отсутствие какой-либо ишемической болезни сердца. Более 30% людей, страдают аортальным пороком сердца — заболеванием, проявляющимся при неполном смыкании клапана аорты, или её сужением (стенозе), или их сочетанием, вызывающее снижение притока крови к коронарным артериям. Люди с тяжелой анемией и утолщёнными мышщами сердца наиболее подвержены стенокардии, так как их кровь не несет достаточного количества кислорода.
Как можно оценить стенокардию?
Чтобы оценить вашу стенокардию, врач задаст вам ряд вопросов, чтобы определить ваши симптомы и их происхождение. После тщательного осмотра, он назначит вам один или несколько серий тестов, чтобы определить основную причину стенокардии и степень ишемической болезни сердца, если таковая имеется. Эти тесты включают в себя:
- Сердечный стресс-тест
- Электрокардиограмма (ЭКГ) — это графическое представление разности потенциалов возникающих в результате работы сердца , проводящаяся на поверхности тела. На ЭКГ отражается усреднение всех векторов потенциалов действия, возникающих в определённый момент работы сердца.
- Эхокардиограмма (ЭХО-КГ) или УЗИ сердца
- Сердечное зондирование.
Как лечится стенокардия?
Лечение стенокардии зависит от тяжести основной проблемы, а именно от ущерба, причиненного сердцу. Для большинства людей с легкой стенокардией, симптомы можно проконтролировать комбинацией препаратов и изменением образа жизни, таких как: здоровое питание, снижение уровня холестерина, регулярные упражнения, отказ от курения, а также контроль холестерина и кровяного давления.
Некоторые лекарства, используемые для лечения стенокардии, работают путем увеличения количества кислорода, доставляемого к сердечной мышце, или путем сокращения потребности сердца в кислороде. Эти лекарства включают в себя:
- бета-блокаторы
- нитраты
- блокаторы кальциевых каналов
- ранолазин.
Другие препараты для лечения стенокардии работают по принципу предотвращения образования тромбов, которые могут блокировать приток крови к сердечной мышце.
Пациентам с более серьезной или ухудшенной стенокардией врач может рекомендовать лечение, основанное на открытии заблокированных артерий. К такому лечению относятся:
- ангиопластика
- стентирование
- коронарное шунтирование (АКШ)
- внешняя контропульсация.
Что делать, если у меня стенокардия?
При любом типе стенокардии рекомендуется остановиться и отдохнуть.
Если вам был прописан нитроглицерин для лечения вашей стенокардии, положите 1 таблетку под язык и дайте ей раствориться. Если вы используете нитроглицерин в форме спрея, распылите его под языком. Подождите 5 минут. Если после 5 минут стенокардия не прекращается, примите очередную дозу нитроглицерина. Подождите еще пять минут, а если стенокардия по-прежнему присутствует, примите третью дозу.
Если стенокардия не прекращается ни после отдыха и ни после приёма 2 доз нитроглицерина, вызовите «скорую помощь» или попросите кого-нибудь довести вас до ближайшей больницы.
Если вы подозреваете, что у вас сердечный приступ, не откладывайте. Вызовите «скорую помощь» немедленно. Не садитесь за руль, чтобы доехать до больницы. Примите аспирин.
Быстрое лечение сердечного приступа очень важно, чтобы минимизировать количество сердечных повреждений
Почему я не могу сам сесть за руль или попросить кого-нибудь подвезти меня до больницы?
По прибытию машины скорой помощ, аварийный персонал моментально поможет вам, даст жизненно необходимые препараты и кислород, чтобы улучшить поток богатой кислородом крови к вашему сердцу. При возникновении каких либо проблем, они окажут вам экстренную помощь.
Наиболее частые причины боли средней части спины (в грудном отделе позвоночника)
Спондилоартроз
Наиболее часто встречаемая причина боли в грудном отделе позвоночника – это патология суставов: межпозвонковых и реберно-позвонковых. Чаще – это спондилоартроз. Спондилоартроз – это дегенеративный процесс в суставах позвоночника.
Старение суставов, уменьшение высоты хрящевой ткани в суставах грудного отдела позвоночника ведет к воспалению этих суставов. Это так называемый болевой фасеточный синдром. Эта патология встречается часто и сопровождается жгучей болью межу лопатками или жжением между лопатками.
Мышечный спазм
Боль между лопаток и в грудной клетке моет усилена за счет вторичного перенапряжения околопозвоночных. Изучая состояние околопозвоночных мышц при фасеточном синдроме, нам удалось обнаружить закономерности как изменяются эти мышцы со временем.
Оказалось, если т.н. мышечный спазм не лечить вовремя, мышцы из состояния спазма переходят в состояние длительной контрактуры, а затем постепенно перерождаются в длинные тяжи. Эти «мышечные тяжи» болезненные при пальпации и могут быть источником самостоятельной боли.
Такой спазм мышц бает боль в области ребер и в позвоночнике чаще между лопатками.
Другие мышечные проблемы, от которых болит спина в области лопаток и шеи
Боли могут возникать при перегрузке позвоночника от длительного сидения. Это происходит, когда человек сидит с невыставленной ровно спиной. Согнувшись, как на фото снизу. При отсутствии собственного мышечного корсета человек не может долго удерживать спину ровно. Мышцы перерастягиваются, возникает их спонтанная длительная активность и возникает мышечная боль в спине.
При нарушении осанки
Боль в спине и области лопаток при сколиозе
Боли в грудном отделе позвоночника бывают при сколиозе. Они чаще начинаются после полового созревания, когда увеличивается вес и становится больше подвижность позвоночника. Эти боли вызваны перегрузкой суставов позвоночника и околопозвоночных мышц.
Нестабильность позвоночника
Повышенная подвижность позвоночника называется нестабильностью.
Нестабильность позвоночника приводит к боли чаще при осевой (вертикальной) нагрузке, когда происходит стойкое смещение в суставах и перенапрягаются околопозвоночные мышцы.
Остеопороз
У немолодых людей жгучая боль между лопатками и в грудном отделе позвоночника могут быть вызваны остеопорозом, компрессионным переломом тел позвонков.
При остеопорозе могут болеть переломы ребер, которые тоже могут давать боль между лопаток и в околопозвоночных областях.
Опухоли грудного уровня
Возможны опухоли в грудном отделе позвоночника (см. МРТ ниже).
При болях в грудном отделе позвоночника обязательно рекомендуют МРТ для исключения опухолей и метастазов (снимок МРТ ниже).
Отраженные боли в спине
У немолодых людей боль в позвоночнике возможна при атеросклерозе и инфаркте миокарда. Это отраженные боли, которые можно первоначально принять за боль в спине.
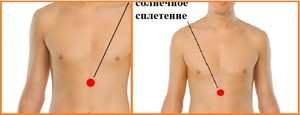
Боли в спине могут быть следствием патологии органов грудной полости: сердца, легких, пищевода. Также боли в области грудного отдела позвоночника и в грудной клетке могут возникать при заболеваниях желудка, поджелудочной железы, тонкого кишечника и некоторых участков толстого. Например, язва желудка или рак желудка как правило дают отраженные боли в спине. Приблизительно зоны локализации этих болей приведены на рисунке ниже:
- Легкие, сердце
- Печень и желчный пузырь
- Сердце и тонкий кишечник
- Диафрагма
- Поджелудочная железа и желудок
К боли в спине и между лопатками нужно относиться серьезно, тщательно собирать анамнез, проводить ортопедические тесты и аппаратную диагностику для установления диагноза.
Депрессивный эпизод средней степени
Также называется умеренная депрессия. Выражены четыре и более симптомов депрессии.
На этой стадии отчетливо проявляется подавленное настроение – появляются чувства тоски, тревоги и проявляется пессимистическая оценка будущего. Человек уже испытывает большие трудности при продолжении обычной деятельности.
Нарушения сна и аппетита носят уже более устойчивый характер. Причем нарушения сна могут быть как в сторону бессонницы или ранних пробуждений (человек просыпается на 2-3 часа раньше) так и в сторону пересыпания. В некоторых случаях человек может спать до 20 часов в сутки. Также и с аппетитом, он либо исчезает, либо становится повышенным.
Человек сам уже ощущает это состояние как более тягостное. Изменения заметны и во внешнем облике. Движения и мимика становятся более замедленными, человек выглядит уставшим и подавленным. Даже внешнему наблюдателю отчетливо видны отсутствие энергии, желаний, постоянное чувство усталости.
| «Судя по его словам, он заболел приблизительно с весны 1905 года; тут ему сделалось скучно, стала нападать тоска. С сентября находится в здешней лечебнице; бросается в глаза, что больной подавлен, угнетен, имеет грустный вид. Он тихо отвечает на вопросы; если его не расспрашивать, он будет молчать. Жалуется на тоску: думаете, что ему не бывать дома. Иногда подолгу плачет, говоря, что у него тоска; обыкновенно уединяется, временами много ходит, молча и с грустным видом.» О меланхолии. Клинические лекции / Суханов. 1906 г. |
Переживания во время депрессии могут быть разнообразны, это ощущается как телесный дискомфорт, тоска, беспокойство, безотчетная тревога, иногда это ощущается как отсутствие эмоций. Довольно ощутимы апатия, равнодушие, человек чувствует себя безвольным и неспособным к действиям.
В умеренной депрессии человек испытывает большие сложности в выполнении социальных обязанностей, домашних дел, в продолжении работы.
Сниженное настроение мало колеблется в течение дней, и часто нет реакции на окружающие обстоятельства, но могут быть характерные суточные колебания, когда к вечеру настроение немного улучшается.
Психогенная одышка – откуда берется
Одышка – это нарушение частоты, ритма и характера дыхания. Различают ее патологический и нервный тип.
При патологической одышке причина кроется в нарушении работы внутренних органов.
Психогенная или нервная одышка развивается, прежде всего, на фоне психических и нервных расстройств:
- острый или хронический стресс;
- психогении детства – возможно, в детском возрасте человек стал свидетелем возникновения приступа удушья по различным причинам. Например, картина утопления сопровождается судорожным заглатыванием ртом воздуха утопающим, характерным выражением лица;
- неврастения, невроз, истерия;
- депрессия;
- фобии, тревожные расстройства;
- нарушения работы вегетативной нервной системы – нейроциркуляторная дистония;
- расстройства сна.
Симптом проявляется затрудненным дыханием. Оно становится поверхностным, с осложненным коротким вдохом и продолжительным выдохом. Ускоряется его темп, и даже если человеку удается вдохнуть глубоко, это не приносит ему особого облегчения. Такую работу легких называют дыханием загнанной собаки.
После неконтролируемых ускоренных дыхательных движений следует пауза, а после нее возвращается судорожное дыхание. Все это вызывает у человека тревожность и страх приближающейся смерти. Нередко возникает приступ панической атаки.
Искажение дыхательного ритма вызывает гипервентиляцию легких и напряжение межреберных мышц. Из-за этого развиваются ложные признаки стенокардии, кардионевроза. Пациента сопровождает слабость и недомогание, повышенная потливость, головокружение, холодные конечности и судороги.
Естественно, подобные симптомы наталкивают на мысль о сердечном недуге, но дело все в нервном перенапряжении.
К другим признакам невротической одышки относят:
- ощущение сжатия в грудной клетке;
- чувство нехватки воздуха;
- контроль над процессом дыхания;
- ощущение кома в горле;
- приступы невротического кашля — он становится сухим и назойливым;
- нервная зевота;
- боль в межреберных промежутках;
- рефлекторные движения для раскрытия грудной клетки, которые должны помочь сделать вдох — размах руками, выравнивание плеч, но они не приносят результата;
- страх смерти.
Одышка на нервной почве ухудшает психическое состояние человека. Она способна вызвать депрессию, ипохондрию, расстройства настроения.
Заболевания позвоночника
Чтобы разобраться в причинах, вызывающих болевые ощущения, важно внимательно прислушаться к себе и определить, от чего боль усиливается или ослабевает, а также какие еще симптомы сопровождают дискомфорт. Самая распространенная причина, вызывающая боль между лопатками — это, конечно, заболевания позвоночника, и в первую очередь — сколиоз, кифоз, остеохондроз (с формированием грыж и протрузий) и спондилоартроз грудного отдела.. Раньше считалось, что дистрофические (приводящие к разрушению вследствие нарушенного питания) процессы в грудном отделе — явление крайне редкое, так как этот отдел позвоночника испытывает минимальную нагрузку по сравнению с поясничным и шейным, однако в последнее время болезнь стала более распространенной из-за того, что современные люди вынуждены часами сидеть за компьютером в неестественной для позвоночника позе, нагружая как раз грудной отдел.
Раньше считалось, что дистрофические (приводящие к разрушению вследствие нарушенного питания) процессы в грудном отделе — явление крайне редкое, так как этот отдел позвоночника испытывает минимальную нагрузку по сравнению с поясничным и шейным, однако в последнее время болезнь стала более распространенной из-за того, что современные люди вынуждены часами сидеть за компьютером в неестественной для позвоночника позе, нагружая как раз грудной отдел.
При заболеваниях позвоночника боль в спине может появляться по разным причинам: например, из-за воспаления ослабленных в результате патологии мышц или из-за защемления нервных окончаний.
Заболевания позвоночника — хронические заболевания, поэтому и боль, которая их сопровождает, как правило, постоянная. Однако в некоторых случаях, например, при разрыве так называемого фиброзного кольца — участка позвоночного диска, она может быть внезапной, жгучей, в первые минуты — невыносимой до такой степени, что больному трудно дышать и говорить. Полный разрыв фиброзного кольца происходит при появлении грыж, частичный — при появлении протрузий. С течением времени боль ослабевает, но без применения обезболивающих средств редко проходит полностью. Кроме того, боль между лопатками, вызванная патологиями в позвоночнике, как правило, усиливается при движении, при вдохе.
Чаще всего пациенты начинают догадываться, что с их спиной что-то не в порядке, задолго до первого приступа именно внезапной и острой боли: в начале развития дистрофических изменений в позвоночнике, приводящих к протрузиям и грыжам, человек может замечать, что спина стала уставать, появилась скованность в мышцах. Если патологии затрагивают грудной отдел, то боль может “отдавать” в руку, грудь, шею и даже в желудок, быть тянущей, нудной. Кроме того, могут наблюдаться покалывания и неприятные ощущения в кончиках пальцев на руке. Дискомфорт может сохраняться годами, усиливаясь в сырую погоду, после физических нагрузок, в осенний и весенний период. Первый же эпизод именно невыносимой жгучей боли может быть связан с движением: например, женщина может впервые испытать ее в тот момент, когда закидывает руку за спину, чтобы застегнуть платье.
Миозит (воспалительное поражение скелетной мускулатуры) или неврит (воспалительное заболевание периферических нервов, в нашем случае — межреберного нерва) также могут быть следствием остеохондроза позвоночника, а могут развиться и по другим причинам, например, из-за переохлаждения, непривычной физической нагрузки, как осложнение после перенесенной инфекции.
Но вне зависимости от причин, вызвавших миозит или неврит, эти недуги также могут проявляться в виде боли между лопатками, порой — острой, но редко внезапной. Однако чаще всего боль при миозите напоминает “ломоту” в состоянии покоя и становится простреливающей — при движениях, для неврита же, помимо боли, характерно онемение в пораженной зоне, чувство мурашек и покалывания. Кроме того, в месте поражения может наблюдаться покраснение, локальное повышение температуры, припухлость.
К острой боли в районе лопаток, разумеется, могут приводить травмы — переломы и ушибы позвоночника и ребер, травмы грудной клетки, разрывы и растяжения мышц и сухожилий и др
Нельзя исключать и опухоли позвоночника, поэтому важно как можно быстрее обратиться к неврологу или ортопеду для прохождения обследования. При подозрении на заболевание позвоночника врач, скорее всего, назначит пройти рентгенологическое исследование и магнитно-резонансную томографию
Для выявления миозита или неврита первоначально может быть достаточно внешнего осмотра и проведения функциональных тестов.
Заболевания органов пищеварения
Язвенная болезнь желудка и 12-перстной кишки вызывают отраженные боли в области грудины. Болевой синдром развивается при формировании язвы в верхних отделах желудка и кишечника. Для заболевания характерна сезонность (появление дискомфорта весной и осенью). Боль острая, режущая, усиливается ночью и натощак. После приема пищи неприятные ощущения стихают, иногда появляется рвота, приносящая облегчение. Больные раздражительные, нарушается сон, ухудшается аппетит, снижается масса тела.
Хроническое воспаление тела поджелудочной железы (панкреатит) вызывает колющие боли в эпигастрии, посередине грудной клетки. Болевой синдром часто носит опоясывающий характер. Характерна рвота, тошнота, снижение аппетита, склонность к поносам. Стул жидкий, жирной консистенции, с кусочками не переваренной пищи. Острый панкреатит протекает с интенсивной режущей болью, многократной рвотой, снижением артериального давления, бледностью кожи. Приступ острого панкреатита – неотложное состояние. Больному необходимо вызвать бригаду медиков или незамедлительно доставить в стационар.
Виды заболеваний, при которых появляется тяжесть в грудине
Тяжесть в грудине, посередине, давящая и интенсивная может появиться из-за различных заболеваний.
К ним относятся:
- Спазмы пищевода, вызванные инфекциями вирусного или грибкового характера, отравлениями или повреждением слизистой. Часто сопровождается трудностями при глотании.
- Травмы грудной клетки или внутренних органов, боли при которых отдают в область спины.
- Ишемическая болезнь сердца, которая проявляется болезненными ощущениями не только посередине грудной клетки, но и с левой стороны, иррадиирущими под лопатку.
- Язва желудка, сопровождающаяся следующими проявлениями – ощущение тяжести после еды и покалывающие боли в районе живота и грудной клетки.
- Острый панкреатит, характеризующийся постепенным нарастанием боли, которая начинается вверху живота. Может сочетаться с тошнотой и рвотой.
- Воспалительные процессы в мышцах, которые могут быть вызваны переохлаждением или инфекциями.
- Грыжа диафрагмы, болезненные ощущения при которой локализуются посередине и нарастают при любом движении.
- Стресс, провоцирующий спазм сердечной мышце, что в свою очередь приводит к боли в грудине.
- Стенокардия, при которой происходит сбой в работе коронарной артерии. Боли при этом заболевании имеют режущий характер и появляются чаще всего по утрам.
- Электролитный дисбаланс, характеризующийся нарушением прохождения нервных импульсов, что приводит к судорогам и затрудненному дыханию.
Диагностика
Такой сложный симптом, как ноющая или острая боль в груди слева, нуждается в тщательной диагностике. Где именно искать ее причину, решает врач-терапевт, собрав подробную информацию об обстоятельствах, при которых возникает боль, и состоянии здоровья пациента. При необходимости пациент может быть отправлен к узкому специалисту- неврологу. Часто диагностику начинают с исключения заболеваний сердечно-сосудистой системы – ЭКГ и посещения кардиолога, при необходимости пациенту назначают эхокардиограмму. В остальных случаях для диагностики заболеваний, которые вызывают боли в груди слева, могут быть назначены анализы крови, эндоскопические, ультразвуковые и рентгенологические исследования.
Характер болей
При обращении к врачу больной должен подробно охарактеризовать испытываемую боль. Это поможет облегчить постановку диагноза.
По продолжительности болевой синдром может быть:
- острого течения – характеризуется внезапным возникновением и таким же исчезновением;
- хронического течения – ощущения обычно слабовыраженные, ноющего характера, беспокоит длительное время.
Болезненные ощущения в межлопаточной области в районе грудины могут указывать на наличие межпозвонковой грыжи, сколиоза или кифоза. Выраженность болей бывает различной. По утрам они обычно не беспокоят, а в вечерние часы начинают нарастать. С утра боль может беспокоить при остеохондрозе, когда больной отдыхал в неудобном положении. Дискомфорт нарастает во время поворота головой.
Когда возникновение боли между лопатками обусловлено ишемической болезнью сердца, приём нитроглицерина должен помочь её купировать. На фоне легочных патологий наблюдается повышенная температура, кашель, интоксикация. Болевой синдром, появившийся при вдохе во время кашля, может говорить о межреберной невралгии. Болезненные ощущения опоясывающего, приступообразного характера. Во время ощупывания поврежденной области меж лопаток появляется ощущение болезненности. Боль нарастает на фоне физической нагрузки, при ходьбе.
Болевые проявления на фоне вдоха могут возникнуть и при легочных заболеваниях. Пациент в этом случае отмечает возникновение общей слабости, усталости, возможно отсутствие аппетита. При нарастании болевого синдрома вод лопаткой справа даже во время неглубокого вдоха, можно подозревать развитие диафрагмального абсцесса.
Появление резкой боли говорит о воспалительном процессе или ущемлении нервных рецепторов. Нарастание болевого синдрома во время наклона головы свидетельствует о воспалении мышечной ткани, повреждении связочной ткани в межлопаточном отделе.
Боль тянущего, тупого характера характерна проблемам со связками, костно-мышечным аппаратом (при остеохондрозе грудной либо шейной области, миофасциальном синдроме). Болевой синдром ноющего характера практически всего говорит о присутствии проблем с позвоночником (кифолсколиоза, фибромиалгии, спондилоартроза и пр.).
Когда болезненные ощущения связаны с употреблением еды, то источником проблемы являются нарушения функций в пищеварительном тракте (язва). На фоне данной патологии ослабить дискомфорт поможет таблетка Ранитидина или тёплая грелка, приложенная на область спины. Кроме того, это заболевание сопровождается тошнотой, рвотой, изжогой, метеоризмом.
У женщин в положении болевой синдром зачастую спровоцирован увеличением нагрузки на позвоночник. Для его устранения обычно достаточно просто отдохнуть. При возникновении быстрой утомляемости, повышении температуры можно подозревать развитие более серьёзных проблем (к примеру, пиелонефрита, пневмонии).
Сердечно-сосудистые заболевания
Появление любой боли в области грудной клетки должно насторожить, потому что здесь находятся самые важные наши органы – сердце и легкие. Боль, в зависимости от заболевания, может быть постоянной или периодической, длительной или кратковременной, сопровождаться другими симптомами. При проблемах с желудком или поджелудочной железой боль часто отдает в нижний грудной отдел. Болевой синдром возникает при инфаркте миокарда, стенокардии, пневмонии, бронхите, грыже диафрагмы, язве желудка, онкологии и пр.
Инфаркт миокарда
При инфаркте миокарда болеть начинает грудная клетка и спина между лопатками, при этом боль может отдавать в левую руку или плечо, а также в челюсть с левой стороны.
Перикардит
Проявляется резким изменением температуры тела, воспалительными процессами в области сердца и болью с левой стороны груди.
Миокардит
Для заболевания характерна пронизывающая, ноющая боль в груди, а также постепенно появляющаяся слабость во всем теле и затрудненное дыхание.
Суицид и биполярное расстройство
Одним из самых страшных последствий БАР может стать самоубийство. В этом отношении биполярное расстройство считается одним из самых опасных психических заболеваний. От 20 до 60% пациентов с БАР предпринимали попытку самоубийства. От 4 до 19% (по разным исследованиям) погибли по этой причине.
Любой человек, который думает о самоубийстве, нуждается в немедленной помощи, в таких случаях показана недобровольная госпитализация.
Факторы риска самоубийства
Риск суицида существует при депрессии любой степени тяжести, ведь у каждого человека свой предел способности выносить страдание. Но есть факторы, которые значительно повышают опасность:
- Фаза заболевания. Риск повышает психотическая депрессия и смешанное состояние, особенно в конце депрессивного эпизода, когда настроение ещё снижено, а силы совершить суицид уже есть.
- Диагноз пограничного расстройства личности. Такие люди склонны к самоповреждению, импульсивным и деструктивным поступкам, особенно в условиях стресса.
- Случаи суицида в семье значительно повышают риск.
- Пол и возраст. Мужчины чаще гибнут от суицида, чем женщины. Но женщины чаще предпринимают попытки, в том числе с тяжелыми последствиями для здоровья. В группе риска подростки и юноши, у которых симптомы проявились впервые. А также люди преклонного возраста.
- Отсутствие антисуицидальных факторов, таких как наличие близких эмоциональных связей, дети, необходимость заботиться о других, а также религиозные убеждения.
В большинстве случаев правильно подобранное лечение поможет минимизировать эти риски, а в идеале вернуть человека к нормальной жизни и активности.
- Януш Рыбаковский, Лики Маниакально-депрессивного расстройства
- Клиническая психиатрия, избранные лекции, под ред. Барденштейна, Пивня, Молодецких, 2019 г.
- Руководство по психиатрии в 2 томах, под редакцией академика РАМН А.С.Тиганова, 1999 г.
- Федеральные клинические рекомендации по диагностике и лечению Биполярного аффективного расстройства у взрослых Ноябрь 2013 г. Авторы: Мосолов С.Н., Костюкова Е.Г., Цукарзи Э.Э.
- Журнал
- Журнал Психиатрия и Нейронауки
редактор: Сергей Мельников, врач-психотерапевт.
Канал Сергея на YouTube
Summary
Article Name
Биполярное аффективное расстройство. Что это такое?
Description
Биполярное аффективное расстройство — это эндогенное психическое расстройство, раньше оно называлось маниакально-депрессивный психоз. Проявляется в виде смен депрессий и маний.
Author
Publisher Name
Сайт о биполярном аффективном расстройстве.
Publisher Logo
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Какие ощущения сопровождают развитие опухоли?
Формирование и развитие раковой опухоли редко сопровождается дискомфортом или болезненностью, боли возникают при вовлечении в опухоль крупных нервов грудной стенки. Нередко при 5-сантиметровой опухоли может не быть неприятных ощущений, даже распадающаяся раковая язва может быть безболезненной.
Инфильтративно-отёчная форма, когда опухоль распространяется по железе как воспаление, в большинстве случаев начинается с локальных болезненных ощущений, сопровождающихся покраснением и отёком кожи и увеличением железы в размере.
Без обследования невозможно найти причину дискомфорта, который в равной мере может говорить как о незначительной проблеме со здоровьем, так и большой беде. Для выявления патологии желез используются разные методики, какая диагностика подходит Вам, определит только специалист. Маммолог Клиники Медицина 24/7 предложит оптимальный способ ликвидации неприятности со здоровьем, и никогда не отмахнётся от Ваших ощущений, как малозначительных. Запишитесь на консультацию по телефону +7 (495) 230-00-01