Трипаносомозы
Содержание:
- Причины сонной болезни
- Выявление атеросклероза сосудов головного мозга и сонных артерий
- Эпилепсия во сне или нарушение сна
- Профилактика
- Публично-частные партнерства
- Эпидемиология
- Клиническая картина
- К каким докторам следует обращаться если у Вас Бешенство:
- Географическое распространение
- Патологическая анатомия
- Другие заболевания из группы Инфекционные и паразитарные болезни:
- Диагностика сонной болезни
- Проявления пароксизма непреодолимой сонливости
- Лечение Болезни Шагаса (американского трипаносомоза):
- Online-консультации врачей
- Лечение Болезни Шагаса (американского трипаносомоза):
Причины сонной болезни
Трипаносома – паразит из царства эукариотов. Это гетеротрофный простейший, который способен продолжительное время проживать вне организма хозяина. Для человека трипаносома считается смертельно опасной.
После того, как происходит укус мухи цеце, паразит остается под кожей, провоцируя развитие воспаления и формирования шанкра. Постепенно простейшие продвигаются по тканям и попадает в лимфу, откуда проникают в кровеносное русло. Далее происходит прикрепление паразитов к форменным элементам, с которыми они путешествуют по организму. В результате происходит поражение крови, лимфы, головного мозга, внутренних органов.
Существует несколько видов возбудителей рода трипаносомы, которые переносятся мухами цеце и способны вызывать развитие сонной болезни:
- T. brucei gambiense – возбудитель, который вызывает гамбийскую форму африканского трипаносомоза;
- T. brucei rhodesiense – паразит, провоцирующий возникновение родезийской формы заболевания.
Важно! На данный момент пандемии сонной болезни утихли, но вспышки заражения время от времени все же появляются
Выявление атеросклероза сосудов головного мозга и сонных артерий
Некоторые из нижеприведенных исследований позволяют выявить заболевание сонных артерий до развития инсульта, что позволяет вовремя осуществить профилактику этого грозного состояния.
На уровне осмотра можно выявить «Каротидный шум» — это неправильный звук (систолический шум) выслушиваемый стетоскопом на шее в проекции сонных артерий из-за сужения сонной артерии, или различие в пульсе между двумя сторонами шеи. Он говорит о высоком вероятности поражения сонной артерии.
- Компьютерная томография или МРТ головного мозга.
- Компьютерная томография в ангиорежиме.
- Магнитно-резонансная томография в ангиорежиме.
- Рентгеноконтрастная ангиография.
- Ультразвуковое дуплексное сканирование сонных артерий.
Эпилепсия во сне или нарушение сна
Как отличить ночные приступы, являются ли приступы проявлением эпилепсии во сне или это нарушение сна?
Дифференциальный диагноз пароксизмальных событий во сне
Для уточнения характера ночных приступов объективным методом исследование является проведение видео ЭЭГ-полисомнография. Вариантом диагностики эпилепсии во сне является видео ЭЭГ – мониторинг, исследования более информативно после проведения депривации сна.
Если во время пароксизма одновременно регистрируется эпиактивность на ЭЭГ сна, то эти пароксизмы эпилептического генеза, то есть это эпилептические приступы во сне.
Ночные приступы могут быть короткими, и не сопровождаться эпилептиформными ЭЭГ разрядами, то эти нарушения не эпилептического генеза, относятся чаще к разряду парасомний.
Нарушения сна часто привязаны к определенным стадиям сна и имеют характерную клиническую картину.
На приёме эпилептолога встречаются и такие варианты, когда у пациента есть ночные приступы и эпиактивность, но это не эпилепсия.
Приведём клинический пример приступов во сне, сопровождающихся эпилептиформной активностью на ЭЭГ, но не относящихся к эпилепсии.
Обратился на приём мальчик, 3 лет, с ночными пароксизмами в виде снохождения, сноговорения. Со слов мамы: «Через 2 часа после засыпания встаёт с кровати говорит, идёт по квартире. Как- будто он что-то ищет. Чаще что-то невнятно. Часть слов понять можно, связаны со сном, с событиями дня. Иногда сын смеётся, плачет, стонет, боится, торопится. Глаза открыты, но взгляд неосознанный или «дикий». Через минут 10 мне удается его успокоить, уложить. Он спокойно засыпает. После лечения успокоительными препаратами был перерыв в его лунатизме 4 месяца, а затем постепенно участились до 2-4 раз за месяц». На ЭЭГ у пациента есть эпиактивность типа доброкачественных эпилептиформных разрядов детства в небольшом количестве в фоне и во сне. При проведении ЭЭГ с депривацией сна: во время записи сна нейрофизиологами описан пароксизм (сел на кровать, не реагировал, сказал несколько слов), но в этот момент эпиактивности по ЭЭГ не отмечалось. Поставлен диагноз: Парасомнии (снохождение, сноговорение). Сопутствующий диагноз: Доброкачественные эпилептиформные нарушения детства. Данных за активную эпилепсию в настоящее время нет. Противоэпилептические препараты никогда не назначались этому пациенту. Делался акцент на необходимости соблюдать рациональный режим дня. В терапии он получал седативные препараты или ноотропы в возрастных дозах виде монотерапии (пантотеновую кислоту, адаптол, атаракс, фенибут, отвар седативных трав, новопассит) курсами на 1-2 месяца, 1-3 курса в год. Ответ на такую терапию всегда хороший: вышеописанные парасомнии полностью прекращались на 4-8 месяцев или значительно уменьшались; могли носить стертый характер (садится на кровать во сне, сидит 3-5 секунд, сам ложится и спит дальше; не чаще 1-2 раз в месяц). Ребенок наблюдается у эпилептолога в течение нескольких лет. С течением времени постепенно жалоб на нарушение сна становится всё меньше. По ЭЭГ эпиактивность типа ДЭРД персистирует: в разных записях может быть в небольшом индексе или отсутствует.
Профилактика
Специфическая профилактика отсутствует. Профилактические мероприятия направлены на разрыв эпидемического процесса и прежде всего:
- на борьбу с переносчиками для чего проводится сжигание/вырубка/обработка инсектицидами прибрежных кустарников, мест выплода и обитания мухи цеце, а также распыление инсектицидов в щели сельскохозяйственных построек/в жилых домов для уничтожения поцелуйных клопов;
- использование различных средств индивидуальной защиты: засетчивание жилых помещений, применение различных ловушек, использование прикроватных сеток, ношение специальной плотной одежды, обработанной репеллентами;
- своевременное выявление больных;
- соблюдение гигиены при транспортировке, хранении, приготовлении и потреблении пищи;
- скрининг доноров.
Публично-частные партнерства
В 2000 и 2001 гг. ВОЗ учредила публично-частные партнерства с компаниями Aventis Pharma (в настоящее время Sanofi) и Bayer HealthCare, благодаря чему под руководством ВОЗ была создана программа по эпиднадзору и борьбе с данным заболеванием, в рамках которой эндемичным странам оказывается поддержка в осуществлении противоэпидемических мероприятий и бесплатно предоставляются запасы препаратов.
Срок действия этих партнерств продлевался 2006, 2011 и 2016 гг. Благодаря успехам в сокращении числа случаев сонной болезни и с учетом реальной перспективы ее элиминации ряд других частных партнеров поддержали инициативу ВОЗ по элиминации болезни как проблемы общественного здравоохранения.
Эпидемиология
Различают природные и синантропные очаги болезни. В природных очагах источниками возбудителей болезни являются броненосцы, опоссумы, грызуны, обезьяны и др.; в синантропных очагах — человек, а также домашние животные (собаки, кошки, свиньи и др.). Переносчики возбудителя — летающие клопы (см. Клопы), относящиеся к видам Bhodnius prolixus, Triatoma infestans, Panstrongylus meglstus и др. Клопы отличаются яркой окраской, длина их 15—35 мм; нередко они обитают в жилых помещениях, хлевах, норах синантропных грызунов. На человека и животных клопы нападают ночью; кусают человека чаще в лицо, особенно в губы, отчего получили название поцелуйных клопов. Заражение клопов происходит при питании кровью больных людей или животных, содержащей трипомастиготы. В кишечнике клопов паразиты размножаются, трансформируются в инвазионных трипаносом и через 15—30 дней выделяются с фекалиями. Клопы сохраняют трипаносом в течение всей жизни — около 2 лет. Выделяемые во время кровососания с фекалиями клопов трипаносомы попадают в организм человека или животных через поврежденную кожу (в том числе в месте укуса клопа) и слизистые оболочки глаз. Эндемичность Шагаса болезнью определяется условиями, способствующими распространению клопов в населенных пунктах.
Клиническая картина
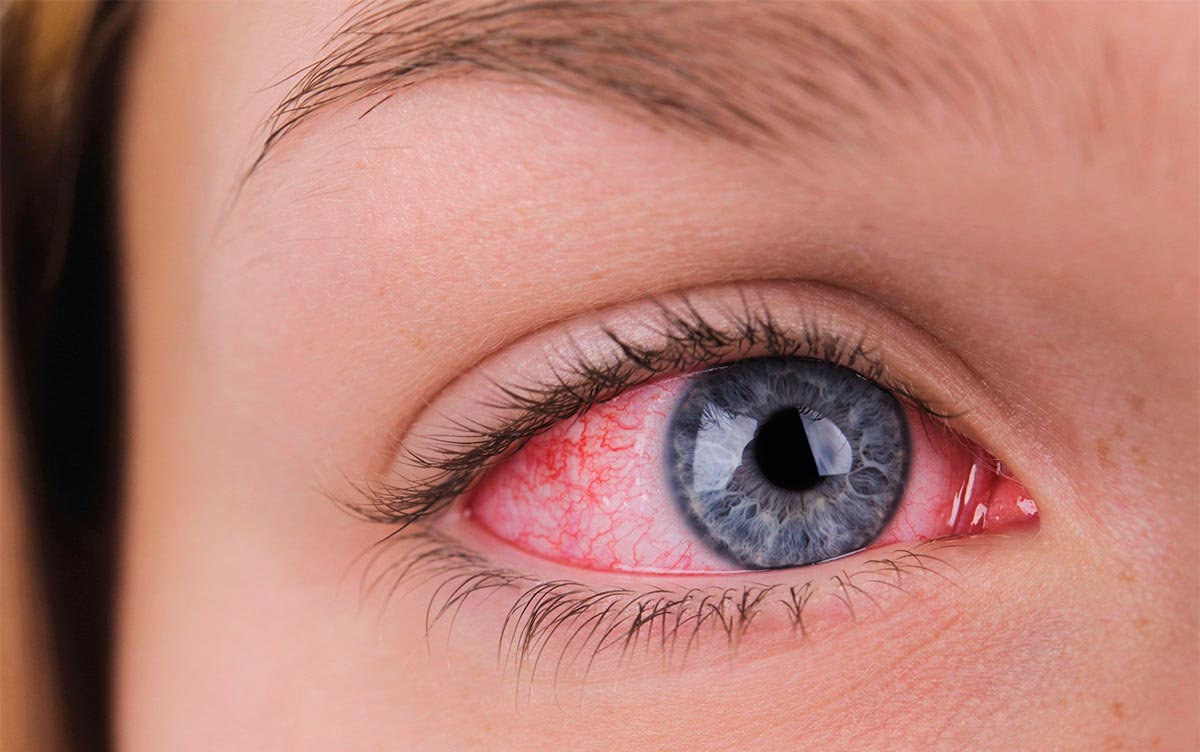
Инкубационный период — 7—14 дней. Поражаются обычно оба глаза. Начало заболевания может быть незаметным, без субъективных ощущений. Иногда появляется незначительное слизисто-гнойное отделяемое, ощущение инородного тела и чувство жжения в глазах.
Возможно и острое начало болезни. При этом наблюдаются симптомы острого конъюнктивита (см.), напоминающего конъюнктивит с включениями; отмечаются гиперемия кожи век, светобоязнь, обильное слизисто-гнойное отделяемое; конъюнктива отечна, гиперемирована.
Примерно в 25% случаев встречаются стертые формы, при к-рых симптоматика скудная, и заболевание часто диагностируют как хрон. конъюнктивит.
В клин, картине Т., согласно классификации В. В. Чирковского (1935) и Мак-Каллена (A. F. Mac Callan, 1936), выделяют четыре стадии. I стадия (начальная Т.) — развитие воспалительных явлений в конъюнктиве, появление незрелых и единичных зрелых фолликулов (трахоматозных зерен) на верхнем веке и в переходных складках с отеком и васкуляри-зацией верхней части лимба, с поверхностной субэпителиальной инфильтрацией роговицы. II стадия (активная Трахома) — дальнейшее развитие фолликулов, папиллярная гиперплазия их в области переходных складок и хряща, формирование паннуса и инфильтратов в роговице; появление отдельных рубцов как следствие некроза фолликулов. III стадия (рубцующаяся Т.) — преобладание процессов рубцевания конъюнктивы век, переходных складок с сохраняющимися явлениями воспаления (цветн. рис. 3), характерными для I и II стадий. IV стадия (рубцовая Т.) — клинически излеченная Т.: фолликулы и инфильтраты полностью замещены рубцовой тканью (цветн. рис. 4).
В зависимости от преобладания тех или иных патол. элементов в активном периоде (I — III стадии) Трахомы выделяют четыре формы заболевания: фолликулярную, при к-рой наблюдаются преимущественно фолликулы; папиллярную, с преобладанием сосочковых разрастаний; смешанную, когда обнаруживают и фолликулы, и сосочковые разрастания; инфильтративную, характеризующуюся преимущественной инфильтрацией конъюнктивы и хряща век.
При заражении в раннем детском возрасте клин, картина Т. напоминает бленнорею новорожденных (см. Бленнорея); при повторных обострениях у этих больных развиваются характерные для Т. рубцовые изменения роговицы, выявляемые при биомикроскопии (cм. Биомикроскопия глаза).
Наиболее тяжелым осложнением Т. является трахоматозная язва роговицы, возникновению к-рой способствует вторичная бактериальная инфекция. Язва роговицы может сопровождаться гипопионом (см.), прободением, эндофтальмитом (см.), панофтальмитом (см.). К осложнениям Т. относятся также острые и хрон. конъюнктивиты, развивающиеся вследствие присоединения бактериальной или вирусной инфекции. При Т. часто (до 10% случаев) наблюдаются заболевания слезных органов (см.) — дакриоадениты, дакриоциститы, каналикулиты, вызываемые возбудителем Т. в сочетании с вторичной инфекцией.
Последствия Т. обусловлены процессом рубцевания. Развитие рубцовой ткани в области переходных складок конъюнктивы приводит к появлению сращений между конъюнктивой века и глазного яблока; при этом конъюнктивальные своды укорачиваются или исчезают совсем (спмблефарон). Изменения в хряще верхнего века при Т. приводят к завороту век (см.), неправильному росту ресниц (трихназ). Как следствие Т. развивается опущение верхнего века (см. Птоз), придающее лицу своеобразное сонное выражение. В исходе рубцовых изменений слезной железы уменьшается слезоотделение и наступает высыхание конъюнктивы и роговицы — ксероз (см. Ксерофтальмия). Выраженное рубцевание конъюнктивы в сочетании с трихиазом и заворотом век приводят к снижению зрения, а рубцевание и помутнение роговицы — к частичной или полной потере зрения.
К каким докторам следует обращаться если у Вас Бешенство:
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Бешенства, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Географическое распространение
C. б. определяется ареалом мух цеце. Эти теплолюбивые и влаголюбивые насекомые африканского континента обитают в зоне с годовой суммой осадков более 500 мм. Гамбийская форма встречается во многих странах Западной и Центральной Африки, родезийская — гл. обр. в Уганде, Танзании, Замбии. В западной Африке в 70-е гг. 20 в. ежегодно регистрировалось в среднем ок. 8,5 тыс. случаев гамбийской формы С. б. Число регистрируемых случаев С. б. родезийской формы составляет в среднем 1,5 тыс. в год. Мухи цеце зарегистрированы в 36 странах Африки, и риску заражения, по данным ВОЗ, подвергаются ок. 35 млн. жителей.
Патологическая анатомия
Основным морфол. проявлением Трахомы является хрон. воспаление конъюнктивы с пролиферацией и гиперплазией аденоидной ткани, завершающееся развитием рубцовых изменений. Для Трахомы характерно одновременное наличие признаков воспаления, пролиферации соединительной ткани и эпителия, явлений дистрофии.
В начальном периоде Т. в конъюнктиве определяется диффузная инфильтрация нейтрофильными лейкоцитами и гистиоцитами. Начиная с 10—12-го дня заболевания развивается лимфоцитарная и плазмоклеточная инфильтрация. В последующем появляется большое количество юных недифференцированных клеточных форм с наличием многочисленных фигур митозов; в тяжелых случаях — большое число лимфобластов, плазматических клеток и базофилов.
Кроме диффузной инфильтрации, для Т. характерно образование фолликулов, к-рые вначале представляют собой очаговые скопления лимфоцитов (незрелые фолликулы). В зрелом фолликуле различают периферическую зону, состоящую из лимфоцитов, и более светлую центральную зону (центр размножения), в состав к-рой входят эпителиоидные клетки, лимфобласты, гистиоциты, фагоциты.
Трахоматозный процесс отмечается рано наступающими дистрофическими изменениями и некрозом ткани конъюнктивы, прежде всего в области фолликулов. Строма фолликулов подвергается склерозу и гиалинозу, но возможна их резорбция без образования рубца. Вокруг фолликулов развивается волокнистая ткань, формирующая капсулу, в к-рой могут многие годы оставаться «замурованными» клеточные инфильтраты и возбудитель инфекции.
У больных с тяжелым течением заболевания преобладают диффузно-инфильтративные процессы в конъюнктиве и отек, отмечается утолщение конъюнктивы с увеличением размеров фолликулов и их заметным выстоянием — папиллярная форма трахомы.
В роговице отмечается диффузное воспаление различной интенсивности с проникновением новообразованных сосудов и инфильтрации в область верхней части лимба (цветн. рис. 2) и образованием трахоматозного паннуса (см.). В тяжелых случаях в строме (собственном веществе) роговицы (см.) появляются фолликулы (истинная Т. роговицы). В слезных органах (см.) наблюдается воспаление с лимфоидно-плазмоклеточной инфильтрацией и рубцеванием. В тяжелых случаях инфильтрация распространяется в глубокие слои хряща век. В мейбомиевых железах наблюдается развитие кист, вакуолизация, жировая дистрофия, гиалиноз, амилоидоз хряща.
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |
Диагностика сонной болезни
 Диагностические мероприятия африканского инфекционного заболевания основаны на уточнении наличия возбудителей в крови, лимфе или спинномозговой жидкости. Для того чтоб увеличить количество подвижных простейших в препарате, используют различные способы центрифугирования и фильтрации.
Диагностические мероприятия африканского инфекционного заболевания основаны на уточнении наличия возбудителей в крови, лимфе или спинномозговой жидкости. Для того чтоб увеличить количество подвижных простейших в препарате, используют различные способы центрифугирования и фильтрации.
Если при таком исследовании определить наличие возбудителей не получилось, специалисты проводят биопсию заднешейных лимфатических узлов. В спинномозговой жидкости определяется высокий уровень белка и иммуноглобулинов М.
Сонная болезнь дифференцируется со следующими заболеваниями:
- малярия;
- токсоплазмоз;
- лимфогранулематоз;
- туберкулез;
- менингит;
- энцефалит.
Важно! Кроме этих заболеваний, родезийская форма инфекционного африканского процесса должна дифференцироваться с септицемией и брюшным тифом
Проявления пароксизма непреодолимой сонливости
Симптомы заболевания впервые появляются у подростков или молодых людей либо сразу ярко, либо усугубляются постепенно, по мере взросления:
- Сильное желание спать днем, несмотря на вполне достаточное количество ночного сна. Такая непреодолимая сонливость препятствует нормальной деятельности, так как ей сопутствует вялость, туманность мышления, апатия, трудности с концентрацией внимания. Человек чувствует себя «разбитым», «выжатым как лимон», постоянно усталым. У него нет настроения, он постоянно раздражен, не может вспомнить важную информацию, теряет мотивацию. В любой момент и при любых обстоятельствах больной может уснуть, и такие приступы наступают по несколько раз в день. Разбудить его легко и после пробуждения он, всего лишь на некоторое время, чувствует себя отдохнувшим.
- Нарушение нормального сна ночью — частые пробуждения или бессонница.
- Катаплексия – при сильных эмоциях (удивлении, смехе, радости, ярости и т.п.) происходит внезапная потеря тонуса мышц. Человек может упасть из-за слабости в ногах, онемевают руки, голова «падает». Такой приступ может продолжаться мгновение или длиться полчаса.
- При засыпании или пробуждении возникают страшные, весьма правдоподобные галлюцинации, визуальные или в виде ощущений, звуков. Они пугают и даже угрожают.
- Паралич сна — просыпаясь, больной не может пошевелиться и что-то сказать, но мыслит вполне адекватно.
- Автоматизм– выполнение действий «на автопилоте». Человек может заснуть, но продолжать то, что делал во время бодрствования, не осознавая этого. Это опасно, так как сон может настигнуть в процессе вождения транспортного средства, приготовления пищи и т.п.
Страдающие нарколепсией также жалуются на потерю памяти, двоение в глазах, головную боль.
При наличии вышеуказанных симптомов необходимо обратиться к специалисту для постановки диагноза и последующего лечения. К сожалению, полностью избавиться от данного неврологического нарушения невозможно, но скорректировать и тем самым улучшить качество жизни вполне возможно.
Лечение Болезни Шагаса (американского трипаносомоза):
Эффективных способов лечения болезни Шагаса нет. Лекарства снижают летальность, но не дают уверенности, что переносимые дозы уничтожат паразитов, локализованных внутриклеточно.
На сегодняшний день существует два препарата, эффективных для лечения болезни Шагаса: бензнидазол (benznidazole) и нифуртимокс (nifurtimox) . Тем не менее, нет подтвержденных клинических данных о том, что они в переносимых дозах обладают способностью уничтожить внутриклеточно локализованных паразитов; кроме того, они обладают выраженными побочными действиями.
Что касается хронических изменений во внутренних органах при болезни Шагаса – они необратимы, на поздних стадиях заболевания больные часть умирают от острой сердечной недостаточности, инфаркта, инсульта.
Online-консультации врачей
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация ортопеда-травматолога |
| Консультация массажиста |
| Консультация семейного доктора |
| Консультация специалиста банка пуповинной крови |
| Консультация оториноларинголога |
| Консультация нефролога |
| Консультация пульмонолога |
| Консультация гомеопата |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация иммунолога |
| Консультация аллерголога |
| Консультация косметолога |
| Консультация уролога |
| Консультация пластического хирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение Болезни Шагаса (американского трипаносомоза):
Эффективных способов лечения болезни Шагаса нет. Лекарства снижают летальность, но не дают уверенности, что переносимые дозы уничтожат паразитов, локализованных внутриклеточно.
На сегодняшний день существует два препарата, эффективных для лечения болезни Шагаса: бензнидазол (benznidazole) и нифуртимокс (nifurtimox) . Тем не менее, нет подтвержденных клинических данных о том, что они в переносимых дозах обладают способностью уничтожить внутриклеточно локализованных паразитов; кроме того, они обладают выраженными побочными действиями.
Что касается хронических изменений во внутренних органах при болезни Шагаса – они необратимы, на поздних стадиях заболевания больные часть умирают от острой сердечной недостаточности, инфаркта, инсульта.