Систолическое и диастолическое артериальное давление
Содержание:
- Диастола и систола в сердечном цикле
- Причины
- Механизм развития
- Что такое систолическое и диастолическое давление
- ЦИКЛ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ.
- Стресс-эхокардиография – ответы на вопросы пациентов
- Диагностика и виды экстрасистолии
- Экстрасистолия — лечение
- Патологическое спортивное сердце
- Разница между систолой и диастолой
- Диастолические шумы
- Биофизические и биохимические механизмы
- Синдром слабости синусового узла
Диастола и систола в сердечном цикле
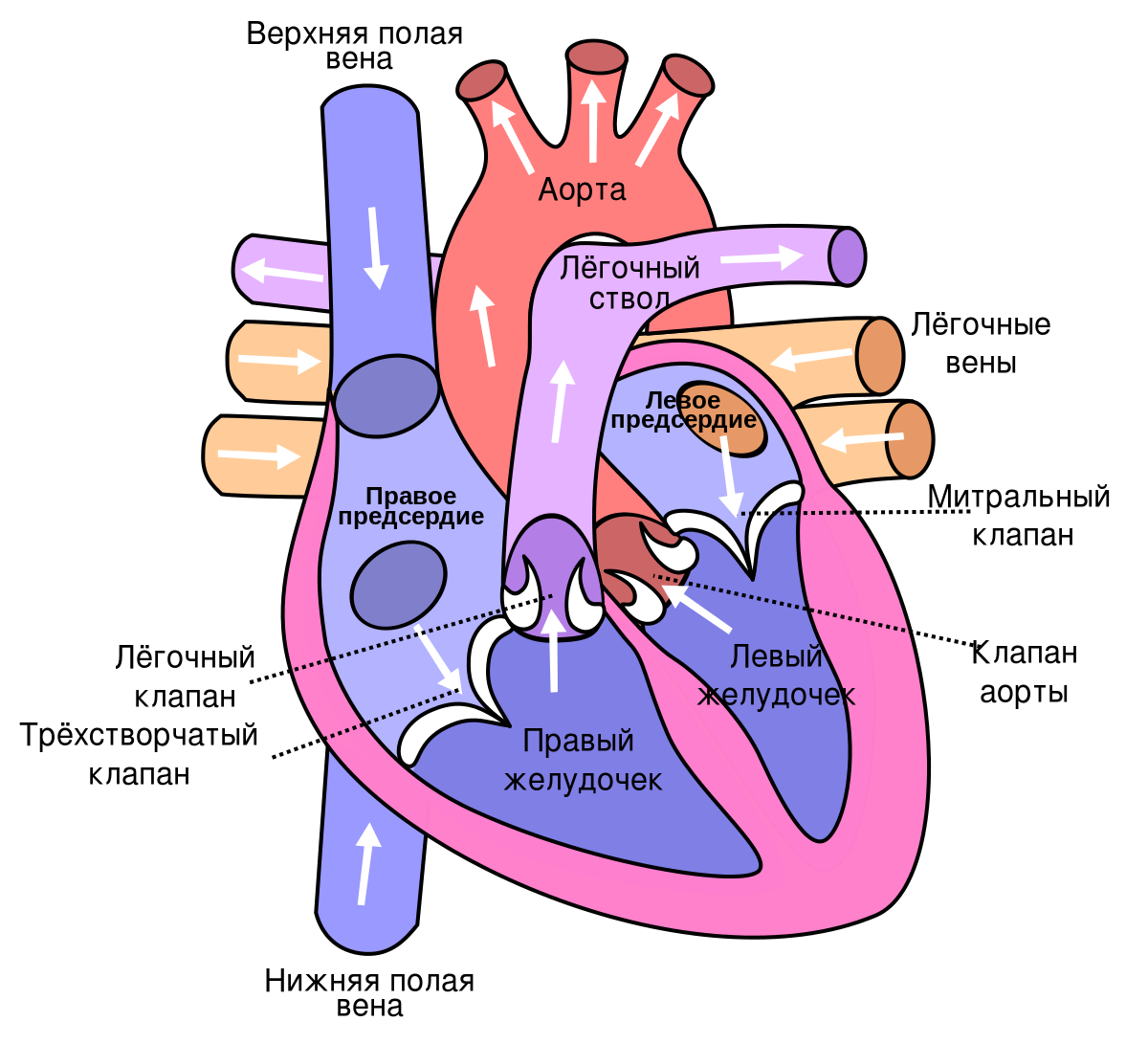
Сердечная диастола: оба AV-клапана ( трикуспидальный в правом сердце (голубой), митральный в левом сердце (розовый)) открыты, что позволяет крови течь непосредственно в левый и правый желудочки, где она собирается для следующего сокращения. .
Сердечная (желудочковая) систола: оба AV-клапана ( трикуспидальный в правом сердце (голубой), митральный в левом сердце (розовый)) закрываются за счет противодавления, поскольку желудочки сокращаются, и их объемы крови выбрасываются через новые -открытый легочный клапан (темно-синяя стрелка) и аортальный клапан (темно-красная стрелка) в легочный ствол и аорту соответственно.
Сердечная диастола — это период сердечного цикла, когда после сокращения сердце расслабляется и расширяется, наполняясь кровью, возвращающейся из системы кровообращения . Оба атриовентрикулярных (АВ) клапана открываются, чтобы облегчить «негерметичный» поток крови непосредственно через предсердия в оба желудочка, где она собирается для следующего сокращения. Этот период лучше всего рассматривать в середине диаграммы Виггерса — см. Панель с надписью «Диастола». Здесь он показывает, что уровни давления в предсердиях и желудочках близки к нулю в течение большей части диастолы. (См. Серые и голубые кривые, обозначенные «Предсердное давление» и «Желудочковое давление» — диаграмма Виггерса.) Здесь также можно увидеть кривую красной линией «Желудочкового объема», показывающую увеличение объема крови от низкого плато стадия «Изоволюмическая релаксация» до максимального объема, возникающая в подэтапе «Систола предсердий».
Систола предсердий
Систола предсердий — это сокращение клеток сердечной мышцы обоих предсердий в результате электростимуляции и проведения электрических токов через камеры предсердий (см. Выше, физиология ). Номинально являясь компонентом сердечной последовательности систолического сокращения и выброса, систола предсердий фактически выполняет жизненно важную роль завершения диастолы, которая заключается в завершении наполнения обоих желудочков кровью, пока они расслаблены и расширены для этой цели. Систола предсердий перекрывает конец диастолы, происходя в подпериод, известный как желудочковая диастола – поздняя (см. Диаграмму цикла). В этот момент систола предсердий оказывает давление сокращения, чтобы «восполнить» объемы крови, отправленные в оба желудочка; этот предсердный толчок закрывает диастолу непосредственно перед тем, как сердце снова начинает сокращаться и выбрасывать кровь из желудочков (систола желудочков) в аорту и артерии.
Предсердный толчок отсутствует или нарушается, если в сердце нарушена нормальная электрическая проводимость, например, вызванная фибрилляцией предсердий , трепетанием предсердий или блокадой сердца . Предсердный толчок также может ухудшаться из-за любого ухудшения состояния сердца, такого как «ригидность сердца», обнаруживаемая у пациентов с диастолической дисфункцией .
Систола желудочков
Систола желудочков — это сокращения желудочкового синцития клеток сердечной мышцы в левом и правом желудочках после электрических стимуляций . Сокращения правого желудочка обеспечивают легочное кровообращение за счет пульсации обедненной кислородом крови через легочный клапан, а затем через легочные артерии в легкие. Одновременно с этим сокращения систолы левого желудочка обеспечивают системную циркуляцию насыщенной кислородом крови по всем системам организма, прокачивая кровь через аортальный клапан, аорту и все артерии. (Артериальное давление обычно измеряется в более крупных артериях левого желудочка во время систолы левого желудочка).
Причины
Единичные экстрасистолы считаются вариантом нормы и возникают практически у каждого человека. Однако если их количество достигает примерно 250-300 в сутки, это может стать поводом для беспокойства.
Как правило, экстрасистолия развивается под влиянием внешних факторов при отсутствии органических поражений сердца. Такую экстрасистолию принято называть функциональной. Она может быть обусловлена следующими причинами:
- злоупотребление алкоголем, чаем, кофе;
- курение;
- употребление психоактивных препаратов (опиаты, психостимуляторы и т.д.);
- нервное напряжение;
- инфекционные заболевания;
- нарушение кровотока при остеохондрозе.
Существует также органическая экстрасистолия, при которой она является следствием имеющейся патологии сердца:
- воспалительные процессы в сердечной мышце (миокарде);
- ишемическая болезнь сердца;
- кардиосклероз;
- пороки сердца;
- кардиомиопатия;
- пролапс митрального клапана;
- гипертрофия миокарда;
- инфаркт.
Экстрасистолия также может возникать в результате отравления организма токсическими веществами или при нарушении обменных процессов в организме.
Среди пациентов, страдающих ишемической болезнью сердца, распространенность экстрасистолии достигает 58% у мужчин и 49% — у женщин.
Механизм развития
Патогенез экстрасистолии — достаточно сложный процесс. В анатомии и физиологии сердца есть такое понятие, как водитель ритма — это участок миокарда, отвечающий за частоту сердечных сокращений (в норме 60-90 ударов в минуту).
Существует несколько водителей ритма, но главным является синусно-предсердный узел, который также известен как узел Кейт-Флака. Он расположен над правым предсердием в месте слияния полых вен. Именно здесь и зарождаются импульсы, стимулирующие сокращения сердца.
Однако они могут зарождаться и в других участках сердца, например, в желудочках или в предсердиях. Эти участки принято называть эктопическими, и когда они выдают дополнительные импульсы, возникают внеочередные сокращения — сердце осуществляет выброс крови (систолу) в тот момент, когда уже должна наступить диастола, то есть фаза расслабления. В результате формируется аритмия, степень выраженности которой будет напрямую зависеть от количества таких незапланированных сердечных сокращений.
Что такое систолическое и диастолическое давление
При посещении врача пациенту очень часто измеряют артериальное давление, ведь этот показатель является очень важным. У людей старшего возраста появляются домашние тонометры, с помощью которых они отслеживают свое давление и контролируют самочувствие. Но что означает артериальное давление с медицинской точки зрения?
Когда кровь движется по сосудам, она давит на их стенки и вызывает напряжение в просвете сосуда. Этот показатель и называется артериальным давлением и измеряется в миллиметрах ртутного столба.
Когда сердечная мышца сокращается, существует две фазы:
- Систола – момент максимального напряжения сердечной мышцы, когда она выкачивает кровь и направляет ее по артериям. Систолическое давление иногда называют сердечным.
- Диастола – момент максимального расслабления сердечной мышцы, когда она набирает кровь из вен. Давление в этой фазе иногда называют сосудистым.
При измерении артериального давления всегда получается две цифры. К примеру, 110/70 означает, что систолическое давление равно 110, а диастолические – 70.
На показатели давления влияет ряд следующих факторов:
- Количество крови, которое сердце выбрасывает за одно сокращение. Чем больше крови оно направляет в артерии и капилляры, тем выше показатель давления.
- Состояние сосудов, капилляров и стенок аорты. С возрастом просвет сосудов уменьшается по разным причинам, вследствие чего растет давление.
- Количество крови, которое находится во всех сосудах человека. Чем меньший объем циркулирует, тем ниже будет давление.
- Способность сердца полностью расслабиться в фазу диастолы. Если сердце работает на износ без отдыха, цифры на тонометре будут ниже.
Больше информации об этом и многих других важных аспектах здоровья, связанных с артериальным давлением, остеохондрозом, атеросклерозом, вы можете узнать, став членом Клуба Бывших Гипертоников.
Присоединяйтесь к нашему сообществу, скачивайте гимнастику, которая помогла уже сотням тысяч человек победить скачки давления и гипертонию. Получайте самую актуальную и правильную информацию, задавайте свои вопросы доктору Шишонину и просто общайтесь.
ЦИКЛ СЕРДЕЧНОЙ ДЕЯТЕЛЬНОСТИ.
Электрические, механические, биохимические процессы, которые происходят во время одного полного сокращения (систола) и расслабления (диастола) сердца называются циклом сердечной деятельности. Цикл состоит из 3-х основных фаз: (1) систола предсердий (0.1 сек),(2) систола желудочков (0.3 сек), (3) общая пауза или общая диастола сердца (0.4 сек).
Общая диастола сердца: предсердия расслаблены, желудочки расслаблены. Давление = 0. Клапаны: атриовентрикулярные открыты, полулунные закрыты. Происходит наполнение желудочков кровью, объем крови в желудочках увеличивается на 70%.Систола предсердий: давление крови 5-7 мм рт.ст. Клапаны: атриовентрикулярные открыты, полулунные закрыты. Происходит дополнительное наполнение желудочков кровью, объем крови в желудочках увеличивается на 30%.Систола желудочков состоит из 2-х периодов: (1) период напряжения и (2) период изгнания.
Стресс-эхокардиография – ответы на вопросы пациентов
Стресс ЭхоКГ – это ультразвуковое исследование сердца в сочетании с нагрузкой на него. Оно позволяет выявить на начальной стадии заболевания сердца, которые не проявляются в состоянии покоя.
Суть метода заключается в том, чтобы исследовать сердце в то время, когда оно работает с максимальной частотой и требует большего количества кислорода, чем в покое. Для создания таких условий и применяется нагрузка. Назначает исследование кардиолог или терапевт, проводит процедуру — специалист ультразвуковой диагностики.
Когда назначают стресс ЭхоКГ?
- Если ЭКГ и обычное УЗИ не показали явных нарушений со стороны сердечной мышцы, для подтверждения или исключения ишемической болезни сердца.
- Если стресс-ЭКГ исследование оказалось малоинформативным.
- Если необходимо точно выявить работоспособные и пораженные заболеванием участки миокарда.
- Если Вам предстоит операция на сердце, исследование позволяет оценить Ваше состояние перед операцией и предупредить возможные осложнения.
- Если необходимо оценить эффективность лечения ишемической болезни сердца.
Как подготовиться к процедуре?
Чтобы получить максимально достоверные результаты диагностики, нужно соблюдать несколько правил:
- Заранее выясните у своего лечащего врача (который назначил данное исследование) возможно ли Вам отменить за 3 дня до процедуры препараты, снижающие частоту пульса. В случае невозможности отмены препаратов обратитесь за консультацией к врачу, проводящему исследование.
- В течение суток перед обследованием не пейте кофе, крепкий чай, энергетические напитки, алкоголь.
- Воздержитесь от курения.
- За 3–4 часа до процедуры не подвергайте организм никаким физическим нагрузкам.
- Принимайте пищу не позже, чем за 3 часа до процедуры.
- Для процедуры с физической нагрузкой надевайте легкую удобную одежду, не сковывающую движений. Исследование выполняется в нижнем хлопчатобумажном белье. С собой иметь запасные хлопчатобумажные носки.
- В день исследования принять гигиенический душ.
- С собой иметь питьевую воду.
Какие документы принести на исследование?
- Паспорт
- Направление на исследование
Желательно также взять:
- Выписки из стационара
- ЭКГ (срок действия 6 мес.),
- УЗИ сердца (срок действия 6 мес.)
- Если есть аритмия, то результаты холтеровского мониторирования (срок действия 6 мес.)
Как проводится стресс ЭхоКГ?
Все обследование занимает не более 1 часа и проходит в несколько этапов:
1. Сначала делают УЗИ сердца, регистрируют ЭКГ и артериальное давление в спокойном состоянии.
2. Далее Вашу сердечно-сосудистую систему подвергают нагрузочному тестированию. В зависимости от типа проводимой процедуры, это может быть использование велотренажера или введение в вену специальных препаратов.
3. УЗИ сердца и регистрацию ЭКГ продолжают проводить во время нагрузки на сердце.
4. Интенсивность нагрузки увеличивают постепенно. Нагрузку при кручения педалей увеличивают каждые 2–3 минуты. Если используются фармакологические препараты, новую их дозу также вводят каждые 3 минуты.
5. Длительность нагрузки составляет около 10–15 минут.
6. Процедуру могут досрочно прекратить, если у вас возникнет боль в области сердца, тошнота, головокружение, удушье. Стресс ЭхоКГ с физической нагрузкой могут прекратить, если вы почувствуете сильную мышечную усталость.
7. Иногда может понадобиться введение препаратов, которые приводят работу сердца в норму после процедуры.
8. Далее врач проанализирует все полученные данные, сравнит результаты ЭхоКГ до, во время и после нагрузки.
Какие могут быть осложнения при исследовании?
- развитие приступа стенокардии
- нарушения ритма сердца
-
резкое снижение или повышение артериального давления
- инфаркт миокарда
- остановка кровообращения
Для предотвращения тяжелых осложнений только в нашей клинике исследование проводится под контролем опытного врача-реаниматолога, в условиях круглосуточно функционирующего отделения кардиохирургии.
Диагностика и виды экстрасистолии
• ЭКГ в 12 отведениях — позволяет выявить морфологию и возможную локализацию очага экстрасистолии.
• Суточное холтеровское мониторирование (ХМ -непрерывная запись ЭКГ) — наиболее достоверный метод диагностики преходящих нарушений ритма сердца за сутки наблюдения.
• ЭхоКГ (УЗИ сердца) – выявляет патологию миокарда, определяет состояние клапанного аппарата сердца.
При анализе ЭКГ возможно говорить о единичных и групповых экстрасистолах. Группу из 5 экстрасистол возможно расценивать как эктопическую тахикардию.
По локализации эктопического очага выделяют:
- предсердные,
- атриовентрикулярные,
- желудочковые экстрасистолы.
Экстрасистолия — лечение
Необходимо устранение провоцирующих факторов и лечение основного заболевания. Единичные экстрасистолы без клинических проявлений не лечат.
Нейрогенные экстрасистолы лечат налаживанием режима труда и отдыха, дают диетические рекомендации, полезны регулярные занятия спортом, применяется психотерапия, транквилизаторы или седативные средства (например, настойка валерианы). Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, так как может быть жизнеугрожающим, если не определен характер, механизмы и причины экстрасистол.
Выбор способа лечения экстрасистолии осуществляется специалистом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и действующих Российских и Европейских рекомендаций.
С помощью приема антиаритмических препаратов можно устранить экстрасистолы, но после отмены препаратов экстрасистолия возобновляется. Кроме того, самое главное: у лиц с органическим поражением сердца на фоне эффективного лечения экстрасистолии антиаритмическими препаратами выявлено увеличение смертности более, чем в 3 раза! Только при лечении бета-блокаторами или амиодароном не было отмечено повышения риска смертности. Однако, у ряда больных наблюдались осложнения, включая опасные для жизни. Эффективность и безопасность применения препаратов калия и магния или т.н. «метаболических» препаратов окончательно не установлены.
Достаточно радикальным и эффективным методом лечения экстрасистолии является катетерная абляция («прижигание») очага экстрасистолии. Операция, в среднем, выполняется в течение 45-55 минут, и через сутки пациент может быть выписан из стационара.
- Если при суточном холтеровском мониторировании количество экстрасистол превышает 1000 в сутки, у пациента имеются жалобы или присутствует заболевание сердца.
- Если экстрасистолы возникают на фоне лечения сердечными гликозидами.
- Если, несмотря на начатую терапию, эффект лечения не достигнут.
- Для подбора антиаритмических препаратов (производится после обследования индивидуально). После назначения препарата проводится контроль лечения при помощи холтеровского мониторирования, которое рекомендуется проводить при подборе терапии один раз в месяц.
Патологическое спортивное сердце
В США ведут специальный регистр, где каждый третий день отмечают смерть спортсмена, и преимущественно гибнут футболисты — своеобразный американский футбол «густо замешан» на регби. У нас такого учёта нет, но все случаи гибели широко освещаются прессой, российские спортсмены явно погибают много реже. Причиной их смерти становится, как правило, патологическое спортивное сердце, которое формируют бессистемные запредельные нагрузки, допинг, тренировки на фоне банальных инфекций и, конечно, генетические особенности.
Масса и толщина стенок сердца в этой ситуации тоже больше нормы, но из-за отставания роста коронарных капилляров от увеличения непосредственно миокарда его питание нарушается. Мышца менее эластична, поэтому страдает сократительная способность и, следовательно, невозможно максимальное расслабление в покое. Растёт объём не только желудочков, выбрасывающих кровь, а и принимающих кровь предсердий. Объём сердца увеличен, но гораздо больше, чем надо бы — больше 1200 кубических сантиметров.
Так же сердце редко сокращается, возникает брадикардия. Она может быть более выраженной, то есть менее 40 сокращений за минуту, особенно ночью, что приводит к выраженному кислородному голоданию мозга. При нормальном спортивном сердце спортсмен никак не ощущает замедленное сердцебиение, когда брадикардия сопровождается клиническими симптомами, то это уже не обычная адаптация сердца к высоким нагрузкам, а патологическое состояние. Снижение артериального давления ниже 100/60 мм рт.ст. в такой ситуации тоже не приспособление организма, а реакция на болезненные изменения.
Разница между систолой и диастолой
Для сердечной мышцы расслабление не менее важно, чем сокращение. По меткому определению, диастола делает систолу
Этот период такой же активный. За его время в сердечной мышце происходит расхождение нитей актина и миозина, которое по закону Франка-Старлинга определяет силу сердечного выброса – чем больше растяжение, тем больше сокращение.
Способность расслабляться зависит от тренированности сердечной мышцы, у спортсменов за счет длительной диастолы урежается частота сокращений, а кровоток по коронарным сосудам в это время нарастает. В период расслабления выделяют две фазы:
- протодиастолическую (обратное движение крови закрывает клапанные заслонки сосудов);
- изометрическую – расправление желудочков.
Вслед за этим следует наполнение, а потом начинается предсердная систола. По их завершению полости желудочков оказываются готовыми к последующему сокращению.
Диастолические шумы
Возникают в период диастолы, вслед за II тоном сердца.
-
Ранний (протодиастолический) — при недостаточности аортального клапана , инфекционном эндокардите. По характеру он обычно «мягкий», «дующий», а поэтому нередко пропускается врачами при невнимательной аускультации.
-
Средний (мезодиастолический) — при стенозе митрального клапана (тембр — «грохот», «раскат»); может также выслушиваться при увеличении притока крови в желудочки через нормальное или расширенное атриовентрикулярное отверстие.
- Поздний (пресистолический) — при стенозе трехстворчатого клапана (тембр — «писк»); может также являться составной частью шума сердца при митральном стенозе.
Биофизические и биохимические механизмы
Биофизические механизмы регуляции артериального давления мало изучены. В основе физиологических механизмов, удерживающих нормальное артериальное давление, лежит действие тех или иных хим. веществ, возбуждающих мышечный слой сосудов, то есть прессорных веществ, а также биомеханические свойства самих сосудов. Клинические и экспериментальные наблюдения позволили выявить в организме целый ряд прессорных веществ, молекулярные и клеточные основы действия которых остаются предметом исследований. К известным прессорным веществам относятся прежде всего катехоламины (см.) и некоторые биологически активные пептиды. Адреналин (и норадреналин) суживает артерии и артериолы кожи, скелетных мышц, органов брюшной полости и легких; коронарные сосуды и сосуды мозга реагируют на них расширением. Адреналин (см.) является своего рода «аварийным» гормоном, поддерживающим артериальное давление в особых условиях за счет увеличения систолического объема; норадреналин является обычным медиатором сердечно-сосудистой регуляции, повышающим периферическое сопротивление сосудов. Вазопрессин (см.) действует непосредственно на гладкомышечные Элементы артериол и капилляров, вызывая их сужение. Как адреналин, так и вазопрессин оказывают влияние на сосуды в очень малых концентрациях (10-7 М).
Вследствие своего сосудосуживающего действия адреналин и вазопрессин вызывают резкое повышение артериального давления. Незначительным сосудосуживающим эффектом обладает серотонин (см.). К сосудорасширяющим аминам относится гистамин (см.), который расширяет капилляры, уменьшая таким образом приток крови к сердцу, в результате чего артериальное давление резко падает.
К сосудорасширяющим веществам относятся также ацетилхолин (см.) и другие производные холина, оказывающие эффект на мелкие артерии. Ацетилхолин быстро разрушается в крови, поэтому его действие на сосуды в физиологических условиях чисто местное, то есть ограничено тем участком, где он образуется в нервных окончаниях парасимпатических волокон.
Биологически активные пептиды могут либо повышать, либо понижать артериальное давление крови: к ним относятся кинины (см.) и ангиотензин (см.). Кинины (каллидин, брадикинин) вызывают сокращение гладких мышц, расширение кровеносных сосудов, увеличение проницаемости капилляров. Сосудорасширяющее действие брадикинина в 15 раз сильнее действия ацетилхолина. Предполагают, что кинины непосредственно влияют на клеточные мембраны, вызывая их деполяризацию.
Ангиотензин II является самым сильнодействующим из всех известных в настоящее время соединений, повышающих артериальное давление; ангиотензин II действует сильнее норадреналина более чем в 20 раз.
На величину периферического сопротивления влияет также вязкость крови: чем она больше, тем выше сопротивление в артериолах и тем выше давление крови в артериях.
Методы измерения артериального давления и приборы для измерения артериального давления — см. Кровяное давление.
Библиография: Анохин П. К. Биология и нейрофизиология условного рефлекса, М., 1968, библиогр.; Вальдман А. В. и Ковалев Г. В. Экспериментальное изучение морфо-функциональной организации центральной регуляции регионарного кровообращения, в кн : Вопр. регуляции регионарного кровообращения, под ред. Г. П. Конради, с. 33, Д., 1969; Васильева В. В. Сосудистые реакции у спортсменов, с. 73, М., 1971, библиогр.; Дембо А. Г., Левин М. Я. и Левина Л. И. Артериальное давление у спортсменов, М., 1969; Калюжная Р. А. Физиология и патология сердечно-сосудистой системы детей и подростков, с. 29, М., 1973; он же, Биофизические основы кровообращения и клинические методы изучения гемодинамики, с. 78 и др., Л., 1963, библиогр.; Судаков К. В. Нейрофизиологические механизмы эмоциональных напряжений и их роль в генезе артериальной гипертензии, Биол. журн. Армении, т. 25, № 6, с. 167, 1972, библиогр.; Ткаченко Б. И. и др. Регионарные и системные вазомоторные реакции, с. 15, 34, Л., 1971; Хорст А. Молекулярная патология, пер. с польск., М., 1967; Burton A. C. Physiologie und Biophysik des Kreislaufs, Stuttgart — N. Y., 1969, Bibliogr.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами, которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
- Выраженной упорной синусовой брадикардии, которая не реагирует на атропин и физическую нагрузку;
- Появлению (периодами) синоаурикулярной блокады, во время которой могут наблюдаться эктопические (несинусовые, замещающие) ритмы;
- Внезапным исчезновением нормального (синусового) ритма на очень короткий период и замещение его эктопическим на этот промежуток времени;
- Периодическим чередованиям брадикардии и тахикардии, которые называются «синдромом тахикардии-брадикардии».
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Автор статьи
Диденко Максим Викторович
Cердечно-сосудистый хирург высшей категории; заведующий отделением хирургической аритмологии Военно-Медицинской академии, д.м.н.
Стаж работы : c 2000 года, 20 лет