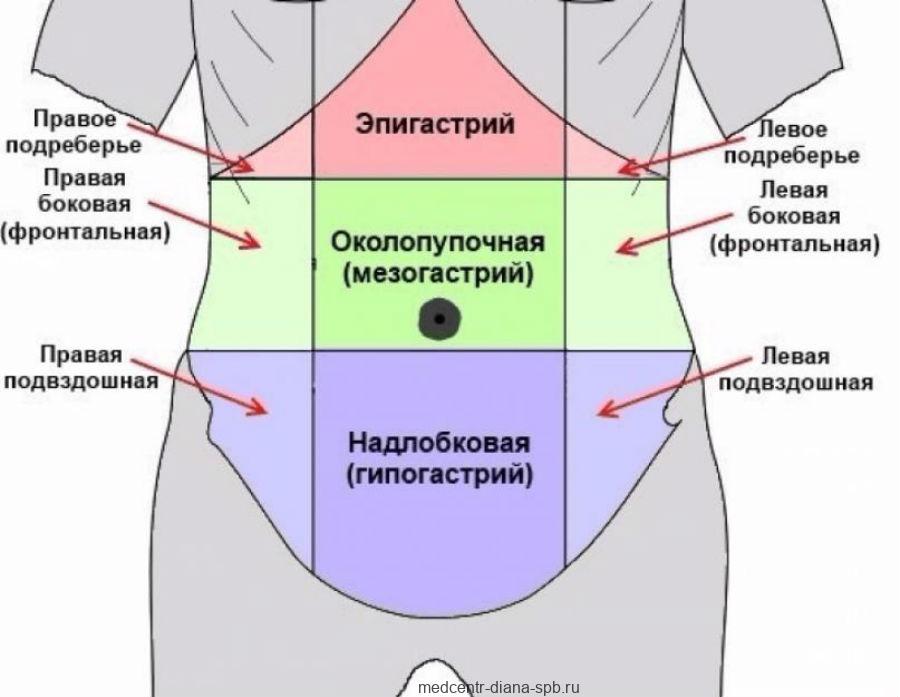
Боль в животе
Содержание:
- Диагностика боли в животе
- Боль. Предупреждает и защищает.
- Основные симптомы, свидетельствующие о голодных болях и время их появления
- Классификация болей в промежности
- С чем легко перепутать гастрит
- А колоноскопия?
- Опасность кишечного коронавируса
- Причины гастрита
- Может ли от дивертикулов болеть живот?
- Методы и средства для лечения голодных болей в желудке
- Подготовка визита к врачу.
Диагностика боли в животе
Острые боли в животе, особенно возникшие внезапно в ночное время – показание для обращения к врачу. Задача врача-хирурга – исключить острую хирургическую патологию брюшной полости. Для этого применяют физикальное обследование (осмотр и пальпация живота), лабораторные и инструментальные методы диагностики. Больного с подозрением на “катастрофу в животе” госпитализируют, наблюдая его состояние в динамике. Если диагноз подтверждается, проводится экстренное оперативное вмешательство.
Острая боль в брюшной полости – минимальный объём диагностики
- Общий анализ крови с лейкоформулой;
- Анализ крови на амилазу (диагностика острого панкреатита);
- Анализ крови на свёртываемость (коагулограмма);
- Анализ крови на ВИЧ, RW, вирусные гепатиты С и В;
- Биохимия крови (билирубин, ферменты печени, креатинин, мочевина и т.д.);
- Общий анализ мочи;
- УЗИ брюшной полости, почек и мочевыводящих путей;
- Обзорная рентгенография живота;
- Эзофагогастродуоденоскопия;
- При возможности – МСКТ или МРТ живота.
Боли в животе у детей и пожилых людей
Наибольшую трудность представляет диагностика причин боли в животе у детей грудного и младшего возраста, а также у пожилых людей. В отличие от взрослых, дети в возрасте до 2-3 лет не имеют возможности подробно описать локализацию и характер болей. У пациентов старше 65 лет симптоматика может отсутствовать, особенно у больных с сахарным диабетом. Малейшее подозрение на острый живот у детей и пожилых – показание к госпитализации для уточнения диагноза.
Распространённые болезни, сопровождающиеся болевыми ощущениями в животе (патология + код по МКБ)
- Язва желудка К25;
- Гастродуоденит К29;
- Язва двенадцатиперстной кишки R26;
- Острый аппендицит К35;
- Болезнь Крона К50;
- Гастроэнтероколит К52;
- Тромбоз мезентериальных артерий К55;
- Синдром раздражённой кишки К58;
- Перитонит К65;
- Холецистит К81;
- Острый панкреатит К85;
- Желчнокаменная болезнь К80;
- Рак желудка С16;
- Рак тонкого кишечника С17;
- Рак толстого кишечника С18;
- Рак прямой кишки С20;
- Рак поджелудочной железы С25;
- Внематочная беременность O00;
- Спонтанное прерывание беременности О03;
- Мочекаменная болезнь N20;
- Эндометриоз N80.
Боль. Предупреждает и защищает.
Кто из нас не знает, что такое боль? Хоть раз в жизни каждый испытывал боль. Дать определение боли не так уж и сложно, для этого не нужно перелопачивать гору медицинской литературы или слишком глубоко заглядывать в медицинские справочники. Когда человеку больно, он страдает, и единственная мысль, которая приходит ему всегда и во всех ситуациях, когда появляется боль, – это отчаянное желание, чтобы она поскорей прошла. И никогда больше не появлялась.
Но, увы, чудес на свете не бывает, и как бы мы этого не хотели, она всегда возвращается. Иногда чаще, иногда реже. Ежеминутно миллионы людей во всем мире принимают обезболивающие лекарства. Ежедневно человечество потребляет тонны анальгетиков. Ежегодно в мире разрабатываются и создаются все более совершенные препараты, которые эту боль «как рукой снимают».
Нам кажется вполне разумным, что мы даем боли должный отпор при первом же ее появлении. А вы задумывались хотя бы на мгновение – так ли случайно появление боли? Такое ли это зло, как нам кажется? Вспомните школу, учебник по биологии, в котором говорилось, что «боль – это жизненно необходимая функция нашего организма, которая предупреждает нас об опасности». Нет такой боли, которая безопасна, которую можно проигнорировать. Природой в нас заложены те или иные раздражители, при превышении болевого порога они дают организму сигнал об опасности.
Основные симптомы, свидетельствующие о голодных болях и время их появления
Принято считать, что боль в области желудка возникают в состоянии, предшествующем явленной болезни. Появление рвотного рефлекса, отсутствие аппетита, изжога – основные симптомы, говорящие о болях в желудке.
Данные симптомы можно наблюдать в любое время дня и ночи, все зависит от того, какой образ жизни вел тот или иной человек. Если пациент чувствует желудочную боль по прохождению 5-6 часов после потребления пищи, то это вполне нормально. Очевидно, что желудочные боли для голодного человека – это обычное явление, но если боль сохраняется после насыщения, это уже говорит о том, что патология прогрессирует.
Желудочные боли в ночное время суток, также свидетельствуют о наличии язвенных образований.
Как бы то ни было, пациенту, испытывающему болезнетворные ощущения в районе желудка, показана специальная процедура фиброгастродуоденоскопии. После ее проведения лечащий врач с большой вероятностью диагностирует точную форму заболевания.
Злокачественная опухоль – еще одна причина по которой человек может ощущать желудочную боль. Как и в случае с проведением процедуры фиброгастродуоденоскопии, установить наличие злокачественной опухоли в желудке можно при помощи специального метода – биопсии.
Наличие болевого симптома может также сопровождаться сбоями гормональной системы. Вследствие этого, гормоны, отвечающие за сытость организма и появления голода начинают вырабатываться в чрезмерном количестве, в результате чего возникают болевые ощущения в области желудка, появляется рвотный рефлекс и изжлга.
Боли в желудке можно частично нивелировать потребляя очищенную воду или топленое молоко. Принудительно вызванный рвотный рефлекс также может способствовать уменьшению приступов боли.
Классификация болей в промежности
Выделение различных групп, категорий или классов болевой симптоматики, возникающей в паху, происходит исходя из различных параметров. Все они представлены в нашей таблице ниже.
| Вид боли | Отличительные особенности |
|---|---|
| Классификация, исходя из предрасполагающего фактора | |
| Первичная | Развивается вследствие травмы промежности или по причине нарушения неврологического характера. |
| Вторичная | Боль, отдающая в промежность из-за имеющихся заболеваний внутренних органов. |
| Классификация по происхождению | |
| Висцеральная | Возникает вследствие компрессии или раздражения нервов, расположенных в органах мочеполовой системы. |
| Нейрогенная | Возникает вследствие поражения нервных тканей в области промежности. |
| Психогенная | Возникает вследствие нарушений психоэмоционального состояния пациента при стрессах, депрессиях, неврозах. |
| Классификация по длительности проявления | |
| Острая | Проявляется ярко и длится в течение недлительного времени: от пары минут до нескольких часов, но не более 24-х часов. |
| Хроническая | Отличается слабой выраженностью и длится в течение длительного времени: несколько месяцев. |
| Классификация по характеру проявления | |
| Тянущая | Такая болевая симптоматика характеризуется длительностью и нередко усиливается в положении сидя или при дефекации. Она характерна для послеродового периода и возникает вследствие отёков и растяжений, а также развивается при следующих заболеваниях:
|
| Резкая, острая | Характерна для любых травм промежностей, начиная с обычных ушибов и заканчивая разрывами мышц. Отличается большой интенсивностью и даже может стать причиной утраты сознания. Может, также, возникать при таких заболеваниях, как:
|
| Распирающая | Чаще всего возникает у женщин перед родами, когда организм готовится к этому процессу, а также при воспалительных процессах слизистой оболочки влагалища. |
С чем легко перепутать гастрит
По словам гастроэнтеролога Алексея Головенко, большинство симптомов, которые многие связывают с «гастритом», не имеют отношения ни к воспалению, ни к язве желудка, ни к опасной бактерии. Чувство тяжести в животе после еды, распирание «под ложечкой», тошнота или резкая слабость после жирной пищи чаще всего говорят о функциональной диспепсии — то есть нарушении процесса пищеварения. В первую очередь речь идет о нарушении моторики (двигательной активности) пищеварительных органов, которое может быть вызвано, например, стрессом. Для улучшения состояния обычно достаточно пропить прокинетики (например, домперидон или итоприд) — препараты, которые стимулируют моторику желудочно-кишечного тракта. Психотерапия и прием антидепрессантов также могут дать положительный результат, но они должны назначаться врачом.
Алексей Парамонов подчеркивает, что при любом дискомфорте в животе использовать классические обезболивающие небезопасно: большинство из них сами по себе могут привести к язве. Средство первой помощи при острой боли в желудке — это антацидные средства, нейтрализующие кислоту желудочного сока. Другой эффективный вариант — так называемые ингибиторы протонной помпы, они тоже снижают кислотность
Но посетить врача все равно нужно: важно понять причину недомоганий и пройти лечение. К примеру, беременные часто жалуются на так называемую рефлюксную болезнь или изжогу беременных, когда кислота из желудка попадает в пищевод
И если при гастрите или диспепсии соблюдать специальную диету не нужно (польза советских «столов» научно не доказана), то в этом случае рацион придется изменить. Такая диета не будет жесткой и уж точно не помешает развитию плода.
Если боль в верхней части живота, изжога, отрыжка, тошнота появились впервые и вам меньше сорока пяти лет, делать гастроскопию нет смысла: лечение диспепсии можно назначить, не заглядывая в желудок.
Согласно рекомендациям Американской коллегии гастроэнтерологов, гастроскопия актуальна тогда, когда есть вероятность обнаружить язву, метаплазию или опухоль. Симптомы таких состояний: дискомфорт при глотании, железодефицитная анемия, частая рвота, непреднамеренное снижение веса больше чем на 5 % за полгода. В противном случае достаточно выполнить дыхательный тест на хеликобактер и устранить бактерии, если они обнаружены. Только если после этого самочувствие не улучшилось, нужно пройти гастроскопию с биопсией — последняя обязательна для подтверждения гастрита и позволяет оценить риск развития рака желудка в будущем.
Если вам больше сорока пяти лет или у кого-то из близких родственников был рак желудка, то при первых «желудочных» жалобах врач назначит гастроскопию. Это обследование позволяет обнаружить не только гастрит, но и, например, воспаление пищевода (эзофагит) или язву. У малоприятной процедуры пока нет альтернативы, но, чтобы не мучиться, «глотая кишку», уже сейчас можно обследоваться под анестезией. Есть прогресс и в лечении язвенной болезни. Алексей Парамонов рассказывает, что еще двадцать лет назад справиться с ней можно было, удалив часть желудка. Теперь хирурги рекомендуют операцию только в экстренной ситуации, например при уже возникших осложнениях — а в остальных случаях поражённые участки желудка просто прижигают при помощи лазера или радиоволн.
А колоноскопия?
Колоноскопия — то есть исследование толстой кишки при помощи гибкого аппарата с видеокамерой — тоже способ обнаружить дивертикулы. Большинство дивертикулов обнаруживают случайно именно при плановой колоноскопии, которую делают для раннего выявления рака. Однако при подозрении на острое воспаление дивертикула (дивертикулит), колоноскопию не используют как первоочередной способ диагностики. При колоноскопии кишку изнутри раздувают газом, а это может привести к перфорации (разрыву) дивертикула.
В то же время, уже после того, как воспаление дивертикула прошло, колоноскопию выполнить следует обязательно. Исследования показывают: вероятность найти рак толстой кишки повышается в течение первого года после острого дивертикулита. По-видимому, воспаление у некоторых пациентов «маскирует» опухоль на рентгеновских снимках, а сразу посмотреть всю толстую кишку эндоскопом во время острого воспаления и небезопасно, и невозможно из-за болезненности.
Опасность кишечного коронавируса
Это состояние опасно не только тем, что развивается воспалительная реакция, но и тем, что при рвоте и диареи организм человека теряет большое количество жидкости, в результате чего может возникнуть обезвоживание (дегидратация). Особой опасности подвергаются люди преклонного возраста, имеющие дополнительные хронические заболевания. Для них такое состояние несет угрозу не только здоровью, но и жизни.
Диагностика
По аналогии с респираторной формой коронавируса, диагностика кишечной формы заболевания проводиться с помощью лабораторного ПЦР исследования
Во внимание берется характер жалоб пациента
Лечение
Как и при респираторной форме данного заболевания, чаще назначается симптоматическое комплексное лечение. При выраженных клинических проявлениях назначается курсовой прием интерферонов, которые являются одним из главных звеньев иммунитета. Ключевое значение имеет восстановление водно- солевого баланса. С этой целью назначается обильный питьевой режим, а также препараты, содержащие необходимый набор электролитов. Наиболее популярен препарат Регидрон в форме порошка для приготовления раствора. Препарат используется в качестве регидратационной терапии при диареи, независимо от причины ее развития. Доказательной эффективностью при лечении всех форм Covid-19 обладает селен, который помогает усилить общую сопротивляемость организма.
Обязательным пунктом комплексного лечения является диета. Пациентам назначают щадящий режим, который предусматривает полное исключение из рациона жаренной и жирной пищи, алкоголя, приправ и специй, соусов. С заботой о здоровье кишечника, предпочтение отдается слизистым супам, кашам на воде, отварной рыбе, молочным киселям и другим продуктам, способствующим обволакиванию стенок ЖКТ.
При любой степени выраженности проявлений кишечного коронавируса, важно не откладывать визит к врачу. Независимо от того, имеет заболевание первичную или вторичную природу, это патологическое состояние нарушает баланс кишечной и желудочной микрофлоры, что провоцирует или усугубляет диарею
Восстановлению микрофлоры кишечника способствует прием метапребиотика Стимбифид Плюс. В состав Стимбифид плюс входят 3 активных компонента, эффективно восстанавливающих баланс собственной микрофлоры кишечника человека.
Нормальная микрофлора помогает ускорить процесс выздоровления при кишечной форме коронавирусной инфекции, укрепить защитные силы организма и предупредить развитие обезвоживания организма. Эффективность средства доказана как при лечении кишечной формы коронавируса, так и для профилактики заболевания. Метапребиотик одинаково безопасно использовать в любом возрасте. Полный курс приема метапребиотика Стимбифид Плюс поможет снизить до минимума риск развития осложнений респираторной и кишечной форм коронавирусной инфекции.
09.03.2021
24658
13
/ Доктор Стимбифид
Причины гастрита
Это заболевание относят к мультифакторным патологиям. Одну причину его развития выявить невозможно. Его развитие обусловлено воздействием сочетания внешних и внутренних факторов.
Экзогенные причины
В эту группу включаются факторы, воздействующие извне. Они включают следующие причины:
- Пищевые продукты. Некоторые виды пищи, при употреблении их в большом количестве, оказывают негативное воздействие на слизистую желудка. К этой группе относятся соленые, кислые,
маринованные, жирные и жареные блюда. Особенно вредны спиртные напитки. Алкогольный гастрит считают отдельной разновидностью заболевания. При нем симптомы проявляются после употребления
большого количества спиртного. - Химические вещества. Острый гастрит возникает при проникновении в полость желудка агрессивных кислот и щелочей. Разрушается поверхностный слой слизистой. Ткани желудка теряют способность защищаться от соляной кислоты. В эту группу входит прием определенных лекарств – кортикостероидов, аспирина, некоторых антибиотиков и нестероидных препаратов.
Воздействие никотина при курении тоже негативно влияет на слизистую. - Нарушение режима питания. В норме секреция пищеварительных ферментов и желудочного сока запускается до приема пищи. Когда пища не попадает в желудок, там возникает избыток кислоты.
За этим развивается поражение слизистой. - Нарушение процесса пережевывания пищи. Кариес, аномалии прикуса и разрушение зубов не позволяют человеку тщательно пережевывать пищу. Недостаточная обработка затрудняет процесс
переваривания, вызывая гастрит.
При воздействии этих факторов происходит обширное и более глубокое поражение тканей желудка. Такой гастрит протекает тяжелее других разновидностей. Стресс, депрессия, состояния постоянного
нервного напряжения, а также наличие паразитарных инвазий способно вызвать гастрит.
Эндогенные причины
Эндогенные факторы возникают внутри самого организма, а затем они вызывают развитие данной патологии. Основными внутренними причинами считают аутоиммунные процессы и расстройство иннервации.
К развитию воспаления в желудке приводят следующие процессы:
- Аутоиммунный. При нарушении работы иммунной системы происходит атака иммунных клеток на ткани слизистой желудка. Во внутренних стенках органа развиваются дистрофические процессы.
Затем развивается B12-дефицитная анемия. - Инфекция Helicobacter pylori. Медицинское сообщество полагает, что 85% случаев вызвано этой бактерией. Микроорганизмы попадают в организм и прикрепляются к эпителию. Активно размножаясь,
бактерии выделяют токсины. Они раздражают внутреннюю выстилку, провоцируя воспаление. - Рефлюкс-гастрит. Его развитие вызывает постоянный заброс желчного сока и панкреатического секрета из двенадцатиперстной кишки в желудок. В желчи находятся кислоты, которые при длительном
контакте с желудочными стенками сначала раздражают, а потом их разъедают.
Часто причиной воспаления становится сразу несколько эндогенных или экзогенных факторов.
Может ли от дивертикулов болеть живот?
Может, но причин этой боли несколько. Интенсивная постоянная боль над участком кишки, где располагаются дивертикулы, чаще свидетельствует о воспалении дивертикула — дивертикулите. Воспаление появляется, когда устье дивертикула перекрывается плотным фрагментом стула (копролитом). Это нарушает кровоснабжение дивертикула, а также способствует перемещению (транслокации) бактерий из просвета толстой кишки в стенку дивертикула. Все вместе это приводит к воспалению дивертикула, а иногда — к кровотечению из него.
Чаще всего дивертикулит бесследно проходит на фоне терапии антибиотиками. У некоторых людей дивертикулит становится хроническим — воспаление не проходит. Это может привести к осложнениям: абсцессам (гнойники в ткани, окружающей дивертикул), свищам (гнойные ходы, соединяющие просвет дивертикула, например, с соседними органами), инфильтрату (опухолеподобному скоплению клеток вокруг воспаленного дивертикула) и стриктуре (сужению просвета кишки в месте воспаления). Впрочем, боль при дивертикулах толстой кишки может возникать и без воспаления.
Методы и средства для лечения голодных болей в желудке
Существует несколько эффективных методов и средств для лечения желудочной боли. Основной целью всех этих способов преследуется профилактика причин возникновения, которые могут способствовать формированию патологий желудка.
Правильный процесс лечения основан на применении спазмолитиков и обезболивающих препаратов.
Зачастую для лечения желудочных болей назначаются разнообразные антибактериальные препараты. Во избежание таких болей крайне не рекомендуется делать “легкие перекусы”, которые могут только усугубить ситуацию и служить следствием ухудшения общего состояния. Из рациона питания следует исключить любую пищу, которая может раздражать слизистую желудка. Щадящая диета также не предполагает наличия в меню большого количества жиров, жаренных продуктов, острых ингредиентов и приправ. Также следует отказаться от потребления любых алкогольных напитков (даже с низким содержания спирта).
Лечение желудочных болей подразумевает под собой употребление теплой пищи, жидких каш, блюд из рыбы, которые рекомендуется готовить методом “паровой бани”.
Принимать такую пищу рекомендуется небольшими порциями не меньше чем 5 раз в течение суток. Соблюдать поставленную диету и периодически посещать лечащего врача – основные показания к скорейшему выздоровлению.
Подготовка визита к врачу.
Скорее всего, вы начнете с того, что обратитесь к своему лечащему гинекологу.
Перед визитом:
- выпишите ваши симптомы (в том числе и те, которые могут показаться не связанными с вульводинией), их интенсивность и когда они начались;
- составьте историю заболевания, включая другие болезни, от которых вы может быть лечитесь;
- выпишите все лекарства, витамины или другие добавки, которые вы принимаете, включая дозировку.
Составьте список вопросов к врачу:
- Что может быть причиной моих симптомов?
- Какие тесты вы посоветуете?
- Какие методы лечения, скорее всего, улучшат моё состояние?
- Является ли это состояние постоянным или временным?
- Когда можно ожидать облегчение дискомфорта?
- У меня другие заболевания, что мне делать?
- Имеются ли печатные материалы по этому заболеванию? Какие сайты вы рекомендуете?
Не стесняйтесь задавать и другие вопросы.
Ваш врач, скорее всего, задаст вам следующие вопросы:
- Насколько сильна ваша боль, и как долго она длится?
- Как бы вы описали свою боль: острая или тупая, непрерывная или приступообразная?
- Ваша боль чаще вызвана определенным событием, таким как половой акт или физические упражнения?
- Чувствуете ли вы боль во время мочеиспускания или дефекации?
- Влияет ли на боль ваш менструальный цикл?
- Что может усилить или ослабить ощущение боли?
- Были ли у вас операции на органах малого таза?
- Были ли вы беременны или может быть беременны сейчас?
- Лечились ли вы от инфекций мочевыводящих путей или влагалища?
Для решения проблем, связанных с вульводинией вы можете записаться на приём к гинекологу нашей клиники по телефонам: