Рак яичников
Содержание:
- Куда обратиться?
- Что провоцирует / Причины Рака влагалища:
- Симптомы: как проявляется рак желудка?
- Что нужно для того, чтобы сдать анализы на ИППП
- Какие осложнения могут быть во время и после операции?
- Лечение
- Причины возникновения рака матки и факторы риска
- Лечение рака шейки матки
- Как выявить рак женских органов
- Симптомы и признаки
- Причины аденомиоза
- Лечение гинекологических заболеваний
- Диагностика
- Причины
- Профилактика аденокарциномы
- Последствия аденомиоза
Куда обратиться?
Оптимальный вариант — продиагностироваться в Израиле. Благодаря мастерству врачей и новейшей аппаратуре израильские онкологи нередко пересматривают диагнозы, поставленные их коллегами из-за рубежа. В результате некоторые наши пациентки с удивлением узнают, что у них совсем не онкология молочной железы — бывает и так, что симптомы говорят о другой болезни, куда менее опасной.
Мы предлагаем вам обратиться в онкоцентр «Ихилов» и пройти диагностику в Израиле, у ведущих профессоров-онкологов. Методы обследования могут быть разными. Сначала вы пройдёте осмотр у доктора, потом будет назначена маммография. С помощью биопсии определяется, как распространилась опухоль. Дальше делается МРТ, позволяющее уточнить данные других обследований. Потом ставится заключительный диагноз.
Всего за 4 дня вы получите точный ответ по поводу того, есть ли у вас рак молочной железы, а если нет — вам расскажут, о чём свидетельствуют характерные симптомы и признаки. Мы составим программу лечения, которое можно будет начать в нашей клинике уже через несколько дней.
Отзыв о лечении рака молочной железы в Израиле
В сентябре 2015 года я почувствовала комок в левой груди. Я не паникер, но я знала, что это может значить. У меня была назначена встреча через месяц с моим акушером-гинекологом, поэтому сначала я подумала, что подожду и поговорю об этом со своим врачом.
У меня была маммография всего шесть месяцев назад. Но после изучения информации в интернете, я поняла, что для безопасности нужно встретиться с врачом раньше.
Читать далее…
Отзыв о лечении рака поджелудочной железы в Израиле
За пять лет до того, как мне поставили диагноз, я тренировалась четыре раза в неделю и была в отличной форме. Друзья заметили, что я сильно похудела, но я просто думала, что это связано с моим активным образом жизни. В это время у меня постоянно были проблемы с желудком. Мои врачи рекомендовали безрецептурные препараты.
В течение месяца у меня также была постоянная диарея. Мои врачи не нашли ничего плохого.
Читать далее…
Отзыв о лечении рака шейки матки в Израиле
В начале 2016 года я воспользовалась советом врача и сделала колоноскопию. Я никогда этого не делала до этого. Мой доктор показал мужу, и мне изображение толстой кишки. На изображении были видны два полипа. Врач указал на первое место на моей толстой кишке, заверив нас, что беспокоиться не о чем. Затем он указал на другое место и сказал нам, что, по его мнению, есть подозрение на рак. Во время процедуры он сделал биопсию, и ткань была проанализирована.
Читать далее…
Отзыв о лечении рака простаты в Израиле
В 2011 году у меня начался кислотный рефлюкс. Это было неудобно и тревожно, поэтому я пошел к нашему семейному врачу для обследования. Во время визита он спросил меня, когда я в последний раз проверял свой антиген пса, рутинный тест, который многие мужчины делают, чтобы проверить возможные признаки рака простаты. Прошло около трех лет с тех пор, как я делал этот тест, поэтому он добавил его к моему визиту в тот день.
Читать далее…
Отзыв о лечении рака мозга в Израиле
Моя история начинается с онемения. Однажды в 2012 году три пальца на моей левой руке внезапно потеряли чувствительность. Я сразу же записался на прием к врачу. К тому времени, когда врач меня смог принять, уже все прошло, но жена убедила меня все-таки пойти на консультацию. У меня был рентген, чтобы увидеть, есть ли какие-либо признаки повреждения позвоночника, возможно, от вождения грузовика. Когда на пленке появились какие-то…
Читать далее…
Отзыв о лечении рака яичников в Израиле
Зимой 2010 года, когда мне было 30 лет, я почувствовала внезапную боль в правом боку. Боль была резкой и началась без предупреждения. Я сразу же отправилась в ближайшую больницу.
Врач получил результаты моего анализа крови, и он увидел, что мой уровень лейкоцитов был чрезвычайно повышен. Врач и другие, кто видел эти результаты, были встревожены и попросили гинеколога по вызову приехать ко мне сразу же.
Читать далее…
Отзыв о лечении рака легких в Израиле
Около трех лет я боролся с прерывистым кашлем. Он появлялся зимой и исчезал к весне, а потом я забывал о нем. Но осенью 2014 года это произошло раньше. В октябре моя жена позвонила местному пульмонологу. Первая встреча нам назначили через три месяца.
… В онкоцентре Ихилов мы встретились с торакальным хирургом. Решили полностью удалить узелок. Читать далее…
Что провоцирует / Причины Рака влагалища:
Преобладающий возраст — 45–65 лет: для плоскоклеточного варианта — 35–70 лет; для светлоклеточной карциномы.
Для женщин, подвергшихся во время внутриутробного периода воздействию диэтилстильбэстрола (ДЭС), средний возраст развития светлоклеточной аденокарциномы влагалища составляет 19,5 лет.
Риск развития этого рака у женщин в возрасте до 24 лет, подвергшихся внутриутробному воздействию ДЭС, составляет от 0,14/1000 до 1,4/1000.
Причина опухолей влагалища неизвестна, за исключением светлоклеточной аденокарциномы — её возникновение связано с воздействием ДЭС. ДЭС применяли в 40–50-х годах для сохранения беременности у женщин группы высокого риска — при сахарном диабете, привычном выкидыше, угрожающем аборте и других акушерских осложнениях. Во всех зарегистрированных случаях аденокарциномы приём ДЭС начинали до 18 нед беременности.
Факторы риска развития рака влагалища:
Аденоз влагалища. В норме влагалище выстлано плоскими клетками — эпителием. В 40% случаев после начала менструаций во влагалище могут появляться зоны железистых клеток, как и в матке. Это явление носит название аденоза и может несколько повышать риск возникновения светлоклеточной аденокарциномы влагалища независимо от приема ДСБ.
Инфекция, вызванная вирусом папилломы человека (ВПЧ). В эту группу входят более 70 типов вирусов, которые могут вызвать папилломы. Различные типы вирусов вызывают различные папилломы во многих областях организма (на ладонях и подошвах, губах и языке, мужских и женских половых органах и заднем проходе). Вирусы передаются от человека к человеку половым путем. Эти вирусы обнаруживаются в клетках некоторых опухолей влагалища.
Раннее начало половой жизни, наличие многих половых партнеров, игнорирование средств защиты повышает риск заражения вирусами папилломы человека.
Рак шейки матки и предопухолевые изменения в шейке матки повышают риск возникновения плоскоклеточного рака влагалища. Лучевая терапия, проведенная ранее на область рака шейки матки, также увеличивает риск развития рака влагалища, возможно, за счет повреждения ДНК клеток влагалища.
Раздражение влагалища у женщин, применяющих маточные кольца при выпадении матки, приводит к хроническому воспалению влагалища и некоторому повышению риска развития плоскоклеточного рака.
Курение, особенно в молодом возрасте, может играть определенную роль в развитии рака влагалища. Такое предположение сделано на основании того, что у женщин, страдающих раком влагалища, часто диагностируется рак легкого, который непосредственно связан с потреблением табака.
Различают экзофитную форму роста, когда опухоль представлена выступающими над стенками влагалища папиллярными разрастаниями, напоминающими цветную капусту, и эндофитную форму, когда опухолевый процесс с самого начала прорастает в подлежащие ткани, инфильтрируя их.
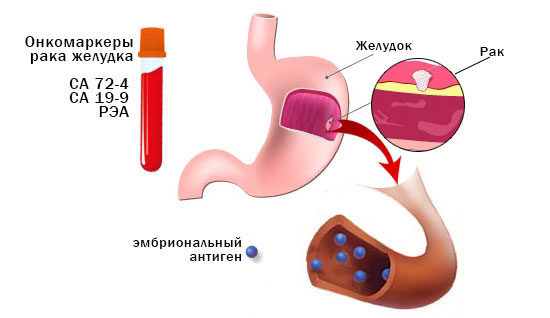
Симптомы: как проявляется рак желудка?
На ранних стадиях рак желудка либо не имеет симптомов вообще, либо маскируется под другие заболевания: гастрит, обострение язвенной болезни. Ухудшение аппетита и боли под ложечкой редко заставляют людей сразу же подозревать онкозаболевание и бежать в больницу. Обычно ограничиваются диетой и приемом разрекламированных таблеток «от желудка». Если человек уже страдает язвенной болезнью, он может воспринять первые признаки рака желудка как очередное обострение язвы. И уже позже, когда диагностировано онкологическое заболевание, больной вспоминает, что проявления были «не такими, как всегда».
Существует так называемый «синдром малых признаков» — его сформулировал один из основоположников советской онкологии, Александр Иванович Савицкий. Если беспокоят похожие симптомы — это повод сходить к врачу и провериться:
- Необъяснимая слабость и повышенная утомляемость.
- Плохой аппетит.
- Снижение работоспособности.
- Потеря веса.
- «Желудочный дискомфорт»: неприятные ощущения, из-за которых даже любимая еда больше не радует.
В дальнейшем нарастают более яркие, «кричащие» признаки. Они зависят от того, в какой части органа находится опухоль:
- Дисфагия. Возникает, если новообразование сдавливает место перехода желудка в пищевод. Сначала становится сложно глотать твердую пищу, затем и жидкую.
- Рвота недавно съеденной пищей. Характерна для опухолей в нижней части желудка, в месте перехода в двенадцатиперстную кишку.
- Стойкая изжога.
- Постоянные боли в области желудка, которые отдают в спину. Они не проходят ни днем, ни ночью.
- Потеря веса.
- Увеличение живота. Возникает из-за асцита — скопления жидкости в брюшной полости.
- Под ложечкой можно почувствовать и нащупать жесткое выпирающее образование. Это — опухоль, которая срослась с передней брюшной стенкой.
Со временем в опухоли начинаются процессы изъязвления и распада, развивается желудочное кровотечение. Проявляется оно в виде черного дегтеобразного стула, рвоты, которая выглядит как «кофейная гуща» или содержит примеси алой крови. Если человек теряет много крови, он становится бледным, возникает слабость, головокружение. У некоторых людей рак диагностируется, когда их приводят в клинику в таком состоянии на машине «Скорой помощи».
Что нужно для того, чтобы сдать анализы на ИППП
Прежде всего, необходимо обратиться за консультацией к урологу или гинекологу. После сбора анамнеза заболевания и осмотра он назначит нужные анализы на ИППП. Основные анализы:
- микроскопия мазка из мочеполовых органов;
- микробиологические — помещение выделений на питательную среду выращивания и идентификации возбудителя;
- серологические — выявление в крови антител к инфекционным возбудителям и его антигенов.
Сдать анализы на ИППП несложно, но к ним следует правильно подготовиться: каждый вид требует своей подготовки.
Микроскопия мазка из мочеполовых органов
Анализ на ИППП берут у мужчин из уретры (мочеиспускательного канала), а у женщин — из уретры, а также из влагалищной части и канала шейки матки. После этого мазок окашивают и смотрят под микроскопом. Этим способом можно выявить наличие воспалительного процесса и некоторых возбудителей инфекции.
Наличие патогенных микроорганизмов (гонококков, трихомонад и др.) всегда говорит об инфекционном процессе. Другие же заболевания, такие, как грибковые инфекции (кандидоз) вызываются условно-патогенной микрофлорой, постоянно обитающей на слизистых оболочках половых органов. Поэтому их обнаружение требует уточнения диагноза при помощи дополнительных исследований. Анализ на ИППП в Минске включает все исследования, необходимые для постановки правильного диагноза.
За три часа до взятия мазка не стоит ходить в туалет. Женщинам мазок лучше сдавать сразу после окончания месячных: этот процесс является естественной провокацией, способствующей обострению ЗППП.
Микробиологический посев
Анализы на ИППП в Минске включают микробиологические (бактериологические, культуральные) исследования – посев выделений на коммерческие культуральные среды. Исследуется биологический материал, взятый из мочеполовых органов. Используются стандартные культуральные среды от ведущих производителей.
Этим методом выявляют условно-патогенных возбудителей, а также подсчитывают их количество. Бактериологический анализ на ИППП в Минске дает возможность с достоверностью установить диагноз внутриклеточных бактериальных (микоплазмоза, уреаплазмоза), а также грибковых (кандидоза) инфекций и чувствительность бактериальной микрофлоры к антибиотикам.
Анализ на ИППП выявляет и скрыто протекающие процессы (гонорею, трихомониаз). Время проведения анализа — 48 часов. Подготовка: материал берется через три часа после последнего мочеиспускания.
Серологические исследования
Проводится также серологический анализ на ИППП. Выявляется наличие в крови антител к возбудителям, а также их антигенов – чужеродных для организма человека белков возбудителей инфекционных процессов.
Исследуется сыворотка крови, анализ на ИППП будет готов в течение рабочего дня. Подготовка: кровь берут через 4 часа после приема пищи. Таким способом выявляются бактериальные (сифилис) и вирусные (СПИД, инфекционные гепатиты) инфекции.
Молекулярно-биологические методы
С целью выявления возбудителей ЗППП могут быть использованы ДНК/РНК-методы (молекулярно-биологические), такие как полимеразно-цепная реакция (ПЦР). Эти методы позволяют с высокой чувствительностью и в большинстве случаев с высокой специфичностью выявить наличие различных возбудителей ЗППП. Результаты исследований, полученные методом ПЦР, необходимо интерпретировать в строгом соответствии с клинической картиной заболевания, поскольку ДНК/РНК инфекционных возбудителей может сохраняться некоторое время после проведенного лечения. В большинстве случае для обнаружения жизнеспособных микроорганизмов и определения антибиотикочувствительности необходимым условием является проведение бактериологического исследования.
В медицинском центре МедАрт можно быстро и достоверно выявить инфекционные процессы, передающиеся половым путём. Цены на анализы ИППП легко узнать по телефону или на нашем сайте.
Какие осложнения могут быть во время и после операции?
2. Профилактика тромбов — использование противоэмболических чулков
Важным элементом тромбопрофилактики является использование противоэмболических чулков либо бинтование нижних конечностей эластическими бинтами непосредственно перед операцией, особенно у больных с варикозной болезнью сосудов нижних конечностей. Одним из элементов тромбопрофилактики является ранняя активизация больной. Мы разрешаем вставать больным уже на следующий день или через 1 день после операции.
3. Лимфокисты
После удаления тазовых или забрюшинных лимфатических узлов могут возникать лимфокисты. Как правило, они либо проходят самостоятельно, либо требуют проведения консервативной противовоспалительной терапии. Если консервативная терапия неэффективна, то под контролем ультразвукового исследования выполняется пункция, опорожнение и дренирование лимфокисты.
4. Кровянистые выделения
После операции могут быть кровянистые выделения из культи влагалища. Обычно это связано с образованием в области культи влагалища гематомы (скопления крови) и ее опорожнением. Раневая поверхность во время операции и после нее какое-то время незначительно кровоточит. Формируется гематома.
Ее формирование может сопровождаться повышением температуры тела до 38-39 градусов по шкале Цельсия. После адекватного дренирования гематомы температура снижается до нормальных цифр.
Повышение температуры тела в первые 5 дней после операции связано с реакцией организма больной на хирургическое вмешательство и не является признаком воспалительного процесса.
5. Нарушения мочеиспускания
Нарушения мочеиспускания (недержание мочи, неполное опорожнение мочевого пузыря – атоничный мочевой пузырь) в послеоперационном периоде связаны с тем, что во время операции, особенно при расширенных вмешательствах, когда необходимо вместе с маткой удалять рядом расположенные ткани (параметрии), приходится выделять мочеточники и отделять от шейки матки мочевой пузырь.
При этом нарушается иннервация мочевого пузыря и мочеточников, часть нервных волокон пересекается. Эти нарушения носят обратимый характер и проходят после восстановления иннервации. Длительное стояние катетера в мочевом пузыре после операции также способствуют развитию атонии мочевого пузыря. И в данном случае ранняя активизация пациентки является профилактикой нарушений мочеиспускания.
Лечение
Своевременная терапия этих болезней крайне важна. Недолеченные микозы способны переходить в запущенную форму и приводить к развитию других заболеваний органов малого таза – воспалительных процессов в матке, яичниках и маточных трубах, цистита, кольпита, эрозии шейки матки и пр. В особо запущенных случаях хронический грибок влагалища косвенным образом может повлиять на сложности с зачатием, нормальное вынашивание и рождение ребенка.
Лечение микозов должно осуществляться под контролем специалиста. Врач займется сбором анамнеза, проведет осмотр на кресле, назначит необходимые лабораторные исследования и на основании полученных результатов подберет соответствующие медикаменты. Нерациональное самолечение с использованием средств народной медицины и сомнительных советов крайне не рекомендовано. Обычно именно оно как раз и приводит к переходу болезни в запущенную форму с периодическими рецидивами.
Лечение микозов направлено на решение следующих задач:
- Уничтожение грибковой инфекции.
- Уменьшение болезненных ощущений.
- Нормализация микрофлоры.
- Устранение болезнетворных агентов.
- Повышение защитных сил организма.
Для достижения этих целей обычно используются противогрибковые препараты (для наружного применения (мази, свечи) и для приема внутрь (таблетки), иммуномодуляторы, витаминные комплексы, в редких случаях может потребоваться прием антибиотиков. Важная роль отводится коррекции питания: желательно уменьшить количество простых углеводов, сладостей, дрожжевой выпечки, ферментированных сыров, пива и кваса.
Помимо лекарственных препаратов с противогрибковым действием, назначенных во время гинекологической консультации, важное место в терапии микозов занимает использование восстанавливающего геля “Гинокомфорт”. Данное средство прошло клинические исследования, доказавшие его высокую эффективность в составе комплексной терапии кандидоза для восстановления нормальной микрофлоры влагалища и в борьбе против грибка
Гель имеет в составе молочную кислоту, пантенол, бисаболол, экстракт ромашки, масло чайного дерева. Благодаря данным активным компонентам, его применение способствует восстановлению и поддержанию нормальной вагинальной микрофлоры после лечение антибактериальными или противогрибковыми препаратами, уменьшает воспаление, снимает зуд и раздражение. Гель был разработан специалистами фармацевтической компании ВЕРТЕКС и имеет необходимые документы.
Причины возникновения рака матки и факторы риска
Безусловно, когда у вас или у ваших родственников диагностируют подобные заболевания, обоснованным является желание знать, что же повлияло на его появление. К сожалению, за частую врачи не могут сказать почему у одной женщины появляется рак эндометрия, а у другой нет. Но врачи выделяют факторы риска, которые с большей вероятность могут привести к этому заболеванию.
Такие как: Гиперплазия эндометрия – патологический рост клеток (чрезмерный рост клеток эндометрия) которые выстилают поверхность матки. Сам по себе данный фактор не является раком, но в ряде случаев может озлакочествляться. При данном факторе пациентки отмечают: болезненные, обильные менструации, отмечают появление кровотечений между менструациями. Кровотечение после менопаузы. Данное состояние часто отмечается у женщин после 40 лет.Ожирение – женщины страдающие этим недугом, чаще подвержены риску развития рака эндометрия.Гинекологический анамнез – отмечается тенденция, что женщины у которых не было детей, женщины с ранним началом менархе до 12 лет, а так же те женщины у которых менархе сохранялись в возрасте после 55 лет чаще подвержены риску рака эндометрия.
Прием только эстрогенов в виде гормональной заместительной терапии без поддержки прогестерона при менопаузе.
Прием тамоксифена – препарат применяемый для лечения рака молочной железы.
Лечение рака шейки матки
Лечение зависит от многих факторов, в том числе и от стадии злокачественного новообразования. Распространенные методы лечения – хирургия, лучевая терапия, химиотерапия, таргетная терапия. К участию в них могут быть привлечены разные специалисты, в том числе:
- гинеколог-онколог – врач, который специализируется на лечении рака женских половых органов, в том числе операции по его удалению
- радиационный онколог – врач, который использует радиацию для лечения различных видов онкологии
- медицинский онколог – специалист по применению химиотерапии, других медицинских методов лечения
Как выявить рак женских органов
Все эти заболевания, как уже было отмечено, часто диагностируются только при посещении гинеколога, а это настоящая ловушка для женщины, не уделяющей должного внимания собственному здоровью. Хотя ничего не стоит заранее записаться на прием к врачу, пройти кольпоскопию (осмотр репродуктивных органов с использованием оптической системы), сдать анализы на цитологию.
Эти довольно простые и эффективные методы обследования позволяют обнаружить любое предраковое или раковое заболевание на той стадии, когда есть время назначить медикаментозное лечение или другие виды терапии, вплоть до хирургического вмешательства. А это дает женщине возможность не только предупредить страшный диагноз, но и вести полноценный образ жизни, включающие планирование и рождение детей.
Симптомы и признаки
Сперва симптомы рака яичников могут быть слабыми и неопределенными, но с развитием болезни они становятся более ярко выраженными.
К самым распространенным симптомам рака яичников относятся:
- Вздутие живота
- Боль в области таза, чувство сдавленности в животе
- Учащенное мочеиспускание или чувство, что Вам срочно необходимо в туалет
- Проблемы с питанием, быстрое насыщение, потеря аппетита, иногда потеря веса
- Усталость
- Проблемы с пищеварением, в том числе запоры, газы, расстройство кишечника, изжога
- Боль в спине
- Боль во время полового акта
- Нерегулярные менструации
- В зависимости от типа опухолей, на лице и теле может увеличиться рост волос
Какие же первые признаки рака? У каждой женщины они могут быть разные, в зависимости от типа рака, стадии и области распространения. Чаще всего, первыми заметными признаками являются вздутие живота, дискомфорт в тазовой области, быстрое чувство насыщения, проблемы с мочеиспусканием и необъяснимые изменения в работе кишечника.
Что насчет боли? Боль в животе, тазу обычно становится интенсивнее с течением времени. Сперва она слабая, ее часто путают с менструальными болями или болью в животе, но через несколько месяцев она усиливается.
Гранулезоклеточная опухоль (ГКО), редкий вид опухоли в стромальных клетках, может иметь ряд дополнительных симптомов:
- Аномальные вагинальные кровотечения
- Гиперплазия эндометрия (утолщение матки, вызывающее кровотечения)
- Боль в груди
- Непривычные вагинальные кровотечения
- Признаки повышенного тестостерона (появление мужских особенностей, например, волос на лице)
- У девочек препупертатного периода наблюдается раннее начало полового созревания (70-80%) и появление мужских особенностей
Причины аденомиоза
Эта патология представляет собой аномальное прорастание эндометрия (слизистой оболочки матки) вглубь мышечного слоя матки. Ранее аденомиоз рассматривался как внутренняя разновидность эндометриоза. Однако, сегодня гинекологи все больше склоняются к тому, что это отдельное, хотя и похожее заболевание, так как причины и механизм его появления, а также процесс развития и симптоматика в значительной степени отличаются. На данный момент неизвестно достоверно, какие факторы приводят к появлению аденомиоза, но есть несколько факторов, которые наблюдаются у всех или большинства пациенток, страдающих этой патологией:
- Генетическая предрасположенность к образованию доброкачественных и злокачественных опухолей половых органов;
- Гинекологические заболевания инфекционного, воспалительного и эндокринного характера (половые инфекции, эндометриоз и т. д.);
- Лишний вес, кишечные патологии, повышенная восприимчивость к инфекциям, заболевания аутоиммунного характера;
- Частые хирургические операции на матке, в том числе резекция, выскабливания (например, аборты);
- Внематочная беременность, выкидыши и другие осложнения, возникающие при вынашивании ребенка;
- Гормональные нарушения, вызванные дисфункцией эндокринных желез (в частности, яичников и щитовидной железы), приемом гормональных контрацептивов или других препаратов того же класса;
- Различные патологии матки и прилегающих к ней органов – например, миомы, эрозия маточной шейки и т. д.
Также имеются предпосылки, позволяющие связать риск развития аденомиоза с ухудшением экологической обстановки или поздним деторождением. Исследования показывают, что наиболее часто это заболевание встречается у женщин, живущих в развитых странах и предпочитающих рожать детей ближе к 30-35 годам. Однако, такая зависимость точно не установлена, потому что статистика в развивающихся или неразвитых странах ведется существенно хуже, что может исказить результаты.
Общепринятый взгляд на механизм развития аденомиоза заключается в том, что нет какой-то единой или приоритетной причины его появления. Скорее всего, заболевание появляется при воздействии сразу нескольких негативных факторов. Притом у каждой пациентки соотношение их ролей распределяется индивидуально, что затрудняет общую систематизацию заболеваемости.
Лечение гинекологических заболеваний
Одной из главных задач врачей медицинского центра “Президент-Мед” является борьба с инфекционными и воспалительными заболеваниями, которые часто протекают бессимптомно и ведут к серьезным осложнениям, в том числе к бесплодию, неврологическим расстройствам, сексуальным проблемам.
Только в нашем медицинском центре «Президент» Вы можете получить консультацию высококвалифицированных специалистов: врачей-гинекологов с многолетним опытом работы, которые используют новейшие методы обследования, совместно с уникальной методикой психологической психотерапии (авторская методика доктора Шигина) и помогут определиться не только в выборе лечения, а также будут наблюдать Вас во время и после лечения.
Надеемся, что процесс оздоровления будет для Вас увлекательным, эффективным и оправдает Ваши ожидания.
Как врачи, считаем своим долгом, напомнить вам: «Нет ничего ценнее здоровья!»
Милые женщины любите себя и свою природу, и тогда вы забудете о женских болезнях, и все в вашей жизни будет складываться так, как вам того хочется!
Диагностика
Аденокарциному диагностируют с помощью лабораторных и инструментальных методов.
К лабораторным относятся: клиническое и биохимическое исследования крови и мочи на онкомаркеры.
Биопсия является обязательным методом для подтверждения диагноза при подозрении на наличие онкологического заболевания.
Эндоскопические методы диагностики, при которых можно визуализировать новообразования различных локализаций. В ходе некоторых исследований (гистероскопия, колоноскопия, гастроскопия) возможен не только осмотр, но и забор материалов для лабораторного исследования.
Ультразвуковые методы одни из самых используемых в диагностике благодаря простоте и безвредности. УЗИ используется для первичной диагностики в случае подозрения на аденокарциному.
Рентгенологические методы используют для уточнения диагноза и более точного месторасположение опухоли. При диагностике аденокарциномы делают обзорную рентгенографию брюшной полости, грудной клетки. К рентгенографическим методам относят и компьютерную томографию.
Компьютерная томография
Компьютерная томография (КТ) — это более точных метод диагностики, при котором получают снимки сечения тела. Часто КТ проводят с контрастным веществом для получения более четких изображений. Компьютерную томографию проводят для уточнения диагноза после более простых исследований — рентгенографии, УЗИ. В Случае диагностики аденокарциномы КТ проводят для органов грудной клетки, брюшной полости, органов малого таза.
Магнитно-резонансная томография (МРТ) — один из методов диагностики рака, который считается одним из самых информативных не только для обнаружения опухолей, но и для метастазов в любой точке тела человека. Диагностика аденокарценомы с помощью МРТ наиболее эффективна для молочной железы, головного мозга, органов брюшной полости и органов малого таза.
Причины
Причины возникновения аденокарциномы делят на неспецифические (общие) и специфические (индивидуальные).
К неспецифическим относят причины, характерные для возникновения всех опухолей:
- неблагоприятная экология;
- несбалансированное питание (много жирной, жареной пищи, мяса и продуктов мясопереработки, копченостей, консервов);
- курение и злоупотребление алкоголем;
- генетическая предрасположенность;
- воздействие различных доз радиации;
- частые инфекционные заболевания;
- вредные условия труда.
Специфические причины возникновения аденокарциномы, зависят от её локализации:
- аденокарцинома молочной железы — генетическая предрасположенность, гормональный сбой, сильные травмы;
- аденокарцинома печени — инфекции, вирусные гепатиты, цирроз;
- аденокарцинома желудка — гастриты, язвенная болезнь;
- аденокарцинома предстательной железы — возрастные гормональные изменения, длительная интоксикация кадмием;
- аденокарцинома кишечника — частые запоры, свищи, травмирующие факторы;
- аденокарцинома почки — частые воспалительные процессы, пиелонефриты.
Профилактика аденокарциномы
С развитием медицинской науки меняется подход к раку как смертельному, неизлечимому заболеванию. Все чаще к нему относятся как к хроническому заболеванию, которые требуют планомерного лечения и наблюдения. Это в полной мере касается и аденокарциномы, как одного из самых распространенных видов злокачественных новообразований.
Лучшей профилактикой аденокарциномы являются своевременные профилактические осмотры. Раннее выявление рака — это залог успешного лечения. Общие симптомы аденокарциномы могут быть похожи на ряд других заболеваний, поэтому следует внимательно относиться к своему здоровью и вовремя, проходить комплексную диагностику. В случае выявления злокачественной опухоли незамедлительно начинать лечение.
Последствия аденомиоза
Патологическое разрастание эндометрия негативно сказывается на функционировании мочеполовой системы женщины, а в тяжелых стадиях затрагивает и работу других органов брюшной полости – кишечника, желудка, печени и т. д. Эндометриальные клетки, проникая в мышечные слои матки, образуют скопления, которые под воздействием гормонов начинают слущиваться и кровоточить, вызывая воспалительные процессы, образование заполненных кровью кист. Это приводит к следующим негативным последствиям для организма:
- Нарушению сексуальной функции – с развитием заболевания болевые ощущения начинают проявляться во время полового контакта, что затрудняет не только получение удовлетворения, но и само проведение акта;
- Проблемам с зачатием – аномально разрастившаяся эндометриальная ткань может поражать яичники, нарушая цикл овуляции, а также препятствует проникновению спермы в половые пути, снижает вероятность успешной имплантации эмбриона;
- Повышенному риску онкологии – «поселяясь» в чужеродных тканях, эндометриальные клетки могут в некоторых случаях сами перерождаться в злокачественную опухоль или провоцировать гиперплазию шейки матки и других органов;
- Повышенному риску инфекций – образующиеся в тканях маточной стенки полости, заполненные кровью, являются благоприятной средой для развития патогенных микроорганизмов, что может привести к образованию абсцессов.
Даже при отсутствии таких последствий аденомиоз существенно снижает качество жизни пациентки, провоцируя периодические или постоянные боли в нижней части живота, промежности и в пояснице.