Рак губы
Содержание:
- Профилактика
- Профилактика Рака губы:
- Прогноз
- К каким докторам следует обращаться если у Вас Рак губы:
- Лечение
- Контроль над равновесием
- Диагностические процедуры
- Причины и факторы риска
- Симптомы и признаки
- Что провоцирует / Причины Рака губы:
- Возможные последствия челюстной кисты
- Современные методы лечения рака миндалин
- 3.Симптомы и диагностика
- Как лечится киста зуба?
- Причины образования челюстной кисты
Профилактика
Избежать кисты можно, для этого требуется ряд рекомендаций:
- Чистить зубы лучше не 2 раза в сутки, а после каждого приема пищи. Если этого не получается сделать – купить ирригатор в компактном корпусе для ополаскивания полости рта чистой фильтрованной водой на учебе или работе.
- Регулярно проходить рентген гайморовых пазух или делать панорамные снимки челюстей – хотя бы раз в год в рамках плановых медосмотров.
- Своевременно лечить любые стоматологические недуги, не допускать их развития в хроническую форму.
- Избегать травм челюстей при занятиях единоборствами и активными видами спорта.
- Раз в полгода посещать стоматолога для профилактических осмотров.
Профилактика Рака губы:
— Профилактические осмотры населения, диспансеризация лиц, составляющих группу повышенного риска, санитарно-просветительная работа.
— Проведение гигиенических мероприятий, санация полости рта, адекватное протезирование.
— Лечение фоновых заболеваний, предопухолевых изменений слизистой оболочки:
— применение индифферентных мазей и гигиенических средств защиты губ у лиц, чья профессия связана с вредными воздействиями на губы и подвергающихся длительным неблагоприятным метеорологическим факторам;
— отказ от врезных привычек (курение, употребление жевательных смесей, раздражающих слизистую оболочку губ) и устранение вредно действующих факторов внешней среды;
— нормализация функции желудочно-кишечного тракта, повышение иммунитета.
Прогноз
К счастью, рак губ остается одним из самых излечимых злокачественных новообразований в области головы и шеи.
Средняя выживаемость через 10 лет в развитых странах может достигать 98%, а безрецидивная выживаемость — более 90%.
Это обусловлено, прежде всего, тем, что губы всегда на виду, и раннее обнаружение повреждений на них не оставляет труда.
Скрытые опухоли имеют худший прогноз и постепенно прорастать в кожу ментума, альвеолярную слизистую оболочку, нижнюю челюсть, дно полости рта и язык, а также образовывать регионарные узловые и отдаленные метастазы.
Получите больше информации о лечении рака губы и последующем восстановлении эстетики лица в Бельгии. Напишите нам или закажите обратный звонок. Мы подробно ответим на все интересующие вас вопросы.
К каким докторам следует обращаться если у Вас Рак губы:
Онколог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Рака губы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков со стационарных телефонов по Украине)
- или +38 044 520 94 00 – ежедневно с 08:00 до 20:00.
При лечении болезни специалисты LISOD учитывают множество различных факторов, начиная с возраста больного и заканчивая типом и особенностями распространения опухоли. Вне зависимости от выбранной методики, воздействие оказывается на очаг поражения или опухоль и зоны регионарного метастазирования.
При I и II степени рака губы лечение проводят следующими методами:
- лучевой, который включает в себя дистанционную радиотерапию;
- хирургический, подразумевающий радикальные действия и применяющийся только в том случае, когда невозможно использовать лучевое лечение.
Профилактическая операция на I и II стадиях проводится исключительно в тех случаях, когда нет возможности контролировать динамику развития болезни, имеются неблагоприятные прогнозы по поводу ее распространения. При III стадии и при условии отсутствия метастаз лечение проводится с помощью комбинированного воздействия на очаг заражения и прилегающие к нему области. При большом распространении болезни и при наличии одиночных метастаз в лимфатических узлах (IV стадия) выполняют комбинированное лечение рака губы с последующей операцией, пластикой и хирургической коррекцией губ. При IVC стадии показана паллиативная химиолучевая терапия. Рак губы, лечение которого проводилось на ранних стадиях, излечивается в 97-100% случаев. На III стадии болезнь удается вылечить в 67-80% случаев. На IV и повторных рецидивах – в 55%.
Контроль над равновесием

Морская болезнь вызывает сенсорный конфликт между вашим мозгом и телом. Некоторые действия, которые может сделать любой человек, могут сохранить чувство равновесия, что не вызовет тошноты.
Один из способов этого добиться предвидеть, как движение будет меняться. Вот почему при полете на самолете если смотреть в горизонт, то можно улучшить состояние при укачивании. Смотря в горизонт, вы имеете представление, в какую сторону вы летите, что уменьшает сенсорное противоречие.
Рассмотрим ситуацию, когда один человек читает на заднем сиденье автомобиля. Ваши глаза направлены в книгу, но, тем не менее, периферийным зрением вы все еще видите интерьер автомобиля, который вам сообщает, что вы в нем находитесь. Но как только машина начинает постоянно менять скорость из-за неровной дороги и ухабов, то ваши органы слуха начинают передавать мозгу, что вы движетесь.
Но сигналов о движении от тела не поступает. Именно поэтому мозг начинает думать, что у вас галлюцинации из-за отравления. Но если в этот момент вы перестанете читать газету и переведете взгляд на горизонт, то сможете уменьшить эффект укачивания так как сигналы от зрительного нерва будут сообщать мозгу о том, что вы все таки движетесь.
Поэтому если вы, читая книгу или пользуясь телефоном в машине, начали ощущать тошноту, то переведите свой взгляд в окно, сфокусировав взгляд на отдаленные предметы или линию горизонта. Именно поэтому водителей меньше всего укачивает, так как они имеют более точную информацию, поступающую в мозг с органов слуха, органов зрения и рук, которые управляют машиной.

Внимание!!!
Многие полагают что, закрывая глаза, способствуют уменьшению тошноты при укачивании. На самом деле это может привести к увеличению симптомов морской болезни
Почему так происходит:
Согласно статистике почти одна треть населения нашей планеты знакомо такое неприятное состояние, как укачивание, к тому же в особых ситуациях, к примеру, при морском путешествии избежать его не удается уже двум третям. Нужно, наверное, разобраться, отчего же это случается и что делать, чтобы не тошнило в машине?
Болезнь движения, кинетоз, укачивание: что это?
Так по-разному называется болезненное состояние, когда пациента, говоря простым языком, начинает тошнить во время передвижения на каком-либо транспорте. Морская болезнь может обрушиться на вас даже при малейшей качке судна, воздушная – во время путешествия на авиалайнере или вертолете. И что самое неприятное, укачать пациента может даже в автомобиле и при пользовании обыкновенной каруселью или качелями. Как правило, наземному укачиванию больше всего подвержены дети, когда малыш не может переносить ни автомобиля, ни качели, а вот взрослые чаще страдают от укачивания на море и в воздухе.
Диагностические процедуры
При обнаружении первых признаков рака губы пациенту следует обратиться к онкологу. Врач проведет осмотр пораженного участка, выполнит пальпацию губ, десен, щек и региональных лимфатических узлов. Состояние внешних покровов красной каймы губ позволит онкологу поставить предварительный диагноз. При выявлении признаков злокачественного процесса в новообразовании пациент получает направление на ультразвуковое исследование губ, рентгенографию нижней челюсти, панорамную томографию. Онколог выполнит забор биоматериалов (мазка-отпечатка) с опухоли для проведения лабораторных исследований. Гистологический анализ выполняется после проведения биопсии первичного очага рака.
При наличии у пациента симптомов лимфогенного метастазирования врач выполняется забор биоптата из лимфатических узлов. Поиск гематогенных метастазов выполняется посредством рентгенографии грудной клетки или ультразвукового исследования.
Причины и факторы риска
В отличие от других участков ротовой полости, воздействие солнца — главный общепризнанный фактор риска рака губы.
Это объясняет, почему 9 из 10 случаев этой опухоли происходят на нижней губе. Ведь она более подвержена солнечному воздействию по сравнению с верхней губой, которая защищена носом и слегка наклонена вниз.
Существует также ярко выраженная географическая изменчивость заболеваемости. В США заболеваемость составляет 1,8 человек на 100 000 , тогда как в Австралии заболеваемость достигает 13,5 человек на 100 000. А в некоторых частях Азии рак губы практически полностью отсутствует.
Тридцать процентов пациентов с раком губ — это те, кто работает на открытом воздухе.
Помимо солнечного света определенные привычки и факторы окружающей среды могут также увеличить риск развития этого заболевания.
Эти факторы включают:
- употребление алкоголя;
- курение или использование некурительных табачных изделий;
- длительное воздействие искусственного солнечного света, например от солярия;
- мужской пол;
- светлую кожу;
- возраст старше 40 лет;
- заражение некоторыми штаммами вируса папилломы человека (ВПЧ), включая штаммы 16 и 18.
ВПЧ ассоциируется со злокачественным новообразованием губ, но его роль в патогенезе заболевания не так определена, как у других участков ротовой полости и ротоглотки. Это злокачественное новообразование чаще встречается у мужчин, пациентов со светлой кожей и в 6-м десятилетии жизни.
Симптомы и признаки
Клинические проявления рака губы в основном сосредоточены в области губ, однако соседние участки полости рта также могут пострадать от опухоли.
К признакам рака губы относятся:
- язва на губе, которая не проходит
- кровоточащие участки на коже губы
- шишка на губе
- утолщение губы
- обесцвечивание губы или области вокруг губ
- лимфаденопатия, или увеличение шейных лимфатических узлов
- опухание и/или болезненность губ
- ощущение покалывания или онемение губы
Когда рак губы развивается параллельно с раком всей полости рта, во рту пациента появляются незаживающие язвочки. Иногда рак полости рта поражает также горло или глотку.
Что провоцирует / Причины Рака губы:
Способствующие факторы. Облигатный и факультативный предрак
Факторами, способствующими возникновению рака нижней губы, являются.
— многократная механическая, термическая, химическая травма (курение, алкоголь, горячая пища, острые края кариозных зубов и корней, неправильно сделанные зубные протезы, соединения мышьяка, висмута, ртути);
— неблагоприятные метеорологические условия (ветер, низкая температур воздуха, длительная инсоляция);
— врожденный прагматизм (часть нижней губы остается неприкрытой верхней);
— вирусная инфекция;
— профессиональные вредности.
Предраковые заболевания
К облигатному предраку относят хейлит Манганотти, ограниченный гиперкератоз, бородавчатый предрак.
Факультативным предраком являются кожный рог, папиллома, кератотома, лейкоплакия, гиперкератотическая и язвенная формы красного плоского лишая и красной волчанки, постлучевой стоматит, хейлит.
Хейлит Манганотти проявляется одной или несколькими эрозиями ярко-ясного цвета. Эрозии спонтанно эпителизируются, но спустя некоторое время появляются вновь. Иногда эрозии сохраняются в течение многих месяцев, без склонности к кровоточивости. Окружающие ткани красной каймы воспалены. Ограниченный гиперкератоз представляет собой участок ороговения полигональной формы с ровной поверхностью. Этот участок чаще погружен в слизистую оболочку красной каймы, но может и возвышаться. Его поверхность покрыта тонкими трудноснимаемыми чешуйками. Фоновые изменения отсутствуют. Бородавчатый предрак выглядит как безболезненный узелок полушаровидной формы с бородавчатой поверхностью, диаметром 4-10 мм. Цвет очага от бледно-розового до застойно-красного. Сверху узелок покрыт трудноудаляемыми серыми чешуйками и располагается на неизмененной красной кайме.
Кератоакантома представляет собой опухоль полушаровидной, округлой формы, выступающую над поверхностью нижней губы. В центре имеется западение, которое заполнено роговыми массами. Под роговыми массами имеется язва с ворсинчатым дном, которая никогда не кровоточит и не имеет отделяемого. Узел желто-коричневого или розового цвета, плотный, растет очень быстро. Самопроизвольно рассасывается через 3-6 месяцев.
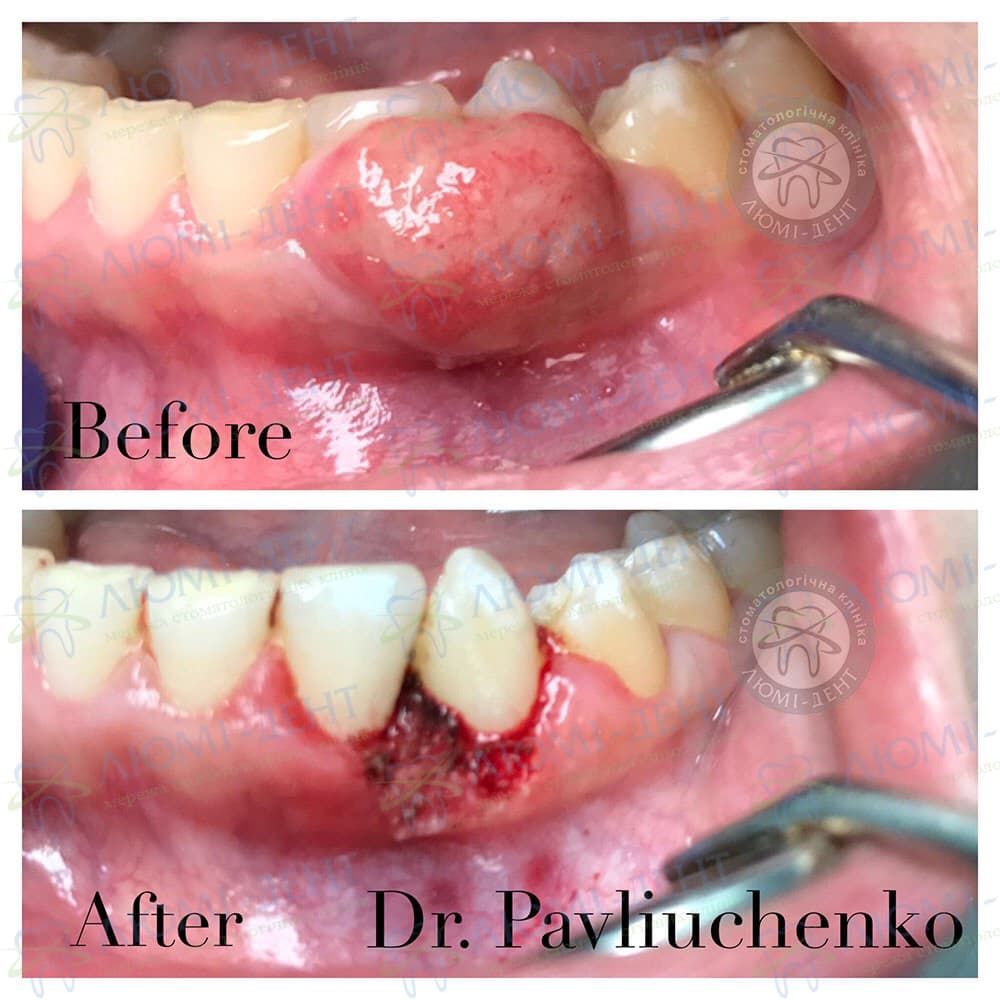
Возможные последствия челюстной кисты
Не вовремя диагностированная челюстная киста может стать причиной серьёзных зубных проблем, доходящих вплоть до ампутации одного или нескольких зубов. Из последствий клинического характера практикующие стоматологи выделяют следующие:
- Расплавление костной ткани челюсти;
- Воспаление лимфоузлов;
- Переход кисты к острой гнойной форме;
- Появление признаком остеомиелита или периостита;
- Переход гайморита или другого респираторного заболевания в хроническую фазу;
- Множественные абсцессы на щеках, скулах и других частях лица;
- Флегмона шеи с последующим сепсисом;
- Самопроизвольные переломы костной ткани челюсти из-за разрастания кисты.
В зависимости от размеров удалённой кисты и площади поражения, возможны последствия в виде длительного неприятного запаха изо рта на весь период реабилитации. Кроме того процесс заживления дёсен проходит индивидуально, в некоторых случаях болезненные ощущения сохраняются у пациентов в течение полугода после операции.
Современные методы лечения рака миндалин
Тактика лечения в первую очередь зависит от стадии рака миндалин и присутствия в опухолевых клетках ВПЧ. Выполняют хирургические вмешательства, применяют лучевую терапию, химиотерапию. Подходы к лечению существенно различаются при ранних (опухоль менее 4 см в пределах миндалин) и поздних (более крупные опухоли, вторгшиеся в соседние ткани, распространившиеся в регионарные лимфоузлы) стадий рака миндалин.
Хирургическое лечение
При раке миндалин на ранних стадиях обычно проводят хирургические вмешательства небольшого объема. Необходимо полностью удалить злокачественную опухоль и некоторое количество окружающих тканей. Разрезов на коже не делают — манипуляции выполняют через рот. Удалить миндалины, пораженные опухолью на ранней стадии, можно даже под местной анестезией — при этом пациент покидает клинику уже в день вмешательства. Злокачественное новообразование удаляют специальными инструментами или лазером.
В настоящее время при раке миндалин применяются такие современные хирургические методики, как:
- Трансоральная лазерная микрохирургия (TLM) — удаление новообразований ротоглотки с помощью лазера. Хирург применяет микроскоп, с помощью которого четко видит границу между опухолевой и здоровой тканью. Это позволяет минимизировать травматизацию нормальных тканей.
- Трансоральная роботизированная хирургия (TORS) — метод удаления доброкачественных и злокачественных опухолей языка, миндалин, гортани, глотки с помощью роботической системы da Vinci. Робот-ассистированные операции на ЛОР-органах — щадящие вмешательства, которые максимально сохраняют здоровые ткани.
При подозрении на лимфогенное распространение рака хирург может выборочно удалить некоторые лимфоузлы на шее. Их отправляют на гистологическое исследование. Если в этих лимфоузлах обнаружен рак, то нужно провести повторную операцию и удалить больше лимфатических узлов.
При более крупных, распространившихся в соседние структуры и лимфоузлы злокачественных опухолях миндалин выполняют более агрессивные операции. Может потребоваться удаление части мягкого неба, задней части языка. После таких операций, чтобы восстановить способность нормально разговаривать и есть, необходимы реконструктивные вмешательства, реабилитация.
Лучевая терапия
Лучевая терапия при раке миндалин может быть назначена в следующих случаях:
- В качестве самостоятельного лечения при злокачественной опухоли на ранней стадии.
- Перед операцией (неоадъювантная лучевая терапия), чтобы уменьшить опухоль и упростить ее удаление.
- После операции (адъювантная химиотерапия), чтобы уничтожить оставшиеся опухолевые клетки.
- В сочетании с химиотерапией — это так называемая химиолучевая терапия. Она работает эффективнее, чем химиопрепараты или облучение по отдельности.
- В качестве паллиативного метода лечения — для борьбы с симптомами, вызванными раком миндалин на поздних стадиях.
Облучают миндалины и, при необходимости, регионарные лимфоузлы. Обычно процедуры проводят один раз в день в течение нескольких недель.
Противоопухолевая терапия
Химиопрепараты обычно применяют после удаления рака миндалин, чтобы снизить риск рецидива, либо назначают на поздних стадиях в качестве основного метода лечения.
При раке миндалин эффективен таргетный препарат цетуксимаб (Эрбитукс). Его назначают вместе с лучевой терапией, если пациенту противопоказана химиотерапия. В ряде случаев, при рецидиве, произошедшем в течение 6 месяцев после завершения химиотерапии, применяется иммунопрепарат ниволумаб (Опдиво). Он активирует иммунную систему, в результате чего она начинает обнаруживать и уничтожать опухолевые клетки.
3.Симптомы и диагностика
Для железодефицитных анемий характерно притупление вкусовых ощущений, бледность слизистой оболочки, болезненная реакция СОПР на кислую или острую пищу, различные ложные ощущения (пощипывание, покалывание и т.д.), отечность и, реже, кровоточивость языка, а также воспаления вдоль красной каймы губ (хейлит) и множественный кариес.
При гипопластической анемии наблюдаются геморрагические очаги, отечность и цианозный оттенок межзубных сосочков, тенденция к обнажению околозубных карманов; в более тяжелых случаях на СОПР появляются эрозии или язвочки, участки локального некроза.
В12-фолиеводефицитная анемия Аддисона-Бирмера характеризуется изжелта-бледным оттенком СОПР, глосситом (воспалением языка), в некоторых случаях – точечными геморрагиями на слизистой оболочке.
Что касается лейкозов, то существующие их классификации (построенные на этиологическом, цитогенетическом и других критериях) включают несколько десятков клинических форм, анализ которых выходит за рамки данного материала. Даже традиционное для медицины деление по типу течения, – на острый и хронический лейкоз, – в данном случае приобретает несколько иной смысл: по сути, это два разных заболевания, причем они никогда не трансформируются друг в друга.
Если не касаться основной симптоматики и ограничиться лишь изменениями на СОПР (как и в случае с анемиями, см. выше), то острые лейкозы проявляются выраженной кровоточивостью слизистой оболочки на деснах, щеках (вдоль линии зубной окклюзии), на верхнем небе, языке. Нередко наблюдается рыхлое гиперпластическое разрастание десен в виде валиков, кровоточащих при малейшем прикосновении или спонтанно. Кроме того, зачастую наблюдаются бледные, окруженные синюшным ореолом некротические участки с грязно-белым или серым скверно пахнущим налетом. Глотание затруднено, прием пищи вызывает боль в участках некротического изъязвления; к трофическим нарушениям нередко присоединяется активизация хронической инфекции (герпетической, кандидозной).
Для хронических лейкозов, которые могут длительное время протекать латентно, также характерна кровоточивость слизистой ротовой полости, однако выражена она меньше, чем при острых лейкозах, и геморрагии возникают преимущественно при травматизации или микротравматизации. Диагностически информативным признаком служит сочетание кровоточивости, синюшности, бледности СОПР в отсутствие признаков воспаления.
При миелолейкозе зачастую преобладают эрозивно-язвенные поражения СОПР, при хроническом лимфолейкозе – узлы-инфильтраты неплотной консистенции и синюшного оттенка.
В случае, если при осмотре у стоматолога, ортодонта, оториноларинголога, терапевта или иного специалиста возникает подозрение, что специфические изменения на слизистой оболочке полости рта могут быть вызваны заболеваниями кроветворной системы, в строго обязательном порядке назначается консультация гематолога, – с последующим углубленным лабораторным исследованием крови, результаты которого и являются наиболее информативными и решающими в постановке диагноза. По мере необходимости назначаются другие лабораторные и инструментальные исследования (методы визуализирующей диагностики, пункции костного мозга с последующим гистологическим анализом, и др.).
Как лечится киста зуба?
Существует несколько видов терапии, они отличаются эффективностью, процентом рецидива, их нередко комбинируют, но при правильном лечении успех всегда около 95%.
Лечение кисты медикаментами
В том случае, если новообразование меньше 1 см в диаметре, достаточно двухнедельного комплексного курса, куда входят:
Антибиотики – амоксициллин, азитромицин, ципрофлоксацин и т.п.
Амоксициллин
Иммуномодуляторы – арбидол, циклоферон, дибазон и т.д.
Арбидол
Антигистаминные препараты – акривастин, кетотифен, мизоластин и т.п.
Акривастин
Также в зависимости от индивидуальных особенностей, могут назначаться противогрибковые средства и поливитаминные комплексы для общеукрепляющего эффекта. Средний курс лечения длится от двух недель, каждые 3-4 дня нужно будет наблюдаться в кабинете стоматолога, чтобы корректировать дозировку и принимать более серьезные меры, если необходимо.
Консервативное лечение кисты зуба
Процедура проходит под местной анестезией в несколько шагов:
- Бормашиной вскрывается коронка зуба. При необходимости используются боры разной толщины для расширения корневых каналов.
- Из открытой полости выкачивается кистозная жидкость, все окружающие ткани обрабатываются антисептическим раствором.
- Корневые каналы прочищаются и дезинфицируются.
- Ставится временная пломба минимум на 72 часа, чтобы начался процесс регенерации тканей.
- Если жидкость образуется снова, повторяется полная очистка и антисептическая обработка.
- Как только пораженная область начинает восстанавливаться, ставится постоянная пломба.
Консервативная терапия подходит только для небольших кист диаметром от 5 до 8 мм. Если капсула начинает расти дальше – поможет только полное удаление.
Хирургическое удаление кисты зуба
Современные стоматологии предлагают три вида операции:
- Цистэктомия – сложное вмешательство, при котором киста удаляется вместе с частью корня зуба, каналы предварительно прочищаются и дезинфицируются. Врач делает несколько лоскутных надрезов с вестибулярной стороны десны, а после успешной ампутации накладывает рассасывающиеся швы.
- Гемисекция – ампутация не только кистозных тканей, но и части зуба, включая половину коронки. Это необходимо, когда диаметр пузыря превышает 2 см, и есть риск обширного инфицирования здоровых тканей. Пострадавший зуб после этого восстанавливается коронкой или мостовидным протезом.
, с «живой» пульпой любая радикальная мера окажется слишком болезненной процедурой.
Как только операция проведена, пациент отправляется на реабилитацию, она длится от 2-3 дней до недели
Крайне важно указанное врачом время ни в коем случае не прогревать обработанный участок и пить аспирин. Это вызовет обратную реакцию с серьезными осложнениями
Причины образования челюстной кисты
Как и любое другое новообразование, челюстная киста имеет множество причин появления. К наиболее распространённым причинам врачи относят:
- Запущенную форму кариеса, приведшую к пульпиту или периодонтиту;
- Пародонтит;
- Хронический стоматит;
- Длительное воспаление гайморовых пазух;
- Аллергическую реакцию на препараты, в первую очередь – на капли и интраназальные спреи;
- Вывих зуба;
- Резкое ослабление иммунитета;
- Многолетнее курение.
Среди других причин образования челюстной кисты специалисты указывают и генетическую предрасположенность. Наиболее часто такие кисты диагностируют даже у новорожденных детей, сначала ошибочно принимая новообразование за прорезывающийся зуб. Оперативного вмешательства такая киста не требует, так как растущий организм сам справляется с новообразованием, а растущие молочные зубы «удаляют» остатки кисты.