Герпес на глазу — фото, комплексная терапия и эффективная профилактика
Содержание:
- Этиопатогенез купероза – сложный процесс, который тяжело контролировать
- Стрептодермия у взрослых
- Из-за каких болезней возникает сыпь
- Механизм появления прыщей
- Профилактика герпеса
- Правильное лечение
- Сыпь, вызванная болезнями крови и сосудов
- Профилактика
- Виды стрептодермии
- Какой врач лечит стрептодермию
- Виды прыщей и их значение
- Локализации межпозвоночных грыж
- Где и как лечиться, сколько пить молока и зачем фотографироваться?
- Какой вид сыпи характерен для аллергии
- Необходимые анализы для подростков
- Симптомы розацеа
Этиопатогенез купероза – сложный процесс, который тяжело контролировать
Причины и патофизиология розацеа не совсем ясны. Развитие этого заболевания определяется многими факторами. Важную роль играют иммунная система, регуляция сосудов и кожные микроорганизмы.
Врожденная иммунная система производит пептиды, обладающие неспецифической защитой от патогенов на поверхности кожи тела. Кателицидин – один из них. Пептид кателицидина LL-37 обладает антимикробным, иммуномодулирующим и стимулирующим рост сосудов действием. При розацеа нарушается производство и активация этого пептида. Этот процесс связан с повышенной продукцией молекул-предшественников кателицидина и протеаз, участвующих в расщеплении кателицидина LL-37.
Это приводит к увеличению количества продуктов распада кателицидина в коже, которые стимулируют кератиноциты секретировать воспалительный цитокин интерлейкин (ИЛ). Исследования на животных показали, что фрагменты пептидов кателицидина, обнаруженные у пациентов с розацеа, усиливают симптомы заболевания – эритему, отек и инфильтрацию кожи воспалительными клетками.
Считается, что в патогенезе розацеа участвуют рецепторы Toll-типа (TLR). Они активируются определенным патогеном. Поэтому в коже пациентов с розацеа обнаруживается повышенная экспрессия рецепторов TLR2. Они взаимодействуют с различными лигандами и активируются. Это приводит к увеличению содержания сериновой протеазы каликреина 5 в кератиноцитах. Каликреин 5 расщепляет кателицидиновый пептид LL-37 на фрагменты с воспалительными свойствами.
Считается, что лиганд, активирующий рецептор TLR2, представляет собой хитин, который экспрессируется в коже человека, клещами, такими как Demodex. Demodex folliculorum имеет более высокую колонизацию кожи пациентов с розацеа по сравнению со здоровыми людьми. Следовательно, лечение, которое уменьшает количество клещей Demodex, также уменьшает симптомы розацеа.
У пациентов с розацеа кровеносные сосуды, чувствительные нервы и тучные клетки расположены очень близко друг к другу. Кроме того, в коже этих людей обнаруживается больше тучных клеток по сравнению со здоровыми людьми. Большинство пациентов испытывают приступы покраснения кожи после употребления острой пищи, алкоголя или изменений температуры воздуха. Это объясняется прямым воздействием этих стимулов на тучные клетки и сосуды.
Стрептодермия у взрослых
У взрослых людей стрептодермия выражается чаще в виде таких заболеваниях кожи:
- рожистое воспаление;
- поверхностная панариция;
- целлюлит;
- заед;
- эктима.
Рожистое воспаление может располагаться на ноге или на лице, реже на туловище. Чаще всего провоцируют болезнь сахарный диабет, тромбофлебит, грибковые заболевания.
Целлюлитная стрептодермия – это вовсе не косметологическая проблема, которую называют тем же словом «целлюлит». Это тяжелое поражение в глубоком кожном покрове и подкожно-жировой клетчатке. Чаще бывает на лице или на ногах.
Подвержены люди с иммунодефицитом, циррозом печени, онкологией, сахарных диабетом и почечной недостаточностью. Целлюлит может осложниться общим заражением крови, абсцессом, тромбофлебитом, лимфангиитом, остеомиелитом и т.д.
При панариции сначала идет покраснение ногтевого валика. Далее, когда болезнь прогрессирует, то появляется нагноение с серозным содержимым. Ноготь окружен болезненным воспалением по типу подковы.
Эктима или язвенная стрептодермия чаще поражает людей с ослабленным иммунитетом – хронически больных людей, страдающих иммунодефицитом, алкоголизмом и т.д. Как правило очаги поражения возникают на ногах. Появляются гнойные язвы, которые через несколько дней покрываются коркой. Если задеть язву, то она может кровоточить. Язва долго не проходит. Лечить приходится примерно месяц. После исчезновения язвы на ее месте образуется грубый рубец.
Из-за каких болезней возникает сыпь
Сыпь может носить инфекционный, аллергический или аутоиммунный характер. Основные заболевания, вызывающие высыпания:
Аллергическая реакция в виде крапивницы, атопического дерматита, контактного дерматита, экземы. Эти заболевания возникают внезапно при попадании в организм аллергена. Выражается сыпь покраснением, образованием мелкой сыпи или пузырьков, зудом кожных покровов.
Венерические заболевания – сифилис, Вич-инфекция, генитальный герпес. Как правило, эти болезни протекают не только с сыпью по телу, но и зудом, жжением.
Инфекционные заболевания – корь, краснуха, менингит, скарлатина, ветряная оспа и так далее. Для этих заболеваний характерны высокая температура и общая интоксикация организма.
Аутоиммунные заболевания. Они возникают из-за сбоев в иммунной системе.
Все виды сыпи отличаются формой, местом распространения, временем распространения. Однако, иногда имеют много схожего.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Механизм появления прыщей
Все человеческие стрессы не проходят бесследно. Бессонница, расстройство кишечника, потливость и прыщи – наиболее частые варианты проявления психосоматики. Существует три основных механизма появления высыпаний на коже:
- На постоянный стресс организм реагирует активным выбросом белковых антител. Это неспецифическая аллергическая реакция, вследствие которой и появляются прыщики.
- Пищеварительная система регулируется на многих уровнях – начиная от гормонов и ферментов, и заканчивая кровоснабжением и мышцами. А потому при стрессе нарушается ее работа, что провоцирует скопление токсинов. Такое отравление организма изнутри длительное время приводит к прыщам (чаще всего на лбу и в зоне носогубного треугольника).
- Когда человек постоянно испытывает дискомфорт или отрицательные эмоции, падает иммунитет. Как результат все бактерии и болезнетворные микроорганизмы активно попадают через незащищенную кожу внутрь. Тут же организм спохватывается, и отправляет в точки проникновения «помощь» – лейкоциты, которые убивают бактерии и выводят их в виде прыщиков наружу.
Эти механизмы очень условны, и работают не у всех людей и не всегда. Кто-то проживает в стрессе и чувствует себе прекрасно, а у кого-то психосоматика акне вызывает после двух-трех неудач.
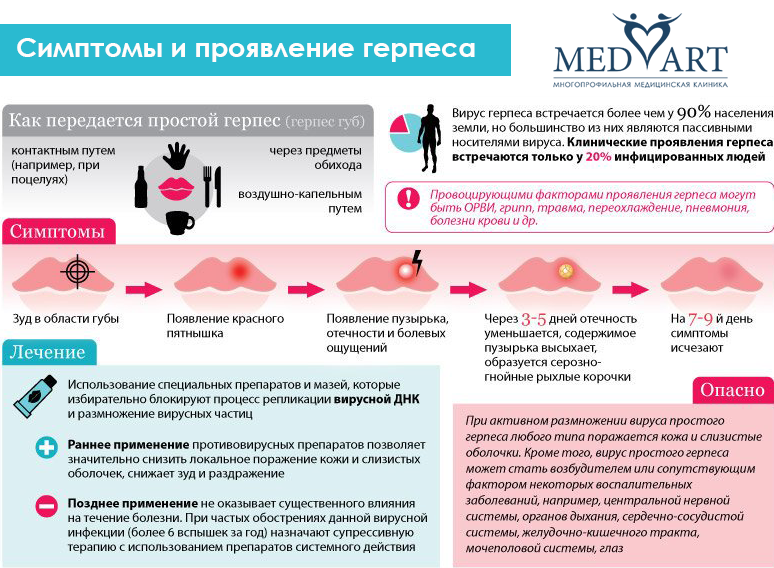
Профилактика герпеса
Профилактика герпеса должна быть направлена на то, чтобы не заразить других людей (в основном детей, т.к. большинство взрослых уже заражены). Если у вас высыпания на губах — носите марлевую повязку, не целуйте ребенка, не дотрагивайтесь до язвочек и мойте руки как можно чаще. Нельзя пользоваться общей посудой больному и здоровому человеку.
Генитальный герпес передается при половых контактах, обычно если у больного при этом имеются высыпания. Но надо помнить, что у некоторых людей выделение вируса происходит даже в отсутствие высыпаний, поэтому риск заражения не исключен полностью. Для профилактики заражения герпесом в этом случае достаточно эффективны презервативы, можно применять также свечи с бензалкония хлоридом и мирамистин. Однако, самый надежный способ – иметь одного полового партнера.
Правильное лечение
Возникновение сыпей указывает на наличие всевозможных заболеваний, настигших человеческий организм. Дерматолог обычно внимательно присматривается к сыпи, покрывшей лицо, для определения, какая напасть случилась с пациентом. Диагностика может быть установлена после начального осмотра, однако точный диагноз подтверждается уже потом после того, как пациент проходит несколько анализов и полное обследование.
Сыпь на локтях можно одолеть с помощью противовоспалительных мазей, а кроме того — специальных масок. Порою высыпания появляются при беременности и тогда можно воспользоваться аналогичными терапевтическими процедурами.
В случае гормональных сбоев могут предлагаться такие медицинские препараты, как тетрациклин: нужно выпить пару таблеток после приема пищи. Отличным средством оказывается тетрациклиновая мазь, которая нужна для внешнего использования.
Устранение аллергических высыпаний возможно за счет ликвидации непосредственных аллергенов. Это может быть какая-нибудь одежда, ткань, пища, лекарственные препараты, даже домашнее животное. Главное – слушаться рекомендаций доктора и вы сможете избежать осложнений, связанных с высыпаниями и, наконец, избавиться от неприятностей.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Сыпь, вызванная болезнями крови и сосудов
Сыпь при заболеваниях крови или сосудов вызывается повреждением стенок капилляров, в результате чего на поверхности кожи появляются петехии – маленькие ярко-красные точки. В отличие от обычных кровоизлияний, сыпь при болезнях крови не меняет цвета при надавливании. На заболевание указывают и другие признаки:
- болят суставы (в коленях, голеностопные);
- чёрный стул, диарея, резкая боль в животе как при отравлении;
- сыпь покрывает всё тело.
К заболеваниям, вызывающим геморрагическую сыпь, относят:
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа) — заболевание крови, при котором мелкие артерии и капилляры перекрываются тромбами. В основном встречается в детей, особенно новорождённых. Болезнь имеет аутоиммунные причины неясной этимологии. Т.е. собственные иммунные клетки воспринимают тромбоциты как инородное тело и атакуют их. Сыпь безболезненная, возникает как реакция на введение какого-либо медикамента, локализуется на месте инъекции.
Гемобластоз. Это злокачественная опухоль, возникающая очень часто в детском возрасте. Сыпь имеет несколько видов:
- полушары красно-коричневого цвета, покрытые корочкой;
- пузыри с серозной жидкостью внутри;
- похожие на кровоподтёки высыпания как больших размеров, так и в виде кровавых точек, которые появляются безо всяких оснований.
Во всех случаях высыпания вызывают сильнейший зуд. Анализы крови при гемобластозе показывает значительное увеличение количества лейкоцитов из-за снижения иммунитета. Гемоглобин падает, лимфоузлы увеличиваются. Показатели тромбоцитов падают, ребёнок быстро утомляется. Главная причина сыпи при заболеваниях крови или сосудов — это снижение количества тромбоцитов и нарушение синтеза белка, участвующего в тромбообразовании. Такая сыпь возникает и при приёме лекарств, способствующих разжижжению крови (Аспирин, Варфарин, Гепарин).
Диабетическая ангиопатия. Это нарушение пропускной способности сосудов нижних конечностей, провоцируемое сахарным диабетом 1 и 2 типа. Из-за болезни стенки сосудов истончаются, становятся хрупкими. Это вызывает дистрофию кожных покровов. На коже появляются язвочки и эрозии.
Профилактика
Последствия постоянных психологических проблем обнаруживаются только спустя время. А потому контролировать свое внутреннее состояние нужно постоянно. Это позволит предотвратить появление сыпи на коже. Нужно обязательно найти успокаивающее мероприятие – йога, бокс, танцы, все что расслабляет и позволяет выплеснуть эмоции.
Также необходимо делать все, чтобы нравится самому себе. Купить хорошую одежду, качественную косметику, научиться правильно выговаривать слова (если комплексы из-за речи) и т.д. Уверенность в себе – ключ к успеху во многих делах. И в устранении прыщей на спине она тоже поможет.
Помогла ли вам статья?
Да
100%
Нет
0%
Виды стрептодермии
По глубине воспалительного процесса стрептодермии делят на два вида – поверхностные и глубокие.
Поверхностные это:
- стрептококковое импетиго;
- щелевое импетиго;
- паронихиям;
- папуло-эрозивная стрептодермия;
- интертригинозная стрептодермия;
- рожистое воспаление;
- синдром стрептококкового токсического шока;
- острая диффузная стрептодермия.
А глубокая форма – это целлюлит и вульгарная эктима.
Клиническими формами заболевания, в зависимости от вида возбудителя считаются:
- стрептококковое импетиго;
- стафилококковое импетиго;
- вульгарное импетиго (стрептококки и стафилококки вместе).
Болезнь имеет три стадии:
- Начальная. Характерна высыпаниями с гноем. Начинается с розово-красного пятна, через сутки – прыщи (пузыри разного размера).
- Небуллезная. После глубокого поражения кожи, пузырьки лопаются и образуется стрептококковая эктима. Это болезненные язвочки. Они через несколько дней засыхают.
- Хроническая. Это форма болезни вероятна при неправильном лечении или в запущенной стадии. Эпизодически во время снижения защитных сил организма возникают мокнущие высыпания.
Лечение на начальной стадии имеет более благоприятный прогноз. При появлении первых признаков необходимо обратиться к врачу и начать лечение.
Какой врач лечит стрептодермию
Стрептодермию лечит врач-дерматолог. Дерматологом является узкий специалист профильного образования, который выявляет и лечит кожные заболевания. В нашей клинике прием ведет врач-дерматолог с большим стажем работы, прошедший дополнительные курсы повышения квалификации по современным методикам лечения.
Он специализируется на приеме взрослых и детей. Все услуги сертифицированы.
Во время приема врач собирает анамнез – информацию о характере течения болезни, о хронических заболеваниях, аллергических реакциях и так далее. Далее он осматривает пораженные участки, делает выводы и направляет на дальнейшие лабораторные исследования.
По результатам анализов доктор ставить окончательный диагноз и назначает лечение.
Он также рекомендует определенную диету, объясняет необходимый режим труда и отдыха.
Если следовать рекомендациям врача и вовремя обращаться за лечением, то потребуется 7-10 дней, чтобы полностью выздороветь.
Виды прыщей и их значение
Установить психосоматику можно, только откинув стандартные причины сыпи – стафилококк и стрептококк, потница, болезни пищеварительной системы, аллергия. Если же врач или человек самостоятельно начинают подозревать, что психосоматика акне вызвала в районе спины, то теперь можно начинать искать причину. И поможет в этом характер кожных высыпаний:
- Легкая мелкая сыпь указывает на постоянные проблемы. Это могут быть даже мелочи, но если из-за них человек нервничает и не может успокоиться, то проблема с кожей не решится.
- Угри указывают на низкую самооценку. Человек не принимает себя, стыдится, боится показаться настоящим.
- У застенчивых и стеснительных людей прыщики обычного размера, не гноятся, а их количество зависит от того, насколько сильно человек желает абстрагироваться от окружающих.
- Редкие прыщики в отдельных областях говорят о нелюбви к переменам.
Помимо вида прыщей для диагностики нужно смотреть на частоту и количество их появления. Если после определенной ситуации (скандал дома, накричал начальник, не удалось подружиться с кем-то) кожных высыпаний стало больше, то именно этот фактор является психосоматикой. У каждого свои стрессы, страхи и трудности в жизни. Поэтому нужно сходу оценить характер, найти слабые стороны, чтобы понять, что вызвало недуг.
Угревые воспаления на спине как следствие психосоматики
Локализации межпозвоночных грыж
При поражении разных отделов позвоночника развиваются определяющие симптомы, характерных именно для данного отдела. Симптомы грыжи отдельных межпозвоночных дисков также имеют свои характерные особенности.
Шейный отдел позвоночника
Грыжи верхних дисков шейного отдела (С2 – С3, С3 – С4) – явление редкое. Проявляются они приступами сильнейших головных болей и паническими атаками. Корешковый болевой синдром (при ущемлении корешков спинномозговых нервов) развиваются обычно на одной стороне шеи, распространяясь на лицо. Болезненные волны часто иррадиируют в зубы и ухо на стороне поражения. Иногда развиваются расстройства зрения и слуха.
Грыжи С4 – С5 встречаются часто, в том числе, диффузные, и проявляются корешковым болевым синдромом, продвигающимся по шее, внутренней и передней поверхности плеча. Особенно опасны секвестрированные грыжи. Характерны также онемение в этой области и мышечная слабость. Трудно повернуть голову, согнуть руку в локте. Возможно развитие парезов и параличей. Частый вид грыж позвоночника.
Грыжи С5 – С6 и С6 – С7 также встречаются часто. Для них характерны болезненность и нарушения чувствительности в шее, отдающие в заднюю и наружную поверхности плеча и распространяющиеся до пальцев кисти. Особенно болезненны медианные и парамедианные грыжи. Вегетативные проявления в виде кашля и бронхоспазмов. При поражении самого нижнего шейного диска часто нарушается функция щитовидной железы. Избавиться от таких нарушений можно только пролечив грыжу позвоночника. Как это сделать, читайте в статье про шейную межпозвоночную грыжу.
Грудной отдел позвоночника
Грыжи грудного отдела встречаются относительно редко. Основными их симптомами являются вегетативные расстройства. Возможны также корешковые боли, нарушения чувствительности и движений.
При поражении Th1 – Th2, Th2 – Th3, Th3 – Th4 появляются боли в сердце самого разного характера, иногда очень похожие на боли при стенокардии, но не снимающиеся нитроглицерином. У женщин появляются боли в грудных железах (как при мастопатии). Характерны также ноющие болевые ощущения в верхней части спины и приступы сильнейших опоясывающих болей (межреберная невралгия.
Для грыж Th5 – Th6, Th6 – Th7, Th7 – Th8 также характерны вегетативные симптомы в виде одышки, кашля, бронхоспазмов, а также опоясывающих болей, характерных для заболеваний поджелудочной железы. Корешковый синдром проявляется приступами межреберной невралгии.
Грыжи Th8 – Th9, Th9 – Th10, Th10 — Th11, Th11 — Th12 проявляются болезненными спазмами в желудке, в проекции желчных путей и желчного пузыря. Характерны ноющие боли в нижней части спины и приступы межреберной невралгии.
Подробно о симптомах и лечении межпозвоночной грыжи грудного отдела читайте тут.
Поясничный отдел позвоночника
Это самая частая локализация грыж. При грыжах поясничного отдела позвоночника максимально проявляется корешковый синдром – боли по ходу ущемленного нервного корешка.о межпозвоночной грыже поясничного отдела
- L1-L2, L2-L3 – встречаются реже остальных поясничных грыж. Симптомы: болевые волны и выпадения чувствительности по внутренней и передней поверхности бедра.
- L3-L4 — корешковый болевой синдром локализуется на передней и внутренней поверхности бедра распространяется на голень и внутреннюю лодыжку. Чувствительность в этой области может, как выпадать, так и быть слегка повышенной.
- L4-L5 — корешковые боли начинаются в области ягодицы, по наружной поверхности бедра и голени передаются на 1 – 3 пальцы ног. Возможно онемение в тех же отделах.
- L5-S1 — болевая точка начинается со средины ягодицы и идет волной по задней и наружной поверхности бедра на голень, переходит на пятку, по наружному краю стопы до 4 — 5 пальцев ног. Часто сопровождается повышенной кожной чувствительностью. При грыже L5-S1 могут появляться симптомы тазовых нарушений – расстройства функции мочеполовых органов. Чтобы избавиться от этих симптомов, иногда приходится делать операцию.
О других симптомах читайте в статье «Межпозвоночная грыжа поясничного отдела позвоночника».
Грыжа поясничного отдела встречается чаще остальных грыж
Где и как лечиться, сколько пить молока и зачем фотографироваться?
Прыщи у подростков — нормальное явление, так как от них страдает около 85% людей в возрасте до 25 лет. Это связано, по большей части, с «настройкой» эндокринной системы и дисбалансом половых гормонов. После 25 лет вероятность акне уменьшается до 11%, а после 35 лет так и вовсе падает до 3%. Поэтому можно с уверенностью сказать, что прыщи рано или поздно пройдут. Однако чем дольше длится заболевание, тем выше вероятность появления на коже рубцов, застойных пятен, гиперпигментации, расширенных пор и других проявлений постакне, от которых не всегда можно избавиться. Так что пускать заболевание на самотек не стоит!
Имеются современные средства как для наружного, так и для системного применения. Естественно, как и любые препараты, которые действительно работают, они имеют свои побочные эффекты. Но для того и существует врач, чтобы свести их к минимуму.
В идеале, конечно же, при появлении любых высыпаний на коже, следует обращаться к врачу-дерматологу, но понятно, что нельзя ожидать такого фанатизма от всех пациентов. Поэтому я бы сказал, что точно следует проконсультироваться с врачом при наличии угревой сыпи, если обнаружилось что-либо необычное именно в Вашем случае. Например, появились глубокие подкожные узлы или многочисленные высыпания с гнойным содержимым, которые не проходят самостоятельно в течение двух недель.
Начинать лечение я рекомендую с препаратов азелаиновой кислоты, которые можно приобрести в аптеке без рецепта. «Скинорен», «Азелик», «Азикс-дерм» — неплохие, сходные по эффективности средства. Выпускаются в форме геля или крема. Пользоваться ими можно с 12 лет. Из противопоказаний — только индивидуальная непереносимость. Средства наносят тонким слоем два раза в день, на чистую и сухую кожу пораженных участков
Я всегда акцентирую внимание, что кожа должна быть сухой. Если кожа будет даже немного влажной, обязательно возникнет чувство жжения
После нанесения средство не смывают.
Если за месяц регулярного применения появилось даже незначительное улучшение, то пользоваться нужно еще не менее 4 месяцев. Если совсем не лучше или есть ухудшения — обращайтесь к дерматологу.
Выбор клиники и ее оснащение большого значения не имеют, так как акне можно лечить без каких-либо процедур и сложного оборудования, только путем грамотных назначений и их коррекции. Поэтому гораздо важнее определиться с врачом. В этом помогут отзывы других людей и рекомендации знакомых.
Все существующие методы лечения акне работают в четырех направлениях. Необходимо:
- сократить салоотделение;
- снизить на коже количество бактерий, провоцирующих акне;
- уменьшить явления фолликулярного кератоза, чтобы поры не забивались кожными чешуйками;
- убрать воспаление.
Для этого используют ретиноиды, азелаиновую кислоту, бензоила пероксид и другие средства для местного применения, а также системные ретиноиды, которые являются без преувеличения самым эффективным средством избавления от прыщей. В дополнение к медикаментозному лечению можно использовать косметологические процедуры.
Часто возникают вопросы по питанию, образу жизни и их влиянию на течение заболевания. Могу сказать, что однозначную связь с пищевыми продуктами обнаружили недавно, и это — только быстрые углеводы и коровье молоко. Причём коровье молоко ухудшает течение заболевания только при употреблении его в количествах, превышающих 2 стакана в день. И ещё один немаловажный факт — обезжиренное молоко вреднее.
А вот значительно увеличивает вероятность развития акне курение. Более того, риск от этого фактора не уменьшается в течение всей жизни, даже после того, как человек бросил курить! Это ещё один замечательный повод не начинать.
Для того, чтобы скрыть акне и постакне допускается применять специальную аптечную косметику, которая не только не усугубляет процесс, но и может ускорить выздоровление, если используется в составе комплексной терапии, конечно же. Это такие корректирующие средства, как например: Vichy Dermablend, La Roche-Posay Effaclar и др.
Чтобы было удобнее отслеживать результат лечения не стесняйтесь фотографироваться. Как правило, эффект любых средств для лечения акне становится заметен в течение месяца с начала регулярного ежедневного использования. Самые удачные комбинации наружных средств при легкой степени акне иногда начинают работать уже через неделю. Но часто случается и так, что только на пятой неделе удается заметить минимальные изменения, причем только по сравнению с фотографиями «ДО». Поэтому при лечении акне всегда следует запасаться терпением.
Бессалова Анна Юрьевна, врач-дерматолог
Какой вид сыпи характерен для аллергии
Высыпания на коже при аллергии вызваны вовсе не иммунной реакцией крови на элементы аллергии. Всему виной гаптены — простые химические соединения, не обладающие иммуногенностью. Но они имеют свойство соединяться с белком-носителем. Прикрепляясь к макромолекуле, новообразовавшийся комплекс синтезирует иммуноглобулины. Организмом он воспринимается как инородный, провоцируя повышение уровня лейкоцитов. В итоге кожа покрывается красными пятнами разных размеров и разной локализации.
Аллергическая сыпь характеризуется следующими характеристиками:
- Она не всегда вызывает зуд и повышение температуры;
- Сопровождается отёком лица, век, насморком;
- Область высыпания соответствует местам соприкосновения кожи в аллергеном (при аллергии на украшения — на запястье или пальцах, на дезодорант — в области подмышек, на косметику – на веках или вокруг рта);
- Анализ крови показывает повышение количества эозинофилов;
- Биохимический анализ крови остаётся без изменений.
Самая распространённая форма сыпи при аллергии — крапивница. По внешнему виду она напоминает розовые пятна, появляющиеся на коже после контакта с крапивой. Крапивница — это реакция на пыльцу, косметику, пыль. Часто локализуется на сгибах локтей, коленей и запястья. Сопровождается сильным зудом и шелушением кожи.
В зависимости от аллергена сыпь имеет следующие виды:
- Аллергия на пищу. Представляет собой эритематозную сыпь в виде шероховатых пятен, возвышающихся над поверхностью эпидермиса. Характерная черта пищевой аллергии — сильный зуд.
- Холодовая аллергия. Возникает при контакте открытых участков кожи с холодом (воздухом, водой). Хоть непосредственно холод не провоцирует аллергическую реакцию, он является пусковым механизмом для аллергической реакции на неправильное функционирование щитовидной железы, селезёнки и пр. Холодовая аллергия сопровождается слезоточивостью, выделениями из носа, а также появлением белесоватых и розовых, похожих на расчёсы, пятен на коже, которые исчезают сами собой спустя некоторое время. Если у человека хотя бы раз случилась аллергия на холод, ему нужно обратиться к врачу, чтобы узнать истинную причину сбоя в работе организма.
- Аллергия (атопический дерматит) на пыль/шерсть животных. Она часто диагностируется у детей. Проявляется в виде зудящей сыпи, сопровождается повышенной сухостью кожи. В некоторых случаях имеются мокнущие язвы. Самый простой тест по выявлению атопического дерматита: возьмите обыкновенную школьную линейку и надавите на область сыпи в течение 20 секунд. Если спустя несколько минут на коже сохраняется белая полоса, это атопический дерматит. Если кожа восстановила прежний оттенок — это сыпь другой природы.
- Аллергия на алкоголь. Алкоголь имеет сосудорасширяющее действие. Соответственно, в кровь всасывается больше веществ, в том числе и токсических. чем больше компонентов в составе алкогольного напитка, тем сильнее на него аллергия. Самым “опасным” напитком является абсент, в состав которого входят полынь, анис, фенхель, кориандр, мелисса. Кожа покрывается красными пятнами, как от ожогов. У хронических алкоголиков, ежедневно употребляющих дешёвое вино, красное, словно обветренное лицо является следствием постоянной алкогольной интоксикации организма. Если такая реакция произошла у обычного человека, ему нужно выяснить источник аллергии и обратиться к врачу. Самая большая опасность — это отёк Квинке, когда отекают лёгкие и человек умирает в течение нескольких минут.
Аллергическая сыпь бывает 4 видов: пищевая, контактная, респираторная и дыхательная. Самые большие аллергики —дети. Следует помнить, что не все продукты, употребляемыми взрослыми, подходят детям.
Нельзя сыпь у ребёнка оставлять без внимания. Самой опасной является сыпь, вызванная менингококковой инфекцией. Внешне она напоминает пищевую аллергию, но при этом повышается температура тела. Лучше перестраховаться, и при любом высыпании у малыша необходимо обращаться к врачу.
Необходимые анализы для подростков
Угревой болезнью страдают 60–95 % подростков и молодых людей. Но степень развития заболевания зависит от многих факторов. Тяжелая форма может быть вызвана эндокринной и желудочно-кишечной патологией, изменением гормонального статуса, отягощенной наследственностью.
Ирина Смольская, дерматолог, физиотерапевт, врач высшей категории:
Чтобы успешно лечить акне, необходимо понять причины болезни. В первую очередь проконсультироваться у дерматолога. Специалист, как правило, направляет на следующие анализы:
● общий анализ крови и мочи;
● кровь на сифилис;
● исследование уровня глюкозы в крови;
● ИФА на ВИЧ;
● биохимический анализ крови;
● исследование кала на яйца гельминтов.
Анализы покажут, какие изменения могут спровоцировать угревую сыпь. Дерматолог, видя серьёзность проблемы с кожей, как правило, направляет подростков на консультацию к терапевту для выявления сопутствующих заболеваний, особенно желудочно-кишечного тракта, а девочек – на консультацию к гинекологу, иногда эндокринологу. В свою очередь эти специалисты направляют на обследование на половые гормоны и исследование гормонального статуса, если обнаруживают патологию на эндокринном уровне. Воспаление кожи также могут вызывать тонзиллиты, фарингиты, гаймориты, синуситы, кариозные зубы. Поэтому необходимо посетить лор-врача, стоматолога и санировать очаги хронической инфекции.
Если у подростка гнойничковые высыпания, то дерматолог обязательно берет гнойное содержимое пустулы (гнойничка) на микрофлору и чувствительность ее к антибиотикам.
Симптомы розацеа
сыпьюсосудистыми звездочкамизудгнойничков Степени тяжести розацеа
| Степень тяжести | Внешние проявления | Гистологическая картина |
| Прерозацеа, розацеа-диатез | Незначительное покраснение кожных покровов в виде сети под влиянием факторов, провоцирующих их полнокровие. Прерывание действия провоцирующих факторов ведет к исчезновению покраснения. | Гистологическая картина на данной стадии практически неотличима от гистологической картины здоровой кожи. |
| Розацеа I степени(эритематозно-телеангиэктатическая) | Покраснение кожи становится постоянным. Характерной является локализация в области щек, лба, подбородка и шеи. Области покраснения не возвышаются над поверхностью кожи. Отмечаются единичные телеангиэктазии (сосудистые звездочки). | В гистологическом срезе на данной стадии отмечаются расширенные кровеносные и лимфатические сосуды, вокруг которых могут скапливаться лимфоциты. |
| Розацеа II степени(папуло-пустулезная) | Площадь и интенсивность покраснения больше, чем при первой стадии заболевания. Участки особенно сильного застоя крови и лимфы отличаются синюшной окраской. Количество и размер телеангиэктазий увеличивается, причем они могут формировать подобие капиллярной сети. В наиболее красных и синюшных областях появляются единичные или сгруппированные возвышения (папулы), которые со временем наполняются жидкостью и превращаются в пустулы (гнойнички). | Отмечаются многочисленные скопления лейкоцитов вокруг волосяных фолликул и расположенных рядом с ними сальных и потовых желез. Определяются участки разрушенных соединительнотканных волокон, свидетельствующие о процессе разрушения стромы кожи. Расстояние между клеточными элементами увеличивается за счет тканевого отека. Содержимое пустул может быть гнойным или стерильным. |
| Розацеа III степени(пустулезно-узловатая) | Присутствуют внешние признаки предыдущей стадии заболевания. Отмечается значительное уплотнение кожи в области воспаления за счет скопления соединительнотканных узлов, сформировавшихся вокруг волосяных фолликул. Сами фолликулы атрофируются, как и прилегающие к ним сальные и потовые железы. Устья желез расширяются и принимают форму воронок. При надавливании на данные железы и узлы из измененных фолликул выделяется белый густой секрет. В результате вышеперечисленных изменений формируются фимы – области ассиметричной деформации определенного участка лица. В области носа развивается ринофима, в области подбородка – гнатофима, лба – метафима, ушей – отофима, век – блефарофима и др. | На данной стадии вдобавок к вышеперечисленным изменениям присоединяются многочисленные соединительнотканные узлы, располагающиеся вокруг волосяных фолликулов. Сами фолликулы атрофируются. |
Атипичными формами розацеа являются:
- офтальморозацеа;
- люпоидная (гранулематозная) розацеа;
- стероидная розацеа;
- конглобатная розацеа;
- грамнегативная (грамотрицательная) розацеа;
- розацеа-лимфедема (болезнь Морбигана).