Прививки: за или против? мнения врачей и мам
Содержание:
- Насколько прививки безопасны
- Ложные противопоказания к проведению профилактических прививок:
- От полиомиелита
- Самые известные мифы о прививках
- Нормативно-правовое обеспечение РФ в области иммунопрофилактики
- Кого уже сейчас могут обязать сделать прививки и какие?
- Развитие вакцинации и борьба с бешенством
- Минздрав запрашивает информацию о сотрудниках, подлежащих вакцинации против коронавируса. Что это значит?
- Что будет, если не делать прививки себе или детям?
- Доводы за вакцинацию
- А если прививки сделают обязательными для всех?
- Чем опасны корь, краснуха и паротит
- Так прививать ребенка или нет?
- Советы родителям
- От кори, краснухи, паротита
- Зачем нужна вакцинация
- Корь, краснуха, паротит
- Выводы и рекомендации
Насколько прививки безопасны
Всемирная организация здравоохранения называет вакцинацию самым безопасным и действенным способом профилактики опасных инфекций. Поскольку живые ослабленные вакцины очень редко, но все же становятся причиной тяжелых осложнений и даже могут вызывать симптомы заболевания (как оральная живая полиовакцина), от них постепенно отказываются в пользу более современных препаратов, содержащих только антигенные компоненты возбудителей. Они гораздо легче переносятся, а их использование не сопряжено с серьезными побочными эффектами.
Побочные реакции при введении вакцин (покраснение в месте инъекции, повышение температуры, небольшое ухудшение самочувствия) не опасны, быстро проходят и не требуют лечения.
Одно из самых распространенных поствакцинальных осложнений (которые сами по себе крайне редки) — это аллергические реакции. При склонности к ним врач порекомендует принимать антигистаминные препараты за несколько дней до и после прививки. Число других осложнений, требующих лечения, не превышает 1%, причем доля серьезных случаев даже в этом проценте невелика.
Относительно высокой реактогенностью в сравнении с другими вакцинами обладают:
- Живая ослабленная вакцина против кори (часто вводится совместно с препаратами против краснухи и свинки). После коревой вакцины могут возникать судороги (вероятность — 0,025-0,3%), аллергические реакции (вероятность — 0,0001–0,00035%), тромбоцитопения (вероятность — 0,0026%).
- Убитая цельноклеточная вакцина против коклюша (вводится совместно с анатоксинами дифтерии и столбняка). После цельноклеточной коклюшной вакцины могут возникнуть фебрильные судороги (вероятность — 0,022%), развиться гипотензивно-гипореспонсивный синдром (вероятность — 0,067%), детский плач может продолжаться несколько часов (вероятность — 0,4%).
Часто осложнения после вакцин связаны с индивидуальными особенностями здоровья, например, с хроническими заболеваниями или ослабленным иммунитетом. Снизить их риск можно, сдав анализ крови и пройдя осмотр у врача перед прививкой.
Ложные противопоказания к проведению профилактических прививок:
Помимо инфекций, при которых оправдана отсрочка вакцинации до выздоровления, существует большой спектр состояний (таких как перинатальная энцефалопатия, аллергия, анемия), которые являются основными неоправданными причинами задержек проведения вакцинации.
- Острое заболевание легкой степени тяжести, без температуры.
- Недоношенность. Исключение составляет вакцинация БЦЖ, в случае, если ребенок родился с весом менее 2000 грамм. Все остальные прививки проводятся согласно общепринятому графику.
- Недостаточность питания, анемия
- Дисбактериоз как диагноз оправдан у больного, расстройство стула у которого связано с массивным применением антибиотиков широкого спектра; очевидно, что в этих случаях прививка откладывается до выздоровления. У ребенка с нормальным стулом диагноз «дисбактериоз» не имеет под собой каких-либо оснований, так что факт количественных или качественных отклонений микробной флоры кала от «нормы» не является поводом для отмены или отсрочки прививки).
- Перинатальная энцефалопатия — собирательный термин, обозначающий повреждение ЦНС травматического или гипоксического происхождения, острый период которого заканчивается в течение первого месяца жизни. На практике, тем не менее, этот термин часто используется как диагноз для обозначения не прогрессирующих остаточных расстройств (изменения мышечного тонуса, запаздывание становления психических и моторных функций, нарушения периодичности сна и бодрствования), который в некоторых регионах выставляется 80-90% детей первых месяцев жизни. Прививки в этих случаях откладывать не нужно. Естественно, что если нет ясности в характере изменения ЦНС, то прививку лучше отложить до дополнительной консультации невропатолога для окончательного установления диагноза и решения вопроса о вакцинации.
- Стабильные неврологические состояния (синдром Дауна и другие хромосомные заболевания, ДЦП, акушерские параличи и парезы, последствия травм и острых заболеваний) не несут в себе риска неблагоприятных последствий вакцинации
- Аллергия, астма, экзема, другие атопические проявления — являются скорее показаниями к вакцинации, чем противопоказанием, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного астмой). Перед вакцинацией целесообразно проконсультироваться у аллерголога с целью выбора оптимального времени вакцинации и подбора необходимой лекарственной защиты.
- Врожденные пороки развития, в том числе пороки сердца, в стадии компенсации не являются противопоказанием к вакцинации.
- Хронические заболевания сердца, легких, почек, печени -не являются противопоказанием для вакцинации, если болезнь находится в стадии ремиссии.
- Местное лечение стероидами в виде мазей, капель в глаза, спреем или ингаляций не сопровождается иммуносупрессией и не препятствует вакцинации.
- Поддерживающая терапия при хронических заболеваниях (антибиотики, эндокринные, сердечные, противоаллергические препараты), проводимое детям с соответствующим заболеванием, само по себе не является противопоказанием к вакцинации.
- Увеличение тени тимуса на рентгенограмме является либо анатомическим вариантом, либо результатом после стрессовой гиперплазии. такие дети хорошо переносят прививки, дают нормальный иммунный ответ, а частота поствакцинальных реакций у них не больше, чем у детей без видимой не рентгенограмме тени тимуса.
- Состояния, которые имели место до вакцинации, но к настоящему времени уже отсутствуют (в анамнезе) также не являются противопоказанием для прививок: Умеренные местные реакции на предыдущее введение вакцины
- Недоношенность
- Перинатальная энцефалопатия
- Гемолитическая болезнь (желтуха) новорожденных
- Сепсис, болезнь гиалиновых мембран
- Неблагоприятный семейный анамнез (аллергия в семье, эпилепсия и осложнения после вакцинации у родственников, внезапная смерть в семье). Исключением является указание на наличие в семье больного с симптомами иммунодефицита (в этом случае вместо живой полиомиелитной вакцины используют инактивированную и новорожденного дополнительно обследуют до введения ему БЦЖ).
Надеюсь, эта статья поможет родителям определиться в решения вопроса, прививать или нет своего ребенка, ведь его здоровье в Ваших руках.
От полиомиелита
Против полиомиелита прививать надо обязательно! Раньше вводили живую вакцину в виде капель через рот. И у крайне ослабленных детей, если вакцинация делалась без учета противопоказаний, мог случиться вакциноассоциированный полиомиелит. Именно из-за этого эту вакцину заменили на другой тип. Теперь от полиомиелита прививают путем внутримышечной инъекции, в которой уже нет живых компонентов вируса, и иммунитет против этого заболевания формируется не за счет живого вируса. И если раньше непривитый ребенок получал, рано или поздно, контакт с ослабленным вирусом: ведь если полгруппы детей в садике, например, были привиты, все получали этот контакт из-за несоблюдения правил личной гигиены, то сейчас такого нет. Внутримышечная вакцина дает иммунитет против вируса, но с самим вирусом контакта дети не получают. Многие ошибочно полагают, что полиомиелит — наследие прошлого, но это не так. Он есть, например, в Таджикистане, а передается как пищевая токсикоинфекция — это предполагает возможность заражения через продукты, покупаемые, например, на рынке.
От этой вакцинации отказываться ни в коем случае не надо: она жизненно необходима, потому что переболеть полиомиелитом означает инвалидность на всю жизнь. От полиомиелита проводится трехкратная вакцинация в течение первого года жизни, первая прививка в 3 месяца.
Самые известные мифы о прививках
Вокруг безопасности вакцин всегда было много слухов, и некоторые из них породили очень живучие мифы, несмотря на то, что никаких доказательств их правдивости нет. Интересно, что мифы об опасности вакцин воспринимаются многими людьми серьезнее, чем реальная угроза, исходящая от инфекций. Мы уже забыли, чем страшны корь, коклюш и полиомиелит. Нам кажется, что эти болезни уже не вернутся, а потому мы начинаем бояться прививок сильнее, чем болезней.
Правда ли, что вакцины вызывают аутизм?
Это распространенный миф. В 1998 году в журнале Lancet была опубликована статья о связи между вакциной против кори, краснухи и паротита (свинки) и аутизмом. Позже приведенные в ней данные были признаны недостоверными: часть из них была фальсифицирована автором статьи Эндрю Уэйкфилдом. В 2010 году его лишили врачебной лицензии за нарушение профессиональной этики.
Правда ли, что с помощью вакцины можно чипировать человека?
Чипирование (введение электронного чипа) людей с помощью прививок технически невозможно. Часто в одном флаконе находится несколько доз препарата. Даже если в нем есть микрочипы, невозможно дозировать их, набирая раствор шприцем из флакона. Если в ампуле содержится одна доза вакцины, вводимый с препаратом чип должен иметь размеры меньше диаметра иглы для инъекций. Но в этом случае он может остаться на стенках флакона со следами жидкости, а значит, нет гарантии, что чипирование произойдет. Производство вакцин выполняется под очень строгим контролем, и попадание любых посторонних компонентов в препарат исключено.
Нормативно-правовое обеспечение РФ в области иммунопрофилактики
В Российской Федерации вакцинопрофилактика рассматривается неотъемлемой частью государственной политики в области здравоохранения. В соответствии с парадигмой современной медицины – смещение приоритетов от лечения заболеваний к их предотвращению и поддержанию здоровья, вакцинопрофилактика представлена как одно из основных направлений профилактики заболеваний и формирования здорового образа жизни.
Именно на решение этих приоритетных задач нацелена деятельность в рамках национального проекта «Здравоохранение», разработанного в соответствии с Указом Президента Российской Федерации № 204 «О национальных целях и стратегических задачах развития Российской Федерации на период до 2024 года» от 07.05.2018 на основании Постановления Правительства РФ «Об организации проектной деятельности в Правительстве РФ» от 31.10.2018 № 1288.
Система мероприятий, осуществляемых в целях предупреждения, ограничения распространенности и ликвидации инфекционных болезней путем проведения плановой вакцинации и вакцинации по эпидемическим показаниям, проводится в России на основании Федерального закона от 17 сентября 1998 г. № 157-ФЗ «Об иммунопрофилактике инфекционных болезней». На территории РФ на сегодняшний день действуют Национальный календарь профилактических прививок и календарь профилактических прививок по эпидемическим показаниям, утвержденные приказом Министерства здравоохранения Российской Федерации от 21 марта 2014 г. № 125н.
В соответствии с этим приказом проводится вакцинация, охватывающая 12 инфекционных заболеваний:
- вирусный гепатит В,
- туберкулез,
- дифтерия,
- столбняк,
- коклюш,
- гемофильная инфекция,
- корь,
- краснуха,
- эпидемический паротит,
- полиомиелит,
- грипп,
- пневмококковая инфекция.
Статья 1 Федерального закона от 17.09.1998 № 157-ФЗ «Об иммунопрофилактике инфекционных болезней» определяет национальный календарь профилактических прививок как нормативный правовой акт, устанавливающий сроки и порядок проведения гражданам профилактических прививок, а календарь профилактических прививок по эпидемическим показаниям как нормативный правовой акт, устанавливающий сроки и порядок проведения гражданам профилактических прививок по эпидемическим показаниям. В зависимости от эпидемиологической ситуации в Национальный календарь прививок могут вноситься изменения. Примером может быть вакцинация против вирусного гепатита В, необходимость включения которой в национальный календарь профилактических прививок была обусловлена выраженным ростом заболеваемости и распространенности этого инфекционного заболевания в 1990-е годы.
Согласно пункту 2 статьи 4 ФЗ № 157, государство гарантирует гражданам бесплатное проведение профилактических прививок, включенных в указанные календари, в организациях государственной и муниципальной систем здравоохранения.
Организация и порядок вакцинации представлены в методических указаниях от 04.03.2004 г. «Порядок проведения профилактических прививок» МУ 3.3.1889 04, утвержденных главным государственным санитарным врачом РФ (далее – МУ 3.3.1889 04). Рассмотрим насколько данные МУ во взаимосвязи с другими правовыми актами РФ отвечают требованиям своевременности и эффективности в рамках организации и реализация в медучреждении мероприятий по вакцинопрофилактике на территории нашей страны.
Кого уже сейчас могут обязать сделать прививки и какие?
На этот вопрос ответила юрист Юлия Скляренко. По ее словам, на данный момент вакцинация в России является добровольной. При этом работники отдельных профессий подлежат обязательной вакцинации. Чтобы определить, оказались ли вы в их числе, нужно обратиться к Перечню работ, выполнение которых требует проведения профилактических прививок (утв. Постановлением Правительства РФ от 15 июля 1999 г. № 825). Если в этом перечне ваша профессия отсутствует, принуждать вас сделать прививку работодатель не имеет права.
Если же ваша профессия есть в перечне, то необходимо ознакомиться с Календарем прививок (в редакции Приказа Минздрава России от 14 сентября 2020 г. № 967н). В нем указано, какие прививки нужно поставить работнику конкретной профессии и их периодичность. Вы можете запросить в медицинском учреждении заключение о противопоказаниях. Но если их нет, то все прививки, указанные в календаре, надо будет поставить.
Развитие вакцинации и борьба с бешенством
Убедившись в эффективности прививания оспы, врачи 19 века продолжили исследования ослабленных бактерий основываясь на методе Пастера. Следующей болезнью, которую медики решили массово прививать, стало бешенство. В 1886 году в Одессе была открыта лаборатория, в которой начали делать вакцинацию от этого недуга. Желающих было не много, однако страх у укушенных дикими животными превозмогал опаску перед прививкой.
Метод Пастера использовался на протяжении достаточно длительного времени и лишь к восьмидесятым годам 20 века биологи разделили способы вакцинации на три вида: живыми вакцинами, «мертвыми» и химически активными.
Живая вакцина основана на методе Пастера, когда микроорганизмы искусственно ослабляют, чтобы они не несли значимой опасности для организма пациента.
«Мертвые» вакцины изготавливают из «деактивированных» микроорганизмов, которые убивают с помощью температурной обработки, радиоактивным или ультрафиолетовым излучением и т.д. При этом вакцина сохраняет свои свойства и может быть использована в качестве полноценной прививки против болезни.
Сложнее всего дела обстоят с химически активными вакцинами. Их получают искусственным путем на клеточном уровне с помощью сложных манипуляций. Фактически они создаются не из микробов, а из отдельных элементов, называемых антигенами.
Наибольшее внимание в современной медицине уделяется вакцинации новорожденных детей. Организм младенца при рождении подвергается резкой атаке различных инфекций и вирусов, многие из которых смертельны
Укреплению иммунитета новорожденного способствует много факторов, среди которых и кормление грудью, ведь с молоком матери ребенок получает необходимые антигены, помогающие бороться с болезнями. Но иногда случается так, что кормление невозможно, или мать не совсем здорова
В таких случаях очень важно довериться лечащему врачу и рассмотреть необходимость вакцинации
Решение о массовой вакцинации новорожденных в СССР было принято лишь в 1962 году, но, к счастью, стало распространенной практикой и, на данный момент, принято на законодательном уровне.
Минздрав запрашивает информацию о сотрудниках, подлежащих вакцинации против коронавируса. Что это значит?
В распоряжении редакции «АГ» оказалось письмо Министерства здравоохранения РФ, которое было подготовлено во исполнение указания президента от 2 декабря 2020 г. и перечня поручений по итогам рабочей встречи председателя Правительства РФ М.В. Мишустина с производителями вакцин от новой коронавирусной инфекции от 30 ноября 2020 г. В письме, адресованном органам исполнительной власти, Минздрав просит представить не позднее 10 декабря информацию о количестве лиц, подлежащих вакцинации против коронавирусной инфекции, с учетом охвата не менее 60% сотрудников. Тут же перечислены категории граждан, подлежащих вакцинации против COVID-19: государственные служащие, военнослужащие, сотрудники правоохранительных органов и государственных контрольных органов в пунктах пропуска через государственную границу, иные категории.
Комментируя письмо Минздрава, эксперты подняли вопрос о защите персональных данных при передаче запрашиваемой информации. По словам Юлии Скляренко, обычно при сборе сведений о вакцинации работников запрашиваются только данные о количестве сотрудников, сделавших прививки. Установить тех, кто поставил прививку или отказался от нее, невозможно. Данные об общем количестве вакцинированных сотрудников не являются персональными данными (ст. 2 Федерального закона от 25 июля 2011 г. № 261-ФЗ). Роман Шпак согласился: из текста письма Минздрава не следует, что необходимо передавать имена и фамилии работников, т.е. нет требования о разглашении их персональных данных.
Юрист по приватности и защите данных Digital Rights Center Владимир Ожерельев подтвердил правомерность подобных распоряжений, но заметил, что из них не может вытекать обязанность органов власти по вакцинации чиновников или обязанность самих чиновников сделать прививку. «Однако это не мешает органам исполнительной власти принуждать своих работников к вакцинированию, – добавил он. – В российских законах существуют механизмы обязания предоставлять информацию о сотрудниках и обычных работодателей. При этом невозможно представить законное принуждение работников к согласию на вакцину. Но, к сожалению, законы не так совершенны, как способы их обхода, поэтому вряд ли удастся избежать принудительного вакцинирования, особенно в органах исполнительной власти».
Вместе с тем Роман Шпак напомнил, что «не каждый работодатель должен отслеживать прохождение вакцинации работниками, так как не все виды деятельности связаны с риском возникновения и распространения инфекционных заболеваний и не все работники подлежат обязательной вакцинации. Поэтому надо помнить, что незаконные приказы руководителя организации можно обжаловать в суде».
Что будет, если не делать прививки себе или детям?
То, что было в допрививочную эру, когда взрослые тяжело болели всевозможными инфекциями, а дети тысячами умирали от них. Детские кладбища в европейских и американских городах тогда были обычным делом (рис. 3).
Эпидемии кори, дифтерии и полиомиелита, неоднократно вспыхивавшие после распада СССР благодаря тому, что система обязательной бесплатной вакцинации на постсоветском пространстве была разрушена, лучше всего отвечают на этот вопрос.
Другое последствие — снижение коллективного иммунитета, который ограничивает распространение инфекции только пока большая часть населения (70–80%) вакцинирована против нее.
Иммунизация в России – дело добровольное. Это означает, что родители вправе самостоятельно решать, будут ли они прививать ребенка. Школы и детские сады в нашей стране только при угрозе вспышки инфекции или во время эпидемии могут временно отказать в посещении не привитому ребенку (ФЗ-157 «Об иммунопрофилактике инфекционных болезней»). Роспотребнадзор также рекомендует разобщать не привитых против полиомиелита детей, с теми, кто получил оральную живую полиовакцину, на срок не менее 60 дней (СП 3.1.2951-11 «Профилактика полиомиелита»).
Некоторые страны отказывают во въезде взрослым и детям без прививок. Взрослым могут отказать в трудоустройстве на предприятие, где требуется прохождение медкомиссии.
Доводы за вакцинацию
Доводы за прививки приводят и сами врачи-инфекционисты. К ним относят:
- значительное снижение вероятности тяжелых осложнений и летального исхода в случае последующего заражения диким вирусом;
- максимально низкий риск тяжелого течения болезни;
- организм ребенка, как и организм взрослого человека, постоянно вырабатывает антитела. Прививка — это самый безопасный способ приобрести иммунную защиту от инфекции;
- защиту окружающих, так как непривитый человек является переносчиком инфекции. Некоторые люди по определенным показателям не могут быть привиты (беременные в первом триместре, младенцы до шести месяцев, люди с онкологическими заболеваниями). Находясь в окружении вакцинированного человека, эти люди более защищены.
Редакция МедПортала выражает признательность за экспертную помощь в создании этого материала доктору Екатерине Степановой, из «H-Clinic», это экспертная клиника, специализирующаяся на диагностике и лечении инфекционных заболеваний.
Перейти на сайт клиники
А если прививки сделают обязательными для всех?
Роман Шпак рассказал, что в силу п. 1 ст. 29 Закона «О санитарно-эпидемиологическом благополучии населения» для предупреждения возникновения и распространения инфекционных заболеваний должны проводиться санитарно-противоэпидемические (профилактические) мероприятия, в том числе мероприятия по проведению профилактических прививок. Однако из-за неоднозначного отношения в российском обществе к иммунопрофилактике многие отказываются от прививок. Связано это с недоверием граждан к качеству препаратов и системе государственного контроля за лекарственными средствами, квалификации врачей. Влияет и недостаточная информированность людей о механизмах, которые действуют при введении вакцины, и возможных последствиях отсутствия профилактических прививок.
Согласно ст. 5 Закона «Об иммунопрофилактике инфекционных болезней» при осуществлении иммунопрофилактики каждый имеет право на получение от медицинских работников полной информации о необходимости прививок, последствиях отказа от них и возможных осложнениях после вакцинации. В этой же статье предусмотрено право на отказ от прививок. И тут же определены последствия их отсутствия:
- запрет на выезд в страны, пребывание в которых в соответствии с международными медико-санитарными правилами или международными договорами РФ требует профилактических прививок;
- отказ в приеме на работу или отстранение от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями;
- временный отказ в приеме в образовательные организации и оздоровительные учреждения в случае возникновения массовых инфекционных заболеваний или при угрозе возникновения эпидемий.
Чем опасны корь, краснуха и паротит
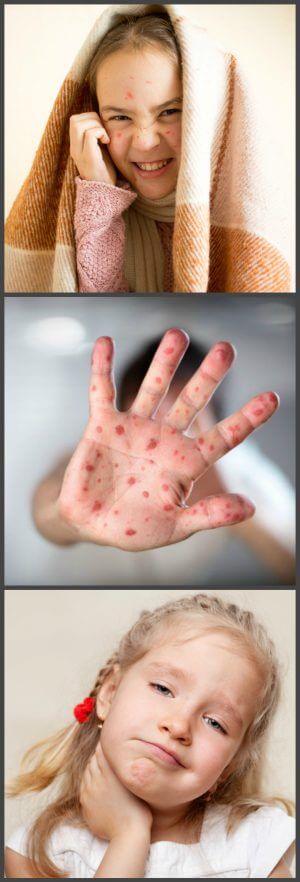 Главной проблемой данных инфекций является возможность внутриутробного заражения плода во время болезни матери, когда последствия могут быть очень серьезными как для здоровья малыша, так и для жизни еще неродившегося ребенка. Тяжелые симптомы у заболевшего также доставляют массу неудобств и неприятностей. Стоит рассмотреть подробнее, как проявляется и чем грозит каждая из данных инфекций.
Главной проблемой данных инфекций является возможность внутриутробного заражения плода во время болезни матери, когда последствия могут быть очень серьезными как для здоровья малыша, так и для жизни еще неродившегося ребенка. Тяжелые симптомы у заболевшего также доставляют массу неудобств и неприятностей. Стоит рассмотреть подробнее, как проявляется и чем грозит каждая из данных инфекций.
Раньше корью болели почти все дети. Дело в том, что данное заболевание очень заразно, при возникновении контакта с больным, корь передается в 95% случаев. В особо тяжелых вариантах течения болезни возможны осложнения в форме гепатита, пневмонии и энцефалита, редко, но корь может приводить даже к смертельному исходу. Для беременных женщин опасность переболеть корью выражается в том, что на ранних сроках вынашивания заболевание повышает вероятность развития слабоумия или олигофрении. Страдает дыхательная система, что может приводить к воспалению и гибели плода. На позднем сроке беременности заболевание может спровоцировать ранние роды, и ребенок заражается от матери через родовые пути. В итоге на его кожном покрове и на слизистых оболочках появляются характерные высыпания. Так как иммунитет ребенка еще ослаблен, на этом фоне могут развиваться осложнения в виде энцефалита и пневмонии.
Касательно паротита следует отметить, что инфекция способна поражать оболочки головного и спинного мозга примерно в 15% случаев развития заболевания, у одного человека на 20000 заболевших паротитом может возникать глухота, у мужчин и мальчиков наиболее часто паротит вызывает воспаления яичка и его придатков, у взрослых мужчин – простатит. Редкими, но возможными осложнениями паротита врачи называют панкреатит, нефрит, оофорит, мастит и артриты.
Главными проявлениями краснухи являются мелкая сыпь, воспаление лимфатических узлов, лихорадка. Но это – лишь верхушка айсберга в вопросе сложности данного заболевания. Если женщина в первом триместре беременности переболеет краснухой, с вероятностью в 80% у ее ребенка при рождении обнаружатся пороки сердца, умственная отсталость, глухота или катаракта. Но доносить беременность тоже будет для нее проблемой – очень часто краснуха может быть причиной внутриутробной гибели плода или мертворождения.
Во взрослом возрасте течение болезней может быть очень тяжелым, с большим количеством возникающих осложнений. Но и в детстве данными инфекциями лучше не болеть. Иммунитет от матери (врожденный иммунитет) нестойкий и его длительность – всего несколько недель после рождения.
Так прививать ребенка или нет?
Каждый родитель, который дал согласие на прививки своего ребенка, обеспечил защиту не только своему малышу. Он принял участие в формировании коллективного иммунитета, который сдерживает распространение опасных инфекций.
Именно коллективный иммунитет защищает тех, кто по каким-либо причинам не привит. Непривитые дети редко болеют не потому, что вакцинация плохо работает, а из-за того, что их окружают привитые люди. То есть болезни просто неоткуда взяться.
С каждым необоснованным отказом от вакцинации коллективный иммунитет снижается. Из-за этого в нашу жизнь могут вернуться опасные инфекции, о которых сейчас почти ничего не слышно. Поэтому прививать детей и прививаться самим — гражданский долг любого человека.
Советы родителям
Конечно, лучше бы посмотреть клинический анализ крови, чего, кстати, практически никто не делает, прививают всех чохом! — а это все-таки живая вакцина, но если возможности провериться нет, то при отсутствии противопоказаний — ребенок здоров и не болел в течение последнего месяца, не имеет обострения хронических заболеваний на момент инъекции, смело можно вакцинировать детей 13–15 лет. Годы пробегут незаметно, и очень скоро наступит детородный возраст, лучше позаботиться об этом до 15 лет. После этого иммунитет сохраняется, как считается, пожизненно, тому много доказательств.
Я понимаю, что иногда вакцина — это то, на чем хотят заработать фирмы, его производящие. Раздувается пожар вокруг абсолютно незначительного повода. Привить ребенка от всего, от чего существуют вакцины, не навредив его здоровью, невозможно. Кроме того, нет никаких противопоказаний поболеть здоровому ребенку, например, гриппом: лет через десять-двадцать вернется тот же вирус, а у человека уже будет стойкий к нему иммунитет. Пусть уж ребенок поболеет, ведь во время болезни он как личность возрастает, много о себе самом понимать начинает.
Некоторые родители стараются привить ребенка от всего, им почему-то кажется, что тогда с их ребенком будет все хорошо. Да нет у нас такой гарантии! Как Господь решит, так и будет: если таков Его план, случится то, что должно случиться, и вообще, хочешь Бога насмешить — расскажи Ему о своих планах. Ну, нельзя везде соломки подстелить!
Широко распространено мнение об общем ослаблении иммунитета вследствие прививок. Я бы сказала, что связывать снижение иммунитета с вакцинацией можно лишь на уровне интуиции. На самом деле таких исследований нет — их невозможно организовать: нет сравнимых групп детей с одинаковыми показателями здоровья, живущих в одинаковых условиях, с одним стилем питания и пр. Можно встретить много объяснений снижения иммунитета у последующих поколений, а когда их много, как правило, не известна истинная причина.
Так, например, в старину в семьях рождалось много детей, а популяция особенно не росла: была высокая детская смертность, а кто уж переживал и роды (тогда это был огромный риск), и детскую инфекцию, тот был крепкий. Сейчас у нас выживают все — и это счастье конкретной семьи за счет здоровья всей популяции. Хорошо это или плохо, но мы не можем не лечить детей от скарлатины. Не работает естественный отбор в популяции дальше первого триместра: в первом триместре есть потери беременности, во втором уже мало, а в третьем, в родах — почти нет, это редкий случай смертности в родах.
Далее, изменился стиль питания. Надо сказать, что в нашем кишечнике очень много разных бактерий, и мы с ними живем не по отдельности, а в симбиозе, как древо и гриб: какие бактерии мы подкармливаем, такие там и живут. И если мы едим очень много сладкого, хорошие бактерий мы ослабляем, в кишечнике развивается дисбиоз, из-за чего замыкаются многие звенья нашего иммунитета. Так вот, в плане потребления сладкого стиль питания изменился кардинально: если сто лет назад сладость была едой праздника, и средний европеец съедал 3,5 — 4 кг сахара в год, то сейчас — чуть ли ни в 20 раз больше: где-то около 60 кг сахара, включая сахаросодержащие напитки, сладкие кисломолочные продукты и т.п. — всюду сахар! В ежедневном питании многих людей теперь присутствует развлекательное питание: мы не голодны, но развлекаемся путем поедания сладостей, еда стала удовольствием.
И то, что в рационе в разы стало больше сладкого, сказывается на состоянии желудочно-кишечного тракта, на состоянии кожи, например, «постарели» прыщи. Если раньше это была патология 12–17 лет, то сейчас нам предлагают много косметики для возрастной кожи, склонной к прыщам — прыщи встречаются у женщин пятидесяти лет. Это связано не с изменением гормонального статуса — отмените сладкое, полечите дисбиоз кишечника, кожа станет лучше.
От кори, краснухи, паротита
В год жизни ребенку делается тройная живая вакцина от кори, краснухи, паротита. И эту вакцину оставьте, если даже надумали отказываться от вакцинации. Корь — настолько тяжелая детская болезнь, что ее в прошлом образно называли детской чумой. У этого заболевания очень высокая летальность. Кроме того, корь чрезвычайно ослабляет иммунитет: после нее год-два ребенок не в форме, к нему цепляется всякая дрянь, например, после кори крайне высок процент неабструктивного бронхита и воспаления легких.
Паротит (свинка) тоже страшное заболевание: осложнением паротита является воспаление многих желез, в частности, яичников и семенников. У мальчиков вследствие перенесения болезни может возникнуть бесплодие. Это меньше выражено у девочек, но и у них может быть воспаление яичников, что в дальнейшем ассоциируется с тем, что рано истощается фолликулярный резервуар и не так долго, как надо, работают яичники.
Краснуха
Хотя она протекает у детей крайне легко, но важно иметь иммунитет от нее до наступления детородного возраста, потому что краснуха во время беременности может привести к уродству плода. Это может показаться на первый взгляд неактуальным для мальчиков, но если мужчина заболеет краснухой во время беременности жены, может заразить ее краснухой, поэтому необходимо, чтобы и муж, и жена имели иммунитет к этой болезни
Раньше, когда вакцины не было, во многих европейских странах, не знаю, как было у нас, устраивали «краснушные вечеринки» для детей. Если уж в округе какой-то ребенок заболевал краснухой, то всех созывали, делали угощение, игры — чтобы заболели все. Шанс, что ребенок столкнется с краснухой в течение всей жизни, очень большой, и по закону подлости это бывает с женщинами во время беременности. Чтобы такого не было, придумали тройную вакцину — от кори, краснухи и паротита.
Остается вопросом, насколько стойким является иммунитет после вакцинации — некоторые специалисты утверждают, что, прививая ребенка в год, мы оставляем его беззащитным от краснухи в более старшем возрасте. Ревакцинацию обычно проводят в школе в возрасте 15 лет.
К детям, имеющим какие-либо хронические заболевания, страдающим аллергией или с ослабленным иммунитетом, нужен индивидуальный подход. Для них рекомендована консультация иммунолога или врача-специалиста, но, в любом случае, вакцинация необходима и таким детям.
Зачем нужна вакцинация
Вакцинация или активная иммунизация — это широко применяемый в мире способ массовой профилактики инфекционных заболеваний, как вирусных (корь, краснуха, свинка, полиомиелит, гепатит В и др.), так и бактериальных (туберкулез, дифтерия, коклюш, столбняк и др.). Она не лечит болезнь, а предупреждает ее развитие.
Смысл вакцинации заключается в том, что в организм человека вводят вакцины — препараты, в составе которых находятся ослабленные или убитые возбудители различных инфекций или их отдельные части (антигены), способные вызвать иммунный ответ. Наш иммунитет реагирует на вакцину как на инфекцию, вырабатывая антитела, которые будут защищать нас в будущем. При этом саму болезнь вакцина вызвать не в состоянии.
Важно! Вакцинация — способ профилактики большинства инфекционных заболеваний.
Корь, краснуха, паротит
Это еще один этап вакцинации, который требует внимания родителей шестилетних деток. Самые серьезные последствия вызывает корь. Но и два других компонента при столкновении в прямой форме с человеком могут привести к осложнениям.
Чтобы исключить такой риск, вакцинацию краснухи делают всем детям, без различия по половому признаку. Прививка против краснухи требует периодической ревакцинации. 6–7 лет является одним из таких периодов.
Если маленьким детям не была сделана прививка краснуха, корь, паротит, их можно сделать перед школой.
Прививка корь, краснуха, паротит перед школой может быть сделана одной вакциной, содержащей три компонента, или поставлена моновакцинами. Переносится большим числом детей в легкой форме и не требует изоляции ребенка из садика для адаптации.
Выводы и рекомендации
Недостоверная информация может помешать родителю принять верное решение. Не разбираясь ни в видах вакцины, ни в болезнях, от которых они защищают ребенка, взрослые массово отказываются от обязательных прививок. Это мешает при зачислении в детский сад и поступлении в школу. Так как не вакцинированный ребенок является потенциально опасным для других детей. Опираться на опыт других людей, никак не связанных с медициной – бессмысленно. Организм каждого по-разному воспринимает болезни во взрослом возрасте. Официальная статистика подтверждает неоспоримую пользу.
Необходимо проконсультироваться с педиатром, который поможет принять решение. Если одного специалиста мало, то получить консультацию у другого врача или «второе мнение» можно без проблем. Не стоит доверять ужасающим статьям и историям о том, что прививки убивают детей, поскольку написаны они только для разжигания резонанса и никакой информационной пользы не несут. Руководствоваться стоит только проверенным источникам, которые подтверждены официальными данными и исследованиями. Необходимо читать официальные статьи врачей, опровергающих ту или иную теорию.
Вакцинировать ребенка или нет – решать только родителям. В первом случае их ребенок получает защиту, а во втором подвергается постоянному риску заболеть смертельно опасной болезнью.