Плантарный фасциит
Содержание:
- Диагностика Диффузного (эозинофильного) фасциита:
- Что такое Диффузный (эозинофильный) фасциит —
- Фасцииты: общая информация
- Подошвенный фасциит — лечение в домашних условиях
- Упражнения при пяточной шпоре
- Методы лечения плоскостопия
- Другие домашние средства
- Что такое ударные волны?
- Диагностика
- Лечение Диффузного (эозинофильного) фасциита:
- Причины
- Симптомы Диффузного (эозинофильного) фасциита:
- Особенности УВТ
- Преимущества клиники
- Болезнь Леддерхозе
- Выводы
Диагностика Диффузного (эозинофильного) фасциита:
Диагноз Д(Э)Ф труден при обнаружении характерных уплотнений на верхних и нижних конечностях, симптома «апельсиновой корки», ограничения движений вплоть до развития сгибательных контрактур. Диагностическое значение имеют гиперэозинофилия и гипергаммаглобулинемия.
Диагностическое значение имеет биопсия всего комплекса пораженных при Д(Э)Ф тканей: кожи, подкожной клетчатки, фасции, мышцы. При этом характерны патоморфологические изменения в фасции — значительное утолщение с признаками воспаления и фиброза.
Однако в связи с недостаточной квалификацией врачи нередко ошибочно ставят неправильный диагноз (ССД, дермато миозит или фибромиозит, тендовагинит, РА и др.). По данным Н. Г. Гусевой и соавт. , только 2 из 10 больных были направлены в клинику с правильным диагнозом Д(Э)Ф. Таким образом, в первую очередь Д(Э)Ф следует дифференцировать с ССД и склеродермоподобными синдромами.
ССД отличается от Д(Э)Ф наличием синдрома Рейно, плотным отеком пальцев рук и кистей, дилатацией пищевода, поражением легких по типу базального пневмофиброза и развитием других висцеритов. В то же время нужно иметь в виду возможность сочетания ССД и Д(Э)Ф.
Склеродерма Бушке отличается от Д(Э)Ф развитием плотного отека верхней части туловища и проксимальных отделов конечностей, отсутствием характерных для ЭФ морфологических изменений фасции в области поражения.
Отсутствие миозита, дерматита и артрита позволяет отличить Д(Э)Ф от дерматомиозита и РА. Для тендовагинита характерно локальное несимметричное поражение того или иного сухожилия, в то время как при ЭФ процесс всегда симметричный с присущими ему внешними изменениями тканей и эозинофи лией.
Наличие плотного симметричного отека и характерного био птата позволяет отличить ЭФ от гиперэозинофилии различного происхождения.
Что такое Диффузный (эозинофильный) фасциит —
Диффузный (эозинофильный) фасциитД(Э)Ф-системное заболевание соединительной ткани с преимущественным поражением глубокой фасции (воспаление с исходом в фиброз), подкожной клетчатки и подлежащих мышц и дермы, сопровождающееся эозинофилией и гипергаммаглобулинемией. ЭФ был выделен в 1975 г. L. Е. Shulman из системной склеродермии как склеродер моподобный синдром.
Эпидемиология
Д(Э)Ф не изучен изза относительной редкости заболевания. Очевидно широкое распространение заболевания, поскольку по данным литературы известно более 100 наблюдений за больными из различных стран мира. В нашей стране первое описание ЭФ относится к 1978 г., всего описано 15 случаев. Среди заболевших ЭФ преобладают мужчины среднего возраста, но болеют дети и пожилые люди.
Патоморфология
Изучена достаточно хорошо благодаря исследованию биоптата кожи, подлежащих тканей и мышц. Эпидермис и верхние слои дермы обычно нормальные, иногда утолщены, отечны. В глубоких слоях дермы и в подкожной клетчатке по соединительнотканным прослойкам обнаруживаются периваскулярные гистиоцитарные инфильтраты с включением отдельных эозинофилов и развитием фиброза. Особенно значительные изменения обнаруживаются в фасции — она утолщена во много раз по сравнению с нормой, инфильтрирована большим количеством лимфоцитов и гистиоцитов с примесью плазматических клеток и эозинофилов. В фасции определяются фибрино идные изменения коллагеновых волокон вплоть до фибриноид ного некроза. В последующем в фасции развивается фиброз. Соединительнотканные прослойки с выраженными признаками воспалительной инфильтрации; иногда наблюдаются признаки повреждения мышечных волокон. В поздних стадиях болезни, при преобладании процессов склероза в пораженных тканях, дифференциальная диагностика с ССД затруднена.
Фасцииты: общая информация
Фасциитом называется воспаление фасции – оболочки из соединительной ткани, в которой, как в футляре, размещаются мышцы.
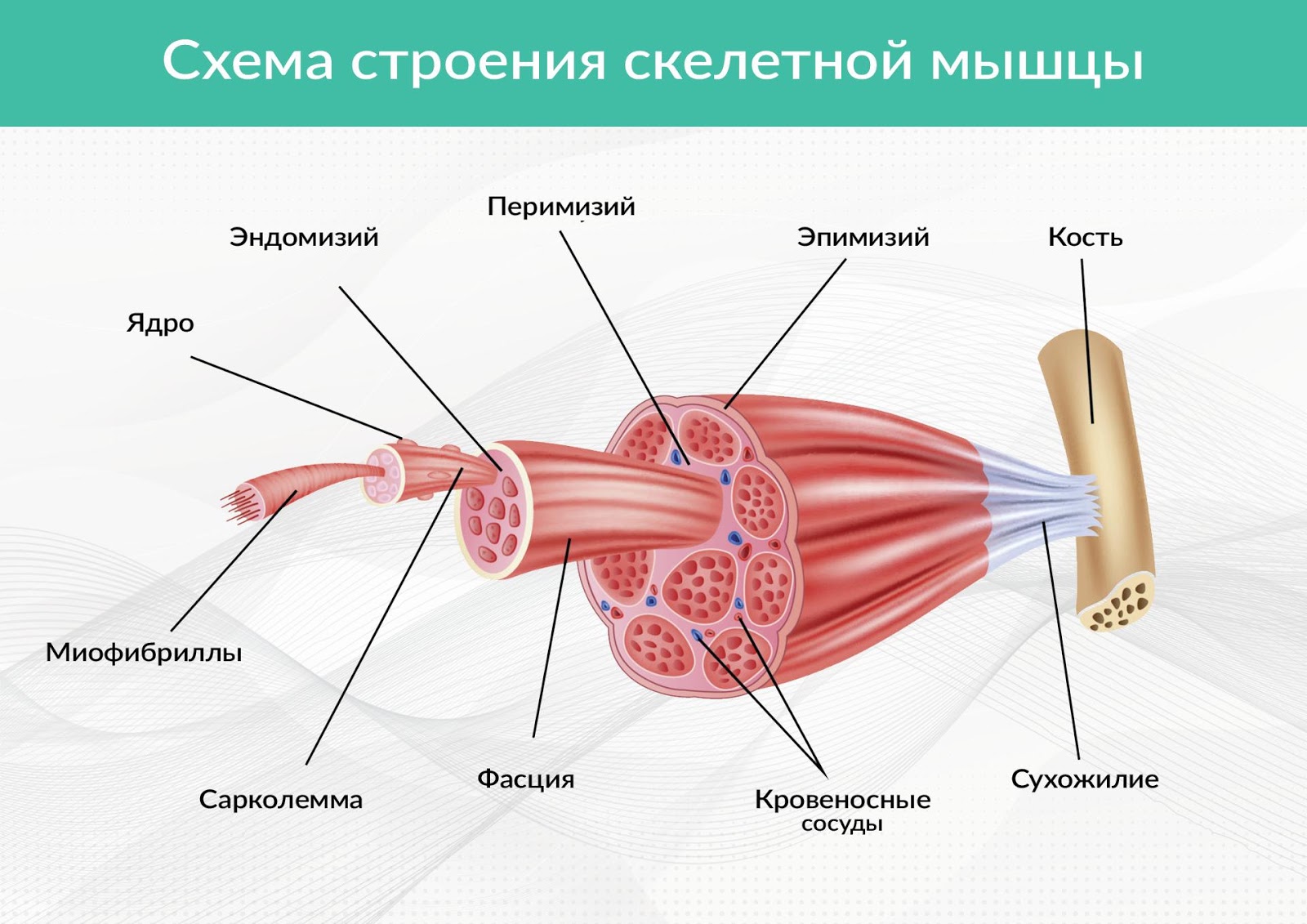
Рис. 1. Фасция в структуре мышечной ткани
Поражаться могут как поверхностные, подкожные, так и глубокие фасции. Поверхностные расположены на волосистой части головы, ладонях, подошвах стоп, глубокие окружают отдельные крупные мышцы или целые их группы.

Рис. 2. Фасциальная система
В зависимости от того, где локализуется патологический процесс, каков его характер, различают фасциит:
- плантарный (подошвенный);
- некротизирующий (некротический);
- диффузный эозинофильный (ДЭФ) или синдром Шульмана;
- паранеопластический;
- пальмарный (ладонный).
Подошвенный фасциит поражает почти 15% всех людей. Чаще всего болеют женщины старше 45 лет. Заболевание распространено среди лиц, деятельность которых сопряжена с продолжительными статическими нагрузками: танцоров, продавцов, легкоатлетов, врачей и т.д. Некротический фасциит встречается немного реже. Он представляет собой тяжелое инфекционное осложнение после травм. Остальные формы еще менее распространены.
Подошвенный фасциит — лечение в домашних условиях
Растяжки и упражнения, которые влияют на мышцы ног и стопы, могут облегчить боль при подошвенном фасциите. Эти упражнения включают сгибание ног, растяжку икроножных мышц, скручивание полотенца между пальцами ног и сбор шариков пальцами ног.
Уменьшить боль поможет
- отдых
- прикладывание льда к пятки
- тугая повязка
Нестероидные противовоспалительные препараты могут уменьшить боль и отечность. Массаж ног также может облегчить боль в ногах. После двух недель отдыха и использования домашних средств человек сможет нормально ходить без боли. Большинство людей полностью выздоравливают в течение года.
Изменения образа жизни
Простые изменения образа жизни могут помочь ноге восстановиться и предотвратить развитие подошвенного фасциита снова. Ношение удобной и поддерживающей обуви уменьшает давление на фасции. Надо заменить спортивную обувь, как только она изнашивается. Когда подошва обуви становится тонкой, она не обеспечивает необходимую поддержку.
Также лучше выбирать низкоударные формы упражнений, чтобы предотвратить травму. Бег трусцой по мягкой поверхности, такой как трава, приводит к меньшим усилиям, чем бег по тротуару. Плавание и йога помогают приобрести силу и гибкость с минимальным воздействием на организм.
Поддержание здорового веса также может уменьшить давление на ноги. Здоровая диета и регулярные легкие физические упражнения являются эффективными способами управления весом.
Упражнения при пяточной шпоре
Одним из широко используемых методов домашнего лечения пяточной шпоры является гимнастика для стоп. Главная цель упражнений состоит в растяжении плантарной фасции и укреплении мышц продольного свода стопы, что способствует повышению эластичности тканей и их укреплению.
Наиболее эффективными являются упражнения на перекатывание с помощью стопы теннисного мячика, собирание с пола мелких предметов с помощью пальцев ног и т.д. Упражнения следует делать после обязательной предварительной разминки и разогрева мышц.
Благоприятный эффект на подвижность суставов, состояние мышц и связок ног оказывают вращения стоп. Эти упражнения выполняют в положении сидя на стуле: вытянув ноги вперед, вращают стопы внутрь и наружу по 15 секунд, следя за тем, чтобы большие пальцы были направлены кверху.
Благодаря лечебной гимнастике улучшается кровоснабжение подошвенного апоневроза и мышц стопы, активизируются местные обменные процессы, улучшается питание тканей, что способствует ускорению их заживления и снижает риск возникновения микротравм.
Методы лечения плоскостопия
Лечение плоскостопия зависит от симптомов и первопричины заболевания у взрослых либо детей. В некоторых случаях вмешательств не требуется, если состояние не вызывает боли или каких-либо других трудностей, не прогрессирует. Врач порекомендует конкретные варианты лечения, которые зависят от возраста и причин патологии.
Большинство случаев плоскостопия у детей являются генетическими. Однако их ступни гибкие от природы.
Исправление плоскостопия подразумевает:
- ортопедические стельки на заказ;
- соответствующую обувь, сшитую строго по размеру и особенностям ноги при плоскостопии;
- упражнения, курсы ЛФК;
- курсы физиотерапии;
- хирургический метод – зачастую это единственное лучшее решение для предотвращения серьезных осложнений развития в будущем, ели плоскостопие тяжелое.
Варианты безоперационного лечения для предотвращения развития плоскостопия и его симптомов у взрослых:
- Поддерживающие устройства для свода стопы. Врач порекомендует специально разработанные ортопедические устройства (стельки от плоскостопия), скобы или ортопедическую обувь для свода стопы, чтобы облегчить тяжесть при стоянии и ходьбе. Однако устройства поддержки свода стопы не излечивают болезнь, но помогают уменьшить симптомы.
- Физиотерапия. Физиотерапевт порекомендует определенные упражнения для облегчения боли, вызванной плоскостопием.
- Упражнения на растяжку. Врач порекомендует комплекс упражнений на растяжку, чтобы улучшить гибкость стоп при плоскостопии.
Кроме того, важна потеря веса, занятия физической культурой и полноценный отдых. Если безоперационные методы лечения не избавляют от болей, напряжения и проблем, связанных с плоскостопием, тогда следующим вариантом может быть операция.
Другие домашние средства
Ряд других домашних средств может помочь уменьшить воспаление и боль при подошвенном фасциите:
Лед
Когда впервые появляется боль, необходим покой травмированной ноге в течение нескольких дней. Положите лед на 20 минут , чтобы уменьшить воспаление. Обмотайте ногу, чтобы уменьшить отек. Поднимите эту область, положив ногу на несколько подушек. Это может быть особенно полезно, когда человек спит.
НПВС
Нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, помогают облегчить боль и воспаление. Некоторые люди считают, что несколько недель лечения НПВС улучшают их симптомы.
Стельки для обуви обеспечивают дополнительную поддержку свода стопы. Стельки уменьшат нагрузку на подошвенную фасцию и могут быть особенно полезны для людей, которые проводят большую часть дня на ногах. Мягкие поддерживающие арочные стельки могут также подойти.
Массаж
Некоторые люди считают, что массаж помогает при симптомах. Массируйте свод стопы вокруг поврежденного участка. Если окружающие мышцы стали напряженными из-за боли, массируйте их также. Некоторые люди находят облегчение, массируя свод стопы ледяной бутылкой.
Если растяжки, упражнения и домашние средства не помогают, врач может порекомендовать медицинское лечение. Однако операция требуется редко.
Врач может предложить следующее:
- лечебная физкультура;
- инъекции кортизона;
- экстракорпоральная ударно-волновая терапия;
- мануальная терапия или акупунктура.
Что такое ударные волны?
Ударная волна представляет собой акустическую волну большой амплитуды и низкой частоты – 1-25 Гц, что соответствует области инфразвукового спектра. Эти звуки не воспринимаются человеческим ухом, поэтому лечение методом УВТ проходит бесшумно. Ударные волны несут в себе большое количество энергии, которая высвобождается при столкновении с тканями организма человека. За счет этого реализуются следующие механизмы:
— В результате столкновения ударной волны с определенной областью сначала давление в ней резко увеличивается, после чего быстро уменьшается. При этом образуется так называемый эффект кавитации, для которого характерно образование пузырьков газа и микротравм в зоне воздействия. Эти изменения и обуславливают терапевтический эффект. Важная особенность – эффект кавитации максимально выражен на границе разных тканей, например, сухожилие и кость, или мышца и фасция.
— Вторая теория ассоциирует воздействие ударных волн со сложной стрессовой ситуацией, которую приходится испытывать тканям. Этот стресс проявляется на разных уровнях и в конечном итоге приводит к активизации естественных защитных механизмов.
Изначально ударные волны применялись в медицине лишь для дробления почечных камней. Однако в результате активного развития метода появились более совершенные аппараты для УВТ, которые позволяют производить более тонкую настройку. Регулируя частоту и плотность энергии, можно воздействовать на органы и ткани, которые располагаются на различной глубине. Например, аппарат DUOLITH SD1 позволяет регулировать следующие параметры:
- Частота – от 1 до 21 Гц.
- Плотность потока энергии – 0,63 или 0,55 мДж/мм2.
- Давление – от 1 до 5 бар.
- Глубина воздействия – от 60 до 125 мм.
За счет тонкой настройки оборудования удалось получить дополнительные терапевтические эффекты и расширить область применения метода. Поэтому ударные волны стали активно применяться во многих разделах медицины – урологии, спортивной медицине, травматологии и других.
Диагностика
Диагностикой и лечением пяточной шпоры занимается врач ортопед. Основным способом выявить патологию и оценить степень ее развития является рентгенография. На снимке хорошо виден костный нарост, его форма, расположение и величина.
Дополнительные методики обследования включают:
общий и биохимический анализ крови для выявления воспалительного процесса, оценки уровня мочевой кислоты (важно для диагностики подагры) и некоторых других показателей;
анализ мочи;
УЗИ стопы для оценки состояния мягких тканей, выявления возможного абсцесса;
дуплексное исследование сосудов нижних конечностей (выявляет возможные нарушения кровообращения);
МРТ стопы, для определения состояния всех анатомических структур стопы, включая нервные волокна.
При наличии сопутствующих заболеваний назначаются соответствующие лабораторные и инструментальные исследования, консультации узких специалистов.
Важно помнить, что боль в области пятки необязательно говорит о развитии пяточной шпоры. Подобную симптоматику могут вызывать:
- подагра;
- ревматоидный артрит;
- остеомиелит (воспаление костной ткани);
- болезнь Бехтерева;
- туберкулез костей;
- травмы и т.п.
Не стоит заниматься самолечением и бесконтрольно принимать обезболивающие препараты. Выбрать подходящую схему может только врач.
Лечение Диффузного (эозинофильного) фасциита:
Лекарственные средства эффективны в раннем периоде болезни, однако нередко постепенное развитие процесса приводит к несвоевременному распознаванию и запоздалому лечению. Как и при других заболеваниях из группы ДБСТ, при ЭФ необходимо длительное, нередко многолетнее, комплексное лечение.
Поскольку на первое место в клинической картине болезни выступают признаки воспалительной активности, наиболее показаны ГКС, главным образом преднизолон по 20-30 мг/сут, реже больше (60-70 мг/сут). В подавляющих дозах преднизолон назначают до снижения активности процесса, уменьшения субъективных и объективных признаков болезни. В дальнейшем дозу преднизолона постепенно снижают до поддерживающей, которую нередко приходится назначать в течение многих месяцев и даже лет (до 8 лет, по данным Н. Г. Гусевой и соавт.
Терапия НПВП обычно неэффективна.
При неэффективности лечения ГКС дополнительно назначают цитостатики, преимущественно азатиоприн по 150 мг/сут в течение нескольких месяцев, а при развитии фиброза — Dпени цилламин до 450-600 мг/сут. Длительность приема препаратов определяется наличием воспалительных, иммунных или фиброзных изменений.
В качестве местной противовоспалительной и антифиброзирующей терапии в комплексе лечения включаются курсы аппликаций ДМСО (50 %), фонофореза трилона Б на пораженные области. При снижении активности процесса проводятся ЛФК, курсы массажа.
При торпидном течении болезни и неэффективности терапии, по данным Н. Г. Гусевой и соавт., рекомендуется гемо сорбция. Возможно, что экстракорпоральная терапия показана и в более ранние сроки болезни в связи с повышением активности эозинофилотаксического фактора.
По данным S. Herson и соавт., на ранних стадиях болезни следует назначать преднизолон по 0,35-0,6 мг/кг в сочетании с циметидином в дозе до 1000 мг/сут в качестве бло катора Н2рецепторов.
Таким образом, эффективность лечения зависит от сроков его начала. При раннем распознавании и систематическом лечении почти у всех больных к концу 1го года развивается значительное улучшение состояния или клиническая ремиссия. Однако при позднем распознавании и развитии фиброза результаты лечения намного хуже.
Причины
Пяточная шпора, равно как и вызывающий ее развитие плантарный фасциит – это мультифакторное заболевание. Его возникновение обусловлено комплексным воздействием нескольких причин:
- пожилой возраст (риск появления заболевания повышается после 45-50 лет из-за изменения обмена веществ и снижения кровоснабжения нижних конечностей);
- ожирение (избыточная масса тела является причиной чрезмерной нагрузки на фасцию);
- плоскостопие, неправильная похода (нагрузка на стопу распределяется неравномерно, что приводит к повышенной травматизации отдельных ее участков);
- ношение неправильной с точки зрения ортопедии обуви (чрезмерно тесной, на высоких каблуках и т.п.);
- искривление позвоночника (сколиоз) и некоторые другие заболевания опорно-двигательного аппарата;
- беременность (смещение центра тяжести, изменения в гормональном фоне и обмене веществ);
- особенности профессии, из-за которых человек длительное время находится на ногах (продавцы, официанты, промоутеры, многие рабочие специальности) или вынужден часто носить тяжести;
- профессиональные занятия спортом;
- наследственная предрасположенность;
- нарушения обмена веществ, связанные с повышенным отложением солей в тканях (в частности, подагра);
- сосудистые заболевания, в частности, атеросклероз сосудов нижних конечностей, облитерирующий эндартериит (повышают риск развития шпоры из-за нарушения кровоснабжения тканей и ухудшения процессов регенерации);
- травмы позвоночника, нижних конечностей;
- сахарный диабет;
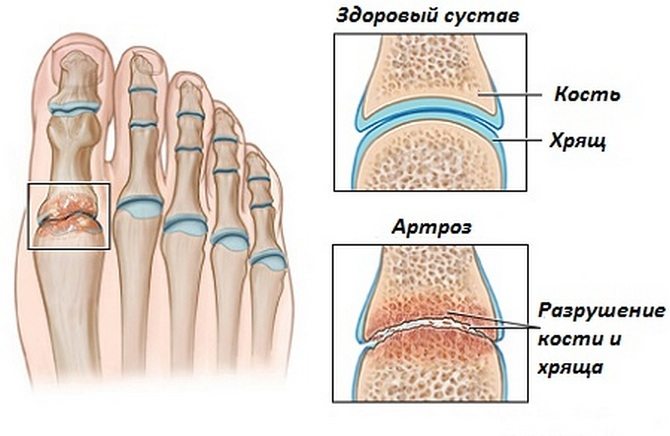
- заболевания костей и суставов ног (артрозы, ревматоидный и псориатический артрит и т.п.), а также использование гормональных средств для их лечения.
Симптомы Диффузного (эозинофильного) фасциита:
Клиническая картина характериуется уплотнением мягких тканей верхних и нижних конечностей с нарушением их двигательной активности, вплоть до развития сгибательных контрактур в различных суставах, преимущественно пальцев рук.
Один из наиболее ранних признаков болезни — появление чувства стягивания кожи в области верхних и (или) нижних конечностей, ощущение набухания и плотности, реже зуда. Почти одновременно отмечается ограничение движений в руках, слабость в ногах при подъеме по лестнице. Характерно развитие уплотнения мягких тканей предплечий и (или) голеней, распространяющегося на плечи и бедра, появляющегося на протяжении нескольких месяцев или даже дней. Крайне редко умеренное уплотнение обнаруживается на шее, лице, животе или на туловище. Уплотнения, как правило, неболезненны, хотя изредка больные жалуются на умеренные спонтанные боли в этих участках.
Структура кожи обычно не меняегся, ни в местах уплотнений становится натянутой, блестящей, изредка гиперпигментирован ной с признаками гиперкератоза. Характерен симптом «апельсиновой корки» в виде мягких втяжений при максимальном натяжении, т. е. максимальном разгибании конечности (на внутренней поверхности плеч, бедер). У всех больных наблюдается ограничение активных движений в суставах конечностей изза их уплотнений, вплоть до развития стойких контрактур преимущественно в пальцах рук, реже в локтевых и коленных суставах.
Суставы не изменены, артриты не выявляются, но у ряда больных могут наблюдаться полиартралгии как проявление общей активности болезни. Значительно чаще больные жалуются на полимиалгию и мышечную слабость, хотя клинически признаки миозита не обнаруживаются.
Поражений внутренних органов, сосудистых расстройств, включая синдром Рейно, какихлибо нарушений трофики не отмечается, что и отличает ЭФ от ССД. Может быть непостоянный субфебрилитет.
Среди лабораторных показателей диагностическое значение имеет эозинофилия до 10-44 %, сопровождающаяся гипергам маглобулинемией. У 50 % больных увеличена СОЭ до 20- 30 мм/ч, реже до 50 мм/ч, отмечается повышение СРБ. В острой стадии болезни повышается содержание серомукоида, фибриногена, церулоплазмина у /з больных, но незначительно.
Изменения гуморального иммунитета нехарактерны. Чаще повышается количество IgG, реже выявляются ЦИК и крайне редко АНФ.
Особенности УВТ
Методика широко применяется в ортопедии, травматологии, неврологии, спортивной медицине и многих других дисциплинах. Для проведения процедуры используется специальное оборудование, которое генерирует акустические волны заданной частоты. Их параметры таковы, что человеческое ухо не в состоянии воспринимать данный диапазон. Волны фокусируются в специальном манипуляторе, который устанавливается непосредственно в области проекции болевого участка, в нашем случае это подошвенная поверхность пятки.
Эти волны беспрепятственно проходят через мягкие ткани и жидкостии отражаются от плотных структур – рубцовой ткани, кальцификатов, оссификатов и др. И здесь включается следующий момент: мембраны здоровых клеток (в том числе и плотных тканей) имеют достаточную эластичность, чтобы противостоять действию ударной волны. В то же время поврежденные клетки отличаются более «жесткой» мембраной, которая разрушается, и клетка погибает. Аналогичным образом производится разрушение и разрыхление патологических образований – фрагменты рубцовых деформаций, оссификаты, отложения солей и др. Они как бы разбиваются на мелкие частички и выводятся из организма с током крови.
Преимущества клиники
«Энергия здоровья» — это современный многопрофильный медицинский центр, предлагающий своим пациентам комплексные услуги по лечению и профилактике заболеваний. Вот преимущества обращения к нам:
- обзорные и расширенные программы раннего выявления заболеваний;
- современное диагностическое оборудование;
- квалифицированный медперсонал, регулярно повышающий свою квалификацию;
- комплексный подход к диагностике и лечению.
Мы делаем все, чтобы обеспечить каждому пациенту максимальный комфорт с первых минут пребывания в клинике. Адекватные цены делают качественную медицину доступной.
Пяточная шпора – это всего лишь небольшой костный отросток, который, тем не менее, может полностью изменить жизнь человека. Не затягивайте с обращением к врачу, запишитесь к ортопеду «Энергии здоровья».
Болезнь Леддерхозе
Дегенеративные изменения тканей подошвенного апоневроза называют болезнью Леддерхозе. Патология обычно локализуется области продольного свода стопы. Рубцовое перерождение фасции приводит к появлению уплотнений, которые можно легко обнаружить при пальпации. Такие уплотнения имеют различные размеры, малоподвижны, безболезненны, но запущенная патология может привести к ограничению функциональности стопы.
Перерождение подошвенного апоневроза становится причиной уплощения свода стопы и увеличению нагрузки на ее суставы, что приводит к болям при ходьбе. При тяжелых формах патологии отмечается сгибательная контрактура пальцев пораженной конечности.
Исследования показали, что болезнь Леддерхозе носит системный характер и связана с недостаточным кровоснабжением тканей стопы.
Когда заболевание выявляется на начальной стадии, пациенту назначается профилактическое лечение. Основой лечения болезни Леддерхозе является медикаментозная терапия, а также местное лечение (ультразвук, тепловые процедуры, сульфидные или радоновые ванны). Также показана лечебная физкультура. Если болезнь Леддерхозе быстро прогрессирует, а консервативная терапия не дает выраженных положительных результатов, рекомендовано хирургическое лечение.
Отметим, что при переломах стопы или голени может развиваться характерный симптомокомплекс разрыва подошвенной фасции, который называют синдромом Леддерхозе II. Признаками этого синдрома являются боль в средней части стопы, которая усиливается под нагрузкой, а также болезненное выпячивание под кожей в области первой плюсневой кости. В случае развития синдрома Леддерхозе II проводят лечение основной патологии (перелома).
Если Вы заинтересованы в лечении заболеваний подошвенного апоневроза, обращайтесь за дополнительной информацией к специалистам израильского медицинского центра «Рамат-Авив».
Выводы
Таким образом, стратегия лечения прямо зависит от конкретного вида фасциита, особенностей течения заболевания. В нашей клинике собран внушительный арсенал методик и подходов к лечению.
В последнее время мы успешно используем метод ударно-волновой терапии, как один из наиболее эффективных методов в составе комплексной терапии.
Применение ударно-волновой терапии при фасциитах позволяет избежать инъекций гормонов и хирургического вмешательства, имеющих серьезные побочные эффекты. Большинство пациентов отмечают результат непосредственно после первой процедуры УВТ. Полный курс лечения характеризуется продолжительным эффектом последействия.