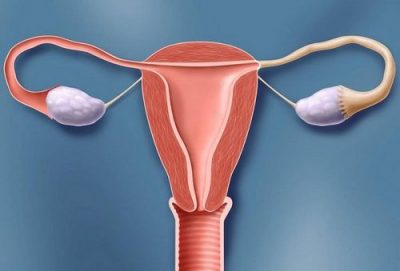
Удаление полипа эндометрия
Содержание:
- Медицина и Красота на Павелецкой
- Стоимость лечения полипов эндометрия
- Медицина и Красота на Павелецкой
- Профилактика
- Как проходит лечение полипоза у беременных
- Причины
- Как можно удалить полип?
- Осложнения
- ПОЛИПЫ ЖЕЛУДКА
- Подготовка к проведению
- Период реабилитации
- Особенности реабилитационного периода
- Прогноз
- Виды полипов
- Неприятные последствия и нормальные явления после удаления полипа матки
- Толстая кишка
- Диагностика
- Патогенез эпулиса
- Симптомы
- Что такое полипы матки и цервикального канала?
Медицина и Красота на Павелецкой
Медицинский центр Медицина и Красота на Павелецкой предоставляет услуги: гинекология, ведение беременности (выдача больничного и обменной карты), эндокринология, флебология, урология, андрология, пластическая хирургия, косметология (аппаратная, хирургическая, инъекционная, эстетическая), коррекция фигуры и веса, LPG, эпиляция, массажи (классический, лимфодренажный, косметологический) все виды анализов, УЗИ, 3D УЗИ, 4D УЗИ, эндоскопические методы исследования, функциональную диагностику, дуплексное сканирование. Центр находится в двух шагах от метро Павелецкая.
Стоимость лечения полипов эндометрия
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Обычная цена | Цена со скидкой 30% |
| Удаление полипа эндометрия | 46 200 руб. | 32 340 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Медицина и Красота на Павелецкой
Медицинский центр Медицина и Красота на Павелецкой предоставляет услуги: гинекология, ведение беременности (выдача больничного и обменной карты), эндокринология, флебология, урология, андрология, пластическая хирургия, косметология (аппаратная, хирургическая, инъекционная, эстетическая), коррекция фигуры и веса, LPG, эпиляция, массажи (классический, лимфодренажный, косметологический) все виды анализов, УЗИ, 3D УЗИ, 4D УЗИ, эндоскопические методы исследования, функциональную диагностику, дуплексное сканирование. Центр находится в двух шагах от метро Павелецкая.
Профилактика
Вы можете уменьшить шансы появления полипов или рецидива после проведенной терапии, если будете придерживаться следующих стратегий:
- Контролируйте проявления аллергии. Следуйте рекомендациям врача, чтобы контролировать течение аллергического заболевания. Если проявления заболевания не уменьшаются, проконсультируйтесь с врачом об изменении лечения.
- Избегайте раздражителей слизистой носа. Избегайте контакта с веществами, которые могут вызвать воспаление или раздражение слизистой (дым, взвесь мелких частиц, едкие химические вещества, аллергены, пыль, шерсть животных).
- Соблюдайте гигиену. Тщательно и регулярно мойте руки. Это один из лучших способов профилактики инфекций, которые могут вызвать воспаление слизистых оболочек носовой полости и пазух.
- Контролируйте влажность воздуха в доме. При низком уровне влажности применяйте устройства для увлажнения воздуха. Это увлажнит дыхательные пути, улучшит самоочищение пазух и носовой полости.
- Используйте средства для очистки носовой полости. Используйте назальный душ (аэрозоли) с изотоническим раствором хлорида натрия чтобы очистить полость. Это позволит уменьшить концентрацию раздражающих агентов на слизистой носа (аллергены, пыль, микробы) и уменьшит воспаление. Если вы самостоятельно готовите солевой раствор, то используйте дистиллированную или кипяченую воду.
Как проходит лечение полипоза у беременных
Если матери и плоду ничего не угрожают, врачи предпочитают выжидательную тактику: тщательное соблюдение гигиены, половой покой, отказ от тяжелых физических нагрузок, гормональная терапия, которая минимизирует риск выкидыша и останавливает рост полипа.
Хирургическое вмешательство на полипе при беременности крайне не желательно, так как может привести к самопроизвольному прерыванию. Исключение составляют случаи:
- наросты больше 1 см, продолжающие увеличиваться больше, чем на 2 мм в месяц;
- обильные кровотечения;
- высокий риск инфицирования плода.
Для безопасного и эффективного удаления полипов мы рекомендуем радиоволновой метод с использованием аппарата Сургитрон. Его неоспоримое достоинство – бескровность и профилактика повторных образований.
Причины
Как уже отмечалось в начале, причинными факторами становятся воспалительный и гормональный. Если в организме выделяется лишнее количество гормона эстрогена, или при нарушении функции яичников, начинается гиперпластические процессы внутри матки. Эндометрий становится толще, вследствие чего и формируется полип.
Но это не единственное последствие гормональных нарушений для женщины. Также могут быть:
- железистая гиперплазия эндометрия
- поликистоз яичников
- фиброма матки
- мастопатии
Воспаления, приводящие к развитию полипов, бывают при:
- заболеваниях инфекционной природы, которые передаются половым путем (особенно, если они протекают в хронической форме)
- эндометрите
- аднексите
Механические травмы выступают в части случаев причиной полипа в матке. Это может быть:
- внутриматочная спираль, которая применялась долго
- выскабливание в целях диагностики
- аборт
- хирургический аборт с осложнением
- гинекологическая манипуляция, при которой была травмирована матка
Прочие системные заболевания также могут спровоцировать полипы. Это:
- болезни щитовидки
- психические болезни
- иммунные нарушения
- стойкое повышение артериального давления
- ожирение (очень большой ИМТ)
- сахарный диабет
Как можно удалить полип?
Хирургические методы лечения – самые надежные. Они быстро избавляют женщину от полипов. Современные методики позволяют обойтись без кровавых операций, больших разрезов и шрамов. Если полип один, то его вырезают. А если образовалось много мелких выростов, то необходимо выскабливать верхний слой слизистой.Когда стоит делать операцию по удалению полипов? Без операции не обойтись в таких случаях:
- если лечение гормонами не дало результата;
- в том случае если женщине больше 40 лет;
- размер полипа более 1 см;
- когда обнаружились измененные клетки, которые могут стать основой злокачественной опухоли.
Если врач назначил операцию по удалению полипов – полипэктомию, пугаться не стоит. Через эту процедуру прошло много женщин. Современная медицина предлагает щадящие методики, которые позволяют сделать вмешательство почти бескровным, избежать послеоперационных осложнений и быстро вернуться к нормальной жизни.Гистероскопический метод – это лечение полипов с помощью малотравматической процедуры. Назначается, когда нужно уточнить место расположения полипов и удалить их. Эта процедура делается под «легким» наркозом и длится всего 15-20 минут. В тот же день женщина может вернуться домой.Наилучший период для этой процедуры – на 2-3 сутки после окончания месячных. В такие дни слизистая матки самая тонкая и полип возвышается над ней. Это дает возможность удалить вырост «под корень».Операция проводится под региональным или общим обезболиванием. Врач раскрывает канал шейки матки специальным инструментом. Через влагалище внутрь матки вводится трубчатый аппарат – гистероскоп. На первом этапе хирург осматривает полость матки с помощью маленькой камеры на конце трубки. Он определяет количество полипов и их размер. После этого электрической хирургической петлей полип отрезается от стенки матки. Место, где он крепился, прижигают жидким азотом или 5% настойкой йода.Большой единичный полип могут удалить щипцами. Его выкручивают, вращая вокруг оси. Этот метод позволяет максимально удалить все клетки новообразования. После такой процедуры сосуды, которые питали полип, тоже перекручиваются и не кровоточат. Потом ложе полипа (место, где он крепился) выскабливают кюреткой и обрабатывают антисептиком. Если этого не сделать, то полип может вырасти повторно из оставшихся клеток.Если в полости матки или в ее шейке врач обнаруживает множество мелких полипов, то делают раздельное выскабливание под контролем гистероскопа. К оборудованию крепится инструмент, похожий на ложечку с заостренным краем – кюретка. С ее помощью снимают весь функциональный (верхний) слой слизистой оболочки матки.После проведения процедуры, те ткани, которые извлекли из матки, отправляются в лабораторию для исследования.Гистероскопический метод лечения полипов матки позволяет эффективно и безопасно избавиться от любых доброкачественных полипов и свести к минимуму риск их повторного появления.
Достоинства гистероскопического метода:
- абсолютная безопасность;
- безболезненность;
- камера позволяет контролировать качество операции и не пропустить даже самые мелкие полипы;
- не приходится делать разрезы и не будет послеоперационных швов.
Лапароскопический метод – это выполнение операции через небольшие отверстия в нижней части живота. Лапароскопическим методом удаляют матку в том случае, если в полипе обнаружили атипичные клетки и высока опасность развития рака матки.
Осложнения
Носовые полипы могут приводить к осложнениям, так как нарушают свободное прохождение воздуха и дренаж слизистого секрета из пазух.
Возможные осложнения при полипозе носа:
- Обструктивное апноэ сна. При этом состоянии происходят длительные остановки дыхания во время сна, что повышает риск сердечно-сосудистых заболеваний, внезапной сердечной смерти.
- Прогрессирование бронхиальной астмы. Полипоз может усугублять течение бронхиальной астмы.
- Инфекция пазух или инфекционные осложнения хронического синусита. Полипы полости носа увеличивают частоту обострений синусита, могут привести к тяжелым осложнениям (например, менингит, флегмона орбиты, сепсис).
ПОЛИПЫ ЖЕЛУДКА
Под полипами желудка понимают различного происхождения доброкачественные опухоли, выступающие в его просвет . Выделяют аденоматозные полипы, считающиеся истинными новообразованиями, и гиперпластические (регенераторные) полипы.
Аденоматозные полипы (аденомы) — доброкачественные опухоли из железистого эпителия, образующие папиллярные и/или тубулярные структуры с различной степенью клеточной дисплазии и атипии. Эти полипы в желудке встречаются редко и имеют высокий потенциал к малигнизации, как и полипы толстой кишки. Показано их эндоскопическое удаление или резекция желудка (удаление части желудка). Частое сочетание аденоматозных полипов желудка и толстой кишки требует проведения диагностической колоноскопии.
Гиперпластические полипы не относятся к истинным доброкачественным опухолям. Они являются следствием дисрегенераторных процессов, обычно возникающих на фоне хронического активного НР гастрита. Полипы желудка часто выявляются при эндоскопическом исследовании. Их биопсия и удаление являются обязательными для выявления раннего рака желудка. Все больные после удаления полипов желудка в отдаленные сроки подлежат диспансерному наблюдению с проведением повторных эндоскопических исследований 1—2 раза в год.
Подготовка к проведению
Прежде чем назначать операцию врач тщательно собирает анамнез. Показаниями для удаления полипов является наличие:
- частых кровотечений;
- болезненности, избавиться от которой не помогает консервативное лечение;
- большого количества образований;
- симптомов малигнизации, то есть злокачественного перерождения;
- непроходимости маточных труб.
Делают полипэктомию шейки матки и в том случае, если размер полипов составляет более 1 см. От хирургического вмешательства отказываются при:
- беременности;
- наличии острого воспаления в области половых органов;
- стенозе цервикального канала;
- онкологическом заболевании;
- инфекционном процессе общего характера (например, ангине).
Если противопоказания временные, то полипэктомия показана после их устранения. Операция проводится после небольшой подготовки. Она включает такие исследования, как:
- анализ на гормоны;
- общеклинический и биохимический анализы крови;
- УЗИ;
- кольпоскопию, то есть осмотр шейки матки и влагалища посредством увеличительного прибора, позволяющего увидеть патологические процессы;
- биопсию (взятие материала для изучения).
Период реабилитации
Период восстановления после удаления полипов длится месяц. В течение 2-3 недель после хирургического вмешательства возможно ощущение легких спазмов. Нормой в течение этого времени считаются мажущие кровянистые выделения. Обо всех подобных моментах следует сообщать врачу. Избавить от излишнего дискомфорта поможет назначение обезболивающих средств.
Обязательным этапом реабилитационного периода является проведение противовоспалительного и антибактериального лечения. С целью мониторинга за эффективностью проведения медицинской манипуляции через несколько дней после полипэктомии выполняют обследование матки.
На этапе восстановления рекомендовано:
- отказаться от применения тампонов и проведения спринцевания;
- избегать приема ванны, посещения бани;
- ограничить физическую активность;
- отказаться от интимных отношений.
В каждом случае рекомендации будут индивидуальны. Ведь восстановление после хирургического вмешательства зависит как от запущенности болезни, так и от особенностей организма.
Следование врачебным указаниям позволит избежать возможных осложнений. Среди них выделяют:
- Рецидив заболевания. Возможен даже при использовании современного оборудования и высокой квалификации специалиста, выполняющего операцию.
- Спаечный процесс. Образование рубцов связано с замещением эпителия соединительной тканью. Приводит к бесплодию.
- Инфекционный процесс. Его развитие обусловлено снижением иммунитета на фоне проведенной операции.
- Малигнизацию тканей. Осложнение чаще развивается при частичном удалении полипа. Пораженные клетки размножаются и дают основу для раковой опухоли.
- Кровотечение. Связано с поражением стенки органа расположенных в ней кровеносных сосудов.
- Аллергию. Относится к малоопасным, так как блокируется после приема антигистаминных средств.
- Гематометру (внутреннее кровотечение). При этом отсутствуют выделения, по которым можно заподозрить развитие опасного состояния. Кровь из-за спазма маточной шейки скапливается во внутреннем органе. Поэтому женщине следует быть внимательней к собственному состоянию. При появлении бледности кожи или тянущих болей необходимо сообщать об этом врачу. Специалист назначит прием спазмолитиков или отсасывание крови специальным зондом.
Наличие полипов представляет серьезную угрозу для здоровья женщины. При отсутствии противопоказаний проведение полипэктомии является обязательной процедурой. Это позволит избежать осложнений и злокачественного перерождения образований.
Цена медицинской манипуляции колеблется в зависимости от нескольких факторов: оснащения лечебного учреждения, способа оперативного вмешательства и необходимости оказания дополнительных услуг.
Особенности реабилитационного периода
Первые несколько дней после вмешательства вы можете при мочеиспускании ощущать незначительные боли, в моче заметна примесь крови. Такие симптомы проходят самостоятельно и не требуют дополнительного лечения. Уже через 1–2 часа после операции, разрешается пить воду (без газа), кушать можно будет на следующий день, соблюдая определенную диету. Особенное значение имеет питьевой режим – для улучшения диуреза рекомендуется пить не менее 3 л жидкости в сутки (негазированные напитки).
Чтобы восстановление прошло быстро, необходимо придерживаться всех рекомендаций уролога:
- избегать запоров;
- ограничить физические нагрузки;
- исключить интимную жизнь до полного заживления.
Удаление полипа мочевого пузыря относится к малоинвазивным процедурам и не требует длительной госпитализации. В большинстве случаев, вмешательства осуществляются амбулаторно или в условиях дневного стационара, а полное восстановление занимает 2-3 недели. Получить более подробную информацию об операции и нюансах реабилитационного периода, вы сможете на консультации уролога. Запись на прием к специалисту центра хирургии GMS Hospital осуществляется по телефону или онлайн.
Прогноз
Рвота с признаками кровотечения может сигнализировать о заболевании — синдром Маллори Вейсса. По статистике этот диагноз констатируется в 10% случаев, когда наблюдается такая симптоматика. Если не удается остановить рвоту и кровотечение, то необходимо, как можно быстрей, обратиться за помощью к врачу.
Заболевание характеризуется нарушением целостности слизистой оболочки в области пищевода или желудка. Повреждение поверхности происходит в виде продольных разрывов.
По статистике большая часть заболевших людей злоупотребляет алкоголем. Это обстоятельство негативно сказывается на здоровье слизистой оболочки органов пищеварения, делает ее более тонкой и уязвимой.
Разрывы случаются в связи с подъемом давления в верхних отделах желудочно-кишечного тракта, особенно, если это явление происходит резко.
Создают предпосылки для болезни такие обстоятельства:
- резкий надрывный кашель,
- рвота,
- подъем тяжести,
- икота,
- травма живота в виде резкого удара тупым предметом,
- повреждение слизистого слоя пищевода во время процедуры — фиброэзофагогастродуоденоскопия,
- то же при проведении реанимации легких или сердца,
- грыжа диафрагмы.
Создавшееся напряжение в некоторой части пищевода или желудка приводит к тому, что орган в этом месте вынужден претерпеть растяжение стенок, в результате чего могут произойти их разрывы.
Симптомы
Болезнь имеет характерные признаки:
- Присутствуют болевые ощущения в области живота.
- Рвотные массы имеют сгустки крови, что свидетельствует о кровотечении органа пищеварения. Этот признак может проявиться не сразу. Так происходит потому, что именно рвота от переедания или от токсического воздействия на организм, в результате беременности или алкогольного опьянения, в своем начале спровоцировала разрыв слизистой оболочки.
- Мелена – каловые массы окрашены в черный цвет, что является следствием кровотечения внутри органов пищеварения. Если присутствует этот симптом, то в рвотных массах может и не быть признаков кровотечения.
- Если кровотечение происходит некоторое время, то появляются общие признаки, характерные этому явлению: бледность кожных покровов,
- одышка,
- обмороки,
- сердцебиение.
Диагностика
Чтобы определить правильно диагноз специалист проводит ряд действий:
- Составляет анамнез болезни со слов пациента.
- Для понимания заболевания необходимо сделать анализ крови.
- Из исследований при помощи аппаратуры, самым информативным способом является эзофагогастроскопия. Это эндоскопический метод диагностики, он позволяет увидеть повреждения стенок внутренних органов и понять степень этого поражения.
Первой задачей является прекращение рвоты или другого фактора, инициирующего возможность разрывов стенок
Одновременно такой же важной задачей является остановка кровотечения
Применяются препараты:
- средства, останавливающие кровотечение: аминокапроновая кислота,
- хлористый кальций,
- октреатида;
метоклопрамид – снимает рвотный позыв,
для восстановления после потерь крови нормального ее объема в организме:
- коллоидные растворы,
кристаллоидные растворы,
применяют гемотрансфузии.
Если при диагностике на слизистой поверхности пищевода или желудка обнаружены разрывы, и есть необходимость остановки кровотечения, то возможно применить эндоскопические методы помощи:
- Введение склеразантов – специальных препаратов, останавливающих кровотечение.
- Электрокоагуляция – фиксирование кровоточащего сосуда при помощи электрического тока.
- Участок с кровотечением обкалывают с применением препарата адреналина. Препарат обладает сосудосуживающим эффектом.
- Аргоно-плазменная коагуляция – метод эффективный, но в техническом плане сложный для исполнения.
- Клипирование сосудов – в местах кровотечения на сосуды ставят маленькие защипки.
- Лигирование сосудов – фиксирование латексными материалами.
В большинстве случаев лечения болезнь имеет положительный прогноз. Обычно, получается остановить кровотечение, или это явление проходит само.
Профилактика
Чтобы избежать появления продольных трещин на поверхности слизистой оболочки органов пищеварения, необходимо соблюдать простые правила:
- не допускать чрезмерного растяжения стенок пищевода или желудка: принимать небольшое количество пищи за один раз,
- вовремя пролечивать болезни пищеварения,
- не поднимать чрезмерные тяжести.
избегать травмирующего воздействия на слизистую поверхность органов пищеварения:
Прогноз для жизни при синдроме Мэллори-Вейса благоприятный. В большинстве случаев кровотечение удается остановить. Оно останавливается либо самостоятельно, либо в случае применения консервативной терапии, эндоскопических методов гемостаза или хирургического лечения.
Виды полипов
- аденоматозные – наиболее распространенные, приблизительно 2/3 всех новообразований относят к этой группе. В некоторых случаях эти полипы перерождаются в раковые опухоли или малигнизируются, как говорят медики. Далеко не все они способны к малигнизации, но если рак толстого кишечника происходит из полипа, то аденоматозный полип тому виной в 2 случаях из трех;
- зубчатые – в зависимости от размера и месторасположения имеют различную вероятность озлокачествления. Небольшие полипы, расположенные в нижней части толстой кишки (гиперпластические полипы), редко превращаются в раковые опухоли. А вот большие, плоские (сидячие), расположенные в верхней части кишки, трансформируются чаще всего;
- воспалительные возникают после перенесенных воспалительных заболеваний кишечника (язвенный колит, болезнь Крона). Склонны к злокачественному перерождению.
Неприятные последствия и нормальные явления после удаления полипа матки
Несмотря на низкий уровень травматичности методики, пациентка после осуществления полипэктомии должна особенно внимательно следить за состоянием своего здоровья и обо всех необычных проявлениях немедленно сообщать лечащему врачу. Женщины, обычно отмечают следующие особенности послеоперационного периода:
- Маточные кровотечения;
- Нехарактерные влагалищные выделения;
- Умеренная болезненность;
- Изменение менструального цикла и характера месячных выделений;
- Повышение температуры тела.
Постараемся разобраться, что из вышеперечисленного считается нормой, а какие проявления должны обеспокоить пациентку.
Толстая кишка
Толстая кишка является следующим за тонким кишечником отделом желудочно- кишечного тракта и подразделяется на слепую кишку, восходящую ободочную, поперечную ободочную, нисходящую, сигмовидную ободочную и прямую кишку.
Длина ободочной кишки 1,5—2 м, диаметр 4—6 см. Стенка толстой кишки представлена продольными мышечными волокнами, которые концентрируются в виде трех параллельных друг другу лент. Ширина каждой из них около 1 см. Они тянутся от места отхождения червеобразного отростка в слепой кишке до начальной части прямой кишки. Кишка как бы гофрируется, образуя выпячивания — гаустры. Внутренний (циркулярный) мышечный слой сплошной. Слизистая оболочка толстой кишки в отличие от тонкой кишки не имеет ворсинок. Подслизистая основа представлена рыхлой соединительной тканью, содержащей основную массу сосудов.
Восходящая ободочная кишка в правом подреберье образует печеночный изгиб и переходит в поперечную ободочную кишку длина которой составляет 50—60 см. В левом подреберье кишка образует левый (селезеночный) изгиб и переходит в нисходящую ободочную кишку. Нисходящая ободочная кишка переходит в сигмовидную ободочную кишку и далее в прямую кишку.
Диагностика
На консультации врач собирает анамнез, задавая вам вопросы. Потом проводится гинекологический осмотр влагалища. Применяются такие методы:
- ультразвуковая диагностика
- гистероскопия
- метрография
- выскабливание с исследованием эндометрия (проведение гистологии)
Когда гинеколог осматривает влагалище, он может только увидеть полипы, которые находятся в шейке. В самой матке нельзя ни увидеть, ни нащупать эти образования. Потому и применяются выше названные инструментальные методы исследования. Но полипы на шейке говорят о том, что у пациентки есть риск развития полипов матки.
На УЗИ специалист будет видеть утолщенный эндометрический слой, разросшуюся слизистую оболочку. Больше информации даст гистероскопия. При этой процедуре врач осматривает матку с помощью специальной видеокамеры, которая вводится в матку через цервикальный канал. Гистероскопия дает возможность определить:
- размеры полипа
- количество полипов
- локализацию образований
Возможные цвета полипов в матке:
- темно-багровый
- бледно-розовый
- желтоватый
По форме полипы могут быть:
- округлые
- вытянутые
При проведении гистероскопии врач может удалить один полип, контролируя процесс визуально через камеру. Далее полип отправляется на морфологическое исследование для уточнения диагноза. Также ткани для исследования можно получить, сделав выскабливание.
С целью визуализации образований применяют метод метрографии. Применяется рентгеновское излучение.
Патогенез эпулиса
Данная гранулема состоит из агрегатов многоядерных гигантских клеток и мезенхимальных веретеновидных клеток. Наибольшее количество случаев развития болезни отмечается среди женщин моложе 30 лет.
Специалисты различают две основные клинические формы эпулиса: доброкачественную и злокачественную формы.
ВАЖНО: Специалисты рекомендуют при первых признаках эпулиса обратиться к хирургу или стоматологу и не пытаться вылечить проблему своими силами в домашних условиях. Доброкачественная форма эпулиса характеризуется меньшими размерами, медленным ростом и бессимптомным протеканием
Во многих случаях локализация доброкачественного эпулиса отмечается в области нижней челюсти, кпереди от первого из премоляров, и может распространяться за пределы срединной линии. В типичных случаях данной опухоли она отличается многокамерным строением по причине зубчатых краев или тонких трабекул
Доброкачественная форма эпулиса характеризуется меньшими размерами, медленным ростом и бессимптомным протеканием. Во многих случаях локализация доброкачественного эпулиса отмечается в области нижней челюсти, кпереди от первого из премоляров, и может распространяться за пределы срединной линии. В типичных случаях данной опухоли она отличается многокамерным строением по причине зубчатых краев или тонких трабекул.
Злокачественная форма эпулиса характеризуется выраженной болезненностью, отечностью, быстрым ростом, диаметром более 2 сантиметров, перфорацией кортикальной пластинки и разрушением верхушек зубных корней.
Рецидивы эпулиса, особенно при его злокачественной форме, отмечаются в 20% всех случаев.
С учетом морфологических и клинических особенностей различают такие типы эпулиса:
- Ангиоматозный эпулис;
- Фиброматозный эпулис;
- Гигантоклеточный эпулис.
По мнению специалистов, ангиоматозный и фиброматозный эпулисы принято считать следствием выраженной продуктивной реакции тканей в процессе хронического воспаления десны. Гигантоклеточный эпулис включает в себя появляющуюся из кости альвеолярного отростка репаративную, или центральную, гигантоклеточную гранулему, а также возникающую из тканей десны периферическую гигантоклеточную гранулему.
Ангиоматозный эпулис
Ангиоматозныйэпулис расположен около шейки зуба, он имеет мелкобугристую либо гладкую поверхность, отличается ярко-красным оттенком и достаточно мягкой консистенцией. Данный тип эпулиса даже при нанесении легкой травмы в области пораженной десны вызывает кровоточивость. Отмечается относительно быстрый рост данного эпулиса. Под микроскопом представляет собой большое число тучных клеток и кровеносных сосудов, имеющих тонкие стенки, на их фоне отмечается созревающая и растущая фиброзная ткань.
Фиброматозный эпулис
Фиброматозный эпулис отличается неправильной или округлой формой, располагается в основном с вестибулярной стороны пораженной десны на широком либо узком основании, прилежит к области зубов. Данный тип эпулиса способен распространяться на оральную сторону посредством межзубного пространства. Образование покрыто бледно-розовой слизистой оболочкой, оно имеет бугристую или гладкую поверхность и консистенцию средней плотности. Эпулис не кровоточит и не вызывает болевых ощущений, для него характерен медленный рост. Под микроскопом представляет собой разрастание возникшей фиброзной ткани с отдельными перекладинами костной ткани.
Гигантоклеточный эпулис
Специалисты выделяют две разновидности гигантоклеточного эпулиса:
- Периферическая гигантоклеточная гранулема. Представляет собой образование овальной или округлой формы, отличающееся безболезненностью, бугристой поверхностью, а также мягкой или средней плотности консистенцией. Имеет синюшно-багровый оттенок, локализуется в основном на альвеолярной челюстной области. Образование характеризуется медленным ростом и кровоточивостью, легко травмируется с образованием изъязвлений и эрозий. На эпулисе отмечаются следы давления зубов-антагонистов. Прилежащие к эпулису зубы склонны к расшатыванию и смещению. В основном поражаются десны на нижней челюсти, кпереди от моляров. Данный тип эпулиса распространен среди женщин от 40 до 60 лет. Под микроскопом представляет собой большое число гигантских многоядерных клеток и гранул гемосидерина. Строма из соединительной ткани в основном васкуляризована;
- Центральная гигантоклеточная гранулема. Внешне напоминает периферическую гранулему. Под микроскопом представляет собой фиброзную ткань, имеющую множественные очаги геморрагий, отложения гемосидерина и скопление гигантских многоядерных клеток.
Симптомы
Полипы редко сигнализируют о своем присутствии симптомами. У большинства пациентов их обнаруживают случайно во время исследования кишечника.
Но у некоторых людей полипы могут проявляться:
- кровотечением из прямой кишки (ректальное кровотечение);
- изменением цвета стула (черный или с красными прожилками);
- запором или поносом длительностью более недели;
- болью в области живота, тошнотой, рвотой – при частичном перекрытии крупным полипом просвета кишечника;
- железодефицитной анемией, которая возникает из-за постоянного кишечного кровотечения.
Любой из вышеперечисленных симптомов — это признак серьезной проблемы и повод немедленно показаться врачу.
Что такое полипы матки и цервикального канала?
Полипом матки называют опухолевидное образование в полости органа, которое формируется путем чрезмерного разрастания слизистой оболочки, выстилающей внутреннюю поверхность матки (эндометрия). При этом полипы изначально имеют исключительно доброкачественную природу, что проявляется в локальном росте новообразования без вовлечения в процесс окружающих тканей и структур. Достаточно частым явлением считаются полипы цервикального канала шейки матки, которые по своей природе и свойствам схожи с подобными структурами в полости матки и отличаются только локализацией.
Оба вида полипозных структур визуально определяются как наросты (бугорки) на гладкой поверхности оболочек. При этом сам полип в матке может прикрепляться к ткани посредством тонкой ножки или путем массивного врастания в эндометрий. Размеры полипа в матке и цервикальном канале могут варьировать от нескольких миллиметров до 3-4 см, что определяется только инструментальными методами обследования.
При этом эндометриоидные наросты обычно не выступают за пределы полости матки, в то время как полипозные образования шейки чаще всего как раз расположены на границе соприкосновения внутреннего эпителия и наружного зева. Таким образом, полипы в канале шейки матки могут выступать за его физиологические границы и выходить во влагалище.
Полипы могут диагностироваться у женщин любой возрастной группы, однако частота их встречаемости среди пожилых пациенток несколько выше, чем в категории молодых представительниц прекрасного пола. Это связывают с гормональной перестройкой постменапаузного периода. В среднем, полипы матки и цервикального канала обнаруживаются у 6-20% женщин репродуктивного возраста.