Холестерин. о нормах и интерпретации результатов
Содержание:
- Что такое холестерин?
- Какое количество холестерина считается нормальным?
- Эффекты статинов, не связанные с основным механизмом действия [9].
- От чего зависит появление жира в организме?
- Что это значит, если липопротеиды низкой плотности повышены
- Список продуктов, снижающих холестерин ЛПНП
- Повышен холестерин в крови — причины
- Плохой и хороший холестерин
- Показания к проведению анализа на липопротеины низкой плотности
- Анализ биохимии
- Комментарий эксперта
- Виды холестерина
- Виды холестерина
- 2.Что показывает анализ липидного профиля?
Что такое холестерин?
Холестерин (в иностранной литературе используется термин холестерол) — это органическое соединение (органический полициклический спирт), которое вырабатывается в организме человека и может поступать с пищей, т.к. содержится в продуктах животного происхождения. В организме холестерин вырабатывается в печени, кишечнике, почках, надпочечниках, половых железах. Участвует в формировании клеточных мембран (клеточных стенок), а также в синтезе стероидных гормонов, например, кортизола, альдостерона, половых гормонов: эстрогенов, прогестерона, тестостерона; желчных кислот.
На рисунке показан холестерин в клеточной мембране (в стенке клетки)
Т.о. холестерин можно представить как строительный материал, используемый в жизнедеятельности организма.
Химическая формула холестерина
С пищей поступает только 20% холестерина, 80% синтезируется в самом организме.
И это ответ на один из самых частых вопросов: я не ем жирного (как вариант, я вегетарианец или веган), но у меня высокий холестерин.
Модель молекулы холестерина
Какое количество холестерина считается нормальным?
По данным Американской ассоциации клинической химии, нормальный уровень ЛПОНП составляет до 30 миллиграммов на децилитр (мг/дл), что соответствует 0,77 миллимоль на литр (ммоль/л).
Превышение этого значения говорит о риске сердечно-сосудистых заболеваний и инсульта.
Ниже представлены научные данные о нормальном уровне различного вида холестерина для мужчин и женщин в возрасте 20 лет и старше.
Триглицериды не являются типом холестерина, но они являются частью теста, который измеряет уровень холестерина. Нормальный уровень триглицеридов ниже 150 мг/дл.
Вам может потребоваться лечение, если уровень триглицеридов погранично высокий — 150–199 мг/дл или высокий — 200 мг/дл или более.
Эффекты статинов, не связанные с основным механизмом действия [9].
При проведении мета-анализа 19 исследований, выполненных с 1998 по январь 2012 года, было выделено 48 эффектов статинов, не связанных с их основным действием.
Неврологические и психические заболевания:
При проведении мета-анализа исследований статинов было установлено, что приём препаратов этой группы уменьшает риск развития деменции, умеренных (недементных) когнитивных нарушений и болезни Альцгеймера, приблизительно на 30%. Примечательно, что в более качественно спланированных исследованиях с большими размерами выборки и длительности наблюдения, эффект статинов на риск этих состояний был не так выражен. Получены менее убедительные данные о том, что лечение статинами сочетается с уменьшением риска развития болезни Паркинсона.
Несмотря на данные отдельных исследований, увеличение риска развития периферической полиневропатии, депрессии и суицидального поведения в мета-анализе не выявлено.
Нарушения со стороны органов зрения
Не было показано повышения частоты катаракты, глаукомы и возрастной макулярной дистрофии у пациентов принимающих статины.
Миопатия
Было показано повышение частоты развитие миопатии при приёме статинов в 2,5-3 раза, по данным различных исследований частота осложнения составляла 2,3-9,6 на 10 000. Был показано, что наличие сахарного диабета у пациентов не оказывает влияния на риск развития миопатии.
Поражения печени и повышение активности печёночных ферментов
Было показано повышение частоты развития заболеваний печени в 1,5 раза во время первого года назначения статинов, в дальнейшем, различия были минимальными или не отмечались вовсе.
По данным двух крупных проспективных исследований частота случаев поражения печени составляло 44 и 120 на 10 000 участников, что соответствовало повышению риска на 16 и 50 случаев на 10 000 участников, соответственно.
Поражения почек
При проведении мета-анализа не было показано увеличения риска поражения почек при приёме статинов. Данные отдельных исследований противоречивы: есть работы указывающие, как на большую, так и на меньшую частоту этого вида патологии у пациентов, принимающих статины.
Сахарный диабет 2 типа
Показано незначительное увеличение риска развития сахарного диабета 2 типа (в 1.3 раза). В отдельных исследованиях, включённых в мета-анализ не было показано отрицательного влияния статинов.
От чего зависит появление жира в организме?
- Гены. По оценкам исследования 2017 года, около 50 процентов распределения жира может быть определено генетикой. Если у большинства людей в вашей семье большие животы или полные бедра, есть большая вероятность, что вас настигнет та же участь.
- Пол. Уровень полезного жира в организме у мужчин составляет от 6 до 24 процентов, а у женщин – от 14 до 31. Мужчины, как правило, накапливают больше жира в средней части, в то время как женщины накапливают его больше в бедрах и ягодицах.
- Возраст. У пожилых людей содержание жира в организме выше из-за замедления метаболизма и уменьшения мышечной ткани.
- Уровень гормонов. Вес и гормоны тесно взаимосвязаны, особенно после 40 лет. Это объясняется естественным снижением тестостерона у мужчин и эстрогена у женщин.
В теле человека сосредоточены следующие типы жира:
- Белый. Это именно тот вид, о котором думает большинство людей, слыша слово «жир». Тело женщин в норме состоит из него на 15-30%. Он помогает накапливать энергию и вырабатывает гормоны.
- Бурый. В отличие от белого жира, он энергию расходует, а также обеспечивает тело термогенезом. Его содержание в организме незначительно, располагается в области почек, спины, плеч и шеи.
- Подкожный. Соответствует своему названию и локализован под эпидермисом. Составляет 90% всего жира в теле. Он также защищает от переохлаждения, накапливает энергию, а также предусмотрен для беременности и кормления грудью.
- Висцеральный. Самый опасный вид жира, расположенный вокруг органов в брюшной полости. Вызывает проблемы сердечно-сосудистой системы, повышает холестерин и может привести к диабету второго типа.
Три главных фактора, способствующих накоплению жира – несбалансированное питание, сидячий образ жизни (отсутствие физических нагрузок) и стресс. Более того, хронический стресс заставляет организм набирать именно висцеральный жир, который так опасен для человека.
Что это значит, если липопротеиды низкой плотности повышены
Холестерин ЛПНП повышен у пациентов с:
- различными наследственными нарушениями баланса липидов (гиперхолестеринемии и гипертриглицеридемии);
- избыточной массой тела;
- тяжелыми почечными патологиями (наличие нефротического синдрома, почечной недостаточности);
- желтухой, обтурационного характера;
- эндокринными патологиями (сахарный диабет, состояния гипотиреоза, заболевания надпочечников, синдром поликистозных яичников и т.д.);
- нервным истощением.
Причиной ложно повышенного холестерина низкой плотности в анализах может быть прием различных препаратов (бета-блокаторов, диуретических средств, глюкокортикостероидных гормонов и т.д.).
Список продуктов, снижающих холестерин ЛПНП
Оливковое масло и авокадо
Оливковое масло, как и авокадо, содержит большое количество мононенасыщенных жиров. Мононенасыщенные жиры снижают общий холестерин и ЛПНП, сохраняя при этом хороший уровень ЛПВП, полезного для здоровья.
Омега 3
Как и мононенасыщенные жиры, полиненасыщенные жиры Омега-3 стабилизируют соотношение общего холестерина к холестерину ЛПВП. Омега-3 жирные кислоты содержатся в основном в жирной рыбе (лосось, скумбрия, сардины), в орехах, семенах и льняном масле. Рапсовое масло также содержит его в хороших пропорциях.
Арахис и холестерин
Арахис, как и большинство масличных культур, содержит большинство ненасыщенных жиров. По этим причинам арахис и арахисовое масло весьма полезны для здоровья сердечно-сосудистой системы.
Фрукты, овощи, клетчатка и зерно
Фрукты, овощи и зерно содержат большое количество пищевых волокон. Проще говоря, пищевые волокна удерживают плохой холестерин во время пищеварения и участвуют в его выведении. Было доказано, что диета, богатая клетчаткой, предотвращает сердечно-сосудистые заболевания и снижает уровень плохого холестерина.
Яйца и холестерин
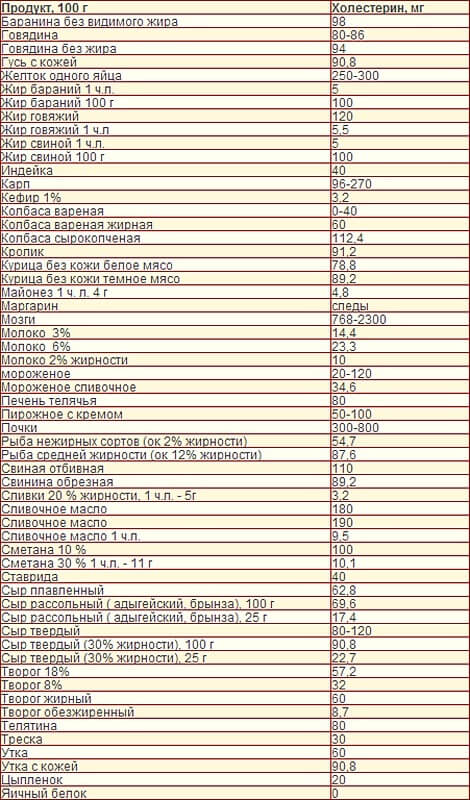
Яйца содержат очень много холестерина. Их следует ограничивать только тогда, когда уровень холестерина превышает нормальные значения. В таком случае рекомендуется не употреблять более 4-6 яиц в неделю. С другой стороны, если уровень холестерина находится в пределах нормы, никаких ограничений делать не следует.
Разнообразное, сбалансированное питание, активный образ жизни — гарантия здоровья!
Не занимайтесь самолечением, обратитесь к врачу! Будьте здоровы.
Повышен холестерин в крови — причины
Хотя холестерин необходим для хорошего здоровья, высокий уровень ЛПНП может увеличить риск инсульта и сердечного приступа. Наличие определенных вредных привычек является наиболее распространенной причиной повышения уровня холестерина. Эти привычки включают курение, малоподвижный образ жизни и нездоровое питание. Некоторые другие факторы, которые могут способствовать повышению уровня холестерина, включают:
- гены, унаследованные от родителей
- некоторые заболевания, такие как хроническая болезнь почек и диабет
- некоторые лекарственные средства, такие как стероиды, которые применяют при воспалительных заболеваниях
Плохой и хороший холестерин
Врачи часто разделяют холестерин на «хороший» и «плохой». Это не совсем верно: холестерин — это одно вещество, а его качество определяет то, какая именно разновидность липопротеинов его транспортирует.
ЛПНП — «плохой» холестерин
«Плохим» называют холестерин, который переносят липопротеины низкой плотности (ЛПНП). Именно они и прилипают к стенкам сосудов, создавая холестериновые бляшки.
ЛПВП — «хороший» холестерин
«Хорошим» холестерином называют тот, что транспортируется липопротеинами высокой плотности (ЛПВП). Они не только доставляют его к клеткам, но и собирают избыточный холестерин, в том числе и тот, который налипает к сосудам вместе с ЛПНП, и относят его обратно в печень. Откуда тот выводится с калом. Большое количество хорошего холестерина в конечном итоге полезно.
Соотношение видов липопротеинов в крови не менее важно для контроля за состоянием сердечно-сосудистой системы, чем общий уровень холестерина
Показания к проведению анализа на липопротеины низкой плотности
Липидный профиль оценивают:
- для подтверждения или опровержения наличия атеросклеротического поражения сосудов;
- при комплексном обследовании пациентов с заболеваниями печени, поджелудочной железы, желтухами, а также патологиями эндокринной системы;
- при обследовании больных с подозрением на наследственные нарушения липидного баланса;
- для оценивания рисков формирования ИБС и определения коэффициента атерогенности.
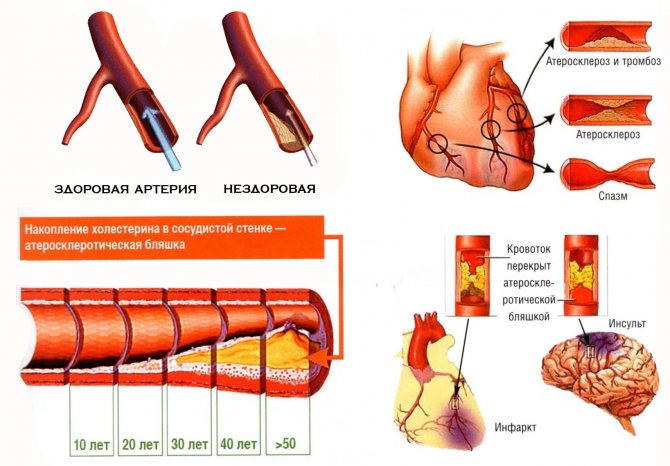
Расчет коэффициента атерогенности применяют для оценивания соотношения количества общего холестерина (ОХ) и липопротеинов высокой плотности, а также риска развития тяжелого атеросклеротического поражения сосудов. Чем выше коэффициент, тем выше риск.
Коэффициент атерогенности = (ОХ-ЛПВП)/ЛПВП.
В норме, соотношение ЛПВП и общего холестерина (ЛПНВ+ЛПОНП и ЛПВП) находится в пределах от 2 до 2.5 (максимально допустимы показатели для женщин -3.2, а для мужчин — 3.5).
Анализ биохимии
Обязательно анализ на холестерин и его фракцию ЛПНП в липидном профиле биохимии состава крови, должны проходить такие категории людей:
- Для профилактики атеросклероза, особенно мужчинам после 20-летия, необходимо 1 раз в 3 — 5 лет сдавать биохимический анализ на холестерин с липидным профилем;
- Если общий холестерин в биохимии повышен, тогда необходимо сделать липидный спектр плазмы крови, в который входит расшифровка фракций ЛПВП, ЛПНП, и триглицериды, а также индекс атерогенности;
- Пациентам, входящие в группу риска развития сердечных и сосудистых патологий, особенно системного атеросклероза. Патологии, которые вызывают опасность при повышенном холестерине — если в анамнезе пациента есть случаи у родственников системного атеросклероза, эмболии, инфаркта миокарда, инсульта, или же коронарного синдрома, тогда сдавать биохимию крови на холестерин с липограммой, необходимо не реже 1 раза в год;
- При артериальной гипертензии при очень высоких показателях — не реже 1 — 2 раз в год проходить биохимию крови на липидный профиль;
- При заболевании сахарный диабет первого и второго тира, липидный профиль делать не реже 1 — 2 раз в год;
- Если у пациента развивается патология ожирение (у женщин объём талии больше, чем 80,0 сантиметров, а у мужчин 94,0 сантиметров), тогда это сигнал сделать анализ крови с липидным спектром, чтобы увидеть показатель ЛПНП. Чаще всего, этот уровень будет повышен, потому что повышенный ЛПНП становится одной из причин накапливания жира в организме, который откладывается в абдоминальной части тела и на бёдрах. Проходит биохимию необходимо не реже 2 раз в год, а при лечении лишнего веса, каждый квартал;
- При нарушении в липидном обмене, что приводит к гиперхолестеринемии;
- При патологии ИБС — проходит биохимию на ЛПНП каждые 6 месяцев;
- При аневризме аорты, при атеросклерозе нижних конечностей — один раз в 6 месяцев;
- При атеросклерозе коронарных сосудов, а также артерий шеи и головы — биохимия назначается каждые 3 месяца, а при лечении атеросклероза, 1 раз в 30 — 60 дней;
- Через 30 дней после противохолестериновой диеты, необходимо сдать биохимию на показатель ЛПНП.
Необходимо сдать биохимию на показатель ЛПНП
Нормы
Нормы содержания в составе плазменной крови холестерола у мужчин, а также в организме женщин по возрасту:
| возрастная категория у взрослых | показатель ОХ для женщин единица измерения в ммоль/литр | индекс холестерола для мужчин единица измерения в ммоль/литр |
|---|---|---|
| с 20-лет до 30-летия | в норме 3,10 — 5,160 | в норме 2,90 — 5,050 |
| от 30-ти лет до 40-летия | от 3,30 до 5,790 | от 3,40 — до 6,30 |
| с 40 лет до 50 календарных лет | в пределах от 3,850 до 6,850 | в пределах от 5,750 до 7,10 |
| от 50 лет до 60-летия | в пределах от 4,050 до 7,30 | в промежутке с 4,150 до 7,10 |
| от 60-летия и до 70-летия | промежуток с 4,350 до 7,650 | с 4,0 до 7,150 |
| выше 70 летнего возраста | показатель нормы 4,450 — 7,80 | индекс нормы 4,050 — 7,050 |
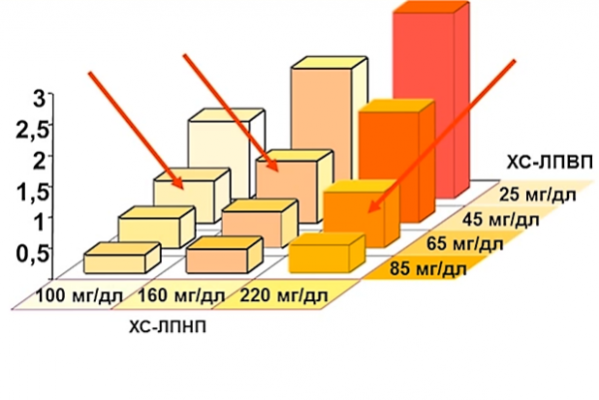
Возраст/норма ЛПНП
Как сдать анализ?
Чтобы выявить общий холестерол, а также его фракции ЛПВП, ЛПНП и ТГ, и насколько индекс ЛПНП повышен, можно только при помощи липидного биохимического анализа, методом липидного спектра.
Для этого необходимо подготовиться к анализам:
- Не кушать на протяжении 10 — 12 часов, но не дольше. Долгое воздержание от пищи приводит к истощению клеток организма, что нарушает правильный уровень холестерола и его фракций;
- Ужин должен быть лёгким и не содержать жирные продукты и углеводы. Лучше на ужин съесть отварную курицу, или рыбу и много свежих овощей;
- За сутки — двое, отказаться от приема алкоголя;
- Не курить на протяжении одного часа перед сдачей крови;
- Не выполнять на протяжении суток тяжелые работы и не заниматься спортом;
- Разрешается выпить перед забором крови стакан очищенной воды без газа;
- Перед сдачей крови, нужно спокойно посидеть минут 15, чтобы организм смог расслабиться и успокоиться;
- Сдавать анализ на холестерин, необходимо в хорошем эмоциональном настроении;
- Не сдавать биохимический анализ после проведения рентгена, узи, мрт, ангиографии с контрастом, а также после физиотерапевтических процедур;
- Если пациент принимает медикаментозные препараты, тогда необходимо проинформировать доктора, но лучше отказаться от приёма медикаментов за неделю до запланированной процедуры;
- Перестать принимать за 7 — 10 дней до процедуры — антибактериальные препараты, диуретические средства, гормональные контрацептивы.
Анализ биохимии на выявление индекса ЛПНП
Комментарий эксперта
Мария Волченкова, нутрициолог компании BestDoctor, член Российского союза диетологов, нутрициологов и специалистов пищевой индустрии
Повышается ли холестерин во время беременности и кормления? Как контролировать его в эти периоды?
Уровень холестерина повышается во время беременности. Он необходим для формирования клеточных мембран, правильной работы гормональной системы, включая производство витамина-гормона D. То есть он необходим для правильного развития ребенка. Далее во время кормления грудью уровень холестерина остается повышенным еще какое-то время.
Долго ли будет сохраняться это повышение?
В научных публикациях описаны разные сроки. В среднем от трех до шести месяцев. Если у женщины были диагностированы нарушения липидного спектра крови (особенно повышения ЛПНП и триглицеридов) еще до беременности, ей обязательно стоит проконсультироваться с врачом.
Основной метод контроля для женщин с изначально нормальным уровнем холестерина — следить за соотношением углеводов и жиров в питании. Особенно важен полный отказ от промышленных трансжиров в сочетании с сахаром. Впрочем, отказ от таких продуктов нужен всем, а не только беременным и кормящим женщинам. Трансжирные кислоты в сочетании с сахаром оказывают огромное выраженное влияние на риск развития атеросклероза.
А вот вопрос о влиянии натуральных продуктов, богатых насыщенными жирными кислотами и холестерином (сливочное масло, яйца), на липидный спектр крови на сегодняшний день остается спорным. Тем не менее во всех официальных рекомендациях указана необходимость сокращения потребления насыщенных жиров, особенно красного мяса
Важно понимать, это не относится к жирной рыбе. В ней содержатся ненасыщенные жирные кислоты
Если у женщины были нарушения липидного спектра до беременности и ей были назначены статины, обязательно нужно проконсультироваться с врачом о контроле уровня холестерина во время беременности и кормления.
Как регулировать потребление яиц и других продуктов с высоким содержанием холестерина, но низким содержанием насыщенных жиров?
Яйца — очень полезный, но все еще спорный продукт. В них содержится холин — вещество, которое необходимо для нормальной работы мозга. По данным Гарвардской школы общественного здравоохранения, беременные женщины входят в группу риска по дефициту этого вещества.
В одном яичном желтке содержится 200 мг пищевого холестерина, но здесь важно понимать: холестерин, который мы видим в анализах крови, и холестерин, который мы получаем с пищей, у большинства здоровых людей связаны достаточно слабо, хотя долгое время считалось по-другому. Например, в двух огромных исследованиях на 120 тыс
человек было установлено, что одно яйцо в день не увеличивает риск развития сердечно-сосудистых заболеваний, а значит, не принесет вреда.
Однако в любом правиле есть исключения. Некоторые люди чувствительны к пищевому холестерину. Его уровень в крови тесно связан с пищевым холестерином. Поэтому медицинские инстанции пока не одобряют омлет из трех яиц на завтрак.
Какие физические нагрузки лучше всего подходят для снижения уровня холестерина?
Регулярные кардионагрузки — быстрая ходьба, аэробика, бег трусцой. Минимальный период, за который можно увидеть изменения, составляет три месяца. Не забывайте, что никакие нагрузки не сработают, если человек не скорректирует питание. Нужно избегать слишком большого количества углеводов в сочетании с избытком жиров и полностью отказаться от промышленных трансжиров.
Виды холестерина
Когда мы говорим о холестерине, то следует знать, что имеются следующие его виды:
- Общий холестерин (ОХ, total cholesterol)
- Липопротеиды высокой плотности (ЛПВП, холестерин липопротеидов высокой плотности, HDL cholesterol)
- Липопротеиды низкой плотности (ЛПНП, холестерин липопротеидов низкой плотности, LDL cholesterol)
- Липопротеиды очень низкой плотности (ЛПОНП, холестерин липопротеидов очень низкой плотности)
ЛПНП также известен как плохой холестерин
ЛПВП, соответственно, хороший холестерин
Упоминая о холестерине, нельзя не сказать о триглицеридах. Триглицериды это липиды, но не холестерин.
В беседе с врачом и в литературе можно встретить показатель, который условно назовем “не_хорошим холестерином” (в отличии от плохого), в англоязычной литературе (Non-HDL cholesterol или НЕ-НПВП холестерин).
Виды холестерина
Холестерин – это жировое вещество, которое необходимо организму для формирования клеточных мембран и гормонов. Примерно 80% холестерина производится в клетках печени, оставшиеся 20% организм получает из пищи.
Красное мясо, моллюски, масло — лишь часть продуктов с высоким содержанием холестерина, а также насыщенных жиров и трансжиров. Эти жиры заставляют печень вырабатывать больше холестерина, чем обычно. А в некоторых случаях повышают нормальный уровень холестерина в крови до нездоровых показателей.
Пальмовое или кокосовое масла, которые часто встречаются в выпечке, также содержат насыщенные жиры и могут повышать уровень холестерина.
Холестерин не растворяется в крови. В кровотоке он движется при помощи специальных переносчиков — белков. В результате присоединения холестерина к белку-переносчику образуется два вида комплексов — липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП). Условно их называют «плохой» и «хороший» холестерин.
-
Высокая плотность (ЛПВП) означает, что в соединении немного холестерина: основная масса приходится на белок. В таком соотношении транспортировка липида облегчается. Он поступает в печень и выводится с желчью, нигде не оседая.
-
Липопротеин низкой плотности (ЛПНП), напротив, преимущественно состоит из холестерина. Холестерин ЛПНП участвует в формировании атеросклеротических бляшек, которые увеличивают риск развития сердечно-сосудистых заболеваний. Именно поэтому его называют «плохим». К тому же с возрастом этот вид холестерина накапливается. У взрослого человека уровень холестерина значительно выше, чем у ребенка.
Холестерин ЛПВП не участвует в образовании бляшек, а выводит избыток «плохого холестерина» из тканей организма. Поэтому холестерин ЛПВП называют «хорошим». Чем выше уровень холестерина ЛПВП в крови, тем меньше риск развития сердечно-сосудистых заболеваний.
Также у «плохого» холестерина есть союзники — липопротеины с очень низкой плотностью ЛПОНП.
2.Что показывает анализ липидного профиля?
Анализ липидного профиля помогает выявить заболевания сердечно-сосудистой системы, печени и желчного пузыря, а также прогностически оценить риск возникновения этих заболеваний.
Изучая картину липидного профиля, врач анализирует не только абсолютные значения ЛПВП, ЛПНП, триглицеридов и холестерина, но и то, как эти показатели соотносятся друг с другом, поскольку имеет место сложное взаимное влияние уровня каждого компонента на остальные.
Опасным считается повышение уровней холестерина и липопротеидов низкой плотности, поскольку именно эти компоненты образуют на стенках сосудов жировые отложения, тем самым затрудняя ток крови по кровеносной системе, осложняя работу сердца и нарушая эластичность и проходимость сосудов.
Повышение концентрации триглицеридов также достаточно опасно. Они несут риск инсульта и болезней сердечно-сосудистой системы. Замечено, что концентрация триглицеридов высока у больных с пониженной функцией щитовидной железы, заболеваниями печени, сахарным диабетом, панкреатитом.
Липопротеиды высокой плотности, напротив, снижают риск развития болезней сердца. Повышение их концентрации в плазме крови очищает сосуды, поскольку ЛПВП перерабатывают излишки холестерина в желчь.