Лечение артериальной гипертензии
Содержание:
- Кто в группе риска?
- Симптомы артериальной гипертензии
- КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
- Симптомы гипертонии, и ее лечение
- Лейкоциты (белые клетки крови)
- Что такое гипертоническая болезнь
- Причины гипертонии
- Также в разделе
- Первые шаги к нормальномудавлению
- Второй класс препаратов — блокаторы рецепторов ангиотензина II
- Риски 1-4 при ГБ крайнего этапа
- Что такое адреналин?
- О вреде организму, наносимом выбросом адреналина
Кто в группе риска?
Известен ряд факторов, которые значительно повышают риск гипертонии. Это состояния или события, которые определяют вероятность стойкого повышения АД.
Их можно разделить на две основные категории — неуправляемые (неизменяемые, немодифицируемые) и управляемые (изменяемые, модифицируемые).
Неуправляемые факторы риска
Шансы развития гипертонии неизбежно увеличиваются с возрастом: в группу риска попадают мужчины в возрасте от 55 лет и женщины после достижения 65-летнего возраста.
Кроме того, к неуправляемым факторам риска гипертонии относят:
- Наследственность. Семейную историю повышенного АД в разных исследованиях указывают как основу 30–60% случаев развития заболевания. Ученые доказали, что формированию гипертонии способствуют около 30 патологических комбинаций в генетическом коде. Этот вопрос еще подлежит длительному изучению: известные методы исследования не позволяют с максимальной точностью определить конкретные мутации, которые становятся причиной развития гипертонии.
- Пол. Известно, что до 64 лет повышению давления больше подвержены мужчины, а в возрасте старше 65 лет ситуация меняется: в основную группу риска попадают женщины. Это связано с наступлением климакса — до менопаузы женские половые гормоны оказывают естественное защитное действие на сосуды. Затем уровень эстрогенов постепенно снижается, и женщины становятся более уязвимыми в отношении сердечно-сосудистых заболеваний.
Управляемые факторы риска
Сами по себе состояния из этого списка не становятся причиной повышения АД, но они постепенно влияют на сосуды и «запускают» механизмы гипертонии. Поэтому для минимизации рисков заболевания нужно пересмотреть свой образ жизни и стараться следовать рекомендациям по профилактике гипертонии.
К основным управляемым факторам повышенного риска относятся:
- Избыточный вес. Увеличенная масса тела — это причина дополнительной нагрузки на сердце и сосуды. У людей с ожирением (если индекс массы тела (ИМТ) составляет более 30 кг/м2) гипертония встречается примерно в 5 раз чаще по сравнению с людьми с нормальным весом. При этом снижение веса на 10 кг позволяет уменьшить давление на 5–20 мм рт. ст.
- Большое количество соли в рационе. Эта привычная пищевая добавка вызывает жажду и параллельно задерживает жидкость в организме, что негативно отражается на работе сердца и сосудов. Уменьшение количества соли в рационе до 5 г в день позволяет снизить систолическое давление на 10–15 мм рт. ст (рис. 2).
- Несоблюдение правил здорового питания. Жиры животного происхождения провоцируют отложение «вредного холестерина» на стенках сосудов. Это становится причиной нарушения проходимости артерий и повышения АД. Также повышают давление «простые» углеводы — сладости, хлебобулочные изделия, каши быстрого приготовления.
- Употребление алкоголя. Этанол вызывает учащение сердцебиения за счет выброса адреналина и других гормонов с похожим стимулирующим действием. Это определяет дополнительную нагрузку на сердце и сосуды, провоцируя развитие гипертонии. Эксперты в сфере здравоохранения всех стран мира приходят к единому мнению о том, что «безопасной дозы» алкоголя не существует: для поддержания своего здоровья стоит полностью отказаться от спиртных напитков.
- Курение. Никотин способствует сужению сосудов. Это и становится причиной повышения давления. Временный спазм под воздействием курения со временем приводит к стойкому изменению эластичности артерий. Риск гипертонии повышается и у пассивных курильщиков.
- Гиподинамия — недостаточная подвижность. Отсутствие рациональных физических нагрузок считается причиной развития большинства хронических заболеваний в мире. Малоподвижный образ жизни повышает риск ожирения, вызывает застойные явления в организме, препятствует нормальному обмену веществ. Для профилактики гипертонии нужно увеличить физическую активность: как можно чаще проводить время на свежем воздухе, подобрать оптимальный вид спорта.
- Частые стрессы. Выброс адреналина, которым сопровождается каждый всплеск негативных эмоций, ускоряет работу сердца и определяет дополнительную нагрузку на сосуды. При хроническом стрессе в кровь выделяются гормоны, которые оказывают сосудосуживающее действие. В комплексе это существенно увеличивает вероятность гипертонической болезни.
При желании управляемые факторы риска возможно если не устранить полностью, то хотя бы минимизировать их негативный эффект.
Симптомы артериальной гипертензии
Главный симптом АГ — повышение АД. Нормальное АД (не зависимо от возраста) это 120-129/80-84 мм.рт.ст
Повышение АД вызывает у пациентов разнообразные жалобы
- слабость;
- (преимущественно в затылочной области);
- головокружение;
- тошнота, рвота;
- чувство нехватки воздуха, одышка;
- покраснение лица, чувство жара;
- шум в ушах;
- клетке;
- повышенная утомляемость;
- нарушение сна;
В зависимости от степени повышения АД различают:
- высокое нормальное АД (как правило, не требует лечения) 130-139/85-89 мм.рт.ст;
- АГ 1 степени повышение до 140-159/90-99 мм рт. ст.;
- АГ 2 степени повышение до 160-179/100-109 мм рт. ст.;
- АГ 3 степени повышение более 180/110 мм рт. ст.
Однако в большинстве случаев, независимо от степени повышения АД, у пациентов нет никаких симптомов и отсутствует мотивация для обращения к врачу.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Клиническая картина АГ неспецифична и определяется поражением органов-мишеней. При обследовании пациентов с АГ необходимо придерживаться известных клинических принципов диагностики любого заболевания: идти от простого исследования к сложному и обследование для больного не должно быть тяжелее самого заболевания.
Цели диагностических мероприятий при артериальной гипертензии
Диагностические мероприятия при АГ проводят со следующими целями.
• Определение возможной причины АГ (от правильного диагноза зависит тактика ведения пациента).
• Диагностика сопутствующих заболеваний (могут повлиять на течение АГ, а назначаемое лечение может повлиять на течение сопутствующих заболеваний).
• Выявление факторов риска развития ИБС (см. главу 3 «Профилактика ишемической болезни сердца»). Поскольку сама АГ служит одним из факторов риска развития ИБС, наличие другого фактора риска ещё больше увеличивает вероятность развития ИБС. Кроме того, назначаемое лечение может серьёзно повлиять на факторы риска (например, диуретики и β-адреноблокаторы при наличии дислипидемии и инсулинорезистентности могут усугубить эти нарушения).
• Определение вовлечения органов-мишеней в патологический процесс, поскольку их поражение самым серьёзным образом сказывается на прогнозе заболевания и подходах к лечению АГ.
ЖАЛОБЫ И АНАМНЕЗ
Несмотря на высокие значения АД, жалобы могут отсутствовать. У части пациентов при повышении АД возможны головные боли, головокружение, тошнота, мелькание «мушек» перед глазами, боли в области сердца, сердцебиение, быстрая утомляемость, носовые кровотечения. Расспрос больного должен включать выяснение следующих важных обстоятельств.
• Семейный анамнез АГ, сахарного диабета, нарушений липидного обмена, ИБС, инсульта, болезней почек.
Симптомы гипертонии, и ее лечение
Различают 3 степени артериальной гипертонии:
- значение АД 140-159/90-99 мм рт.ст. – 1 степень;
- значение АД 160-179/100-109 мм рт.ст. – 2 степень;
- значение АД от 180/110 и выше мм рт.ст. – 3 степень.
Степень гипертонии определяет прочие симптомы и методы ее лечения. К частым проявлениям гипертонии относят: головокружение, головную боль (в височной и затылочной областях, давящую или пульсирующую), учащенное сердцебиение, тошноту, мелькание «мушек» и темных кругов перед глазами, шум в ушах. Эти симптомы обычно появляются в момент подъема АД, но нередки случаи, когда недуг протекает совершенно бессимптомно.
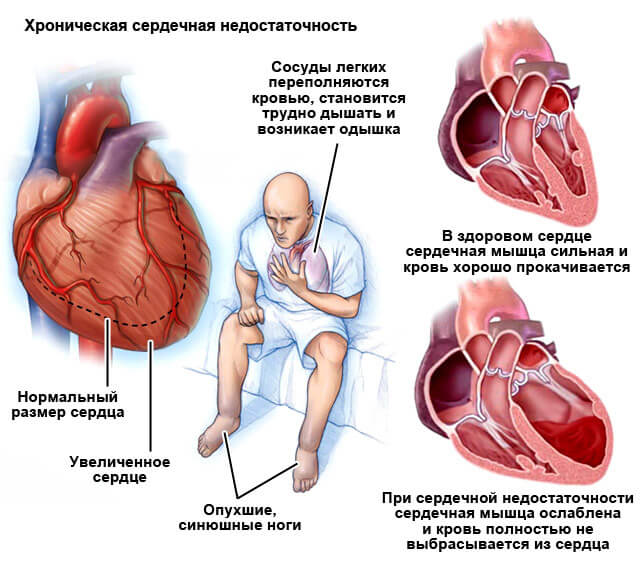
Длительное неконтролируемое повышение АД негативно сказывается на функционировании организма в целом, но некоторые органы особо подвержены изменениям и поражаются ранее прочих. Это «органы-мишени», к которым относят сердце, головной мозг, почки, периферические сосуды и сосуды глазного дна. Маркерами их поражения являются: гипертрофия (утолщение) левого желудочка сердца и нарушение его диастолической функции (способности расслабляться), хроническая сердечная недостаточность, инфаркт миокарда; прогрессирование атеросклеротического процесса; инсульт, гипертоническая энцефалопатия; ангиопатия сосудов глазного дна, сопровождающаяся нарушением зрения; гломерулосклероз почек.
Вовлечение «органов-мишеней» в патологический процесс определяет стадии гипертонической болезни:
- I стадия – поражение «органов-мишеней» отсутствует;
- II стадия – диагностировано единичное или множественное поражение «органов-мишеней», но не было инфаркта миокарда (ОИМ), инсульта и отсутствует хроническая болезнь почек.
- III стадия – признаки хронической болезни почек, перенесенные ОИМ и\или инсульт.
Существуют некоторые факторы риска, при наличии которых возможность возникновения сосудистых катастроф существенно возрастает, в частности:
- мужской пол;
- возраст (старше 55 лет для мужчин и старше 65 лет для женщин);
- курение;
- нарушение обмена холестерина и его производных фракций;
- нарушения углеводного обмена (сахарный диабет, нарушение толерантности к углеводам);
- нарушение жирового обмена (индекс массы тела выше 30 кг/м2);
- отягощенная наследственность (кардиологические и сосудистые болезни у кровных родственников);
- выявление гипертрофии левого желудочка;
- генерализованный атеросклероз;
- наличие хронической болезни почек;
- ишемическая болезнь сердца и выраженная хроническая сердечная недостаточность;
- ранее перенесенные инфаркты и\или инсульты.
Чем выше цифры АД и чем больше негативных факторов у пациента, тем выше риск сосудистых катастроф. Если артериальное давление держится на уровне 159\99 мм рт.ст. и менее, а негативные факторы отсутствуют, риск развития осложнений считается низким. При вышеуказанных значениях АД в совокупности с одним или двумя негативными факторами, а также если АД держится на уровне 160-179\100-109 мм рт. ст. и негативных факторов нет – риск средний. При гипертензии 3 степени риск осложнений признается высоким без учета присутствия негативных факторов. Если же человек страдает хронической болезнью почек 4 стадии, или у него диагностировано вовлечение «органов-мишеней», если он уже перенес инфаркт или инсульт, то риск сердечно-сосудистых осложнений расценивается как крайне высокий независимо от степени гипертонии.
Лейкоциты (белые клетки крови)
Белые кровяные тельца или белые клетки крови, которые также называют ами, составляют вместе с тромбоцитами у здоровых людей лишь 1 % всех клеток крови. Нормальным считается уровень от 5.000 до 8.000 лейкоцитов в микролитре крови.
Лейкоциты отвечают за имунную защиту организма. Они распознают „чужаков“, например, , ы или грибы, и обезвреживают их. Если есть , количество лейкоцитов может сильно вырасти за короткое время. Благодаря этому организм быстро начинает бороться с возбудителями болезни.
Лейкоциты делят на разные группы в зависимости от их внешнего вида, от места, в котором они выросли, и от того, как именно они работают. Самую большую группу (от 60 до 70 %) составляют так называемые ы; от 20 до 30 % — ы и от 2 до 6 % — ы („клетки-пожиратели“).
Эти три вида клеток по-разному борются с возбудителями болезней, одновременно дополняя работу друг друга. Только благодаря тому, что они работают согласованно, организм обеспечивается оптимальной защитой от инфекций. Если количество белых клеток крови снижается, или они не могут работать нормально, например, при лейкозе, то защита организма от „чужаков“ (бактерий, вирусов, грибов) больше не может быть эффективной. Тогда организм начинает подхватывать разные инфекции.
Общее количество лейкоцитов измеряется в анализе крови . Характеристики различных типов белых кровяных клеток и их процентуальное соотношение могут исследоваться в так называемом дифференциальном анализе крови ().
Гранулоциты
Гранулоциты отвечают прежде всего за защиту организма от бактерий . Также они защищают от ов, грибов и паразитов (например, глистов). А называются они так потому, что в их клеточой жидкости есть зёрнышки (гранулы). В том месте, где появляется , они моментально накапливаются в большом количестве и становятся „первым эшелоном“, который отражает атаку возбудителей болезни.
Гранулоциты являются так называемыми фагоцитами. Они захватывают проникшего в организм противника и перевариваюи его (фагоцитоз). Таким же образом они очищают организм от мёртвых клеток. Кроме того, гранулоциты отвечают за работу с аллергическими и воспалительными реакциями, и с образованием гноя.
Уровень гранулоцитов в крови имеет в лечении онкологических болезней очень важное значение. Если во время лечения их количество становится меньше, чем 500 — 1.000 в 1 микролитре крови, то, как правило, очень сильно возрастает опасность инфекционных заражений даже от таких возбудителей, которые обычно вообще не опасны для здорового человека
Лимфоциты
Лимфоциты – это белые клетки крови, 70 % которых находится в тканях лимфатической системы. К таким тканям относятся, например, , селезёнка, глоточные миндалины (гланды) и .
Группы лимфоузлов находятся под челюстями, в подмышечных впадинах, на затылке, в области паха и в нижней части живота. Селезёнка – это орган, который находится слева в верхней части живота под рёбрами; вилочковая железа – небольшой орган за грудиной. Кроме того, лимфоциты находятся в лимфе. Лимфа – это бесцветная водянистая жидкость в лимфатических сосудах. Она, как и кровь, охватывает своей разветвлённой весь организм
Лимфоциты играют главную защитную роль в иммунной системе, так как они способны целенаправленно распознавать и уничтожать возбудителей болезней. Например, они играют важную роль при ной инфекции. Лимфоциты „организовывают“ работу ов, производя в организме так называемые . Атитела – это маленькие белковые молекулы, которые прицепляются к возбудителям болезни и таким образом помечают их как „врагов“ для фагоцитов.
Лимфоциты распознают и уничтожают клетки организма, поражённые вирусом, а также раковые клетки, и запоминают тех возбудителей болезни, с которыми они уже контактировали. Специалисты различают ы и ы, которые отличаются по своим иммунологическим характеристикам, а также выделяют некоторые другие, более редкие подгруппы лимфоцитов.
Моноциты
Моноциты – это клетки крови, которые уходят в ткани и там начинают работать как „крупные фагоциты“ (макрофаги), поглощая возбудителей болезней, инородные тела и умершие клетки, и зачищая от них организм. Кроме того часть поглощённых и переваренных организмов они презентируют на своей поверхности и таким образом активируют лимфоциты на иммунную защиту.
Что такое гипертоническая болезнь
Под гипертонической болезнью понимают заболевание, сопровождающееся систематическим, регистрирующимся повторными измерениями, повышением уровня артериального давления от 140 на 90 мм рт. ст. и более. Под термином «гипертоническая болезнь» понимают именно первичную гипертензию, когда подъемы артериального давления (АД) происходят не из-за какой-либо болезни, а являются следствием повышения тонуса периферических сосудов ввиду перевозбуждения симпатической нервной системы и сбоя содружественной работы вазопрессорных (сосудосуживающих) и депрессорных процессов.
Опасность и общественная значимость гипертонической болезни в том, что ее наличие значимо увеличивает риск развития сердечно-сосудистых катастроф (ишемическая болезнь сердца, инфаркт миокарда, инсульт), являющихся одними из главных причин смертности в России. Помимо этого неконтролируемая артериальная гипертония провоцирует развитие хронической патологии почек, зачастую завершающейся почечной недостаточностью и инвалидизацией пациентов.
Причины гипертонии
Кровяное давление постоянно колеблется, и наш организм хорошо приспособлен к таким колебаниям. Стенки сосудов, по которым движется кровь, эластичны, и при повышении давления они растягиваются. В результате давление нормализуется. Также при повышении давления кровь из артериальных сосудов уходит в капилляры. То есть в организме есть действенный механизм нормализации давления. Гипертония развивается тогда, когда по каким-то причинам этот механизм перестаёт действовать.
На вопрос, почему возникает гипертония, у современной медицинской науки точного ответа пока ещё нет. Однако выделяется ряд факторов, способных приводить к устойчивому повышению артериального давления. Это:
- избыточный вес (ожирение);
- сахарный диабет;
- курение, злоупотребление алкоголем;
- высокий уровень адреналина в крови (в том числе, в результате переживаемых стрессов);
- атеросклероз (прежде всего, атеросклероз аорты);
- заболевания почек;
- заболевания щитовидной железы;
- прием некоторых лекарственных препаратов (в т.ч. гормональных контрацептивов).
Риск развития гипертонии увеличивается с возрастом. Гипертония у молодых людей во многих случаях объясняется заболеваниями почек или дефицитом магния в организме.
Также в разделе
| Артериальная гипертония Артериальная гипертония (АГ) – болезнь, характеризующаяся стабильным повышением систолического АД (более 140 мм рт.ст.) и/или диастолического АД (более 90 мм… | |
| Порок сердца приобретенный Приобретенные пороки сердца — часто встречающиеся болезни, которые приводят к инвалидности и летальному исходу при неправильной и невовремя проведенной… | |
| Гипертонический криз. Причины, симптомы, лечение. Гипертонический криз — внезапное выраженное повышение артериального давления (до 220/ 120 мм рт. ст. и выше), сопровождающееся не только преходящими… | |
|
Трепетание предсердий Трепетание предсердий — это значительное учащение сокращений предсердий (до 200-400 в минуту) при сохранении правильного регулярного предсердного ритма. В… |
|
| Острый коронарный синдром Острый коронарный синдром (ОКС) — комплекс клинических признаков и симптомов, которые позволяют предположить у больного инфаркт миокарда (ИМ) или… | |
| Предсердная тахикардия типа ри-энтри Предсердная тахикардия типа ри-энтри — учащенный (в пределах 120-240 в 1 мин) правильный ритм предсердий с наличием четко дифференцирующихся зубцов Р’, отличающихся… | |
| Жировая эмболия: причины, диагностика, лечение При жировой эмболии (ЖЭ) происходит эмболизация микроциркуляторного русла капельками жира. В первую очередь в патологический процесс вовлекаются капилляры… | |
| Эндокардит инфекционный (септический) Инфекционный (септический) эндокардит — это бактериальная инфекция клапанов сердца или эндокарда, развившаяся в связи с наличием врожденного или… | |
| Артериальная гипотензия: виды и лечение Артериальная гипотензия — пониженное по каким-то причинам артериальное давление. Ниже рассмотрены виды этого состояния, проявления и лечение…. | |
|
Сердечный приступ и нестабильная стенокардия Что такое сердечный приступ? Сердечный приступ происходит, когда блокируется кровоток к сердцу. Без крови и поставляемого ею кислорода часть сердца начинает… |
Первые шаги к нормальномудавлению
Независимо от тяжести гипертонической болезни и группы риска, в которую попадает пациент, всем без исключения врачи настоятельно рекомендуют тщательно проанализировать образ жизни. И, разумеется, изменить его, если это нужно. Какие же меры придется принять гипертоникам, которые не хотят на себе прочувствовать все печальные последствия болезни?
Бросить курить
Это даже не рекомендация. Это требование к каждому, кто столкнулся с гипертонией.
Снизить вес
В первую очередь необходимо похудеть на 5 кг, после чего, в зависимости от общего веса и реакции, рекомендуются дальнейшие действия по уменьшению массы тела.
Контролировать прием алкоголяСпиртные напитки ослабляют эффективность антигипертензивной терапии.
Снизить потребление соли
В идеале суточная норма не должна превышать 6 г соли.
Сбалансировать рацион
Диета гипертоника содержит большое количество фруктов и овощей, а также рыбы и продуктов, богатых омега-3 кислотами.
Увеличить физическую активность
Регулярные упражнения длительностью 30–45 минут 3–4 раза в неделю снижают давление на 4–8 мм рт. ст.
Нормализовать эмоциональное состояние
Стрессы и депрессия значительно повышают риск развития гипертонии.
Второй класс препаратов — блокаторы рецепторов ангиотензина II
Исследования, которые были сконцентрированы на изучении возможностей блокады РААС, привели к открытию группы препаратов, лишенных классического недостатка иАПФ — побочного эффекта в виде кашля. БРА, или сартаны, более полно блокируют РААС, за счет чего обеспечивают лучшую переносимость, чем их предшественники. Несмотря на относительно недавнее введение в клиническую практику — сартаны начали использоваться для длительного лечения АГ только в 1999 году, — представители этой группы сегодня стали одними из наиболее популярных антигипертензивных ЛС .
Сартаны: механизм действия и эффект
Фармакологический эффект сартанов идентичен эффекту иАПФ. За счет конкурентной блокады рецепторов ангиотензина II они подавляют вазоконстрикцию, секрецию альдостерона, уменьшают гипертрофию миокарда, а также улучшают функцию эндотелия.
Механизм действия БРА заключается не в блокаде ангиотензинпревращающего фермента, как в случае с иАПФ, а в блокаде рецепторов ангиотензина АТ1, через которые и реализуется подавляющее большинство физиологических эффектов ангиотензина II (вазоконстрикция и так далее). АТ1‑рецепторы расположены преимущественно в гладкой мускулатуре сосудов, сердце, печени, коре надпочечников, почках, легких и мозге.
За последние 10 лет появились препараты, которые некоторые специалисты предлагают выделить в отдельное, второе поколение БРА. Они не только блокируют АТ1‑рецепторы, но и способствуют нормализации обмена углеводов и липидов.
Показания и свойства
Сартаны, так же как и иАПФ, назначают при целом ряде заболеваний, в том числе при артериальной гипертензии, хронической сердечной недостаточности, перенесенном инфаркте миокарда, диабетической нефропатии, фибрилляции предсердий и метаболическом синдроме. Кроме того, БРА становятся препаратами выбора в ситуациях, когда на фоне приема иАПФ развивается кашель .
Доказана эффективность сартанов выраженно снижать артериальное давление и оказывать кардиопротективное действие , а также:
- снижать частоту инфаркта миокарда, инсульта;
- уменьшать частоту госпитализаций по причине хронической сердечной недостаточности;
- уменьшать выраженность симптомов ХСН;
Кроме того, некоторые БРА, так же как и иАПФ, снижают вероятность развития диабета и проявляют нефропротективный эффект.
Риски 1-4 при ГБ крайнего этапа
В зависимости от вероятности развития осложнений, угрожающих здоровью и жизни больного, в кардиологической практике различают 4 фактора риска, у каждого из которых свои особенности и характер течения.
Риск 1 (низкий)
Развивается крайне редко при артериальной гипертензии 3 стадии. Зачастую диагностируется у пациентов, которые только встретились с патологией. Своевременное лечение и коррекция образа жизни помогают контролировать состояние и предупредить более серьезные осложнения. При гипертонической болезни, протекающей на последней стадии, такое состояние в принципе невозможно, потому что болезнь все время дает о себе знать и протекает почти всегда непредсказуемо.
Риск 2 (средний)
Средний риск тоже нехарактерен для гипертонической болезни, протекающей на 3 стадии. В этом случае опасность развития осложнений со стороны сердечнососудистой системы, а также поражение органов-мишеней не превышает 10 – 12%. Средний риск чаще встречается при антериальной гипертензии 1 – 2 стадии при условии наличия нескольких факторов, под влиянием которых исход болезни может ухудшиться.
Риск 3 (высокий)
Чтобы сохранить жизнь и здоровье больного, необходима регулярная медикаментозная терапия и изменение образа жизни. Риск 3 степени все еще не смертельный приговор, но уже и не указание на благоприятный исход заболевания.
Риск 4 (крайне высокий)
Риск 4 при гипертоническом заболевании 3 стадии – это наиболее вероятная картина течения патологии на данном этапе прогрессирования. Вероятность тяжелых осложнений и летального исхода находится в пределах 30 – 50% и выше. Комплексная медикаментозная терапия и регулярный контроль АД помогут снизить показатель до 25 – 30%, однако гарантировать стопроцентную выживаемость врачи не смогут.
При крайне высоких рисках развиваются тяжелые осложнения, сопровождающиеся поражением органов-мишеней. Смена схемы терапии проводится регулярно, в среднем 2 – 4 раза в год. На период лечения пациенту показана госпитализация. В условиях стационара врач сможет наблюдать за динамикой лечения и при необходимости вносить коррективы.
Что такое адреналин?
Адреналин, также называемый эпинефрином, это гормон, который выделяется главным образом надпочечниками и предназначен для увеличения сердечного выброса и повышения уровня глюкозы в крови. Адреналин также является нейромедиатором. Он играет важную роль в симпатической нервной системе, которая отвечает за реакцию организма “защищайся или убегай“. ()
Эффекты адреналина включают увеличение частоты сердечных сокращений, частоты дыхания и притока крови к мышцам. По этой причине этот гормон также используется в качестве лекарства при некоторых состояниях организма и болезнях, таких как остановка сердца, серьезные аллергические реакции и астма. (, , , )
Адреналин относится к группе нейромедиаторов, называемых катехоламинами, в которую также входят норадреналин и дофамин. ()
Адреналин тесно связан по структуре с норадреналином, отличаясь только наличием метильной группы на боковой цепи азота. Оба вещества являются ключевыми стимулирующими компонентами симпатической нервной системы (часть вегетативной нервной системы), отсюда их классификация как симпатомиметических агентов.
Надпочечники (их мозговое вещество) производят большую часть адреналина в организме, но небольшое количество этого гормона также вырабатываются в других тканях, как некоторые нейроны нервной системы или почки. ()
 Схема реакции организма на стресс, в том числе, выработка адреналина.
Схема реакции организма на стресс, в том числе, выработка адреналина.
О вреде организму, наносимом выбросом адреналина
Прежде всего, нам в очередной раз хотелось бы сказать, что под воздействием выброса адреналина в кровь в организме происходит довольно резкое повышение показателей артериального давления. А это в свою очередь оказывает негативное воздействие на сердце человека, да и на всю его сердечнососудистую систему. К сожалению, данный процесс при частом его повторении вполне может становиться причиной возникновения аритмии.
Кроме того, есть и более опасные последствия частых скачков артериального давления – возникновение непосредственно, на тех или иных сосудах так называемых аневризм, которые через определенный промежуток времени могут становиться причиной развития инсульт — патологии головного мозга.
Более того, сразу после резкого скачка адреналина организм человека начинает активно вырабатывать такое вещество как норадреналин. И вот этот гормон ответственен за некоторое уменьшение перегрузок организма. Следовательно, буквально через некоторое время вслед за первичным возбуждением обязательно наступит заметное торможение всех функций организма.
Как результат через время после первичного выброса адреналина человек начнет чувствовать значительную слабость, опустошенность и даже разбитость
В данном случае важно запомнить, чем сильнее оказалось первичное воздействие адреналина на организм, тем, собственно, дольше человек будет чувствовать себя несколько «заторможенными»
Ну и последнее, длительно и часто происходящие выбросы адреналина непосредственно в кровь человека зачастую приводят к заметному истощению, вырабатывающего данный гормон, мозгового вещества в надпочечниках. После чего может развиваться «острая надпочечниковая недостаточность». Речь идет о состоянии, которое достаточно часто оказывается причиной внезапного возникновения остановки сердца и даже гибели человека.
Вероятно, именно поэтому медики считают слишком длительные стрессы невероятно опасными состояниями, которых нужно стараться избегать. Понимая, что у вас в крови появилось чрезмерно много адреналина рекомендуется стараться простыми и доступными способами избавляться от него. Это можно сделать слушая спокойную музыку, пребывая просто на свежем воздухе, делая несложные упражнения, направленные на расслабление всего организма.