Что такое впч
Содержание:
- Какие бывают кондиломы? Чем они отличаются?
- Лечение анальных кондилом
- Диагностика кондилом
- Как отличить папиллому от кондиломы
- Как лечить кондиломы у женщин
- Причины
- Особенности и диагностика гигантских кондилом
- Лечение остроконечных кондилом вульвы
- Как лечат кондиломы
- Заживление после удаления кондилом
- Популярные вопросы
- Диагностика
- ВПГ и ВПЧ: сходства и отличия
- Осложнения кондиломатоза: половые бородавки — это очень опасно!
- Способы заражения кондиломами вульвы
Какие бывают кондиломы? Чем они отличаются?
Различают 2 основных вида генитальных кондилом у женщин:
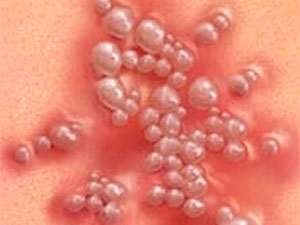
- Остроконечные. Они чаще всего образуются на слизистой гениталий — тканях малых и больших половых губ, на клиторе, возле мочеиспускательного канала и ануса. Также они могут обнаружиться во влагалище, в паховой области, на бедрах и ягодицах, в прямой кишке. Они представляют собой сосочкообразные наросты на тонкой ножке. При активном размножении вируса образования множественные, в итоге сливаются и становятся похожими на гребень.
Остроконечные кондиломы во влагалище
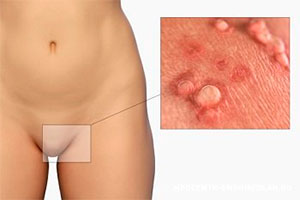
- Плоские или широкие кондиломы. Это — более сложный вид, при котором происходит поражение тканей внутри влагалища. Опасность такой разновидности в том, что заметить их без специальных инструментов невозможно, и это становится причиной отсрочки начала лечения папилломавируса у женщины.
Плоские кондиломы на половых губах
Также генитальный кондиломатоз может быть в разных формах:
- Латентная: вирус присутствует в организме, но никак себя не проявляет;
- Клиническая: образуются остроконечные кондиломы;
- Субклиническая: наблюдаются плоские и малозаметные бляшки.
Лечение анальных кондилом
Перианальные кондиломы требуют незамедлительного лечения ввиду множества неудобств, которые они доставляют больной, и вероятного прогрессирования заболевания. Современные специалисты вместе с иссечением образований различными методами, одновременно воздействуют на иммунную систему больного.
Лечение кондиломы в области ануса, будет эффективным, если вы своевременно обратитесь к профильному специалисту и будете строго выполнять все его рекомендации. Грамотное воздействие на иммунную систему больного кондиломатозом, активизирует защитные способности организма, и направляет все их усилия на борьбу с вирусом папилломы.
Факторами прогрессирования ВПЧ считаются:
-
острые и обострение хронических воспалительных заболеваний половых органов (трихомоноз, хламидиоз, микоплазма гениталиум, вирус простого герпеса и др.);
-
наличие и обострение системных заболеваний (сахарный диабет, системная красная волчанка, заболевание щитовидной железы и др.);
-
иммуносупрессивная терапия (например, после пересадки органов);
-
гормональные нарушения;
-
контрацепция (прием КОК>5 лет);
-
курение;
-
стрессовые ситуации.
Лечение кондиломатоза в домашних условиях
Главными недостатками различных деструктивных методов лечения является рецидивирование заболевание, которое колеблется, в зависимости от методики, от 20 до 50% случаев.
Крем имиквимод, коммерческое название «Алдара» (Aldara) – высокоэффективное средство при борьбе с остроконечными кондиломами. Данный крем, при местном нанесении на кожу действует как иммуномодулятор, стимулируя выработку интерферонов. Это приводит к уменьшению и затем к исчезновению кондилом и снижением количества ВПЧ в ткани.
Крем «Алдара», выпускается в пакетиках (саше) для одноразового применения, наносится на кондиломы и кожу возле них 3 раза в неделю перед сном, а на следующее утро область нанесения очищается водой с мылом. Лечение продолжается до исчезновения кондилом, в среднем 4 недели, но не более 16 недель. При применении может возникнуть местная реакция кожи в виде покраснения (эритема). В этой ситуации можно сделать паузу, до исчезновения реакции, и продолжить лечение. Подробнее о способе применения изложено в инструкции крема «Алдара».
Многочисленные клинические исследования свидетельствуют, что имиквимод (крем Алдара) позволяет добиться значительного улучшения за 8-10 недель применения. Отмечается низкий процент рецидивов 13%. Дополнительно следует отметить, что препарат стимулирует регенерацию кожных покровов, и улучшает их вид при актиническом (старческом) кератозе.
Осложнения при кондиломатозе
При равной подверженности кондиломатозу представителей обоих полов, для женщин данное заболевание представляет большую опасность, чем для мужчин. Доброкачественные аногенитальные бородавки (кондиломы), в 90% случаев вызывается ВПЧ 6 и 11 типами и являются доброкачественными. Пациентки с видимыми бородавками могут быть инфицированы и высокоонкогенными типами ВПЧ 16 и 18, которые могут быть и плоскими, и не видны при обычном осмотре. Эти последние 2 типа могут вызывать рак нижнего отдела полового аппарата (шейка матки, влагалище и вульва).
Остроконечные кондиломы, вызванные ВПЧ 6 и 11 типа, это доброкачественные разрастания. Такие новообразования не представляют опасности, и не могут привести к онкологическому перерождению. Они доставляют множество неудобств человеку, и представляют опасность для половых партнеров вследствие высокой вероятности заражения.
Специалисты считают более опасными плоские поражения, вследствие сложности их своевременного диагностирования. Именно вирусные поражения плоского типа, могут вызывать перерождение тканей.
Кондилома Бушке-Левенштейна является достаточно редким заболеванием. Медицинская наука не имеет точных статистических данных вследствие внешней схожести данного образования с эпидермоидным раком.
На начальных стадиях гигантская кондилома Бушке-Левенштейна проявляется в виде элементов, схожих с папилломами, бородавчатоподобных узелков и остроконечных кондилом. Все элементы новообразования быстро растут, сливаются воедино, и образуют опухоль со специфическим широким основанием. Поверхность такой гигантской кондиломы характеризуется разрастаниями и вегетациями. Все элементы поверхности разделены бороздками. При разрастании отдельные части опухоли становятся более выраженными, поверхностно покрываясь роговыми чешуйками.
Это редкая разновидность заболевания, связанная с ВПЧ 6 и 11 типа, характеризующаяся агрессивным ростом.
Гигантские кондиломы, как правило, локализируются в аногенитальной области.
Диагностика кондилом
Если кондиломы расположены на доступных осмотру местах, заподозрить, что что-то не так, может сам пациент. Внешний вид остороконечных кондилом не вызвает трудностей в постановке диагноза. При посещении уролога в ряде случаев необходимо помимо осмотра поверхности половых органов, промежности и перианальной зоны, провести также уретроскопию. Уретроскопия при затруднения мочеиспускания и при выделении крови из мочеиспускательного канала позволяет диагностировать кондиломы внутри мочеиспускательного канала.
У женщин диагностика кондилом более сложна. Всегда при обнаружении остроконечных кондилом при посещении акушера-гинеколога, необходимо провести кольпоскопию. Это даст возможность распознать поражения, находящиеся во влагалище и на шейке матки. В обязательном порядке при обнаружении кондилом у женщин должно проводиться цитологическое исследование, так как наличие признаков инфекции ВПЧ может сопровождаться онкологическими процессами.
В ряде случаев для уточнения типа вируса папилломы человека проводят ДНК диагностику типа вируса – полимеразно –цепную реакцию.
Как отличить папиллому от кондиломы
Знать, в чем разница между папилломой и кондиломой, нужно для определения дальнейших действий. Если одни могут располагаться на теле всю жизнь и доставлять лишь косметический дискомфорт, то другие несут опасность злокачественного перерождения.
|
Показатель |
Папиллома |
Кондилома |
|
Структура |
Однородная |
Неоднородная, мелкая, сосочкообразная |
|
Форма |
Округлая или овальная, располагается на мягкой ножке |
Произвольная, располагается гроздьями, в виде гребней. Характерно сужение от ножки к концу |
|
Размер |
До 10 мм. В результате травмирующего воздействия может увеличиваться 2-15 мм. |
Также способны разрастаться |
|
Цвет |
Слабо или интенсивно выраженная пигментация |
Практически не отличается по окрасу от окружающих тканей |
|
Локализация |
Предпочтительно на кожных покровах |
На слизистых оболочках, преимущественно урогенитальной области; на кожных складках, подвергающихся трению об одежду |
|
Особенности |
Доставляет эстетический дискомфорт. Редко воспаляется, обычно лишь при травмировании |
Часто воспаляется, инфицируется. Возможно изъязвление тела нароста, болезненность |
|
Основной путь инфицирования |
Контактно-бытовой |
Половой |
|
Тип возбудителя |
Обычно 2, 7 и 28 штаммы |
6, 11, 16, 18, 39, 54, 56, 73 штаммы |
|
Риск озлокачествления |
Нет |
Да |
Как лечить кондиломы у женщин
Лечение остроконечных кондилом у женщин заключается в их удалении, что необходимо для предотвращения развития онкологического заболевания и повышения качества жизни пациенток, в том числе и в сексуальной сфере.
В Международном медицинском центре ОН КЛИНИК для лечения кондилом у женщин применяются медикаментозная терапия, удаление как единичных, так и множественных вагинальных кондилом радиохирургическим методом, а также методом электрокоагуляции. Процедуры являются малоинвазивными и выполняются под местным обезболиванием. В тот же день женщина может уехать домой.
Мы собрали команду опытных и талантливых специалистов, в которой работают профессионалы с огромным стажем. Для нас в работе важна каждая деталь, начиная от комфорта пациента, пришедшего к нам за помощью, до результата проведенного лечения. Заботливые медсестры, квалифицированные врачи, самая современная аппаратура – именно эти составляющие позволили нам занять достойное положение в ряду лучших медицинских учреждений Москвы.
Причины
Как уже отмечалось выше, ВПЧ является возбудителем кондиломатоза. Сегодня выделено более 100 типов вируса. Часть из них провоцирует рак, часть считается низкоонкогенными. К последним причисляют шестой и одиннадцатый тип ВПЧ. Из-за проникновения этих вирусов в организм появляются кондиломы. Рак могут спровоцировать 58, 59, 52, 31 и многие другие типы.
Не всегда у зараженной девушки или женщины сразу после заражения появляются наросты на коже и слизистых. Симптоматики может и не быть, вирус находится в полуспящем состоянии. Потом появляются какие-то факторы, которые делают его активным, и тогда начинается рост кондилом. К таким активизирующим ВПЧ факторам относят:
- снижение иммунитета за счет хронического стресса, опухолей, хронической инфекции, гиповитаминоза, диет, долгих курсов приема антибиотиков и т. д.
- снижение иммунитета при беременности
- период после родов, когда меняется соотношение гормонов в организме, женщине не хватает витаминов, ее тело и нервная система истощены и пр.
- половые отношения с больным ВПЧ человеком
- отсутствие презервативов при половом акте с тем человеком, о состоянии здоровья которого вы не знаете
- беспорядочные половые связи
- ЗППП
- игнорирование правил личной гигиены
Особенности и диагностика гигантских кондилом
Гигантская кондилома Бушке-Левенштейна имеет характерную клиническую особенность: прогрессирующий рост. Отмечается выраженная тенденция к рецидивам данного заболевания, даже после полного иссечения существующего образования. Преимущественно наблюдается экзофитный рост на фоне присутствия инвазивного. Результатом является слияние отдельных частей новообразования, которое формирует его внешнюю схожесть с соцветием цветной капусты.
Кондилома Бушке-Левенштейна, с точки зрения гистологической картины, отличается разнообразием: области доброкачественных кондилом перемежаются с участками атипичных клеток или плоскоклеточного рака.
Специалистами для подтверждения данного диагноза должна производиться дифференциальная диагностика, целью которой является исключение следующих вероятных диагнозов:
-
плоскоклеточного рака;
-
широкой кондиломы, которая сопутствует сифилису;
-
обычной остроконечной кондиломы.
Трудности при диагностике могут возникать вследствие преобразования гигантской или обычной остроконечной кондиломы в атипичную опухоль. Заболевание требует множественных секционных биопсий и компьютерной томографии (КТ) или магнито-резонансной томографии (МРТ).
Для окончательного исключения онкологии производят полное иссечение новообразования с гистологическим исследованием.
Отличие папилломы от кондиломы
В течение жизни на теле человека появляются самые различные образования. К наиболее часто встречающимся доброкачественным образованиям можно отнести следующие:
-
невусы;
-
папилломы;
-
бородавки;
-
прочие.
Следует понимать, что не все образования бывают безопасными. Всегда предпочтительнее советоваться с дерматологом для выяснения опасности того или иного кожного образования.
Папилломами, называются нежные сосочковые образования на кожи человека, которые появляются вследствие инфицирования чаще кожи определенными штаммами вируса папилломы человека (ВПЧ). Вирус передается контактным способом от кожи инфицированного человека к коже неинфицированного. Папилломы могут находиться на теле человека всю его жизнь, данные новообразования считаются безопасными. Дерматологи все же настоятельно рекомендуют удалять папилломы вследствие возможности их повредить или нечаянно сорвать, что может повлечь негативные последствия.
Кондиломой, называют грубое гребешковое образование на коже и слизистых половых органов, аногенитальной области и ротовой полости. Кондиломатоз является заболеванием, которое вызывают в основном ВПЧ 6 и 11 типа. В данном случае путь передачи половой (сексуальный путь). Кондиломы (бородавки) развиваются вследствие снижения защитных способностей организма, и подлежат обязательному удалению, которое является одним из этапов комплексного лечения данной проблемы.
Основное отличие кондиломы и папилломы заключается в их месторасположении на теле человека. Также данные новообразования имеют различные структурные особенности. В любом случае заниматься самодиагностикой и самолечением не следует. Если вы заинтересованы в эффективном решении проблемы, предпочтительнее обратиться к профильному специалисту: в области гениталий, это гинеколог, на коже другой области, дерматолог.
Профилактика кондиломатоза
Кондиломатоз является следствием заражения организма вирусом папилломы человека (ВПЧ), который в основном передается половым путем. Проявляется он в виде бородавок, называемых кондиломами. Такие образования могут появляться на наружных и внутренних половых органах, в анальной области, ротовой полости.
Поэтому для профилактики кондиломатоза следует избегать:
· наличие инфекций передаваемых половым путем;
· пренебрежения средствами защиты во время полового акта;
· курение;
· механической травме кожи или слизистой половых органов.
Лечение остроконечных кондилом вульвы
Терапия этой патологии может быть разнообразна. Всё зависит от стадии заболевания, которую может определить доктор. Например, некоторые клиники предлагают пациенту всевозможные способы удаления наростов. Это может быть:
- Криотерапия, которая заключается в локальной заморозке папиллом, после чего они отпадают.
- Лазерное прижигание, затрагивающее глубинные слои эпидермиса, тем самым лишающие кондилому возможности повторного разрастания.
- Коагуляция при помощи тока определенных частот. В результате данной процедуры проблемные ткани засыхают и отпадают.
- Обработка кислотными растворами. Она действует как коагуляция, заставляя пораженную ткань отмирать.
При серьезных стадиях развития кондиломатоза специалисты приписывают антибиотики. Кроме того, лечение чаще всего комбинированно. При локализации папиллом на вульве могут использоваться анальные свечи, содержащие в составе человеческий интерферон и противовирусные компоненты. Их применяют вместе с таблетками, повышающими иммунитет, и вагинальными средствами, угнетающими остроконечные кондиломы.
Лечение народными методами не всегда имеет положительный эффект по многим причинам. Во-первых, они действуют лишь локально, во-вторых, могут поражать и здоровые ткани слизистой. Кроме того, такая терапия не всегда оправдывает ожидания и не подавляет дальнейший рост кондилом. В медицинской практике часто наблюдаются случаи, когда внешние признаки данной болезни исчезают сами по себе.
Диагностика остроконечных кондилом
Кондиломатоз на вульве может обнаруживаться при самостоятельном осмотре женщины. Но это бывает не всегда. Чаще всего гинеколог сообщает об этом заболевании своей пациентке, ведь он может различить обычное разрастание эпителия или слизистой от патологических признаков.
Обнаружив симптомы заболевания, специалист берет на анализ соскоб и отправляет его в лабораторию. При подтверждении диагноза врачи советуют сдавать кровь для уточнения типа ВПЧ, который может быть как безобидным, так и провоцирующим злокачественные новообразования.
Симптомы
Женщины, которые страдают от ВПЧ наружных половых органов, часто чувствуют зуд в области поражения. Также они могут наблюдать активное разрастания кондилом. Но всё это лишь местные признаки. При этом не поднимается температура, а в теле не появляется слабость. Поэтому некоторые пациентки, не справившиеся с болезнью, продолжают жить с этим, не обращая внимания на небольшие неудобства.
Причины
Передается папилломавирус как половым, так и бытовым путем. Основным виновником развития неприятных симптомов становится ослабленный иммунитет. Вирус ВПЧ живет в организме подавляющего числа людей, но лишь у немногих он активизируется. Однако последние годы специалисты все чаще диагностируют данное заболевание. Ослабленная иммунная система открывает дорогу для размножения зараженных клеток.
Профилактика
Предохранение во время половых актов позволяет вашему партнеру избежать заражения. А предупредить повторное развитие заболевания или вообще избежать его можно лишь поддержанием своего иммунитета. Принимая витамины, правильно питаясь и занимаясь спортом, человек может даже победить эту болезнь. Для улучшения общего состояния специалисты настаивают на трезвом образе жизни, а курильщикам советуют избавляться от своей вредной привычки.
Стоимость первичного приёма у гинеколога
- Консультация врача
- УЗИ органов малого таза
- Влагалищное обследование
- Осмотр молочных желез
Cтоимость комплексной диагностики, включая УЗИ: 2 500 руб.Стоимость при записи на прием онлайн со скидкой 20%: 2 000 руб.
Как лечат кондиломы
На гинекологическом осмотре симптомы кондилом видны невооруженным взглядом. Дополнительно проводят:
- кольпоскопию – осмотр с увеличением;
- цитологию мазка;
- ПЦР-тест, чтобы определить тип вируса (некоторые разновидности ВПЧ проходят самостоятельно).
Лечение кондиломы состоит из этапов:
- удаление кожных дефектов;
- терапия сопутствующих заболеваний (если выявлены);
- укрепление иммунитета, для предотвращения рецидива.
Удаление проводится амбулаторно с локальным обезболиванием:
- лазером;
- жидким азотом;
- химическими препаратами;
- электрическим током.
После манипуляций стоит следить за гигиеной и воздерживаться от секса пока эпителий не восстановится полностью.
С профилактической целью проводится вакцинация от ВПЧ. Разработаны две вакцины, которые защищают от инфицирования в течение пяти лет.
Как лечить кондиломы у женщин решает гинеколог. Пройти обследование и лечение у дерматовенеролога или уролога нужно и половому партнеру. Это предотвратит повторное заражение и внешние проявления ВПЧ у него. Прогноз на выздоровление благоприятный, а при выполнении рекомендаций врача, шансы на рецидив малы.
Заживление после удаления кондилом
После удаления кондилом, образовавшиеся ранки, как правило, рекомендуют обрабатывать присыпкой «Банеоцин». Соответственно, какое-то время могут быть обильные серозные или незначительные кровянистые выделения после удаления кондилом, которые являются абсолютно нормальным явлением, и не должны пугать пациентку.
После удаления кондилом могут беспокоить отек и болевые ощущения, которые могут длиться от двух до пяти дней. Их продолжительность связана с размерами удаленных новообразований и индивидуальной чувствительностью человека.
В большинстве случаев в процессе заживления может возникать зуд после удаления кондилом, который также является абсолютно нормальным явлением, как и для заживления любого другого участка кожных покровов.
После удаления кондилом ограничить физические нагрузки и исключить половую жизнь, примерно на 2-3 недели, до эпителизации (заживления) раневой поверхности.
Популярные вопросы
Скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7 Норма ли это?
Уреаплазмы относятся к инфекциям передающимся половым путем. Микробное число может меняться при снижении иммунитета, а так же инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение надо заново заплатить за прием около 2000. возможности нет заново пойти на прием. Посоветуйте пожалуйста какое-нибудь лечение
Спасибо заранее.
Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Диагностика
Обратиться за консультацией к врачу нужно, если на коже или слизистых половых органов, заднего прохода появляются новообразования, узелки, уплотнения, участки изменения цвета.
При осмотре врач оценит клинические проявления, осмотрит пораженные области.
Чтобы подтвердить и уточнить диагноз возможно проведение лабораторных анализов:
- ПЦР-диагностика с определением генотипа вируса, дополнительно возможно определение степени вирусной нагрузки. Биоматериал – мазок из влагалища, соскоб из уретры, цервикального канала.
- Морфологическое, цитологическое исследование для оценки риска появления онкологической патологии.
Тяжесть состояния оценивается по количеству новообразований, объему пораженных тканей при осмотре и лабораторно (определяют число копий ДНК ВПЧ в исследуемых образцах).
Важно! Аногенитальные бородавки лечат, используя деструктивные методы (криодеструкцию, лазерную деструкцию, электрокоагуляцию). В связи с этим перед лечением обязательно сдаются тесты на ВИЧ, гепатиты, сифилис
Диагностика проводится специалистами кожно-венерологических отделений. Дополнительно могут потребоваться консультации профильных врачей:
- уролога, если новообразования локализованы внутри уретры;
- проктолога, если бородавки обширно разрастаются в области анального отверстия;
- акушера-гинеколога при планировании и ведении беременности;
- иммунолога (при рецидивах заболевания или иммунодефицитных состояниях).
ВПГ и ВПЧ: сходства и отличия
Прежде всего, важно понимать, что вирус простого герпеса (ВПГ) и вирус папилломы человека (ВПЧ), провоцирующие герпетическую и папилломавирусную инфекции соответственно, кардинально отличаются друг от друга.
«Галавит» при герпесвирусной инфекции способствует:
- Выраженной элиминации вирусов из организма
- Повышению эффективности противовирусной терапии
- Сокращению периода высыпаний и ускорению процессов регенерации
- Увеличению продолжительности ремиссии
У взрослых и подростков старше 12 лет в комплексной терапии:
Суппозитории — 5 дней по 1 суппозиторию, затем по одному через день. Курс — 2 упаковки суппозиториев.
Таблетки подъязычные — 10 дней по 1 таблетке 4 раза в день. Затем продолжить прием через сутки в течение 10 дней по 4 таблетки в день.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
ВПГ
Генитальный герпес ассоциирован с заражением ВПГ 1‑го или 2‑го типа. По статистике, заболеванием страдают около 12 % популяции . Однажды проникнув в организм, вирус «поселяется» в нем навсегда — на сегодняшний день не существует метода лечения от вируса герпеса, которое позволило бы окончательно избавиться от возбудителя. Симптомы генитального герпеса, которые возникают периодически, во время рецидивов, значительно снижают качество жизни. Интересно, что частота новых эпизодов заболевания зависит от типа вируса: при инфицировании ВПГ-1 фиксируют примерно 1 рецидив в год, в то время как при заражении ВПГ-2 их число может достигать 6 и более .
Несмотря на то, что специфического лечения ВПГ не существует, ряд препаратов может облегчить состояние при обострениях. Согласно отечественным и западным рекомендациям, с этой целью применяют пероральные противовирусные средства от герпеса на основе ацикловира и валацикловира. Однако в России также рекомендована местная терапия, не включенная в западные стандарты. За границей такие методы в рекомендациях отсутствуют ввиду их меньшей активности по сравнению с таблетками .
ВПЧ
Несколько по‑другому обстоит ситуация с папилломавирусной инфекцией (ВПЧ). Она считается самым распространенным в мире заболеванием, передаваемым половым путем . В какой‑то момент жизни ВПЧ заражается большинство взрослых людей, однако в 90 % случаев в течение двух лет после заражения происходит естественная элиминация вируса. В противном случае инфицированный становится пожизненным носителем.
К сожалению, лекарства от вируса папилломы человека не существует, так же как и в случае с вирусом простого герпеса. Однако первый, в отличие от второго, может быть смертельно опасен: ВПЧ 16‑го и 18‑го типов ассоциированы со злокачественными новообразованиями — в частности, с раком шейки матки и некоторыми другими опухолями. Единственное эффективное на сегодня медикаментозное лечение папилломавирусной инфекции заключается в эрадикации кондилом, которые являются проявлениями клинической и субклинической форм инфекции. С этой целью при лечении вируса папилломы человека применяют ряд местных противовирусных препаратов, доказавших активность в исследованиях. В то же время в отечественной практике врачи назначают и ЛС, имеющие сомнительную доказательную базу. Рассмотрим их преимущества и недостатки более детально.
Осложнения кондиломатоза: половые бородавки — это очень опасно!
Если проигнорировать новообразования на половом органе или головке, возникнут следующие проблемы:
- Распространение кондилом на уретру. Они перекрывают мочеиспускательный канал, приводя к воспалениям и вирусным уретритам.
- Вирусное поражение прямой кишки ведёт к образованию парапроктитов, которые мешают дефекации, вызывают сильную боль, кровотечение, и слабо поддаются лечению.
- Экзофитный характер кондилом — они врастают внутрь органа.
- Кондилома имеет свойство перерождаться в раковую опухоль. При сниженном иммунитете вирус, поражающий клетку эпителия (верхний слой кожи), начинает производить новые клетки, отличающиеся по структуре от материнской (атипичные). Так кондилома перерождается в онкообразование.
- Кондиломы имеют неэстетичный внешний вид, вызывая брезгливость у партнёрши. Мужчина может испытывать психологический и даже физический дискомфорт во время полового акта, что значительно снижает качество сексуальной жизни.
- Мужчины, страдающие сахарным диабетом, имеют широкие очаги поражения крайней плоти, у них воспаляются паховые лимфатические узлы.
- Развивается фимоз — неспособность крайней плоти обнажать головку полового члена.
- В запущенных случаях вокруг кондилом скапливается гной, больной испытывает невыносимую боль.
- Кондиломы, расположенные у отверстия мочеиспускательного канала, затрудняют прохождение мочи, вызывают общую интоксикацию организма, что приводит к снижению жизненного тонуса, сонливости, плохому самочувствию, депрессии.
Способы заражения кондиломами вульвы
- Половой контакт с партнером, в организме которого присутствует ВПЧ. Даже использование презерватива не убережет от заражения.
- Через любые биологические жидкости при непосредственно контакте: кровь, моча, влагалищные выделения, сперма.
- Ребенок может заразиться в родах от инфицированной матери.
- Поскольку вирусные частицы имеют очень маленькие размеры, велика вероятность бытового заражения. Совместное использование средств гигиены (бритвенные станки, мочалки), полотенец может привести к попаданию вируса в организм. Хотя доказать бытовой путь заражения довольно сложно.
Существует 4 пути развития вируса при попадании его в организм и появлении остроконечных кондилом:
- Самостоятельный регресс, даже при отсутствии лечения. Такое часто случается, когда заболевание манифестирует при беременности, а после родов кондиломы пропадают. Подобный регресс наблюдается у 18% пациенток.
- Стабилизация процесса. Имеющиеся разрастания сохраняются в одном и том же количестве и имеют неизменные размеры на протяжении длительного времени (более 2 лет).
- Интенсивное размножение кондилом, их разрастание, увеличение в размерах, появление новых элементов. Эта форма заболевания требует активного системного лечения и хирургических методов удаления кондилом.
- Злокачественное перерождение при частой травматизации и воспалении (хотя риск малигнизации при кондиломах невысок).
Важную роль в клинической манифестации ВПЧ играет состояние иммунной системы организма.

Существует целый ряд внешних и внутренних факторов, которые служат благоприятным фоном для развития заболевания.
- Состояние беременности, а зачастую и лактации, когда женщина вынуждена ограничивать себя в питании по причине аллергических высыпаний у ребенка.
- Длительные хронические стрессовые состояния.
- Травмы, воспаление и механические повреждения на слизистой вульвы.
- Любая острая и хроническая патология репродуктивной системы (ИППП, неспецифический кольпит, эндометриоз и др.).
- Многочисленные половые контакты приводят к ослаблению местного иммунитета из-за постоянно меняющейся микрофлоры.
- Длительный прием лекарственных препаратов из любой группы. Особенно опасны в этом отношении долгий прием антибиотиков, цитостатиков, противоопухолевых препаратов, антидепрессантов.
- Частые рецидивирующие острые инфекции ЖКТ и органов дыхания.
- Хроническая патология эндокринной, мочевыделительной, сердечно-сосудистой и др. систем.
- Длительные переохлаждения и чрезмерное увлечение загаром/солярием.
- Авитаминоз (важную роль отводят витаминам С, А, бета-каротину и фолиевой кислоте).
- Дискутируется вопрос о влиянии на появление остроконечных кондилом комбинированной оральной контрацепции. Есть отдельные заявления пациенток, что у них появились кондиломы вульвы после «Ярины», «Регулона» и др. контрацептивов, применяемых более года. Но длительные многоцентровые исследования, проведенные в Европе, говорят о том, что даже длительный прием контрацептивов не влияет на частоту возникновения кондиломатоза половых органов. Кондиломы вульвы даже в инструкции по применению не упоминаются как одно из возможных осложнений.