Кардиалгия
Содержание:
- Симптомы кардиалгии
- Симптоматика
- Лечение гипервентиляционного синдрома
- Диагностика
- Разновидности кардиалгии
- Соматические симптомы дисфункции
- Показания к применению программ ЭКО при СПКЯ
- Причины АНС
- Симптомы
- Патогенез
- Плевральная боль
- Симптомы расстройства
- Диагностика кардиалгии
- Осложнения и последствия
- Лечение и профилактика кардиалгии
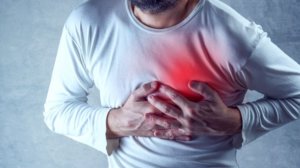
Симптомы кардиалгии
Описание симптомов болезни:
- Характер. Может быть самым разнообразным, но чаще это: колющие; ноющие; жгучие; давящие; пульсирующие; сжимающие боли. Некоторые пациенты описывают свои ощущения, как дискомфорт за грудиной, неприятное «чувство сердца». Диапазон болевых ощущений может быть достаточно широким, однако в большинстве случаев боли носят стереотипный характер.
- Локализация. Наиболее часто болевой синдром локализуется в области верхушки сердца, в прекардиальной области и зоне левого соска. Некоторые пациенты чётко указывают пальцем, где болит. Может наблюдаться миграция болей, также синдром может иметь устойчивую локализацию. Кардиалгия может отмечаться в середине грудной клетки, за грудиной.
- Течение. Боли носят волнообразный характер и не поддаются приёму Нитроглицерина. Болевой синдром не связан с физической активностью. Дискомфорт за грудиной бывает мимолетным, продолжительным, кратковременным, частым.
- Иррадиация. Боль может отдавать в левое подреберье, руку, под лопатку. При психогенных кардиалгиях болевой синдром отдаёт в подмышечную область. Нередко иррациация наблюдается в правой половине грудной клетки, в поясничной области. Нехарактерной является иррадиация в нижнюю челюсть и зубы (стоит заподозрить стенокардию).
Симптоматика
Характер проявления болевых ощущений имеет широкий спектр: ноющие, покалывающие, колющие, давящие, сжимающие, пульсирующие боли, ощущение жжения. Больной также может указывать на диффузные, мало очерченные ощущения.
Боли имеют волнообразный характер, длительность боли, как правило, продолжительная, но возможны и кратковременные боли. Также возможны приступообразные боли, длительностью 3-5 минут. Если такие приступы боли возникают за грудиной, это является тревожным знаком для врача, они требуют исключения стенокардии. При возникновении затяжных болей у пациентов старше 40 лет необходимо исключить инфаркт миокарда.
Для такого типа кардиалгий характерна иррадиация боли в область левого подреберья, левого плеча, под лопатку и подмышечную область, та также в область поясницы и в правую часть грудной клетки. Не характерна иррадиация боли в нижнюю челюсть и зубы.
Боли в области сердца, связанные с вегетативной дисфункцией, также могут сопровождаться следующими дыхательными ощущениями: нехватка воздуха, неудовлетворенность вдоха, ком в горле, непрохождение воздуха в легкие.
Следует также учитывать давность кардиалгии. Давние боли в области сердца, тянущиеся с молодого возраста, свидетельствуют скорее о причинах неорганического характера.
Лечение гипервентиляционного синдрома
Большинство пациентов с гипервентиляционным синдромом считают, что страдают страшным смертельным заболеванием, что лишь усугубляет картину. Поэтому первым этапом лечения заболевания является воздействие на пациента на подсознательном уровне. Изменение отношения больного к состоянию своего здоровья в сочетании с коррекцией нарушений по психогенной линии является первым шагом к выздоровлению.
Первостепенной задачей доктора, занимающегося лечением гипервентиляционной болезни, является демонстрация пациенту полного отсутствия органических изменений, даже несмотря на тяжесть симптомов
Важно доказать истину, что в моменты гипервентиляционного криза умереть попросту невозможно, а также продемонстрировать, как зависит тяжесть протекания кризового состояния заболевания от внутреннего напряжения. Иногда этого вполне хватает для того, чтобы справиться с заболеванием
А иногда осознание безопасности болезни и измененное к ней отношение – это лишь полпути.
Хорошо зарекомендовала себя дыхательная гимнастика, обучающая дыханию диафрагмой. Она позволяет научиться правильно дышать, соблюдать идеальную пропорцию вдоха и выдоха (1:2). Поначалу такие занятия длятся 3-5 минут, пока организм не привыкнет к ним. Со временем продолжительность гимнастики увеличивается.
Обособленно стоят психотерапевтические методы лечения гипервентиляционного синдрома. При помощи поведенческой терапии, метода внушения, психоанализа и других способов воздействия на мозг и подсознание, пациенты начинают иначе смотреть на заболевание и степень его тяжести.
Лечение гипервентиляционного синдрома часто осуществляется при помощи обратной биологической связи. Данный метод хорошо зарекомендовал себя в медицинской практике. Его суть заключается в контроле функций организма. В случае с гипервентиляционным синдромом – контроле функции дыхания.
Важно изменить свой образ жизни, а также режим отдыха и труда. Необходимо по возможности исключить ночные рабочие смены и переработки, а сон должен быть полноценным каждый день
Пешие прогулки и размеренные физические нагрузки должны стать обязательными. Выходные лучше проводить в новой обстановке на природе: рыбалка, отдых в деревне и так далее. Важно стабилизировать психологическую составляющую организма, поэтому необходимо максимально часто заниматься любимым делом, избавиться от стрессовых ситуаций и иметь полноценный отдых.
Комплекс медикаментозного лечения гипервентиляционного синдрома состоит из различных препаратов:
Вегетропные средства: β – адреноблокаторы (Метопролол, Анаприлин), Беллатаминал, Беллоид, Белласпон, Платифиллин;
Препараты, направленные на коррекцию психологических расстройств: транквилизаторы (Грандаксин, Гидазепан, Афобазол, Адаптол и другие), антидепрессанты (Симбалта, Амитриптилин, Серлифт, Прозак, Коаксил и так далее), нейролептики (Ридазин, Эглонил), успокоительные (Корвалол, Персен, Дормиплант, настойка валерианы и другие);
Метаболические препараты (Актовегин, Рибоксин, Милдронат и другие), витамины В (Неуробекс, Мильгамма);
Препараты, понижающие мышечно-нервную возбудимость: средства с магнием (Магне В6), кальцием (Хлорид кальция, Глюконат кальция), витамин D2.
В лечении гипервентиляционного синдрома также используются препараты, необходимые к употреблению во время криза (Анаприлин, Платифиллин). Они позволяют облегчить состояние больного и справиться с симптомами. Помочь преодолеть криз также поможет простой способ: необходимо неотрывно дышать в полиэтиленовый пакет. Отрывать лицо от него нельзя. В результате такого дыхания в пакете будет скапливаться больше углекислого газа, который помогает перебороть криз гипервентиляционного синдрома.
Курс медикаментозного лечения гипервентиляционного синдрома, как правило, составляет более 2 месяцев. Однако список препаратов и план лечения должен составляться доктором индивидуально для каждого пациента в зависимости от симптомов, тяжести их протекания, стадии запущенности заболевания, особенностей организма, непереносимости лекарственных средств и так далее.
Гипервентиляционный синдром, безусловно, портит жизнь, существенно снижает ее качество. Несмотря на всю тяжесть симптомов, заболевание не является смертельным. И для успешного выздоровления пациент должен понять эту истину. А чтобы окончательно справиться с заболеванием, необходимо вмешательство опытных специалистов в сфере психологии (психотерапии) и неврологии.
Диагностика
Тщательный осмотр и не менее детальный сбор анамнеза и жалоб – важнейшие составляющие диагностики гипервентиляционного синдрома. Заболевание всегда вызывает большое количество жалоб на работу тех или иных систем и органов, что сразу может натолкнуть на мысль о гипервентиляционном синдроме. Однако окончательный диагноз возможно поставить лишь в случае, когда органические заболевания органов и систем, на которые жалуется пациент, исключены. Чтобы подтвердить их отсутствие, назначаются дополнительные процедуры: УЗИ органов брюшной полости, ЭКГ, УЗИ сердца, спирография и другие.
Тщательный опрос пациента обычно позволяет выявить определенные тревоги, высокое эмоциональное напряжение и прочие изменения. Это называется положительный психогенный анализ, который также наталкивает доктора на мысль о гипервентиляционном синдроме.
Выявить заболевание можно при помощи простого и бесплатного метода, не требующего специального оборудования. Пациенту необходимо часто и глубоко дышать в течение 5 минут. Если гипервентиляционный синдром действительно присутствует, то симптомы начнут проявлять себя. Так как при проявлении симптомов заболевания в выдыхаемом воздухе и крови уменьшается количество углекислого газа, после начала проявления симптоматики пациенту необходимо дышать воздухом с 5%-ным содержанием углекислого газа (в условиях клиники) или дышать в полиэтиленовый пакет. Это поможет избавиться от симптомов.
Исследователи в области медицины разработали уникальный опросник, по результатам которого можно диагностировать заболевание в 9 случаев из 10.
Диагноз гипервентиляционный синдром не может быть поставлен на основании одного конкретного симптома и по результатам дополнительных исследований, опровергающих проблему с беспокоящим органом или системой. Ведь нарушения дыхательной системы могут свидетельствовать и о наличии ряда других заболеваний, куда более страшных (сердечная недостаточность, бронхиальная астма и так далее). Только индивидуальный подход доктора к пациенту в сочетании с современными методиками исследования и полным комплексным обследованием помогут поставить единственно верный диагноз.
Разновидности кардиалгии
Психогенная кардиалгия прогрессирует у человека на фоне депрессии или сильного эмоционального потрясения. У пациента проявляются такие симптомы:
— жжение и боль в области проекции сердца и в левом подреберье. Человек отмечает, что у него появилось либо чувство распирания в груди, либо, наоборот, – пустоты;
— боль носит постоянный пульсирующий характер;
— чувствительность кожного покрова в области левого соска возрастает;
— при психогенной форме недуга боль может иррадиировать не только в шею, позвоночный столб или поясницу, но также и в половые органы.
Часто болевой синдром сопровождается проявлением следующих неприятных ощущений в определённых частях тела: пощипывание; ползание мурашек; онемение; покалывание.
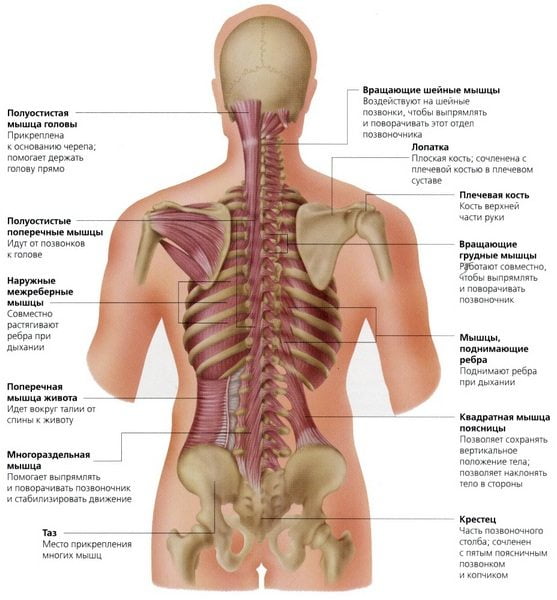
Вертеброгенная кардиалгия развивается при поражении шейного отдела позвоночного столба. Болевой синдром проявляется при сдавлении корешков нервов, которые выходят из этого участка позвоночника. Данные нервные волокна оказывают рефлекторное воздействие на сердце и коронарные кровеносные сосуды, вследствие чего и возникает давящая или ноющая боль в области проекции сердечной мышцы.
Соматические симптомы дисфункции
Главными органами-мишенями соматоформной дисфункции становятся сердце, легкие, пищеварительный тракт.
Частыми жалобами являются сердечные боли, лишенные четкой локализации. Кардиалгиям приписывают различный характер: колющий, режущий, ноющий, сжимающий, давящий, «пекучий». Интенсивность вариабельна: от неприятной до мучительной, лишающей сна. Боль способна сохраняться несколько минут или часов, захватывает область лопатки, руку, правую часть грудной клетки.
Причиной возникновения болевых ощущений становится переутомление, волнение, погодные изменения. Таковые проявляются после физической нагрузки
Данное обстоятельство важно учитывать при дифференцировании СД ВНС со стенокардией, характеризующейся появлением болевого синдрома во время физической активности
Кардиалгиям сопутствует тревога, беспокойство, слабость, вялость. Появляется ощущение нехватки воздуха, внутренняя дрожь, тахикардия, усиленное потоотделение.
Возможно ощущение изменения ритма. Тахикардия обычно ограничивается пределами 90-140 ударов за минуту, но отличается ситуативностью. Провоцируется она изменением положения тела, приемом крепкого чая, кофе, спиртными напитками или курением. Быстро проходит. Нередко возникает чувство замирания, перебоев работы сердца.
Давление при соматоформной дисфункции повышается до разумных пределов, многократно изменяется днем, ночью и утром стабилизируется.
Показательным симптомом дыхательной системы становится одышка, обусловленная состоянием эмоционального напряжения. Появляется давящие ощущения в груди. Сложно сделать вдох. Больной испытывает нехватку воздуха. Переживая это, человек, страдающий соматоформной дисфункцией, постоянно проветривает помещения, ощущает дискомфорт, находясь в закрытых пространствах.
Больных сопровождает частое, поверхностное дыхание, прерываемое периодическими глубокими вздохами. Случаются приступы невротического кашля.
Изменения пищеварительной системы характеризуются:
- эпигастральными болями, возникающими независимо от приема пищи;
- затрудненным глотанием;
- нарушением стула. Пациента мучают запоры или диарея;
- плохим аппетитом;
- отрыжкой, изжогой, рвотой;
- неправильным слюноотделением.
Соматоформная дисфункция вегетативной нервной системы может сопровождаться икотой, носящей навязчивый и довольно громкий характер.
СД ВНС провоцирует расстройства мочеиспускания. Учащаются позывы, появляется необходимость опорожнить мочевой пузырь при отсутствии туалета. Характерны сложности мочеиспускания в общественных туалетах.
Прочие признаки расстройства проявляются субфебрильной температурой, суставными болями, быстрой утомляемостью, снижением работоспособности. Часто больных мучает бессонница, они становятся раздражительными, возбудимыми.
Следует отметить, что симптомы соматоформной дистонии провоцируются стрессами, нервным перенапряжением и не вызываются обстоятельствами, обуславливающие проявления реально существующего заболевания.
Соматоформная дисфункция ВНС обладает следующими особенностями:
- множественность симптомов;
- нестандартный характер проявляемых признаков;
- яркая эмоциональная реакция;
- несоответствие результатам объективной диагностики;
- слишком интенсивная выраженность симптомов или, наоборот, недостаток яркости симптомов;
- отсутствие реакции на стандартные провоцирующие факторы;
- бесполезность соматотропной терапии.
Показания к применению программ ЭКО при СПКЯ
Многих женщин, страдающих СПКЯ, волнует – можно ли делать ЭКО при поликистозе яичников. Процедура показана многим пациенткам с подобной проблемой, и считается одним из самых надежных средств достижения беременности.
ЭКО при поликистозе яичников имеет свои особенности – тщательная подготовка, обязательное устранение нарушений эндокринной системы и неправильного метаболизма. Клиническая практика говорит о том, что 3-месячного подготовительного курса часто бывает более чем достаточно.
Спецификой программ ЭКО при СПКЯ является вероятность возникновения СГЯ – синдрома гиперстимуляции яичников. Подобное происходит, если имеется повышенная чувствительность последних к стимуляции гонадотропинами. При наличии поликистоза СГЯ проявляется вдвое чаще, чем при нормальном состоянии здоровья.
Синдром гиперстимуляции яичников рассматривается как серьезное осложнение, на фоне которого происходит двустороннее увеличение яичников, повышение свертываемости крови, скапливание жидкости во внутренних полостях, развитие недостаточности почек, печени. При чрезмерно активной стимуляции созревает множество фолликулов (20 и более). Вместе с тем вырабатывается повышенный объем эстрадиола, последствиями чего становятся нарушенная проницаемость мелких и средних сосудов, сгущение крови, отечность. В связи с этим стимуляция овуляции при ЭКО должна проходить под постоянным медицинским контролем.
Специалисты центра «Медикал Плаза» утверждают – при нормальном протекании гормональных и обменных процессов, избавлении от лишнего веса беременность может наступить и без экстракорпорального оплодотворения. Длинный протокол ЭКО при СПКЯ и гиперстимуляция яичников у пациенток с поликистозом становятся необязательными благодаря:
- применению гонадотропинов в невысоких дозах;
- использованию антагонистов
- замене ЧХГ агонистами ГНРГ;
- криоконсервации эмбрионов и их более позднему переносу.
Перечисленные клинические решения достаточно эффективны. Кроме них разрабатываются и другие результативные методы (криоконсервация ооцитов и другие). Ведущие современные технологии часто применяются в центре «Medical Plaza» при осуществлении процедуры ЭКО и всегда обеспечивают высокие показатели. Благодаря усовершенствованию программ индукции овуляции и эмбриологии удается предотвращать опасные осложнения, среди которых преобладает синдром гиперстимуляции яичников.
Во многих случаях экстракорпоральное оплодотворение способствует успешной борьбе с СПКЯ. Об этом свидетельствуют отзывы тех, кто делал ЭКО при поликистозе. Шансы на наступление беременности при этом приравниваются к таковым у женщин, бесплодных по другим причинам.
Если имеется диагноз СПКЯ, стоит посетить специалиста клиники «Медикал Плаза». Репродуктологи нашего центра обладают огромным опытом диагностики и лечения данной патологии, благодаря чему каждой женщине гарантируются максимальные шансы удачного ЭКО при поликистозе.
Причины АНС
Психическое истощение, по сути являющееся астено-невротическим синдромом, имеет разные причины:
- хронические заболевания и черепно-мозговые травмы;
- интоксикации;
- социальные факторы;
- неправильный образ жизни.
Хронические болезни

- гипотиреоз (патология щитовидной железы);
- гипотония (пониженное давление);
- сахарный диабет и др.
К нарушениям психики приводят скрытые процессы головного мозга, возникшие вследствие травм или имеющие наследственный характер:
- высокое черепно-мозговое давление;
- нарушения кровообращения;
- опухоли.
На развитие синдрома у детей может повлиять гипоксия, перенесенная при рождении, неразвитость нервной системы, наследственность.
Интоксикация организма

У взрослых астено-невротический синдром наблюдается при постоянной интоксикации никотином. Распространенное заблуждение – это «успокоительный» эффект сигарет. Некоторые взрослые люди хватаются за них в стрессовых ситуациях или когда расстроены неудачами. Но вредная привычка еще больше расшатывает нервную систему. Никотин сжигает все витамины, обезвоживает организм. Поэтому практически все курильщики страдают астено-невротическим синдромом.
Социальные факторы

Источником истощения психики служит и неуемное стремление построить карьеру. При нерациональных умственных нагрузках человеку грозит хроническое переутомление, бессонница и нервные заболевания.
У детей социальными причинами АНС являются конфликты в школе или с друзьями. Родители должны вовремя распознать астено-невротический синдром у ребенка и сообща справляться с конфликтной ситуацией.
Нередко взрослые не понимают, что на самом деле гнетет их ребенка, который вдруг стал капризным и раздражительным. Они упрекают детей в несобранности или плохой успеваемости в школе, чем еще больше провоцируют развитие синдрома, который трудно лечить в запущенной стадии.
Неправильный образ жизни
Бешеный ритм современности уже сам по себе является стрессом для организма. Его необходимо компенсировать здоровым образом жизни и строгим режимом дня:
- вовремя ложиться спать;
- принимать пищу в одинаковое время и не раз в день;
- не допускать истощение организма авитаминозом;
- не забывать делать перерывы в работе;
- уделять время спорту.
Физическое и умственное переутомление – быстрый путь к астено-невротическому синдрому. И если человек вовремя не распознает первые симптомы АНС, недуг может иметь очень серьезный характер.
Симптомы
Вегетативный криз чаще всего первый раз проявляется в определенном возрасте — в основном это 20-30 лет. Но были отмечены случаи диагностирования заболевания у детей до 15 лет и пожилых людей после 65. Основная категория людей, подвергающаяся приступам вегетативного криза — женщины. У мужчин это заболевание диагностируют в 2-3 раза реже, чем у представительниц слабого пола. Во время приступов панической атаки обычно вырисовывается следующая клиническая картина: ⅔ всех симптомов приходится на вегетативные, остальные — это эмоционально-аффективные расстройства. У каждого вида вегетативного криза свои симптомы, они зависят от степени тяжести панического расстройства и определяются при помощи специальной шкалы.
Для симпатоадреналового криза характерны следующие симптомы: нарушение работы сердца и учащенное сердцебиение, боли и пульсация в голове, повышенная температура, побледнение кожи, озноб, необъяснимое чувство страха. Заканчивается он внезапно, при этом выделяется большое количества мочи. После этого начинает развиваться астеническое состояние.
Симптомы вагоинсулярного криза выглядят следующим образом: человек начинает чувствовать нехватку воздуха, у него появляется чувство удушья, одышка, пульс становится редким, сердце работает с перебоями, кожа становится гиперемированной, появляется боль в желудке, усиливается перистальтика кишечника и пр.
В смешанном типе вегетативного криза сочетаются признаки видов, описанных ранее, т.е. симпатоадреналового и вагоинсулярного типов. Основными симптомами вегетативного криза данного типа являются приступы беспричинной паники, тревоги или страха, к которым добавляются несколько проявлений того или иного заболевания. Психосоматика человека в этом случае выдает такие ощущения, как деперсонализация, дереализация, возникает боязнь неконтролируемых поступков, потери разума, появляется страх смерти.
К наступлению вегетативного криза человека могут привести разные причины. Он может стать следствием длительного стресса или невроза, послеродовой травмы, травмы головы. Вызвать вегетативный криз могут и нарушения в работе центральной нервной системы, и такие состояния, как предменструальный синдром у женщин, мочекаменная болезнь, половое созревание и пр. Неконтролируемый прием каких либо лекарственных препаратов тоже может спровоцировать это заболевание.
Патогенез
Болевой синдром возникает в результате раздражения рецепторов, которые находятся в миокарде, околосердечной сумке или эндокарде. Без специальной диагностики и обследования, выявить какой именно участок тканей задействован, невозможно. Локализация боли не очевидна, возможна иррадиация и отдача в руку, шею, лопатку, живот. Болевой синдром формируется в результате воздействия негативного фактора.
Это могут быть воспалительные процессы при ревматизме, миокардите, аутоиммунном процессе. Также возможен спазм коронарных артерий в ответ на стрессовые ситуации. Не всегда интенсивность болевого синдрома является показателем тяжести состояния пациента. Кратковременные прострелы малохарактерны для патологии сердечно-сосудистой системы и носят чаще всего неврологический характер.
Плевральная боль
Плевральная боль является вариантом ноцицептивной соматической боли, связанной с раздражением париетального листка плевры. Как правило, плевральная боль носит острый характер, достаточно четко локализована и усиливается при глубоком дыхании, кашле или чихании. Причины плевральной боли включают широкий спектр заболеваний как самой плевры, так и прилегающих органов (табл. 3).
Таблица 3. Основные причины плевральной боли.
При подозрении на плевральный характер боли следует оценить наличие и выраженность сопутствующих симптомов (одышка, кашель, кровохарканье, лихорадка), а при непосредственном исследовании больного обратить особое внимание на наличие следующих признаков:• повышение венозного давления в яремных венах;• парадоксальный пульс;• смещение трахеи;• болезненность при пальпации грудной клетки;• изменение перкуторного звука;• шум трения перикарда;• ослабление дыхания;• крепитация или влажные мелкопузырчатые хрипы;• признаки тромбоза глубоких вен голеней. Обязательными лабораторно-инструментальными исследованиями при наличии плевральной болиявляются общий анализ крови, ЭКГ (синусовая тахикардия, уменьшение амплитуды комплекса QRS, изменения со стороны правых отделов сердца, элевация сегмента ST или депрессия интервала PQ), а также рентгенография органов грудной клетки в двух проекциях (пневмоторакс, инфильтративные или очаговые изменения в легких, плевральный выпот, перелом ребер)
Обязательными лабораторно-инструментальными исследованиями при наличии плевральной болиявляются общий анализ крови, ЭКГ (синусовая тахикардия, уменьшение амплитуды комплекса QRS, изменения со стороны правых отделов сердца, элевация сегмента ST или депрессия интервала PQ), а также рентгенография органов грудной клетки в двух проекциях (пневмоторакс, инфильтративные или очаговые изменения в легких, плевральный выпот, перелом ребер) .
Боль в грудной клетке наблюдается почти у 50 % пациентов с эмболией легочной артерии. Диагноз острой массивной тромбоэмболии легочной артерии (ТЭЛА) обычно бывает очевидным (в отсутствие других заболеваний и наличия факторов риска). В то же время малосимптомные эпизоды ТЭЛА часто оказываются своевременно не замеченными. Наиболее типичными клиническими проявлениями являются одышка, тахипноэ, тахикардия, реже – кашель и кровохаркание, а также клинические признаки тромбоза глубоких вен нижних конечностей. У 80–90 % больных ТЭЛА можно выявить один или несколько предрасполагающих факторов, присутствие которых помогает клиницисту в установлении правильного диагноза. Факторы риска также облегчают принятие решения при “сомнительных” результатах проведенных исследований.
Основные фактора риска развития эмболии легочной артерии:• неподвижность больного вследствие разных причин: послеоперационный период, сердечная недостаточность, терная томография с контрастным усилением. Подозрение на наличиеэмболии легочной артерии является показанием к экстренной госпитализации .
Перикардиальная боль клинически бывает трудноотличимой от боли плеврального характера. При непосредственном исследовании пациента возможно выявить усиление боли в положении лежа на спине и ее облегчение в вертикальном положении, а также шум трения перикарда. Однако информации, полученной при клиническом обследовании, обычно бывает недостаточно. В этом случае опорными диагностическими признаками оказываются выявленные характерные изменения на ЭКГ (рис. 2) и данные эхокардиографии .

Основу симптоматической терапии при БС в грудной клетке плеврального или перикардиального характера составляют НПВС.
Симптомы расстройства
Главный признак такого рода патологии – это боль, имеющая четкую локализацию. Со временем она не меняется, сохраняясь в одной части тела, но при тщательном, многостороннем обследовании морфологических изменений того или иного органа не определяется.
Даже если у больного выявляется патологический процесс в организме, он никак не связан с предъявляемой болью.
Боль носит интенсивный, изматывающий характер. Она настолько сильная, что порой пациенты реагируют на нее сильнее тех людей, у которых действительно выявляется подобная патология. Такие ощущения носят название идиопатическая алгия. Они возникают внезапно и могут сохраняться годами.
Когда боль приобретает стойкий, интенсивный, пугающий характер, состояние называют устойчивым соматоформным болевым расстройством. Если симптомы сохраняются свыше 6 месяцев, оно становится хроническим соматоформным болевым расстройством.
Болезненные ощущения «вмешиваются» в жизнь пациента, привнося в нее заметный разлад. Для него они настолько сильны и значимы, что порой нарушают привычное существование.
Так, женщина жаловалась врачу на то, что постоянные боли в области сердца стали настолько навязчивы, что мешают ей работать
Она постоянно испытывает тягостные, давящие, изнурительные болезненные ощущения и все свое внимание направляет на них. Из-за этого у нее даже сорвалась очень прибыльная сделка
Особенностью болезненных симптомов при данном расстройстве является:
- внезапное начало;
- нарастание интенсивности;
- постоянный и ярко выраженный характер;
- не устраняются с помощью обезболивающих или противовоспалительных препаратов.
Боль, как правило, привязана к одному органу, и терроризирует его все время. Она очень напоминает таковую при настоящем заболевании. На фоне этого у больного появляется стойкая уверенность в том, что у него имеется патология этого органа, скорее всего, тяжелая. Такое явление характеризуют термином органный невроз. Согласно тому, в каком органе появляются боли, различают:
- кардионевроз – боли в области сердца;
- синдром раздражения желудка;
- синдром возбужденного кишечника;
- синдром раздраженного мочевого пузыря;
- хроническая тазовая боль;
- фибромиалгия;
- боль в нижней части спины;
- головная боль напряжения, мигрени;
- атипичные лицевые боли.
Пациентов выводит из равновесия не место концентрации болевых ощущений, а их выраженность и сила по сравнению с ранее переносимой болью.
По статистике чаще всего пациенты предъявляют жалобы по поводу сердечно-сосудистой системы, на втором месте находится пищеварительная, а на третьем – дыхательная.
Установлено, что патология чаще диагностируется у женщин. Как правило, она захватывает возраст от 40 до 70 лет, когда снижается порог болевой чувствительности.
Диагностика кардиалгии
При проявлении боли в области проекции сердца важно сразу же посетить медицинское учреждение для полноценной диагностики данного состояния, ведь такой симптом может свидетельствовать как о кардиалгии, так и о наличии патологий сердечно-сосудистой системы. Только квалифицированный специалист сможет провести грамотную дифференциальную диагностику и назначить адекватное лечение
В стандартный план диагностики кардиалгии входят такие обследования: эхокардиография; рентген; ЭГДС желудка; ЭКГ; УЗИ; МРТ сердца; КТ сердца.
Осложнения и последствия
Осложнения и последствия кардиалгии зависят от причины, вызвавшей ее.
- Некоторые заболевания характеризуются благоприятным течением, например, нейро-циркуляторная дистония (нарушение состояния нервной системы) или остеохондроз (разрушение межпозвоночных дисков со сдавлением рядом расположенных нервов).
- Другие болезни при несвоевременном выявлении значимо ухудшают качество жизни и могут сократить ее продолжительность. Например:
- опухоли средостения и легких могут служить причиной затруднений дыхания и кровотечения в грудную полость;
- миокардит (воспаление мышцы сердца) приводит к нарушениям сердечного ритма и явлениям сердечной недостаточности;
- язвенная болезнь желудка (формирование дефектов стенки желудка) может осложниться язвенным кровотечением или малигнизацией (переходом в раковую опухоль).
Лечение и профилактика кардиалгии
Лечение кардиалгии назначается после того, как будет установлена причина её развития. Базовая терапия всегда направлена на лечение недуга, который и вызвал появление болевого синдрома в области проекции сердечной мышцы.
Первая помощь: больного уложить в постель; снять с него одежду, которая может стеснять грудную клетку; дать ему принять таблетку Пенталгина, валидола. Хороший эффект даёт принятие капель «Корвалол».
Если данные мероприятия оказались неэффективными, то вызывают скорую, которая и доставит пострадавшего в стационар для дальнейшего лечения.
Если причиной кардиалгии стала нейроциркуляторная дистония, то в план лечения включают такие препараты: седативные; мультивитаминные комплексы; обезболивающие – обязательно включают в план лечения для купирования болевого синдрома.
Залог успешного лечения патологии – нормализация режима отдыха и сна, а также полноценное питание
Важно также отказаться от вредных привычек – не принимать спиртные напитки, не курить и не потреблять сильнодействующие препараты. Обычно лечение недуга проводят в стационаре, чтобы врачи могли контролировать – наблюдается ли положительная динамика или нет
Если нет, то корректируется план лечения и при необходимости назначаются дополнительные методы обследования.