Какой врач лечит остеопороз у женщин
Содержание:
- Как искать?
- Признаки заболевания остеопороз
- Лечение и профилактика ортопедических заболеваний у пожилых
- Виды кандидоза
- Как лечить остеопороз суставов
- Группы риска: кому угрожает остеопороз
- Стадии заболевания
- Симптомы остеопороза
- Профилактика болезни
- Физиотерапия
- Методы лечения остеопороза
- Почему скелет становится хрупким
- Лечение остеопороза у пожилых женщин
- КРОВОТЕЧЕНИЯ В ПЕРИМЕНОПАУЗЕ И ПОСТМЕНОПАУЗЕ
Как искать?
Наиболее объективный результат при подозрении на остеопороз можно получить при исследовании на специальном аппарате по измерению плотности костей — денситометре. Денситометрия позволяет определить плотность костей с погрешностью всего 1-5%. Чем меньше плотность кости, тем больше рентгеновских лучей проходит через кость и попадает на измерительное устройство. Облучение при данном методе исследования минимальное – в десятки раз ниже, чем при обычной рентгенографии
И ещё одно исследование, которое необходимо будет сделать для подбора группы лекарственных препаратов — биохимический анализ крови, в котором обращают внимание на содержание в крови кальция, фосфора и щелочной фосфатазы.
Признаки заболевания остеопороз
Первыми проявлениями болезни принято считать:
- снижение целостности кости;
- вдавленность межпозвонковых дисков;
- деформацию позвонков.
Определяются эти признаки при диагностике в больнице с помощью рентгенографии или ультразвука. УЗИ позволяет обнаружить структурные изменения при снижении целостности ткани на 5%
Если пройти обследование нет возможности, то следует обратить внимание на такие косвенные признаки:
- боли в области спины (поясничный или грудной отдел);
- характер боли может иметь разную интенсивность, но сильного дискомфорта она не вызывает, только после физической нагрузки боль может стать сильнее;
- усталость, слабость, отдых занимает больше времени;
- судороги в ногах, сильное сердцебиение.
Определившись с признаками недуга, остается понять, какой же врач лечит остеопороз у пожилых женщин. Травматологи и ортопеды отмечают, что в более зрелом возрасте кости срастаются очень медленно. Поэтому при малейшем переломе или болевых ощущениях, необходимо обращаться к врачу.
Лечение и профилактика ортопедических заболеваний у пожилых
Есть четыре основных направления лечения заболеваний опорно-двигательного аппарата в пожилом возрасте:
- медикаментозная терапия;
- физиотерапия;
- санаторно-курортное лечение;
- хирургические операции.
Медикаментозная терапия предполагает как симптоматическое лечение (например, назначение обезболивающих средств), так и борьбу непосредственно с причинами заболевания. При помощи медикаментов удается эффективно устранить боль, воспаление, отечность, снизить местную и общую температуру. Отметим, что в любом случае лечение должен назначать квалифицированный специалист, самолечение лекарствами недопустимо.
Правильно подобранное физиотерапевтическое лечение дает возможность приостановить развитие патологий суставов, снизить боль и отек. Нормализовать состояние пациента помогут лечебная физкультура, массаж и санаторно-курортное лечение. Кстати, Израиль предоставляет прекрасные возможности для такого лечения, поскольку в стране имеются морские курорты на любой вкус.
Если меры консервативной терапии оказались недостаточно эффективными, назначается хирургическое вмешательство. Специалисты центра «Рамат-Авив» предлагают разнообразные методы хирургического лечения ортопедических заболеваний у пожилых, от артродеза (создание неподвижного соединения костей в области сустава) до эндопротезирования (замена пораженного сустава искусственным имплантатом). Для профилактики и лечения заболеваний суставов большое значение имеет нормализация питания, снижение веса, отказ от вредных привычек, регулярные занятия физкультурой и спортом.
Помните, что пожилой возраст вовсе не означает бесконечных болезней — человек, следящий за своим здоровьем, и в старости может рассчитывать на полноценную счастливую жизнь.
Виды кандидоза
- длительный или бесконтрольный прием антибиотиков,
- сахарный диабет и другие расстройства эндокринной системы,
- гормональные изменения во время беременности и менструации;
- ослабление защитных функций организма или инфекционные заболевания.
|
Вид кандидоза |
Причины развития |
Симптоматика |
|
Вагинальный |
|
Признаки вагинального кандидоза заключаются в появлении сильного зуда на слизистой оболочке половых органов, раздражения и отека, жжения при мочеиспускании. Также появляется дискомфорт при половых актах. |
|
Пероральный |
Возникает как острое или хроническое воспаление и приводит к частым рецидивам. Причинные факторы заключаются в нерациональном применении антибактериальных препаратов и патологическое течение новорожденного периода. Симптомы молочницы во рту у ребенка могут появиться на фоне кишечных инфекций, снижения иммунитета и травмы слизистой оболочки. |
Симптомы орального кандидоза заключаются в появлении налета на слизистой оболочке ротовой полости, а также в покраснении и отеке задней части языка. В запущенных случаях наблюдается покраснение и инфильтрация губ, наличие эрозий и сильная боль. Мелкие трещины покрываются серо-белой пленкой. |
|
Кишечный |
При ослаблении местного и общего иммунитета грибы рода Candida прикрепляются к эпителию кишечника, затем проникают в его толщу и превращаются в нитевидную форму. При сильном подавлении клеточного иммунитета кандиды попадают в кровоток и распространяются по организму, что приводит к висцеральному кандидозу (повреждению печени, поджелудочной железы). |
|
Как лечить остеопороз суставов
Лечение остеопороза длительное, может растянуться на несколько месяцев. Оно проводится комплексно – корректируется диета, назначаются специальные препараты и физиотерапия. Основные задачи, которые должен решить врач, – это скорректировать кальциевый обмен, устранить боль, повысить плотность костей, не допустить осложнений.
Диета
Необходимо отказаться от алкоголя, кофеина, бросить курить или значительно сократить число выкуриваемых сигарет (минимум вдвое). Обязательно нужно употреблять богатую кальцием пищу. Рекомендуемые суточные дозы кальция:
- дети до 18 лет – 1200 мг;
- женщины фертильного возраста – 800 мг;
- мужчины – 800 мг;
- женщины в период климакса – 1500 мг.
Кроме кальция, нужны фосфор (800-1000 мг в сутки), магний (от 400 до 800 мг), медь (3 мг), витамин D (400 международных единиц), витамины группы В, А, С, К, фолиевая кислота.
Питаться нужно дробно, 4 раза в день и небольшими или средними порциями
Важно есть в одно и то же время
Важно! Для лучшего усвоения кальция из пищи нужны умеренные физические нагрузки. Рацион должен включать 100-150 г белка, не более, иначе будет перегружен ЖКТ
Чтобы получать достаточное количество витамина D, не нужен интенсивный загар. Достаточно каждый день гулять по 30 минут под неярким солнцем
Рацион должен включать 100-150 г белка, не более, иначе будет перегружен ЖКТ. Чтобы получать достаточное количество витамина D, не нужен интенсивный загар. Достаточно каждый день гулять по 30 минут под неярким солнцем.
Таблица рекомендуемых и запрещенных продуктов
| Что необходимо есть при остеопорозе | Запрещенные продукты | |
|
Продукты, богатые кальцием |
|
|
|
Источники магния |
|
|
|
Источники фосфора |
|
|
|
Продукты, богатые медью |
|
|
|
Источники бора (способствует усвоению витамина D) |
|
|
|
Источники витамина D3 |
|
|
|
Продукты с высоким содержание витаминов А, С, К |
|
Упражнения
ЛФК дает очень хороший эффект. Укрепляется мышечный корсет, стимулируется кровообращение в суставах. Подбирать перечень упражнений должен врач строго индивидуально. Однако то, что полезно для всех, без исключения, – это плавание в бассейне.
Медикаментозная терапия
Основные лекарства, которые применяются в рамках терапии:
- Нестероидные противовоспалительные – для снятия боли. Это могут быть «Ибупрофен», «Кетонал», «Найз».
- Препараты кальция – «Кальций D3 Никомед», «Миокальцикс» и др.
- Витамин D в виде добавок – «Ультра-D» и др.
- Замедлители разрушения костей – бисфосфонаты (золедроновая кислота), кальцитонин, эстрогены (для женщин при их дефиците).
- Препараты, стимулирующие образование костной ткани – анаболики, андрогены, гормоны роста.
Физиотерапия
Комплекс физиотерапевтических мероприятий включает общий массаж, парафинотерапию, ультразвук с гидрокортизоном, магнитотерапию, лечение грязями, электрофорез с «Новокаином» (для снятия локальной боли).
Группы риска: кому угрожает остеопороз
Принимать меры по предупреждению остеопороза нужно практически каждому человеку. Все мы испытываем на себе влияние хотя бы нескольких предрасполагающих факторов: малоподвижный образ жизни, обедненный рацион, плохая наследственность, беременность и роды, кормление ребенка грудью, разнообразные системные заболевания, самые частые из которых – нарушения в работе щитовидной железы.
Коротко о группах и факторах риска:
- Женский пол. С наступлением менопаузы женщины стремительно теряют плотность костной ткани. Есть мнение, что особенно подвержены остеопорозу женщины с малым весом, светлыми волосами, голубыми глазами и небольшого роста.
- Возраст. Чем старше человек, тем выше риск заболеть. Согласно последним исследованиям, потери костной массы начинаются уже в 30 лет.
- Малая масса тела. Учеными доказано, что снижение объема жировой ткани у женщин ведет к потере костной массы. Это связано с тем, что жир содержит ароматазы, ферменты, которые нужны для того, чтобы андрогены превращались в эстрогены. Дефицит последних ведет к остеопорозу.
- Малоподвижный образ жизни. Было проведено исследование, в котором участвовали молодые люди. Они неделю находились в положении лежа. И это привело к снижению плотности костей на 0,9%.
- Отсутствие нужного уровня инсоляции, что характерно для наших широт.
- Люди, которые часто и много потеют во время занятий спортом, работы или по причине заболеваний. С потом выходит кальций.
- Негативная наследственность. Профилактикой остеопороза особенно тщательно должны заниматься те женщины, у матерей которых после 50 лет наблюдались частые переломы.
- Заядлое курение и даже пассивное в больших количествах.
- Злоупотребление алкоголем, который выводит калий и магний и воздействует на ферменты ЖКТ, что затрудняет переваривание пищи и всасывание полезных веществ из нее.
Стадии заболевания
Заболевание может протекать от 1-й степени до 4-й. Рассмотрим подробнее, как это происходит и каковы особенности разных степеней.
Остеопороз 1 степени
Первые стадии остеопороза могут проявиться примерно в 30 лет, но обычно не вызывают симптомов и не доставляют проблем. Это тот момент, когда снижение показателей плотности костной ткани можно определить лишь с помощью медицинских исследований.
Остеопороз 2 степени
Остеопороз второй степени тоже довольно трудно заметить. Возрастная категория – после 35-ти лет. Трабекулы костной ткани истончаются, что приводит к незначительному уменьшению ее плотности.
Остеопороз 3 степени
Развитие болезни до 3-й стадии приводит к деформации отдельных позвонков, проявляются ярко выраженные симптомы заболевания. Именно на этой стадии случается первый костный перелом.
Остеопороз 4 степени
На четвертом этапе кости разрушаются еще сильнее и буквально «светятся» на рентгеновском снимке. Больной при незначительной физической нагрузке ощущает сильную боль. Риск возникновения переломов и травм максимальный.
Симптомы остеопороза
Остеопороз – по-своему коварное заболевание. Он начинает развиваться без явных симптомов. В массе случаев остеопороз диагностируется лишь в процессе обследования при переломе.
Перелом при остеопорозе – это осложнение, свидетельствующей о значительной деструкции костной ткани. Допустим, человек споткнулся и упал. При здоровой костной ткани перелом при простом падении маловероятен. При остеопорозе любое падение или травма способны привести к перелому. Наиболее уязвимы шейка бедра, кости рук, запястье, позвоночник. Перелом позвонка при остеопорозе возможен просто при поднятии тяжестей или тряской езде.
До тех пор, пока перелома не произошло, проявления остеопороза обычно интерпретируются как симптомы остеохондроза, тем более, что остеохондроз является обычным его спутником. Симптомы эти часто игнорируются, чего делать не следует.
На остеопороз могут указывать:
Боли в спине
Остеопороз может проявляться болями в поясничном или грудном отделе позвоночника при длительной статической нагрузке (например, если приходится сидеть в течение всего рабочего дня).
Судороги
При остеопорозе возможны судороги в ногах по ночам.
Сутулость
При остеопорозе наблюдаются сутулость, уменьшение роста – за счет уменьшения высоты позвонков.
Пародотноз
Следствием остеопороза может быть пародонтоз – невоспалительное поражение пародонта (околозубной ткани).
Профилактика болезни
Профилактика остеопороза начинается с детского возраста. По данным статистики, каждый четвертый школьник имеет показатели плотности костной ткани ниже нормы. Поэтому дети должны ежедневно получать продукты, содержащие кальций.
Пожилым людям рекомендуется употреблять побольше овощей, фруктов, зелени, морепродуктов. Молоко с возрастом плохо усваивается, а животные жиры, содержащиеся в молочных продуктах, могут спровоцировать развитие атеросклероза.
Физическая активность способствует поддержанию в тонусе костной и мышечной тканей. Достаточно три раза в неделю выделять полчаса на силовые упражнения, бег трусцой, танцы, подъемы и спуски по лестнице.
Вовремя обращайтесь за помощью к специалистам, не запускайте заболевания, проходите регулярные обследования.
Учеными доказано, что при профилактическом приеме кальция и витамина D, риск появления остеопороза сводится к минимуму. Правильно подобранная доза не вызывает побочных явлений и улучшает качество костной ткани.
Профилактика остеопороза для женщин после 50-ти заключается в применении гормонозамещающей терапии. Это позволит «моделировать» нормальное, полноценное функционирование яичников, а риск заболеваний, связанных с угасанием естественных процессов в организме, сведется к минимуму. Эндокринолог поможет подобрать средства и рассчитает дозу.
Не стоит забывать о периодической проверке нормальной работы щитовидной железы, если есть предпосылки возникновения остеопороза. Достаточно делать УЗИ и сдать анализы крови (ТТГ, Т4, антитела к тиреопероксидазе). Ежегодно проверяйте содержание ионизированного Са в крови, выявленные отклонения показателей от нормы значительно облегчают назначение лечения.
Физиотерапия
Эффективными в лечении заболеваний опорно-двигательного аппарата являются физиотерапевтические процедуры.
В электротерапию входят такие методики:
- электрофорез;
- фонофорез;
- магнитная терапия;
- ингаляционная терапия;
- КВЧ;
- ультразвук.
Также используются такие методики лечения:
- Чтобы улучшить кровообращение, избавиться от отеков в конечностях, назначается лимфодренажный массаж. Если есть болевой синдром, парез, слабый тонус мышечного аппарата, врач назначает электростимуляцию.
- Лечение светом. Является эффективным методом в составе комплексного лечения болезней опорно-двигательного аппарата.
- Электромагнитное лечение. Помогает в терапии и профилактике болезней, купирует выраженность воспалительного процесса, улучшает процессы метаболизма, снимает посттравматические последствия. Процедура выполняется за счет воздействия попеременных электрических импульсов определенной частоты.
- Лечение с помощью воды. Оно представлено разными видами лечебных душей и ванн. Они оказывают положительное воздействие на костные структуры, суставы и мышечный аппарат. Эффективным является гидромассаж, под его воздействием улучшается отток крови.
- Массаж. Благодаря лечебному массажу можно избавиться от зажимов нервных пучков, бороться с невралгией, выводить застой солей и шлаков из организма. Эта процедура помогает улучшить лимфоток и кровообращение. Нужно проходить минимум один курс в 6 месяцев.
- Озокерит. Помогает уменьшить выраженность воспалительного процесса, избавляет от болезненных ощущений и отеков, выводит шлаки. После пройденного курса результат сохраняется на несколько месяцев.
- Иглоукалывание. Помогает в реабилитации после перенесенной травмы и хирургического вмешательства. Ускоряет регенерацию тканей и восстановление их целостности.
Обязательным этапом в лечении остеопороза является правильно составленное питание. В организм должно поступать необходимое количество кальция и витамина Д. Если нет возможности восполнить суточную потребность этих элементов, врач назначает соответствующие препараты, в составе которых присутствуют эти компоненты. Эти поливитаминные комплексы и препараты кальция нужно будет принимать в течение продолжительного промежутка времени.
Лечебную гимнастику должен показать врач. В каждом конкретном случае подбирается индивидуальная схема лечения. Поэтому самостоятельно не рекомендуется выполнять какие-либо упражнения. Это можно делать только после предварительной консультации врача и работы с реабилитологом.
Методы лечения остеопороза
Лечением остеопороза занимаются врачи-эндокринологи.
Лечение остеопороза требует комплексного подхода. Оно направлено, прежде всего, на:
- замедление или остановку потери минералов из костной ткани;
- увеличение плотности костей;
- предотвращение появления переломов;
- снятие болевого синдрома;
- восстановление физической активности.
Лечение включает в себя:
- прием препаратов, увеличивающих минерализацию костей. В частности, врачи-эндокринологи «Семейного доктора» используют для этого хорошо зарекомендовавший себя препарат «Акласта»;
- обеспечение поступления в организм необходимого количества кальция и витамина D;
- сбалансированную диету;
- умеренные физические нагрузки в соответствии с рекомендациями врача;
- устранение факторов, повышающих риск остеопороза;
- женщинам в климактерическом периоде назначается гормональная заместительная терапия.
Своевременно начатое лечение (особенно при раннем выявлении остеопороза) в значительной степени снижает риск появления переломов. Удается приостановить разрушение костной ткани или даже увеличить плотность и прочность костей.
Также большое значение имеет профилактика заболевания.
Профилактика остеопороза
Прежде всего, следует отказаться от курения и сократить употребление алкоголя
Важно вести активный образ жизни, делать физические упражнения. Однако, если остеопороз уже начался, физическую активность надо согласовать с Вашим лечащим врачом: некоторые упражнения могут повышать риск возникновения переломов
Диета должна содержать необходимое количество кальция и витамина D. Рекомендуются разнообразные молочные продукты, рыба, зелень, капуста, брокколи, орехи. Витамин D содержится в рыбе (в рыбьем жире), в яичных желтках. Также полезно какое-то время находится на солнце, так как витамин D не только получается с пищей, но и вырабатывается под воздействием солнечных лучей.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Почему скелет становится хрупким
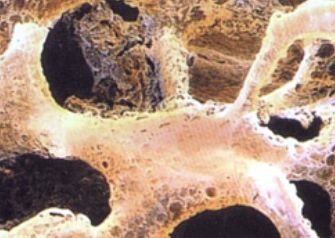
Дословный перевод названия болезни — «дырчатая кость», что с точностью определяет состояние твердых тканей. Из-за скрытого течения врачи называют патологию «безмолвной эпидемией». Распространенными формами являются постменопаузальный и сенильный синдромы. На их долю приходится до 85% диагнозов.
Патологический процесс у женщин активно прогрессирует после снижения количества эстрогена в климактерический период. В возрасте 50+ риск перелома позвонков составляет 16%, шейки бедра — 18%, запястных суставов — 16,0%. Сенильную форму выявляют у лиц старше 65 лет. Она отличается быстрой резорбцией (разрушением) структур в губчатых тканях и кортикальных слоях. Если при менопаузе соотношение заболевания между мужчинами и женщинами в пределах 1: 6, при сенильном синдроме показатели меняются и составляют 1:2.
Основные причины
Главный провоцирующий фактор — истончение твердой обызвествленной ткани, состоящей из остеобластов, остеоцитов и остеокластов. Аномалия возникает из-за:
-
увеличения объема соединительнотканных структур;
-
снижения выработки коллаген I и V типов, неорганических веществ как гликозаминогликаны (углеводсодержащие биополимеры), фосфата кальция;
-
нарушения их соотношений;
-
уменьшения остеобластов — клеток, образующих костный матрикс, возрастающей активности многоядерных крупных остеокластов, которые его разрушают;
-
медленной регенерации клеточных элементов;
-
снижения андрогенного статуса;
-
дефицита витамина Д.
Болезни подвержены люди с гиперпаратиреозом, тиреотоксикозом, ревматоидным артритом. Патология возникает у мужчин и женщин после резекции желудка, с билиарным циррозом печени, миеломной болезнью, рено-паренхиматозными аномалиями.
Что такое остеопения
Это — родственное заболевание, отличающееся меньшей потерей костной массы. У некоторых она развивается в более молодом возрасте. Скорость потери минерала и витамина зависит от факторов, контролирующих ремоделирование твердых структур и кальциевого гомеостаза. У тех, у кого они менее плотные от рождения, изменений в микроархитектонике не происходит. К общим факторам риска развития обеих патологий относят:
-
вредные привычки;
-
длительную обездвиженность;
-
химиотрепию;
-
плохое всасывание минералов при целиакии;
-
длительные приемы определенных лекарств — кортикостероидов (Преднизалона), противосудорожных препаратов (Фенитоина), цитостатиков (Бусульфан), препаратов с алюминием.
Кто лечит остеопороз
Поскольку причины болезни бывают разные, проблемой занимаются профильные врачи:
-
при поражении позвонков терапию назначает вертебролог;
-
нарушение функций ЖКТ корректирует гастроэнтеролог;
-
с болезнями суставов направляют к ревматологу;
-
проблемой у женщин занимается эндокринолог-гинеколог.
 Лечение локтевого сустава
Лечение локтевого сустава
Записаться на лечение
Лечение остеопороза у пожилых женщин
Более молодым женщинам назначают прием эстрогенов или препаратов кальция. Лечение остеопороза у более пожилых женщин включает прием определенных препаратов, в том числе бисфосфонатов.
Женщинам в период менопаузы специалисты назначают гормональную терапию. Для этого применяются таблетки или специальные пластыри. Курс терапии также включает прием гестагенов.
Если прохождение гормонотерапии не представляется возможным, то предотвратить развитие болезни у женщин можно при помощи Ралоксифена. Он действует на костную ткань так же, как и эстрогены. Не способствует развитию злокачественных новообразований молочных желез. Еще одно лекарство, которое поможет сохранить костную массу – Тамоксифен.
Кроме того, назначается прием кальция и витамина D. В качестве мер профилактики прием этих средств способствует накоплению костной массы и сводит к минимуму развитие заболевания.
Диета
Для лечения остеопороза у женщин после 50 лет назначается специальная диета:
- овощи и фрукты для укрепления костей;
- молочная продукция (содержит необходимую норму кальция и витамина D);
- микроэлементы (присутствуют в морской рыбе, в рационе должны присутствовать рыбные консервы из сардин и лосося).
При первых симптомах болезни придется отказаться от:
- еды с высоким содержанием соли;
- алкоголя;
- кофе и чая;
- безалкогольных напитков с кофеином.
ЛФК и гимнастика
Помимо назначения некоторых препаратов при остеопорозе у пожилых женщин, пациентам определяют прохождение комплекса гимнастических упражнений:
- на мышечную массу для увеличения плотности костей;
- с акцентом на опорно-двигательный аппарат для улучшения костной структуры позвоночного столба.
Перед началом занятий необходимо проконсультироваться с врачом для исключения любых осложнений в процессе занятий. При высоком артериальном давлении или лишнем весе специалист ограничит любые виды физические активности.
Лекарственные препараты
Бисфосфонаты – это лекарственные средства, которые по структуре соответствуют элементам человеческого организма. Особенность их состоит в том, что они тормозят активность клеток, которые вызывают вымывание кальция. При переломах специалисты также назначают:
- лекарственные средства с содержанием кальция;
- витамины группы D;
- гормональные препараты с содержанием эстрогенов;
- соли фтора.
Народные методы лечения
При первых симптомах недуга рекомендуется обратиться к специалисту. Использовать народные средства без консультации с врачом не рекомендуется. К народным рецептам допустимо обращаться лишь как к дополнению к основному курсу терапии:
- Яичная скорлупа сушится и измельчается. Принимается по чайной ложке утром и вечером.
- Настой сабельника. Принимается по чайной ложке после еды.
КРОВОТЕЧЕНИЯ В ПЕРИМЕНОПАУЗЕ И ПОСТМЕНОПАУЗЕ
Маточные кровотечения в пери и постменопаузе — кровянистые выделения из половых путей циклического или чаще ациклического характера, возникающие в период пери и постменопаузы.
Маточные кровотечения — одна из ведущих жалоб, с которой обращаются к гинекологу 20-30% женщин. Кровотечения занимают ведущее место среди причин госпитализации женщин в гинекологические стационары, а также служат показанием для 2/3 производимых гистерэктомий и большей части эндоскопических деструктивных хирургических вмешательств. Чрезмерная кровопотеря создаёт опасность возникновения железодефицитной анемии, вызывает боязнь онкологических заболеваний, служит причиной нарушений сексуальной жизни женщины, вызывает личностные нарушения, снижает качество жизни.
Классификация и клиническая картина
|
Маточные кровотечения в пери и постменопаузе могут иметь различный генез, в зависимости от которого условно выделяют 4 основных их вида:
КЛИНИЧЕСКАЯ КАРТИНАКлинически кровотечения могут проявляться:
В пременопаузе чаще возникают менометроррагии, нередко служащие одной из ведущих причин возникновения железодефицитной анемии, в постменопаузе — метроррагии на фоне отсутствия менструаций или применения ЗГТ. |
Методы обследования больных с маточными кровотечениями включают:
- клиникоанамнестическое обследование с оценкой кровопотери;
- анализ характера менограмм;
- определение рХГЧ (в пременопаузе);
- клинический анализ крови (гемоглобин, эритроциты);
- биохимический анализ крови (сывороточное железо, билирубин, печёночные ферменты); •исследование свёртывающей системы крови;
- гормональное обследование (ЛГ, ФСГ, эстрадиол, прогестерон, при подозрении на патологию щитовидной железы — гормоны щитовидной железы, при образованиях в яичниках — СА 125, СА 199);
- трансвагинальное УЗИ органов малого таза;
- соногистерография;
- цветовое допплеровское картирование (по показаниям);
- МРТ органов малого таза (по показаниям);
- мазок на онкоцитологию из шейки матки;
- биопсия эндометрия (при подозрении на патологию эндометрия);
- гистероскопия и раздельное диагностическое выскабливание эндометрия и эндоцервикса (при подозрении на патологию эндометрия);
- морфологическое исследование эндометрия.
Терапия маточных кровотечений зависит от их генеза и интенсивности, направлена на выяснение их причины, остановку кровотечения и профилактику рецидива.