Эверсионная каротидная эндартерэктомия
Содержание:
- Тромбофлебит — опасное осложнение варикоза
- Виды головной боли
- Классификация
- Кому необходим скрининг риска развития атеросклероза
- Что такое тромбоциты, их норма и значение для организма
- Причины
- Клиника
- Лечение
- Как развивается тромбоз
- Тромбофлебит – причины
- Первое — отсутствие точной информации о марке оборудования и годе его выпуска
- Тромбофлебит – диагностика
- Лечение геморроя, осложненного тромбозом
- Тромбы в левых отделах сердца
- Внутренний геморрой
- Как провериться на тромбоз после коронавируса?
- Стадии геморроя:
Тромбофлебит — опасное осложнение варикоза
Медленное движение крови по поверхностным венам, а также повреждения сосудистых стенок (а растяжения нередко к ним приводят) — вот два фактора, которые играют большую роль при формировании тромбофлебита нижних конечностей. Симптомы этого заболевания — это боли в ноге, покраснение, уплотнение по ходу вены. Все это — следствие формирования тромба, кровяного сгустка в просвете сосуда. Нередко тромб может полностью закрывать вену. Опасен и отрыв тромба, так как в этом случае он может закупорить другой сосуд, например, легочную артерию.
Тромбофлебит — это заболевание поверхностных вен, которое чаще всего является осложнением варикоза. Если заболевание возникает само по себе, без предшествующего расширения вен, причиной этого обычно являются нарушения в работе свертывающей системы крови
Симптомы тромбофлебита без варикоза всегда обращают на себя внимание врачей, и эта ситуация требует дополнительных обследований
Еще раз подчеркнем — все описанное относится к поверхностным венам. Если же мы говорим о тромбофлебите глубоких вен нижних конечностей, симптомах и лечении… А можем ли мы говорить об этом заболевании?
Виды головной боли
Согласно классификации ВОЗ, принято различать следующие типы цефалгии:
- Мигрень;
- Головная боль напряжения (ГБН);
- Кластерная головная боль (КГБ);
- Головная боль, вызванная чрезмерным использованием лекарственных средств (ГБЛ).
Мигрень
Мигрень знакома каждому десятому взрослому жителю планеты. Двое из трех больных переносят боль на ногах, хотя качество их жизни и работоспособность значительно снижаются, а вот каждого третьего приступ укладывает в постель.
Для заболевания характерны рецидивирующие приступы (зачастую на протяжении всей жизни), причем эпизоды могут повторяться с периодичностью от раза в год до раза в неделю.
Как правило, впервые с мигренью человек сталкивается в пору полового созревания (хотя приступы мигрени случаются и у детей), а своего «расцвета» недуг достигает, когда больной находится в возрасте 35-45 лет. Женщины страдают этой болезнью в два раза чаще мужчин, что объясняется гормональными причинами.
Мигрень может сопровождаться аурой (слуховые, зрительные и иные ощущения, предшествующие боли), а может начинаться без предварительных признаков.
1
Мануальная терапия
2
Тракционная терапия
3
Неврология
Симптомы мигрени:
- стойкая головная боль (приступ мигрени может длиться от пары часов до нескольких дней), усугубляющаяся при физической активности;
- нетерпимость к шуму, яркому свету (цвету), непереносимость запахов и вибраций;
- пульсирующая, часто односторонняя боль, отдающая в глазницу (это характерная боль при мигрени);
- раздражительность, раскоординированность;
- сонливость при невозможности уснуть из-за боли;
- тошнота, рвота;
- озноб, сердцебиение, потливость, удушье;
- отсутствие аппетита.
Причины мигрени, к сожалению, до сих пор доподлинно не известны. Ученые считают, что во многом в возникновении недуга «виновата» наследственность, а также сосудистые, нейрохимические и нейрогенные факторы.
В поисках средства от мигрени многие больные бессистемно и бесконтрольно принимают различные обезболивающие. Этого не следует делать! Подобрать подходящую тактику лечения мигрени может только обладающий соответствующей квалификацией специалист!
Головная боль напряжения (ГБН)
Это один из самых распространенных типов головной боли. На периодические приступы ГБН (реже 15 дней в месяц) жалуется едва ли не каждый второй житель планеты; хронической ГБН страдают до 3% взрослых людей.
ГБН обычно начинается в пубертатный период и чаще преследует женщин.
Длительность приступа эпизодической ГБН может измеряться как часами, так и днями (реже). Хроническая же ГБН может терзать больного практически непрерывно, отравляя его жизнь и снижая работоспособность.
Головную боль напряжения больные характеризуют как сдавливающую (сжимающую). Иногда эти ощущения затрагивают и шею.
Кластерная головная боль (КГБ)
Достаточно редко встречающаяся разновидность головной боли: фиксируется менее чем у одного человека на тысячу, причем чаще преследует взрослых людей. Недуг может носить эпизодический и хронический характер.
КГБ присущи частые и недолгие, но весьма тяжелые приступы. Обычно боль «базируется» в области глаз и сопряжена с их покраснением, слезотечением и даже опущением век.
Головная боль, вызванная чрезмерным использованием лекарственных средств (ГБЛ).
Это, так называемый, вторичный тип головной боли, который возникает вследствие постоянного и чрезмерного применения препаратов от ГБ первичного типа (т.е., мигрени, ГБН, КГБ).
ГБЛ страдают преимущественно женщины. Распространенность недуга достигает 7% в некоторых группах населения.
Головная боль, вызванная чрезмерным потреблением лекарств, описывается пациентами как стойкая, стискивающая, давящая. Зачастую приступ начинается во сне и продолжается при пробуждении.
Регулярные сильные головные боли любого типа — серьезный повод обратиться к врачу-неврологу.
1
Рентген
2
Головная боль, диагностика
3
МРТ головного мозга
Классификация
Для определения степени тяжести венозной недостаточности существуют российская и международная (СЕАР) классификации заболевания.
Российская систематика
Общепринятая в России классификация включает четыре стадии.
- Нулевая стадия (0). Чёткие симптомы не проявляются, но уже выражены признаки варикозного расширения.
- Первая стадия (I). Начальная степень заболевания. Характеризуется ощущением тяжести и «распирания» в ногах, появляются отёки и варикозные звёздочки, нередки ночные судороги.
- Вторая стадия (II). Усиливается застой крови, над варикозными венами появляется гиперпигментация эпидермиса, участки кожи уплотняются вследствие дегенеративно-дистрофических изменений в подкожной клетчатке.
- Третья стадия (III). Появляются трофические изъязвления со средней степенью экссудативности. Вторичная бактериальная инфекция, отсутствие нормального кровотока, обширность язвы могут стать причиной ампутации конечности.
Международная систематика
В международной практике используется классификация СЕАР. Аббревиатура СЕАР включает названия разделов классификации.
С – клинические симптомы
Оцениваются по шкале от нуля до девяти баллов.
- С0 – признаки болезни отсутствуют.
- С1 – телеангиоэктазии, или «звёздочки» – расширения мелких сосудов кожи.
- С2 – варикозное расширение поверхностных сосудов.
- С3 – отёки лодыжки и голени.
- С4a – гиперпигментация и экзема.
- С4b – липодерматосклероз – дегенеративно-дистрофические изменения в подкожной клетчатке.
- С5 – трофическая язва – дефект кожи, возникающий при нарушении кровоснабжения данного участка.
- С6 – открытая трофическая язва – длительно незаживающая рана, возникшая из-за отторжения мёртвых тканей.
При необходимости добавляют индексы S и A, обозначающие наличие или отсутствие субъективных симптомов: острая боль и тяжесть в ногах, утомляемость, зуд и жжение кожи, «мурашки», ночные судороги.
А – анатомическая локализация
- Аs – поражение поверхностных вен.
- Аp – поражение перфорантных (коммуникантных) вен.
- Аd – поражение глубоких вен.
- Аn – система без изменений.
Р – патофизиологический механизм
- Рr – поражение клапанов – рефлюкс.
- Рo – затруднение или прекращение кровотока – обструкция.
- Рr, o – комбинация рефлюкса и обструкции.
- Рn – отток в норме.
Кому необходим скрининг риска развития атеросклероза
Пройти обследование на риск развития атеросклероза могут все желающие, однако есть категории пациентов, которым этот скрининг рекомендуется особо.
Группы риска развития атеросклероза
Группы риска развития атеросклероза образуются в зависимости от причин его развития. Одни причины относятся к модифицируемым (зависящим от человека), другие — к немодифицируемым.
В первую группу входят пациенты:
- страдающие артериальной гипертонией;
- курящие;
- с ожирением (объём талии у мужчин — 94 см и более, у женщин — 80 см и более), нерационально питающиеся (преимущественно жирной едой);
- с нарушением углеводного обмена (повышение глюкозы натощак, нарушение толерантности к глюкозе, сахарный диабет 2 типа);
- Хроническое заболевание почек со снижением скорости клубочковой фильтрации (менее 60мл/мин).
Во вторую группу входят:
- мужчины старше 40 лет; женщины старше 55 лет;
- женщины с ранним климаксом (до менопаузы их защищают от атеросклероза женские половые гормоны);
- ранние сердечно-сосудистые заболевания (инфаркт миокарда или нестабильная стенокардия) в семье (у мужчин младше 55 лет, у женщин младше 60 лет);
- наследственные заболевания (семейная гиперлипидемия 11А, 11Б, 111 типы).
Что такое тромбоциты, их норма и значение для организма
Тромбоциты – элементы крови, представляющие собой небольшие клетки неправильной, сплюснутой сфероидной формы, выполняющие следующие задачи:
- закрывают собой место кровотечения;
- участвуют в процессе свертывания крови;
- стимулируют регенерацию поврежденных тканей.
В нормальном состоянии эти клетки небольшого размера (2-4 мкм в диаметре). При повреждении сосудов, когда тромбоциты сталкиваются с чем-то отличным от ткани внутренней поверхности сосудов и сердца, происходит их активация. Из сферических клеток появляются выросты (до 10 штук), они сильно увеличиваются в размерах.
Этими выростами клетки присоединяются к другим тканям и закрывают собой место травмы. Появление густой, а потом и полностью засохшей, кровяной корки на содранных коленках – результат работы тромбоцитов. Тот же механизм действует при свертывании крови – только активные тромбоциты в этом случае цепляются друг к другу.
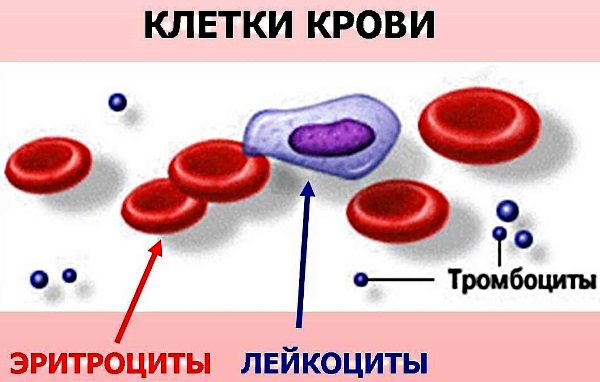
После формирования пробки, закрывающей повреждение, тромбоциты начинают выделять факторы роста, способствующие регенерации – ускоряющие деление и рост новых клеток. Жизненный цикл тромбоцита составляет в среднем 10 суток, после чего печень или легкие уничтожают его.
Причины
Причиной гемартроза колена всегда является повреждение кровеносных сосудов. В результате нарушения их целостности кровь вытекает внутрь сустава и скапливается в количествах, зависящих от калибра разорванных вен и артерий, а также особенностей системы коагуляции крови, качества оказанной первой помощи.
Механическое повреждение сосудов, как правило, обусловлено одним из двух факторов:
-
травма – спортивная, бытовая, профессиональная, криминальная, дорожно-транспортная и любая другая;
-
операция – иногда гемартроз возникает как осложнение артроскопии или открытой операции на суставе.
Существуют внутренние причины, увеличивающие вероятность гемартроза. У некоторых людей даже незначительная травма приводит к сильным кровоизлияниям. В первую очередь факторами риска являются нарушения в системе коагуляции крови. Причиной может быть врожденный дефицит факторов свертывания, приобретенные заболевания (например, цирроз печени), уменьшение количества тромбоцитов в крови (тромбоцитопеническая пурпура, сильное кровотечение в анамнезе, ДВС-синдром).
Основные виды травм, которые чаще всего приводят к гемартрозу:
-
повреждение менисков;
-
разрыв связок колена;
-
повреждение жировых тел;
-
внутрисуставные переломы костей.
К сильному повреждению с кровотечением может привести как прямая (удар в колено), так и непряма (подворот ноги) травма.
Клиника
Первые симптомы практически всегда возникают очень резко. Твёрдые каловые массы во время натуживания имеют шансы повредить геморроидальные узлы, тем самым вызвав их раздражение. Пациент испытывает сильные болезненные ощущения и, в подавляющем большинстве случаев, не может заправить выпавшие узлы назад из-за спазма сфинктера, который пережимает узлы и, тем самым, нарушает в них кровообращение. Геморроидальные узлы отекают, увеличиваются в размерах и становятся тёмно-красными. Боль обычно носит исключительно локальный характер.
Тромбоз геморроидальных узлов также может стать причиной кровотечения. Зачастую кровоточить начинают повреждённым механическим образом внутренние узлы. Они становятся крайне болезненными и твёрдыми на ощупь. В случае наступления третьей стадии тромбоза и некроза узлов, их поверхность начинает кровоточить и покрывается язвами.
В случае если тромбозу подвергаются наружные узлы, они сразу же увеличиваются в размерах. Уплотнение рядом с анусом становится видимым, вызывает резкую боль и разрастается. Кожные покровы отекают, как и слизистая узла и кожа вокруг заднего прохода. В самом начале болезни отёк обычно изолирован, однако потенциально он может захватить всю паховую область.
Если тромбоз доходит до третьей стадии, пальцевое обследование становится невозможным, поскольку причиняет пациенту нестерпимую боль.
Лечение
Современные методы лечения позволяют устранить тромбоз на ранних стадиях за несколько дней. В определённых случаях тромбоз вскрывается, что вызывает сильно кровотечение, однако доставляет больному облегчение. Если болезнь запущена, лечение может затянуться.
Чаще всего прописывают консервативные методы лечения — анальгетики и противовоспалительные препараты, а также гели, мази и кремы противовоспалительного и венотонизирующего действия. Кроме того, назначают лекарства, способствующие укреплению сосудистой стенки и восстанавливающие её тонус.
При неэффективности консервативной терапии, назначается тромбэктомия — тромб удаляется иссечением при помощи радиоволновой хирургии (аппарат Сургитрон), либо электрокоагулятором (аппарат Фотек).
| Эта статья входит в число хороших статей проекта S Class Wiki. |
|
Как развивается тромбоз
Для развития тромбоза критически важно наличие трех факторов: повышенная вязкость крови, застой крови в венах, повреждение стенки вены. На практике вклад этих трех факторов весьма вариабелен, но в конечном итоге тромбоз запускается каскадом реакций, которые ведут к повреждению внутренней стенки вены, выбросу веществ (цитокинов), которые стимулируют активацию лейкоцитов и прилипание их к месту повреждения
Затем в этом месте начинает формироваться тромб. Дальнейшая «судьба» тромба зависит от состояния факторов свертывания пациента и от его система антикоагуляции. В норме эти две системы находятся в равновесии. Если возникает дефицит факторов антикоагуляции, происходит распространение тромбоза. Если наоборт, антикоагулянты плазмы имеют высокую активность, тромб уменьшается в размерах. Дополнительным фактором, усугубляющим распространение тромба в вене, является венозная недостаточность, проявляющаяся варикозом вен.
Тромбофлебит – причины
Образование сгустков крови является основной причиной воспаления вены. Ниже приводится список факторов риска, которые могут привести к образованию тромба.
- Повреждение стенки вены (травмы, операции)
- Изменение скорости кровотока по венам (при варикозной болезни)
- Использование противозачаточных таблеток (если есть предрасположенность)
- Постельный режим в течение длительного периода (малоподвижный образ жизни)
- Диабет (ІІ типа)
- Дефицит витаминов в крови, например, дефицит витамина B-12
- Тромбофилии (наследственные генетические заболевания)
Активное движение способствует циркуляции, которая препятствует слипанию клеток крови.
Первое — отсутствие точной информации о марке оборудования и годе его выпуска
«Есть аппараты китайского и европейского производства. Естественно, последние стоят дороже, в большинстве случаев они рассчитаны на более сложные задачи. В принципе китайская техника тоже имеет право на существование, но, если у вас действительно серьезная проблема, вы уже делали не одно исследование в разных местах и вам надо либо подтвердить, либо опровергнуть диагноз, лучше выбирать европейские аппараты», — говорит Олег Серебрянский.
Второй немаловажный фактор — срок службы оборудования. Стоит ли говорить о том, что если вам предлагают пройти диагностику на аппарате, который был выпущен еще в девяностых годах прошлого века, прошел уже третью или четвертую реновацию, то, скорее всего, исследование будет неточным, хотя бы потому, что с тех времен технологии шагнули далеко вперед, отмечает эксперт.
Также не стоит пытаться сэкономить на процедуре, отмечает специалист. «Некоторые клиники предлагают пройти исследование по удивительно низкой цене, мотивируя это различными акциями и скидками, на самом деле скидок на диагностику на хорошем оборудовании быть не может, потому что себестоимость и обслуживание обходятся дорого. Поэтому не стоит проходить КТ и МРТ по акциям, купонам и т. д. Скорее всего, то, что вам предложат за полцены, — формальное обследование на списанном оборудовании, которое удалось восстановить», — объясняет Серебрянский.
Тромбофлебит – диагностика
Диагностируется заболевание на основании обследования и дополнительных методов: ангиографии, УЗИ, флебографии, флебосцинтиграфии.
Заподозрить острый тромбофлебит может любой врач при визуальном осмотре, когда увидит плотные, болезненные узлы, кожа над которыми имеет багрово-красный оттенок. Однако основным методом диагностики может быть только ультразвуковое исследование вен нижних конечностей. При этом врач может увидеть в просвете вены тромботические массы, а также определить уровень тромбоза, его характер (опасен он или нет)!
УЗИ при остром тромбофлебите — главное в диагностике!
На основании ультразвуковой картины, доктор решает о применении того или иного вида лечения тромбоза поверхностных вен.
Лечение геморроя, осложненного тромбозом
Консервативная терапия – временная мера, позволяющая устранить симптомы. Она применяется в нашей клинике, в случае если пациент не может выполнить операцию (например, предстоит вылет на самолете).
Гораздо более эффективный метод – операция по дезартеризации геморроидальных узлов на аппарате A.M.I. HAL-Doppler II. Дезартеризация комбинируется с иссечением тромбированного узла.
Почему стоит выполнить операцию по дезартеризации в «МедикСити»?
- Мы выбираем операцию как наиболее эффективный способ решения проблемы. Вы забудете о геморрое!
- После проведения операции на ранних стадиях (1 и 2 стадии) риск рецидивов равен нулю. На более поздних стадиях (2 и 3 стадии) — не более 1,5%.
- Выполняется без боли, под внутривенной седацией (медикаментозный сон) и местной анестезией;
- Максимально щадящая, малотравматичная;
- Выполняется амбулаторно, за 1 день, не требует госпитализации. В тот же день вы можете вернуться домой.
О технике дезартеризации геморроидальных узлов под ультразвуковым контролем в программе «Врачи» (ТВЦ) рассказывает Рустам Абдуллаев, врач-хирург, проктолог «МедикСити».
Пациент в течение месяца должен соблюдать рекомендации врача-проктолога:
- не посещать бани и сауны (3 недели);
- исключить алкоголь (1 месяц);
- не поднимать тяжести от 10-12 кг (1 месяц);
- сохранять половой покой (это необходимо в большинстве случаев);
- исключить острую и сильно соленую пищу.
Также необходимо придерживаться диеты! Врач-колопроктолог даст вам памятку, в которой все будет подробно расписано.
Записывайтесь на операцию! Вас подробно проконсультируют по телефону +7 (495) 604-12-12 и на консультации.
Материал подготовлен при участии специалиста:
Тромбы в левых отделах сердца
Чаще всего тромбы в левых полостях сердца встречаются на фоне трех заболеваний.
В зоне риска находятся люди:
- со стенозом митрального клапана;
- с мерцательной аритмией (фибрилляцией предсердий):
- с постинфарктной аневризмой левого желудочка.
Тромбы в левых отделах сердца – риск возникновения артериальных тромбоэмболий, ишемических атак или инфарктов мозга! При локализации тромбов в левых полостях сердца также могут поражаться артерии почек, верхних и нижних конечностей, артерии кишечника.
Инфаркты и инсульты
Если тромб отрывается, он может распространиться с током крови и закрыть просвет сосуда! При перекрытии сосуда нарушается кровообращение, что приводит к кислородному голоданию и некрозу тканей. Это может вызвать такие осложнения, как инфаркт миокарда, ТЭЛА и даже смерть.
При наличии открытого овального окна в межсердечной перегородке тромбы из вен нижних конечностей, таза могут переместиться из правого предсердия в левое и далее с током крови попасть в мозг. В результате также наступает инсульт.
Тромбы, образующиеся при аневризме сердца
После перенесенного инфаркта в левом желудочке могут образоваться пристеночные тромбы. Их видят специалисты с помощью эхокардиографии. Это основной вид диагностики для обнаружения тромбов в полостях сердца. В случае их обнаружения специалист может назначить антикоагулянты (при отсутствии противопоказаний).
Тромбы, образующиеся при стенозе митрального клапана
Бывает особая разновидность — шаровидный тромб в левом предсердии. Такой тромб образуется при стенозе митрального клапана, при котором нарушается отток из левого предсердия в левый желудочек.
При мерцательной аритмии тромбы обычно локализуются в ушках левых предсердий. Ушко представляет собой выпячивание предсердия (оно похоже на мешочек). Тромбы ушка левого предсердия можно выявить чаще всего только при чреспищеводной Эхо-КГ. С помощью эхокардиографии их обнаружить очень трудно.
Внутренний геморрой
При внутреннем геморрое у больного появляются геморроидальные узлы, которые визуально практически незаметны. Они расположены под слизистой оболочкой прямой кишки (т.е. внутри анального канала в месте его перехода в прямую кишку) вследствие выпячивания стенок кровеносных сосудов. Обычно внутренние геморроидальные узлы безболезненны.
Признаки геморроя данного типа на начальной стадии — это небольшие кровяные выделения, которые можно обнаружить на туалетной бумаге после дефекации.
При этой форме заболевания тоже может возникать геморроидальный тромбоз.
1
A.M.I. HAL-Doppler II — аппарат для лечения геморроя
2
A.M.I. HAL-Doppler II — аппарат для лечения геморроя
3
Аппарат для проведения аноскопии
Для внутреннего геморроя характерны следующие признаки:
- выделение крови после дефекации;
- боль во время и (или) после дефекации;
- чувство неполного опорожнения кишечника;
- выпадение геморроидальных узлов;
- появление объемных образований;
- чувство дискомфорта и зуд в области ануса и т.д.
Геморроидальный тромбоз, выпадающие геморроидальные узлы – симптомы запущенного геморроя. Не доводите ситуацию до осложнений, не занимайтесь самолечением! Если появился хоть один из симптомов проктологического заболевания, срочно обратитесь к врачу-колопроктологу! На ранних стадиях геморрой лечится за 1 день с помощью малоинвазивных методик.
Как провериться на тромбоз после коронавируса?
Выписанные из больницы пациенты продолжают принимать кроверазжижающие препараты, чтобы уменьшить риск формирования сгустков крови.
А что насчёт людей с лёгкой формой COVID-19?
Им редко выписывают антикоагулянты. В основном доктора назначают лекарства представителям группы риска по тромбозу. То есть пациентам с ожирением, травмами сосудов и ограниченной подвижностью.
Как проверить тромбоз при коронавирусе?
К сожалению, когда человек не нуждается в госпитализации, у него сложно выявить необходимость в лекарствах. В такой ситуации доктора советуют следить за признаками заболевания
Если они появятся, то важно сразу обратиться за помощью. У многих тромбы просто растворяются в крови, и выздоровление наступает незаметно для больного
Подведём небольшой итог.
Тромбоз стал распространённой проблемой среди госпитализированных пациентов с коронавирусом. Он поражает свыше половины людей с тяжёлой формой COVID-19.
Против сгустков крови используются антикоагулянты.
Они уменьшают опасность густой крови. Однако врачи ещё не выяснили, какие препараты и в каких дозах лучше всего принимать для предотвращения эмболии лёгких и других осложнений тромбоза. Так что применять кроверазжижающие средства для самолечения опасно.
Стадии геморроя:
- 1-я стадия определяется выделением крови из заднего прохода без выпадения геморроидальных узлов;
- 2-я стадия характеризуется выпадением геморроидальных узлов с самостоятельным вправлением в анальный канал (с кровотечением или без);
- 3-я стадия характеризуется периодическим выпадением узлов с необходимостью их ручного вправления в анальный канал (с кровотечением или без него);
- 4-я стадия характеризуется постоянным выпадением геморроидальных узлов вместе со слизистой оболочкой прямой кишки и невозможностью вправления в анальный канал (с кровотечением или без него).
| Стадии | Симптомы | Клиника | |
|
1-я стадия |
Кровотечения, дискомфорт |
Геморроидальные узлы не выпадают из анального канала. Сосудистый рисунок слизистой оболочки усилен. |
|
|
2-я стадия |
Кровотечения, выпадение узлов, зуд, слизистые выделения |
Узлы выпадают, но самостоятельно вправляются в анальный канал. |
|
|
3-я стадия |
Кровотечения, выпадение узлов, анальный зуд, слизистые выделения |
Выпадение геморроидальных узлов требует ручного пособия для их вправления в анальный канал. |
|
|
4-я стадия |
Кровотечения, постоянное выпадение узлов, зуд, дискомфорт, недержание сфинктера, болевой синдром |
Постоянное выпадение и невозможность вправления геморроидальных узлов в |
Возникает логичный вопрос, с какой целью разработана классификация геморроя? Ответ прост: для того, чтобы определить дальнейшую тактику лечения.
Сегодня в медицинской практике широко распространены малоинвазивные методы лечения геморроя, применяемые как в амбулаторных условиях, так и в стационаре. К ним относятся инфракрасная фотокоагуляция, склеротерапия, лигирование геморроидальных узлов латексными кольцами, перевязка геморроидальных сосудов под контролем ультразвуковой допплерометрии и другие. Применение малоинвазивных методов в амбулаторных условиях способствует успешному лечению большинства больных геморроем.
На поздних стадиях заболевания выполняется операция (геморроидэктомия), направленная на радикальное удаление трех основных коллекторов кавернозной ткани, являющихся основой геморроидальных узлов.