Анализ мокроты
Содержание:
- К сведению:
- Виды анализов мокроты
- Основные параметры, входящие в состав общеклинического анализа мокроты. Клиническая значимость исследуемых праметров
- Сбор мокроты на атипичные клетки
- Памятка пациенту по сбору мочи
- Виды мокроты
- Трактовка результатов
- Общая характеристика анализа мокроты
- Виды анализов мокроты
- Как сдать мокроту на анализ
- При каких патологиях назначается?
К сведению:
Микобактерия – это живой организм с набором разнообразных и совершенных адаптационных механизмов, чутко реагирующих на изменения окружающей среды. Повреждающему внешнему воздействию противостоят средства защиты, приводящие к возникновению биологически трансформированного варианта возбудителя, выявление которого требует новых методов.
Диагностическую чувствительность этого метода можно повысить, если исследовать несколько образцов мокроты от одного пациента. Отрицательный результат бактериоскопического исследования не исключает диагноза туберкулёза, поскольку мокрота некоторых пациентов содержит меньше микобактерий, чем можно выявить с помощью микроскопии. Плохая подготовка мазков мокроты также может быть причиной отрицательного результата бактериоскопического исследования.
Телефон: 8 (495) 648-62-44
Виды анализов мокроты
Есть несколько типов диагностики, которые осуществляют проверку мокроты на наличие разных вирусов.
Общий анализ

За сутки в легких выделяется не больше 100 мл мокроты. Слизь должна выглядеть бесцветной, а также не допускается присутствия запаха. Когда в результате лабораторного анализа обнаруживаются возбудители палочки Кохи, то нужно сдавать мокроту на болезнь туберкулез, чтобы понять клиническую картину развития недуга.
Недостаток общего исследования — это длительность времени ожидания результатов. Также необходимо сдать мочу на туберкулезное тестирование.
Бактериологическое исследование
При бактериоскопической диагностике мазок для проведения исследования окрашивают специальным раствором. Изменение цвета материала свидетельствует о положительной реакции на микробактерии туберкулеза.
Степень развития инфильтративной инфекции определяется по подсчету количества содержания в слизи микроорганизмов. Бактериологическое исследование помогает выявить возбудителя инфекции, а бакпосев определяет его чувствительность. На этом основывается курс медикаментозной противотуберкулезной терапии.
Микроскопическое исследование

Микробиологическое тестирование во фтизиатрии необходимо для выявления характера болезни. Проверяется количество нейтрофилов. К примеру, когда их число достигает 25, то расшифровать это можно, как простуду, или любую вирусную инфекцию.
Когда лаборант обнаруживает, что слизь имеет эластичные волокна, то это указывает на наличие раковых клеток в организме. Так как происходит осуществление разрушения легочных тканей.
Макроскопическое исследование
Изучение мокроты с помощью данного метода выявляет цвет, консистенцию и запах. Окрас секрета влияет на выявление заболевания. Также позволяет увидеть атипические клетки. А структура биоматериала указывает на стадию развития недомогания.
Когда слизь вязкая или немного студенистая, то это начальная стадия недуга. А сильно жидкая или слаботягучая форма — это тяжелый вид болезни. Выявление запаха характеризуется такими названиями патологий, как гангрена, гнойное воспаление мягких тканей, бронхоэктазы.
Основные параметры, входящие в состав общеклинического анализа мокроты. Клиническая значимость исследуемых праметров
Обычно в перечень исследуемых параметров входят: количество, выделяемое за сутки; запах; цвет; консистенция; вязкость; химические параметры — белок, рН, билирубин; микроскопическое исследование — клеточный состав, волокна, нити фибрина, кристаллы, спирали, простейшие, яйца гельминтов, атипичные клетки (клетки новообразований).
При выявлении атипичных клеток необходимо проводить более детальное цитологическое исследование мокроты (см. «Цитологическое обследование мокроты»). При подозрении на туберкулез проводят специальное обследование мокроты с окраской по Цилю-Нильсену (см. «Анализ мокроты на микобактерии туберкулеза»).
При подозрении на инфекционный процесс проводят бактериологическое исследование (см. «Посев мокроты с определением чувствительности к антибиотикам»).
- Количество — при развитии патологического процесса количество мокроты варьирует от нескольких миллилитров до 1 литра и более. Небольшое количество мокроты выделяется при бронхитах, пневмониях, бронхиальной астме. Значительные количества отходят при наличии гнойных очагов (абсцесс), туберкулезе.
- Запах — обычно мокрота запаха не имеет. Гнилостных запах появляется при нарушении оттока мокроты, развитии инфекционного или опухолевого процесса: абсцесс, гангрена легкого, рак легкого, наличие бронхоэктазов.
- Цвет — обусловлен наличием различных компонентов. Кровь придает красноватый оттенок (или прожилки крови), характерный при раке легкого, туберкулезе, абсцессе, синдроме Гудпасчера. Ржавый цвет обусловлен распадом эритроцитов при крупозной пневмонии. Зеленоватая или желтоватая — при гнойных процессах. Большие скопления эозинофилов при бронхиальной астме могут придать ярко-желтый цвет. Мокрота серого цвета наблюдается из-за наличия угольной пыли при антракозе.
- Консистенция — зависит от наличия различных элементов, слизи и подразделяется на жидкую, вязкую и густую.
- Химический состав — в норме мокрота обычно имеет щелочную реакцию, после разложения мокрота приобретает кислую реакцию. Наличие повышенного содержания белка характерно для туберкулеза и для отека легкого. Билирубин обнаруживается при пневмонии.
- Клеточный состав: Лейкоциты — признак воспалительного процесса. Неизмененные эритроциты — признак нарушения целостности сосудов (инфаркт легкого). Эозинофилы — характерны при бронхиальной астме, аллергическом альвеолите, при наличии глистной инвазии в легких. Альвеолярные макрофаги — обнаруживаются при пневмониях, силикозах. Пробки Дитриха (состоят из детрита, бактерий, капелек жира) — обнаруживаются в гнойной мокроте при бронхоэктатической болезни и абсцессе легкого. Спирали Куршмана — наиболее характерны при бронхиальной астме и новообразованиях легких. Кристаллы Шарко-Лейдена — имеют белковое происхождение и являются следствием распада эозинофилов, появляются, как правило, при бронхиальной астме и глистной инвазии легких. Эластические волокна — признак распада легочной ткани (гангрена, рак, абсцесс, туберккулез, эхинококкоз).
- Мицелий грибов — признак грибкового поражения дыхательных путей (кандидоз, аспергиллез).
- Личинки паразитов — аскарида (Ascaris lumbricoides), кишечная угрица (Strongyloides stercoralis), яйца легочного сосальщика (Paragonimus westermani), эхинококк (Echinococcus granulosis).
- Атипичные клетки (клетки новообразований) — обнаруживаются при наличии опухолевого процесса в бронхах и ткани легкого. В случае обнаружения атипичных клеток необходимо провести детальное цитологическое исследование и провести инструментальные метод диагностики — рентгенография, компьютерная рентгеновская томография (КТ), бронхоскопия.
Сбор мокроты на атипичные клетки
Атипичными или опухолевыми клетками называют клетки с нормальной структурой, но характеризующиеся полиморфизмом (имеющие отличия по морфологическим качествам) по отношению к аналогичным клеткам.
Наличие их в мокроте свидетельствует о злокачественном процессе в дыхательных путях, чаще патологическим изменениям подвергаются клетки плоского или цилиндрического эпителия при железистом раке или адено-карциноме.
Эту особенность клеток называют клеточным атипизмом.
Нередко возникают трудности с установлением тканевой принадлежности опухолевых клеток — они теряют межклеточные соединения и легко отрываются от ткани.
Отделившиеся атипичные клетки пациент выкашливает вместе с мокротой. В секрете можно обнаружить показатели наличия злокачественной опухоли — эритроциты, комплексы патологических клеток, располагающиеся на волокнистой основе, лейкоциты.
Внимание!
Контейнеры поставляются как в стерильном, так и в нестерильном варианте, а также могут быть как в индивидуальной, так и в групповой упаковке. При длительной транспортировке и хранении биоматериалов следует использовать только стерильные контейнеры – это позволит замедлить бактериальный рост
При длительной транспортировке и хранении биоматериалов следует использовать только стерильные контейнеры – это позволит замедлить бактериальный рост.
Подготовка к анализам на сдачу на атипичные клетки
Мокроту собирают утром, до завтрака, пациенту нужно заранее подготовить специальный контейнер, затем:
- Почистить зубы и прополоснуть полость рта и глотку кипяченой водой.
- Сделать глубокий вдох и откашляться.
- Сплюнуть секрет в емкость, плотно закрыть крышкой и доставить в лечебное учреждение.
Видео: Сбор мокроты на общий анализ, алгоритм
- Как правильно сдать анализ мокроты на туберкулез
- Что значит — общий анализ мокроты
Памятка пациенту по сбору мочи
А) Памятка для пациента (при назначении общеклинического исследования мочи)
Цель исследования — объективно оценить Ваше состояние.
Для получения достоверных результатов Вам необходимо подготовить себя к этому исследованию: воздержаться от физических нагрузок, приема алкоголя, лечь спать накануне в обычное для Вас время. Вы должны собрать первую утреннюю порцию мочи. Поэтому утром после подъема Вы должны получить у медицинской сестры отделения емкость для сбора мочи. Убедитесь, что на емкости для мочи указаны Ваши данные: фамилия, инициалы, отделение, палата. Перед сбором мочи Вам необходимо провести тщательный туалет наружных половых органов, промыв их под душем с мылом, чтобы в мочу не попали выделения из них. Женщинам не рекомендуется сдавать анализ мочи во время менструации. После этой подготовки Вы идете в туалет и собираете примерно 250 мл утренней мочи в контейнер. Для правильного проведения исследования при первом утреннем мочеиспускании небольшое количество мочи (первые 1 — 2 секунды) выпустить в унитаз, а затем, не прерывая мочеиспускания, подставить контейнер для сбора мочи. Завинчиваете емкость крышкой и доставляете мочу на место, указанное постовой медицинской сестрой отделения.
Очень важно, чтобы Вы точно следовали указанным рекомендациям, так как только в этом случае будут получены достоверные результаты
Памятка для пациента (при назначении исследования мочи по Зимницкому)
Исследование мочи по Зимницкому назначено Вашим врачом. Цель исследования — объективно оценить Ваше состояние. Для получения достоверных результатов Вам необходимо подготовить себя к этому исследованию:
Во время сбора мочи соблюдается обычный водно-питьевой режим и характер питания. Не допускается избыточное потребление жидкости! Обязательно учитывается количество потреблённой жидкости: вода, чай, кофе, первые блюда, а также внутривенные инфузии. В день исследования необходимо исключить прием мочегонных средств (диуретиков).
Процедура сбора мочи
Мочу для анализа по Зимницкому собирают в течение суток (24 часа). От момента пробуждения до 09:00. Вы должны помочится в унитаз (в 09:00 необходимо полностью опорожнить мочевой пузырь!).
Затем, начиная с 09:00, собирается 8 порций мочи:
1-я порция — собирается вся моча с 09:00 до 12:002-я порция — собирается вся моча с 12:00 до 15:003-я порция — собирается вся моча с 15:00 до 18:004-я порция — собирается вся моча с 18:00 до 21:005-я порция — собирается вся моча с 21:00 до 24:006-я порция — собирается вся моча с 24:00 до 03:007-я порция — собирается вся моча с 03:00 до 06:008-я порция — собирается вся моча с 06:00 до 09:00
Очень важно, чтобы Вы точно следовали указанным рекомендациям, так как только в этом случае будут получены достоверные результаты исследования мочи
Памятка для пациента (при назначении исследования суточной мочи)
Исследование суточной мочи назначено Вашим врачом. Цель исследования — объективно оценить Ваше состояние. Для получения достоверных результатов Вам необходимо подготовить себя к этому исследованию: суточная моча собирается в течение 24 часов на обычном питьевом режиме. В день сбора мочи следует избегать физических нагрузок (они могут вызвать появление белка в моче), сбор мочи не должен проводиться при наличии инфекционного заболевания с повышенной температурой тела. . В день исследования необходимо исключить прием мочегонных средств (диуретиков).
Утром в 6 — 8 часов Вы освобождаете мочевой пузырь (эта порция мочи выливается), а затем в течение суток собираете всю мочу в чистый широкогорлый сосуд с плотно закрывающейся крышкой, емкостью не менее 2 литров.
При этом емкость с мочой необходимо сохранять в течение всего времени в прохладном месте (оптимально — в холодильнике на нижней полке — при 4 — 8 С), не допуская ее замерзания.
Последняя порция берется точно в то же время, когда накануне был начат сбор (время начала и конца сбора отмечают).
Очень важно, чтобы Вы точно следовали указанным рекомендациям, так как только в этом случае будут получены достоверные результаты исследования мочи
Виды мокроты
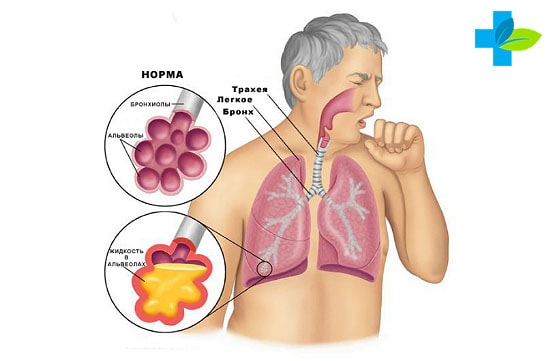
Выделения, образующие в дыхательной системе имеют разную консистенцию. Мокрота может быть жидковатой, вязкой, густоватой. Состояние ее напрямую зависит от количества слизистого вещества. При пневмонии она становится вязкой, а вирус делает ее жидкой. Цвет и структура изменяются из-за болезни.
Типы мокроты в зависимости от недомогания:
- белая — легкие поражены грибком, при этом появляются и гнойные вкрапления;
- коричневая с желтоватым оттенком — это абсцесс, сопровождаемый сгустками крови;
- красная — инфаркт легких;
- прозрачная — астма, у больного наблюдается хрип. Он может вызвать кашель, имеющий сухую форму;
- зеленая — вирусная инфекция, это бронхит, пневмония, грипп;
- кровянистая — онкология.
Бронхами и легкими выделяется прозрачная мокрота, а свой оттенок она видоизменяет из-за появления примесей.
Трактовка результатов
У здорового человека бронхиальный секрет проглатывается, так как его значение незначительно. Если пациент может выплюнуть мокроту, значит ее количество увеличено. Это свидетельствует о заболевании системы органов дыхания.
Рассмотрим, какие результаты может показать исследование мокроты:
- Вирусное заболевание — секрет прозрачный, вязкий. Такое отделяемое характерно для острого воспалительного процесса.
- Примесь крови — самый опасный симптом, характеризующий серьезную патологию: туберкулез, рак, системное поражение соединительной ткани. Иногда небольшие прожилки крови возникают при очень сильном, сухом кашле (коклюш, трахеит при гриппе).
- Аллергическая мокрота имеет вязкую консистенцию и янтарный оттенок.
- Гнойная мокрота характеризует обычно бактериальную инфекцию. Отделяемое мутное, желто-зеленого цвета, иногда беловатая. Такой симптом встречается при многих заболеваниях — бронхит, пневмония, синусит, абсцесс легкого и другие.
- Серозная мокрота характерна для отека легких. В ней повышено количество жидкой составляющей.
- Если в секрете обнаруживаются лейкоциты в количестве превышающем 25 тысяч в поле зрения, это говорит о воспалении, чаще всего бактериальной природы.
- При микроскопическом исследовании можно обнаружить большое количество эозинофилов. Тогда сразу предполагают глистную инвазию, при которой тоже часто встречается кашель, или аллергическую реакцию.
- Специфические признаки бронхиальной астмы — спирали Куршмана и кристаллы Шарко – Лейдена. Первые представляют собой «слепки» мелких бронхов, состоящие из вязкого секрета. Кристаллы образуются из секрета эозинофилов и в виде продолговатых пирамид выделяются с мокротой.
- Эластические волокна. Их обнаружение всегда настораживает, так как случается при разрушении ткани легкого (туберкулез, опухоль, абсцедирующая пневмония).
Таблица трактовки результатов микроскопического исследования мокроты
| Клетки | Результат |
| Плоский — обычно свидетельствует о неправильно собранном материале, когда в мокроту попала слюна. Обнаружение цилиндрического эпителия говорит о бронхите, бронхиальной астме или раке легкого. | |
| Альвеолярные макрофаги | Результат долгого пребывания в пыльном помещении. Иногда вместе с ними выявляется гемосидерин — продукт распада гемоглобина (это признак митрального стеноза, инфаркта легкого, застоя) |
| Лейкоциты | Если из них преобладают эозинофилы — бронхиальная астма, пневмония, туберкулез Если лимфоциты — туберкулез, коклюш |
| Эритроциты | Признак нарушения целостности легочной ткани — деструктивные формы туберкулеза. опухоль |
| Опухолевые клетки | Обнаружение атипичных клеток имеет значение только при большом их скоплении. Если присутствуют единичные — исследование повторяют |
| Волокна эластические | Распад ткани легкого при туберкулезе, опухоли, абсцессе |
Особенность анализа мокроты при бронхите
Бронхит — заболевание дыхательных путей, которое обычно осложняет течение вирусной инфекции.
Воспаление слизистой оболочки бронхов вызывается бактериями, вирусами или аллергической реакцией
Лечение бронхита сильно отличается в зависимости от причины, поэтому исследование мокроты важно для постановки правильного диагноза
Результаты могут следующими:
- Вирусный бронхит — мокрота слизистая, без примесей.
- Бактериальный бронхит, подозрение на пневмонию — появление в слизистом отделяемом гнойных примесей.
- Бронхоэктазы, хронический бронхит стафилококковой природы — полностью гнойное отделяемое.
- Аллергический бронхит — небольшое количество прозрачного секрета, в котором при микроскопическом исследовании определяется большое количество эозинофилов.
При отстаивании мутной мокроты она обычно разделяется на два слоя, что свидетельствует о гнойном характере воспаления. Если жидкость расслоилась на три слоя, это говорит о наличии гнилостного процесса (признак начинающейся гангрены легкого).
Самостоятельно делать выводы о наличии заболевания только по результатам исследования мокроты не стоит. Это лучше доверить врачу, который сравнивает их с клиническими проявлениями и только после этого ставит окончательный диагноз.
Post Views: 3 501
Анализ мокроты – это лабораторное исследование, в ходе которого выявляется характер патологического процесса, который происходит в дыхательных органах. Мокрота может быть неоднородна по своему составу, в ней нередко присутствует гной, кровь и иные включения. С помощью анализа выявляется также тип возбудителя, который спровоцировал болезнь и его чувствительность к антибактериальным средствам
Чтобы результаты были точными, очень важно правильно собирать мокроту
Общая характеристика анализа мокроты
Исследование отделяемого, полученного из бронхов проводят в несколько этапов.
Клинический анализ
Это визуальное исследование мокроты. Врач-лаборант описывает следующие характеристики:
- Общее количество — при патологическом процессе увеличивается пропорционально тяжести.
- Цвет.
- Запах.
- Наличие примеси. Невооруженным глазом можно увидеть прожилки крови, гной.
С помощью клинического анализа быстро определяют насколько серьезный патологический процесс развивается в дыхательных путях.
Бактериологический анализ
Специальное исследование, позволяющее дифференцировать различные виды инфекционных агентов. Его назначают при косвенных признаках бактериального воспаления — наличие гноя при визуальном осмотре, которое подтверждается большим количеством лейкоцитов при микроскопии.
Дополнительно определяется чувствительность микроорганизмов к антибиотикам, что значительно облегчает лечение заболевания.
Виды анализов мокроты
Есть несколько типов диагностики, которые осуществляют проверку мокроты на наличие разных вирусов.
Общий анализ
За сутки в легких выделяется не больше 100 мл мокроты. Слизь должна выглядеть бесцветной, а также не допускается присутствия запаха. Когда в результате лабораторного анализа обнаруживаются возбудители палочки Кохи, то нужно сдавать мокроту на болезнь туберкулез, чтобы понять клиническую картину развития недуга.
Недостаток общего исследования — это длительность времени ожидания результатов. Также необходимо сдать мочу на туберкулезное тестирование.
Бактериологическое исследование
При бактериоскопической диагностике мазок для проведения исследования окрашивают специальным раствором. Изменение цвета материала свидетельствует о положительной реакции на микробактерии туберкулеза.
Степень развития инфильтративной инфекции определяется по подсчету количества содержания в слизи микроорганизмов. Бактериологическое исследование помогает выявить возбудителя инфекции, а бакпосев определяет его чувствительность. На этом основывается курс медикаментозной противотуберкулезной терапии.
Микроскопическое исследование
Микробиологическое тестирование во фтизиатрии необходимо для выявления характера болезни. Проверяется количество нейтрофилов. К примеру, когда их число достигает 25, то расшифровать это можно, как простуду, или любую вирусную инфекцию.
Когда лаборант обнаруживает, что слизь имеет эластичные волокна, то это указывает на наличие раковых клеток в организме. Так как происходит осуществление разрушения легочных тканей.
Макроскопическое исследование
Изучение мокроты с помощью данного метода выявляет цвет, консистенцию и запах. Окрас секрета влияет на выявление заболевания. Также позволяет увидеть атипические клетки. А структура биоматериала указывает на стадию развития недомогания.
Когда слизь вязкая или немного студенистая, то это начальная стадия недуга. А сильно жидкая или слаботягучая форма — это тяжелый вид болезни. Выявление запаха характеризуется такими названиями патологий, как гангрена, гнойное воспаление мягких тканей, бронхоэктазы.
Как сдать мокроту на анализ
Перед тем, как сдавать мокроту на анализ, ее необходимо собрать в домашних или амбулаторных условиях. Пациенту выдают стерильную баночку, которую следует открывать непосредственно перед процедурой. Лучше всего собирать секрет с утра, поскольку в это время суток он является самым свежим. Мокроту для исследования нужно постепенно выкашливать, но, ни в коем случае, не отхаркивать. Чтобы улучшить выделение слизи, врачи рекомендуют:
Сделать 3 медленных вдоха и выдоха, задерживая дыхание между ними на 5 секунд. Откашляться и сплюнуть накопившуюся мокроту в баночку для анализов. Убедиться, что слюна из ротовой полости не попала в емкость. Повторять вышеуказанные действия до тех пор, пока уровень секрета не достигнет отметки 5 мл. В случае неудачи, можно подышать паром над кастрюлей с горячей водой для ускорения процесса отхаркивания.
Как только сбор мокроты завершен, баночку следует отвезти в лабораторию для проведения анализа
Важно, чтобы секрет был свежим (не более 2 часов), поскольку в человеческой слизи очень быстро начинают размножаться сапрофиты. Данные микроорганизмы мешают правильной постановке диагноза, поэтому все время от сбора до транспортировки емкость со слизью необходимо хранить в холодильнике
Как сдать мокроту на туберкулез
Длительный кашель, который не прекращается на протяжении трех недель, считается показанием для исследования мокроты. Подозрение на туберкулез – серьезный диагноз, поэтому патогенную слизь собирают только под присмотром врача. Данный процесс может происходить в стационарных или амбулаторных условиях. Сдавать мокроту при подозрении на туберкулез приходится 3 раза.
Первый сбор проходит рано утром, второй – по прошествии 4 часов, а последний – на следующий день. Если пациент по какой-то причине не может самостоятельно прийти в больницу для сдачи анализов, к нему домой наведывается медсестра и доставляет полученный секрет в лабораторию. При обнаружении бактерий Коха (микробактерий туберкулеза) врачи ставят диагноз – открытая форма туберкулеза.
При каких патологиях назначается?
Применение пертуссина
| Название заболевания | Механизм лечебного действия | Дозировка препарата |
| Острый и хронический бронхит | Воздействует на мукополисахариды, входящие в состав мокроты, упрощает их химическую структуру и уменьшает таким образом вязкость самой слизи. Под влиянием препарата слизистые клетки бронхиальных желез производят большее количество секрета с меньшей вязкостью. Помимо этого, препарат стимулирует активность мерцательного эпителия дыхательных путей, удаляющего избыток мокроты с пылью и микроорганизмами, осевшими на ней. Увлажнение дыхательных путей приводит к рефлекторному снижению частоты и болезненности кашля. | Принимается в виде сиропов начиная с возраста трех лет. До трех лет рекомендуется применение раствора для приема внутрь или подходящих аналогов. Курс лечения зависит от тяжести отдельно взятого заболевания. Тем не менее, в среднем препарат употребляется в течение 10 – 14 дней. Прием препарата осуществляется после еды во избежание потери аппетита. Концентрация действующего вещества во всех производимых сиропах и растворах практически неизменна, поэтому дозировка препарата осуществляется в ложках различного размера для простоты использования в домашних условиях. Взрослым препарат показан 3 раза в сутки по одной столовой ложке (15 мл). Детям старше 12 лет назначается по одной десертной ложке (10 мл) 3 раза в сутки. Детям от 6 до 12 лет препарат назначается по одной – двум чайным ложкам (5 – 10 мл) 3 раза в сутки. Детям от 3 до 6 лет препарат показан по половине или целой чайной ложке 3 раза в сутки. Детям младше 3 лет назначается только в виде растворов для приема внутрь по трети или половине чайной ложки (1,5 – 2,5 мл) 3 раза в сутки. |
| Трахеит | ||
| Кашель неясной этиологии | ||
| Пневмокониозы (асбестоз, силикоз и др.) | ||
| Бронхоэктатическая болезнь легких | ||
| Пневмонии | ||
| Острые респираторные вирусные инфекции | ||
| Муковисцидоз | Больные муковисцидозом с рождения нуждаются в постоянной терапии препаратами группы муколитиков с целью облегчения дыхательной недостаточности и профилактики бактериальных пневмоний. В связи с этим длительное применение препаратов данной группы, в частности пертуссина, чревато развитием побочных эффектов. Несмотря на то, что данный препарат не является лучшим выбором для лечения данного заболевания, тем не менее, он может использоваться определенной категорией пациентов в связи с относительно невысокой стоимостью. В таком случае прием препарата начинается с обычных доз. Затем ежедневно необходимо снижать общую суточную дозу препарата на 1 – 2 мл до достижения минимального уровня, при котором эффект препарата сохранялся бы. Таким образом, достигается минимальная эффективная доза препарата с минимальными побочными эффектами. |