Инфаркт мозга (ишемический инсульт)
Содержание:
- Причины инсульта
- Какие прогнозы при ишемическом инсульте головного мозга у пожилых людей
- Последствия (осложнения)
- Виды и классификация
- Функциональные особенности левого полушария
- Первичная и вторичная профилактика
- Геморрагический инсульт и его периоды
- Реабилитационный период
- Эпидемиология
- Диета при гипертонической болезни 3 стадии с нарушением мозгового кровообращения или с его недостаточностью
- Диагностические меры
- Лечение
- Симптомы
- Лечение
- Предвестники инсульта
- Профилактика
Причины инсульта
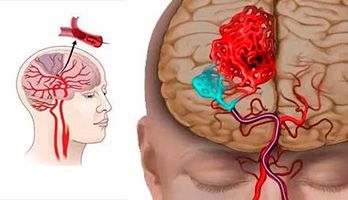
При инсульте нарушается ток крови через мозг и происходит повреждение мозговой ткани. Есть два основных типа инсульта. Самый распространенный тип — ишемический инсульт — результат блокады тока крови по артерии. Другой тип — геморрагический инсульт — происходит в результате кровоизлияния из сосуда мозга. Транзиторная ишемическая атака (ТИА) — иногда называют микроинсультом — возникает в результате временного нарушения кровотока через мозг.
Ишемический инсульт
Почти 90 процентов инсультов — ишемические инсульты. Они происходят, когда артерии вашего мозга сужаются или заблокированы, в результате чего резко сокращается кровоток в мозге (ишемия). Отсутствие кровотока лишает клетки мозга кислорода и питательных веществ, клетки могут начать умирать в течение нескольких минут. Наиболее распространенными видами ишемического инсульта являются:
- Тромботический инсульт. Этот тип инсульта возникает, когда сгусток крови (тромб) формируется в одной из артерий, снабжающих кровью мозг. Сгусток обычно формируется в участках, пораженных атеросклерозом — болезнью, при которой артерии забиты жировыми отложениями (бляшками). Процесс может происходить в одной из двух сонных артерий, проходящих по шее и несущих кровь к мозгу, а также в других артериях шеи или мозга.
- Эмболический инсульт. Эмболический инсульт возникает, когда сгусток крови формируется в кровеносных сосудах вне мозга — обычно в вашем сердце — и с током крови попадает в более узкие артерии мозга. Этот вид кровяного сгустка называется эмболом. Причина — нерегулярное сердцебиение (мерцательная аритмия). Это нарушение сердечного ритма может привести к формированию кровяных сгустков в камерах сердца, отсюда они путешествуют в другие части тела.
Геморрагический инсульт
Кровоизлияние — это медицинский термин для кровотечения. Геморрагический инсульт происходит, когда кровеносный сосуд в мозге протекает либо разрывается. Кровоизлияния в мозг могут возникнуть в результате ряда причин, влияющих на кровеносные сосуды, в том числе неконтролируемое высокое кровяное давление (гипертония) и слабые места в стенках сосудов (аневризмы). Менее распространенной причиной кровоизлияния является разрыв артериовенозной мальформации (АВМ), представляющей собой клубок тонкостенных кровеносных сосудов и являющейся врожденной патологией. Есть два типа геморрагического инсульта:
- Внутримозговое кровоизлияние, при этом типе инсульта происходит излияние крови из кровеносного сосуда мозга в окружающие ткани с повреждением клеток. Клетки мозга повреждаются также вследствие нарушения кровоснабжения. Высокое кровяное давление является частой причиной этого типа геморрагического инсульта. При длительной гипертонии высокое кровяное давление может стать причиной трещин и разрушения мелких артерий внутри мозга, что приводит к кровоизлиянию.
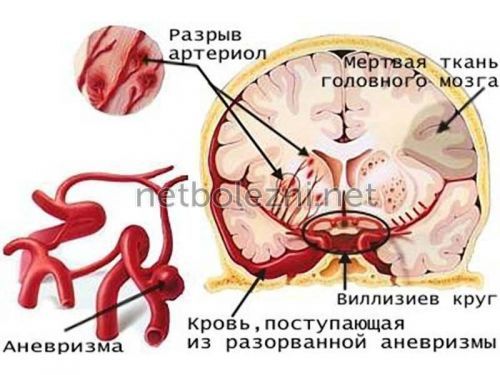
- Субарахноидальное кровоизлияние, при этом типе инсульта кровотечение развивается в артериях вблизи поверхности мозга, и кровоизлияние происходит в пространство между поверхностью мозга и черепом. О кровотечении часто сигнализирует внезапная сильная головная боль. Этот тип инсульта обычно связан с разрывом аневризмы, которая может быть врожденной или развивается с возрастом. После кровоизлияния кровеносные сосуды мозга могут хаотично расширяться или сужаться (спазм сосудов), вызывая повреждение клеток мозга, дальнейшее ограничение притока крови к частям мозга.
Транзиторная ишемическая атака (ТИА)
Транзиторная ишемическая атака (ТИА) — иногда называют микроинсультом — это кратковременный эпизод появления симптомов, аналогичных тем, которые возникают при инсульте. Причиной транзиторной ишемической атаки является временное снижение притока крови к части мозга. В большинстве случаев ТИА длится меньше пяти минут.
Как и при ишемическом инсульте, при TИA тромб нарушает приток крови к части мозга. Но в отличие от инсульта, для которого характерно более длительное отсутствие кровоснабжения и часто необратимые повреждения тканей, TИA не вызывает значительных повреждений, поскольку блокирование сосуда является временным.
Вызывайте неотложную медицинскую помощь, даже если симптомы болезни начинают исчезать. Если у вас наблюдался эпизод TИA, это означает, что сосуды, идущие к мозгу, частично заблокированы или сужены и вы имеете большой риск развития инсульта со значительными повреждениями. Трудно дифференцировать инсульт и ТИА, руководствуясь только наличием симптомов болезни. Часть симптомов проходит даже при наличии инсульта с повреждением головного мозга.
Какие прогнозы при ишемическом инсульте головного мозга у пожилых людей

Статистика проявлений ишемического инсульта у пожилых людей неутешительна. Всего 10 % больных полностью восстанавливаются после инфаркта мозга, ещё 25 % хоть и получают видимые признаки перенесенной болезни, но в целом возвращаются к нормальной жизни. Около 20 % людей погибают в первые часы проявления заболевания или позже в больнице, не выходя из комы. Еще 40–50 % остаются инвалидами, более-менее способными самостоятельно себя обслуживать. С возрастом вероятность плачевного исхода растет.
Благоприятный прогноз зависит от скорости оказания пациенту квалифицированной медицинской помощи. Поэтому при первых признаках ишемического инсульта или даже при малейшем подозрении на начало заболевания необходимо срочно вызывать скорую помощь. Пусть лучше паника окажется ложной, и придется оплатить приезд врачей, чем будут потеряны драгоценные часы и минуты, способные сохранить жизнь человеку, дать шанс на выздоровление. Слишком высока вероятность тяжелых последствий ишемического или геморрагического инсульта, чтобы рисковать.
Положительных результатов в реабилитации добьются те пожилые люди, у которых есть желание и возможности заниматься лечебной физкультурой и восстановлением речи. Наиболее настойчивые и целеустремленные пациенты реабилитируются полностью, о перенесенном заболевании ничего не напоминает. Требуется лишь добросовестно выполнять все упражнения, которые назначит врач-реабилитолог. Народные средства и целители вряд ли помогут.

Всё, о чем говорилось выше, взято из англоязычных источников (и характерно для западной действительности). В странах постсоветского пространства прогноз не столь оптимистичен, негативное влияние оказывают следующие факторы: неудовлетворительная работа скорой помощи, плохо оснащенные палаты реанимации и интенсивной терапии, отсутствие квалифицированных врачей для лечения мозговых нарушений. На Западе финансируют специальные программы по длительной реабилитации больных после инсульта. В русскоязычных странах в настоящее время государственной поддержки семьям пострадавшего практически нет, люди, как правило, остаются один на один с проблемой, но, возможно, в скором времени ситуация изменится в лучшую сторону.
После закупорки церебральных сосудов состояние больного, помещенного в стационар, не поддается оценке. Первые дни врачи стараются не делать никаких прогнозов, опасаясь дать родственникам ложную надежду. Ситуация проясняется позже. Даже при частичном параличе, когда подвижность пропадает на одной стороне тела, пожилые люди могут надеяться на восстановление утраченных функций с помощью лечебной физкультуры. Успеха достигает лишь та часть больных, которая старательно и целеустремленно выполняет упражнения. Практика показывает, что восстановить работу парализованной ноги легче, чем руки. Но если в течение года после инсульта какие-то ограничения физических возможностей снять не удалось, скорее всего, они останутся до конца жизни.
Последствия (осложнения)
Чем быстрее начата терапия, тем больше у больного шансов на максимально полное восстановление функций организма.
Последствия обширного инсульта:
- гемиплегия (паралич половины тела);
- полный паралич (если затронуты оба полушария);
- проблемы с речью (при обширном очаге поражения в левом полушарии);
- когнитивные нарушения (сложности с восприятием и обработкой информации);
- амнезия (частичная потеря памяти);
- нарушения слуха и (или) зрения;
- снижение тактильной и болевой чувствительности;
- утрата способности к концентрации.
Зачастую возможность реабилитации в полном объеме исключена, и тяжелые последствия сохраняются всю оставшуюся жизнь.
Кома как следствие инсульта. Принципы лечения
Коматозное состояние характеризуется полным отсутствием сознания и отсутствием реакций. Оно может развиваться стремительно, но нередко (примерно в каждом четвертом случае) причиной становится несвоевременное оказание помощи.
Кома при обширном инсульте, как правило, длится от нескольких часов до 1-1,5 недель, однако может затянуться на месяцы и даже годы. Согласно статистике, шансы на частичное восстановление после нескольких месяцев пребывания в таком состоянии менее 15%. Летальность при данном осложнении очень высока. Даже если пациенту удается выйти из длительной комы, о полной реабилитации речи быть не может.
Опасность данного состояния в том, что страдают не только функции мозга; зачастую отсутствует контроль дыхания и сердечной деятельности, в связи с чем, больной непременно должен быть подключен к системе жизнеобеспечения. В таком состоянии остается высокой вероятность повторного острого нарушения церебрального кровообращения.
Первые признаки наступления комы:
- бессвязная тихая речь;
- бред;
- заторможенность;
- спутанность сознания;
- вялость тела;
- слабое наполнение пульса;
- тахипноэ (частое дыхание).
Впадение в коматозное состояние сопровождается отсутствием контроля над функциями тазовых органов (отмечается непроизвольное мочеиспускание и дефекация).
При первой степени рефлексы в целом сохранены (кожные – ослаблены), а тонус мускулатуры – повышен. При второй – нет реакции на внешние раздражители; пострадавший находится в состоянии глубокого сна. Третья степень характерна для обширной геморрагии и отличается отсутствием основных рефлексов и реакции зрачков на свет. При четвертой – на фоне подавленности рефлексов, наблюдается резкое снижение давления и угнетение дыхательной функции.
Прогноз для жизни при коме после повторного инсульта неутешительный, особенно когда речь идет о геморрагическом типе. После ишемии шансы на выход из этого состояния и частичное восстановление существенно выше.
Необходимо принять меры по борьбе с отеком мозга, судорогами и риском развития инфекций. Пострадавшему требуется постоянный уход. Большое значение имеет профилактика пролежней. Лечение также включает витаминотерапию и общий массаж.
Виды и классификация
Обширный инсульт возникает при поражении крупных артерий, в том числе сонных ‒ они принимают участие в кровоснабжении больших полушарий головного мозга. В результате их закупорки либо разрыва может полностью прекращаться питание одного или даже двух полушарий. Это приводит к резкой ухудшении нервной деятельности, а при отсутствии медицинской помощи в течение первых нескольких часов ‒ к летальному исходу
Важно определить тип инсульта и его причины ‒ эти факторы влияют на подбор дальнейшей схемы лечения и реабилитации после инсульта
Ишемический обширный инсульт
Ишемический инсульт встречается у 80% пациентов. Его основная причина ‒ это ухудшение проводимости крови по сосудам, при этом их стенки остаются без повреждений. Ишемией называется кислородное голодание тканей, что особенно опасно для головного мозга. Этот вид инсульта может возникать резко либо развиваться постепенно, на фоне основных предрасполагающих факторов:
- закупорки сосуда тромбом, в том числе при атеросклерозе и формировании бляшек;
- сосудистого спазма, в результате которого кровь не может свободно поступать к тканям головного мозга;
- резкое снижение показателей артериального давления ‒ в таких условиях к нервным тканям поступает незначительное количество крови, обогащенной кислородом.
При ишемическом инсульте остаются шансы на полное восстановление. Если стенки сосуда сохраняют целостность, в первые несколько часов следует принять все возможные меры для восстановления кровообращения.
Обширный геморрагический инсульт
Геморрагическим называется инсульт, который возникает при разрыве артерии. Его второе название ‒ нетравматическое мозговое кровоизлияние. Этот опасное явление, которое может приводить к летальному исходу даже в случае своевременного оказания неотложной помощи. Обширная гематома лишает ткани головного мозга возможности принимать и передавать нервные импульсы, результатом чего могут становиться не только ухудшение памяти, внимания, навыков и рефлексов, но также кома и полное угнетение нервной деятельности.
Выделяют несколько разновидностей геморрагического инсульта, которые отличаются по расположению гематомы и степени опасности для пациента.
- Внутримозговое кровоизлияние ‒ самый распространенный вид. Кровь поступает в вещество головного мозга и повреждает нервные клетки, которые отвечают за различные навыки и функции в организме человека. Риски для жизни пациента присутствуют, но они минимальны, по сравнению с другими типами геморрагического инсульта. Основными причинами считаются гипертония (повышение артериального давления), атеросклероз и тромбоз. п
- Субарахноидальное кровоизлияние ‒ патологическое состояние, при котором кровь поступает в подпаутинное пространство, между оболочками головного мозга. Оно часто возникает спонтанно и может приводить к летальному исходу, даже при своевременном оказании медицинской помощи. Из причин субарахноидального кровоизлияния, помимо гипертонического криза, выделяют курение, избыточный вес и злоупотребление алкоголем ‒ все эти факторы приводят к слабости сосудистых стенок.
Опасность геморрагического инсульта в том, что не каждому пациенту удается полностью восстановить утраченные навыки. Даже при соблюдении всех рекомендаций врача, нервные ткани повергаются некрозу и не могут выполнять функцию передачи нервных импульсов.
Стволовой инсульт
Как ишемический, так и геморрагический инсульт могут располагаться в стволовом центре головного мозга. Здесь находятся жизненно важные центры, которые участвуют в регуляции дыхания, глотания, сердечного ритма. Попадание крови в эту область опасно мгновенным летальным исходом из-за остановки процессов дыхания и сердцебиения.
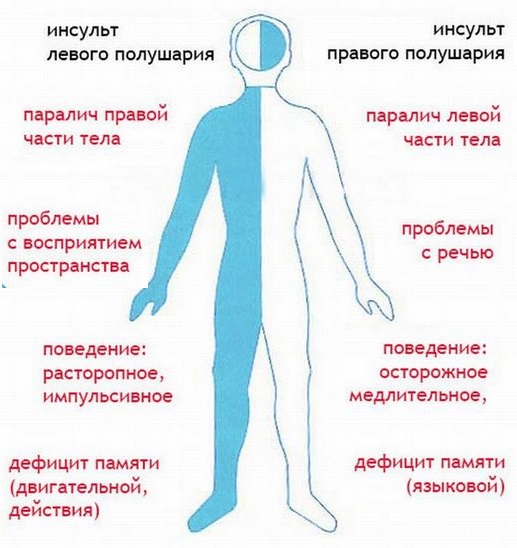
Функциональные особенности левого полушария
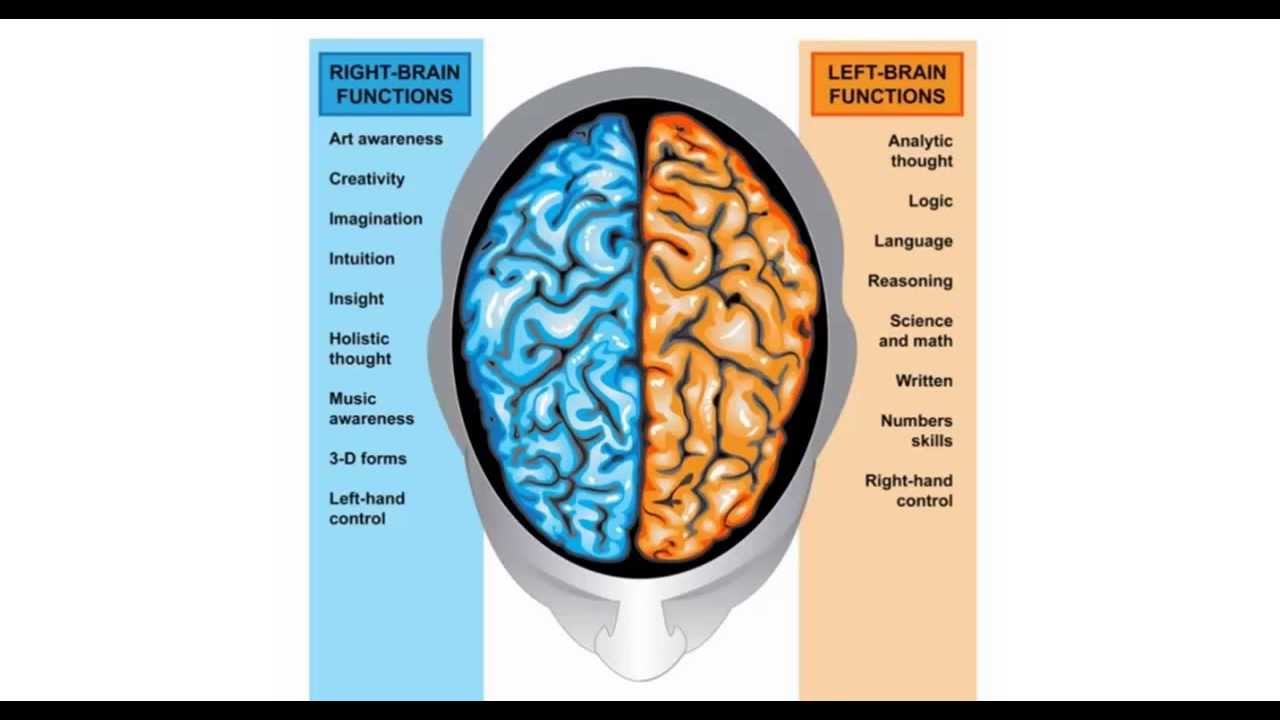
Функциональные особенности головного мозга сложные и до конца не изученные. Американские ученые доказали, что разные полушария отвечают за одинаковые аспекты восприятия окружающего мира, но с различных сторон. Если левое полушарие в основном занимается анализом и логикой, то правое — воображением.
Специализация левого полушария:
- Логическое мышление. С помощью левого полушария мы способны запоминать отдельную информацию и аналитически связывать ее в цепочку, делая выводы на основании имеющихся фактов. Распознавание числовых значений и символов — тоже работа этой части головного мозга.
- Речь. Отделы левого полушария обеспечивают понимание смысла отдельных слов, их грамматическую составляющую.
- Контроль правой половины тела. Левое полушарие контролирует двигательную активность правых конечностей.
- Память. Запоминание новой и хранение имеющейся информации.
Правое же полушарие отвечает за считывание невербальной информации (образов, символов), ориентацию в пространстве, эмоции и контроль левой половины тела.
Острое нарушение мозгового кровообращения в разных участках головного мозга имеет отличающуюся клиническую картину: страдают те центры, которые находятся на противоположной стороне от очага заболевания.
Первичная и вторичная профилактика
Было показано, что летальность и прогноз инсульта предсказывают такие факторы, как время, в течение которого человек может проживать после инсульта, частота и тяжесть постинсультных нарушений. Согласно более ранним исследованиям, до 30% пациентов умерли в течение года после события, зарегистрированная средняя выживаемость составила 4-5 лет. До 40% выживших в повседневной жизни полагаются на помощь других, их требуется дополнительно лечить в стационарном режиме.
Благодаря достижениям в области профилактики и лечения мозгового инфаркта, а также ввиду более благоприятного течения болезни, сегодня показатели выживаемости и инвалидности более удовлетворительные, чем в предыдущих десятилетиях. Недавнее исследование выявило более благоприятное течение первого ишемического инсульта по сравнению с литературными данными, значительный регресс неврологических нарушений (кома, расстройство речи, движения) в следующем периоде. Но вместе с тем был обнаружен высокий процент нарушений интеллекта (слабоумия) после инсульта.
Наиболее существенное влияние на прогноз инсульта во всех этих аспектах объясняется первичной профилактикой. 50% случаев в возрасте до 70 лет можно предотвратить с помощью известных профилактических процедур. Первичная профилактика эффективна и в старшем возрасте, хотя она более ограничена.
Вторичная профилактика, которую целесообразно начинать сразу после перенесенного первого мозгового инфаркта, имеет более ограниченный популяционный, но бесспорный индивидуальный эффект, особенно наряду с интенсивной реабилитацией.
Геморрагический инсульт и его периоды
Под геморрагическим инсультом понимают внезапное кровоизлияние в черепную полость. На долю геморрагических инсультов приходится около 10% острых нарушений мозгового кровообращения
, остальные90% составляют инсульты ишемические . Данная патология чаще возникает у людей45-70 лет , но может развиться даже у ребенка и нередко оканчивается летально. Сколько живут после кровоизлияния и прогноз обусловлены размером пораженной зоны и скоростью, качеством начатого лечения.
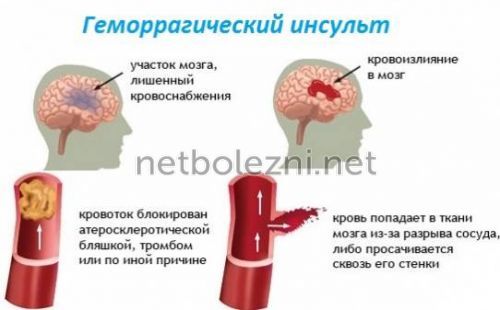
Кровоизлияние при инсульте может быть как мелкоочаговым, так и обширным, что зависит от калибра пострадавшего сосуда. После разрыва сосуда возникает гематома или происходит геморрагическое пропитывание мозговых тканей. Патология протекает согласно таким периодам:
- острейший — первые сутки с момента развития болезни;
- острый — 2 сутки — 21 день;
- подострый — с начала 4-й недели до 3 месяцев;
- ранний восстановительный — 3 месяца — полгода;
- поздний восстановительный — до года после инсульта;
- период отдаленных последствий — свыше года от свершившегося инсульта.
Реабилитационный период
Период реабилитации длится долго, обычно несколько месяцев. Сначала устраняют последствия инсульта, затем консультируют пациента и его родственников о профилактике рецидива. Например, необходимо соблюдать принципы ЗОЖ, сидеть на специальной лечебной диете, нормализовать режим дня, отказаться от сигарет и алкоголя, а также пить лекарства, назначенные врачом.
Сколько живут после инсульта левой стороны
После инсульта человек может прожить до глубокой старости и умереть по естественной причине. Другие люди умирают через несколько дней или неделю от последствий. Поэтому на этот вопрос дать даже примерный ответ невозможно. Это зависит от многих факторов: возраста, степени поражения мозга, как быстро и профессионально была оказана мед.помощь и так далее.
Эпидемиология
Каждый год в Украине происходит около 115000 вновь развившихся случаев инсульта, что превышает европейский показатель в 11–13 раз.
В соответствии с международными эпидемиологическими исследованиями, в преобладающем большинстве государств инсульт находится на втором-третьем месте в структуре общей смертности населения.
В мире в течение одного года возникает приблизительно 15 млн. случаев инсульта; согласно проведенным исследованиям, представленным в журнале «Lancet», количество смертельных исходов и инвалидизации по причине инсультов к 2030 году возрастет в 2 раза.
Примерно у 85% больных инсульт возникает вследствие внезапного снижения притока крови к некоторым участкам или всей ткани мозга (ишемический инсульт или инфаркт мозга).
У 15% больных выявляют геморрагический инсульт – кровоизлияние в ткань мозга (внутримозговое кровоизлияние) или под оболочки мозга, преимущественно в субарахноидальное пространство (субарахноидальное кровоизлияние).
Диета при гипертонической болезни 3 стадии с нарушением мозгового кровообращения или с его недостаточностью
Белки — 60 г
жиры — 60 г
углеводы — 250-300 г
поваренная соль — нет
свободная жидкость — 0,6 л.
Масса суточного рациона 1,5-2 кг
энергетическая ценность 1800-2000 ккал.
Готовить без соли, подавать еду протертой, в теплом виде.
Питание дробное — 6 раз в день.
Применяется не более двух недель, т.к. данная диета физиологически неполноценная.
Рекомендуется: хлеб белый вчерашней выпечки и несдобное печенье без соли, вегетарианские супы из протертых овощей и круп (полпорции), постные мясо и рыба в молотом виде. В протертом виде или вареные морковь, картофель, свекла, цветная капуста, кабачки, тыква.
Каши из различных круп на воде с молоком, протертые или хорошо разваренные. Яйца всмятку в блюдах, омлет на пару. Кефир, простокваша, творог.
Спелые и мягкие фрукты и ягоды, фруктовые овощные соки отвар шиповника.
Мед, размоченная курага, чернослив.
Исключить: хлеб с добавление поваренной соли и печенье с пищевой содой. Мясные, рыбные и грибные бульоны, молочные супы, щи, борщи, жирные мясо и рыба, консервы, копчености, сыр, кулинарные жиры.
Пшено, ячневые и перловая крупа, макароны, бобовые. Грибы, соленые маринованные и квашеные овощи. Виноград, шоколад,, кремовые изделия. Холодные закуски, соусы, пряности.
Какао, кофе, виноградный сок, газированные и алкогольные напитки, минеральная вода с высоким содержанием натрия.
Примерное меню:
1-й завтрак: омлет паровой, овсяная каша без соли, некрепкий зеленый чай.
2-й завтрак: фруктовое желе.
Обед: курица отварная с картофельным пюре, фруктовый кисель.
Полдник: свежие фрукты или ягоды.
Ужин: творожно-морковная запеканка со сметаной.
На ночь: стакан кефира.
На весь день: хлеб белый — 200 г.
Диагностические меры
Для того чтобы определить тип заболевания больной направляется на диагностику, которая включает в себя следующие пункты:
- КТ и МРТ. Исследовательские процедуры позволяют определить, к какому типу относится инсульт и выявить степень кровоизлияния.
- Сосудистая ангиография. Выявляет сосудистые патологии, их закупорку и сужение, место и степень расширения.
- УЗИ. Распознает артериальное сужение и тромбоз.
- Биохимическое исследование крови, ОАК и ОАМ (общий анализ крови и мочи).
Сложностью с диагностикой паралича возникают тогда, когда пострадавший находится без сознания. В этом случае требуется консультация невропатолога.
Лечение
Консервативная терапия при сосудистых мальформациях оказывается неэффективной, и ввиду опасности разрыва этих образований больным показано их удаление. Предпочтительней, чтобы операция проводилась в плановом порядке, но в случаях разрыва мальформации вмешательство также выполняется после завершения острого периода и рассасывания гематомы. В некоторых клинических случаях хирургическая ликвидация гематомы может проводиться и в остром периоде, а одновременное удаление и мальформации, и гематомы возможно только при лобарном расположении и небольших размерах сосудистого образования. При попадании крови в желудочки в первую очередь выполняется наружное вентрикулярное дренирование.
До проведения плановой операции по удалению церебральной мальформации пациенту рекомендуется соблюдать следующие правила профилактики ее разрыва:
- ограничить физические нагрузки и исключить поднятие тяжестей;
- минимизировать стрессовые ситуации и психоэмоциональные нагрузки;
- отказаться от вредных привычек;
- постоянно контролировать артериальное давление и принимать гипотензивные средства для его стабилизации;
- ввести в рацион богатые натрием продукты (растительные масла, твердые сыры, морепродукты, орехи и др.).
Тактика удаления мальформации церебральных сосудов определяется следующими факторами:
- тип образования;
- место его расположения;
- размеры мальформации;
- присутствие кровоизлияния.
При классических операциях выполняется трепанация черепа, обеспечивающая доступ к сосудистому образованию. Далее хирург коагулирует сосуды, образующие мальформацию, выделяет ее, перевязывает отходящие от нее сосуды и иссекает сосудистый конгломерат. Подобные операции возможны только тогда, когда мальформация располагается вне функционально значимых зон мозга и ее объем не превышает 100 мл. В остальных случаях проводится комбинированное лечение.
При возможности для удаления мальформации выполняется эндоваскулярная эмболизация артерии, приводящей кровь в сосудистый конгломерат. Во время этой операции под контролем рентгеноборудования в артерию вводится катетер, через который в просвет сосуда вводят склерозирующий препарат закупоривающий просвет аномальных сосудов. Выполнение эмболизации возможно только при наличии доступа в приводящую артерию. Объем таких вмешательств определяется строением мальформации. Полная эмболизация возможна примерно у 30% больных, субтотальная – в 30% случаев, а у остальной части пациентов достигается только частичное закупоривание сосудов.
При размерах мальформаций не более 3-3,5 см может проводиться радиохирургическое лечение. Во время такой операции на патологическое образование под разными углами воздействуют тонкие пучки радиации, разрушающие конгломерат и не влияющие на здоровые ткани. Несмотря на малоинвазивность, эта методика имеет один недостаток – для полного удаления мальформации может понадобиться 1-3 года, а иногда избавление от образования достигается только поэтапным облучением на протяжении нескольких лет.
При комбинированной тактике хирургического лечения церебральной мальформации для ее удаления вышеперечисленные методики применяются стадийно. Например, после неполной эмболизации артерии мальформации выполняется ее иссечение после трепанации черепа. При невозможности полного удаления патологического очага сосудов проводится ридиохирургическое лечение.
Симптомы
Клетки головного мозга, которые потеряли нормальное кровоснабжение из-за инсульта, отмирают. Обычно это сразу проявляется на состоянии человека.
Основные признаки инсульта следующие:
• Головокружение и резкая головная боль;
• Потеря сознания, обморок;
• Нарушения координации движений, дезориентация в пространстве;
• Проблемы с речью и произношением: плохая дикция, больной не выговаривает звуки, говорит медленно;
• Рассеянность;
• Ухудшение зрения: потемнение в глазах, нечеткость видения.
Инсульт у пожилого человека может случиться в любое время суток, но чаще происходит рано утром или вечером. Состояние может ухудшаться в течение нескольких дней, так как кровоизлияние в мозге происходит медленно. Симптомы могут усиливаться и уменьшаться в течение нескольких дней.
Существуют определенные начальные признаки, которые указывают на приближение приступа. Пожилые люди часто не придают им должного внимания, но их нельзя игнорировать и пропускать. При их обнаружении обязательно обратитесь к врачу.
Инсульт проявляет себя по-разному в зависимости от вида и расположения.
Геморрагический инсульт проявляется ярко:
• Острые и резкие боли;
• Затуманенность сознания, заторможенность, обморок;
• Судороги по всему телу;
• Тошнота и рвота;
• Ощущение, будто по голове ударили;
• Расширение зрачка – на той стороне головы, где случился инсульт.
Ишемический инсульт проявляет себя легче, развивается постепенно. У человека болит голова, а также наблюдаются эти симптомы:
• Проблемы с памятью;
• Онемение мышц на затылке;
• Неправильная речь;
• Паралич, парез;
• Деменция и другие психические отклонения.
Ишемический инсульт со временем может пройти сам. Симптомы нарастают, затем постепенно ослабевают, и здоровье человека нормализуется.
Лечение
После подтверждения диагноза больного немедленно определяют на лечение в неврологическое отделение.
В стационаре пациента подключают к аппарату искусственной вентиляции легких, обеспечивают исполнение необходимых для жизни функций. Устраняют причины, способствующие развитию болезни: останавливают излияние крови, осуществляют процедуры по растворению тромбов. Если есть возможность, удаляют тромб хирургическим путем.
Медикаментозное лечение
При геморрагическом инсульте левой стороны назначают препараты, укрепляющие сосуды, препятствующие распространению кровоизлияния (гордокс, контрикал), дают профилактические средства против вазоспазма, препараты, защищающие ЦНС.
При ишемическом инсульте левой стороны назначают:
- тромболитики;
- антикоагулянты;
- вазоактивные препараты;
- антиконвульсанты.
При обоих видах инсульта левой стороны назначают средства общего воздействия:
- укрепляющие;
- успокоительные;
- мочегонные;
- противоотечные.
Показаны лекарства, снимающие головную боль.
Физиотерапевтические методы
Эти методы используются, чтобы улучшить кровообращение, устранить остаточные явления и справиться с опасными последствиями инсульта левой стороны. Обычно применяют:
- магнитотерапию;
- виброакустическую терапию;
- массаж точечный;
- иглоукалывание.
Методика подходит на период после снятия основных болезненных симптомов инсульта левой стороны и является больше реабилитационной, чем терапевтической.
Предвестники инсульта
Симптомы перед приступом проявляются уже за несколько дней. Однако многие не обращают на них внимания, потому что признаки надвигающегося инсульта исчезают сами собой.
Как распознать близость «удара»? Самые главные предвестники:
- головные боли, которые появляются внезапно и быстро проходят;
- неожиданная для человека слабость;
- беспричинная тошнота;
- недлительные головокружения;
- частые смены настроения.
Также нужно обязательно обратить внимание на такую симптоматику, как:
- нарушения зрения и слуха;
- замедленный пульс;
- онемение конечности;
- приливы крови к лицу;
- нарушение речевой функции или координации движений;
- резкая потливость.
При наличии этих симптомов нужно срочно обратиться к врачу, так как предупредить инсульт еще возможно.
В течение 3-х часов с момента образования очага поражения головного мозга возникают острые проявления близкого «удара»:
- трудности при глотании;
- нестерпимая головная боль, которая приводит к обморокам;
- сильное головокружение;
- рвота;
- судороги;
- сбои в дыхании;
- тахикардия.
На этом этапе пострадавшему требуется срочная госпитализация. При своевременном оказании первой помощи снизится вероятность тяжелых осложнений.
Профилактика

Профилактические меры нужно регулярно соблюдать всем пожилым людям после 60 лет.
1. Регулярно проходить комплексное обследование организма
В пожилом возрасте особенно важны регулярные обследования, если у человека случаются частые головные боли, головокружение, обмороки, наблюдается гипертония и аритмия, повышен уровень холестерина, имеется черепно-мозговая травма, есть проблемы со зрением, слухом, сном, вниманием и памятью.
2. Придерживаться норм ЗОЖ
Особенно важно правильно питаться и отказаться от вредных привычек.
3. Контролировать артериальное давление и уровень глюкозы, поддерживать эти показатели в норме.
4. Делать лечебную физкультуру. Специалист поможет подобрать подходящие упражнения индивидуально для человека.
5. Избегать чрезмерный стресс, поддерживать спокойный эмоциональный фон.
6. Лечить хронические заболевания.
Специалист поможет подобрать подходящие упражнения индивидуально для человека.
5. Избегать чрезмерный стресс, поддерживать спокойный эмоциональный фон.
6. Лечить хронические заболевания.
Запомните основные признаки инсульта, способы его проверки
Будьте внимательны к здоровью близкого человека и сразу вызывайте скорую при подозрении на инсульт – очень важно время. Окажите первую помощь и в дальнейшем помогайте пострадавшему в восстановлении.
Если близкий человек здоров, научите его профилактике инсульта
Верные действия помогут уберечься от опасной болезни.