Генитальный герпес у мужчин
Содержание:
- Диагностика генитального герпеса
- Всегда ли удается выявить вирус герпеса?
- Все особенности генитального герпеса у женщин
- Патогенез
- Причины боли в мышцах
- Наши врачи
- Диагностика боли в мышцах
- Лечение боли в мышцах
- Что такое ИППП?
- Рецидивирующий герпес
- Описание
- Симптомы генитального герпеса
- Лечение герпеса в интимной зоне
- Анализы на скрытые инфекции у женщин: список методов исследования
- Генитальный герпес при беременности
- Как выглядит герпес?
- Причины генитального герпеса
- Вывод
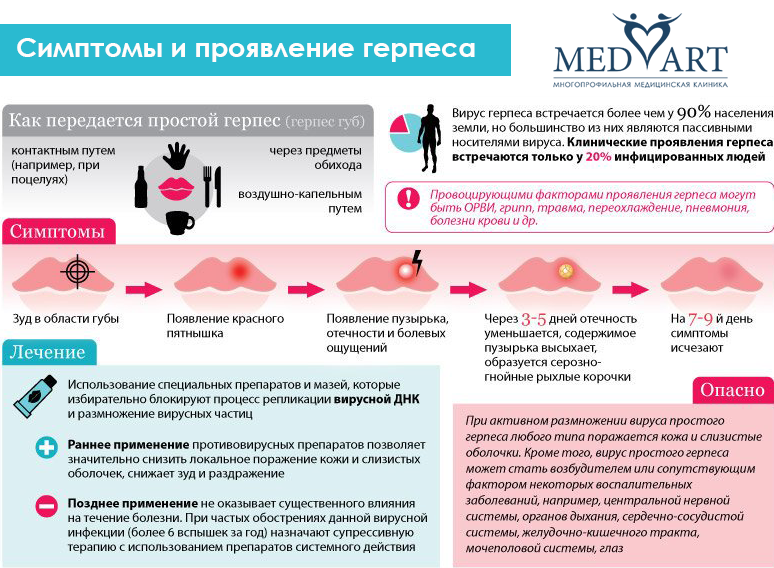
Диагностика генитального герпеса
Симптомы генитального герпеса легко спутать с другими болезнями: сифилисом, пузырчаткой, красным плоским лишаем. Поэтому на этапе диагностики главная задача врача — определить, с какой именно болезнью он имеет дело. Для этого проводится врачебный осмотр и лабораторные исследования.
Сначала доктор осмотрит высыпания и соберет анамнез — расспросит о том, какие у вас жалобы, как вы ведете половую жизнь, имели ли вы контакты с больными герпесом и предохраняетесь ли вы во время секса.
Затем нужно сдать ПЦР-анализ. Дополнительно может потребоваться исследование крови методом ИФА для определения специфических антител к герпесвирусной инфекции.
Всегда ли удается выявить вирус герпеса?
- По статистике из десяти инфицированных семеро «получили» вирус от бессимптомного носителя, который не имеет повреждений кожи и слизистых, но вирус всё-таки выделяет.
- Из десяти инфицированных двое обращаются к врачу при первом эпизоде полового герпеса, потому что у мужчин очень болезненны высыпания на половом члене.
- Шестеро имеют симптомы. Как правило, женщин герпес на половых губах не пугает и малозаметен, поэтому обходятся без медицинской помощи.
- А двое совсем «не в курсе» вследствие отсутствия каких-либо клинических признаков на половых органах – бессимптомная инфекция.
Анализы могут выявить герпес на интимном месте даже при отсутствии указаний на его проявления, это нужно знать, чтобы не заражать других при бессимптомной форме заболевания.
Все особенности генитального герпеса у женщин
Генитальный герпес у женщин явление не редкое. Эта заболевание считается достаточно неприятным и интимным. Генитальный герпес возникает из-за вируса простого герпеса (ВПГ).
Данный вирус может быть, как первого типа, так и второго. Точную причину заболевания могут определить только лабораторные исследования. Заболевание очень распространено среди прочих инфекций, которые передаются половым путем.
Как показывают наблюдения и статистика, в России каждый 10 пациент заражен генитальным герпесом. В этой статье рассмотрим все аспекты генитального герпеса. Только рассматривать будем возникновение инфекции у женщин.
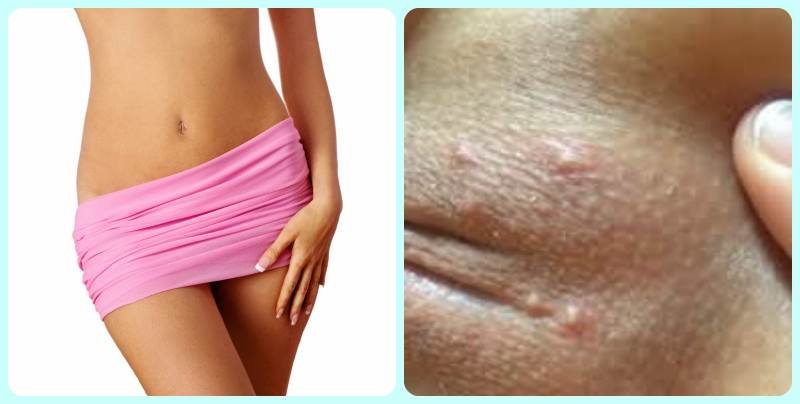
Герпес у девушек
Патогенез
Герпетическая инфекция — это рецидивирующий процесс, в котором выделяют первичное заражение, вирусоносительство, протекающее латентно (без проявлений) и рецидивы. При первичной инфекции человек первый раз заражается вирусом, который размножается в месте внедрения, вызывая характерные высыпания. Размножившиеся вирусы попадают в лимфу и кровь. Вирусемия является обязательным условием и первичной инфекции и рецидивирующей. Однако клинические проявления инфекции могут отличаться, поскольку первое внедрение вируса не всегда сопровождается реакцией кожи или слизистых. Это объясняется состоянием иммунитета (местного и общего) человека. Тканевые макрофаги — это первые клетки иммунной системы, которые реагируют на попадание вируса в организм. Они поглощают вирус и вырабатывают антигенные пептиды, запуская клеточный иммунный ответ. Макрофаги также выделяют цитокины, действующие на Т- и В-лимфоциты, а они формируют уже специфический иммунный ответ.
Рецидив связывают с нарушениями иммунитета, эндокринными расстройствами, неблагоприятными воздействиями среды или применением иммунодепрессантов. Механизм рецидива инфекции описывают две гипотезы. По статической гипотезе вирус активируется любым фактором (переохлаждение, стресс, солнечная инсоляция) и покидает ганглий нервной системы, где находился в состоянии покоя. Вирус продвигается к окончаниям нервных волокон, где происходит его воспроизведение (репликация). Согласно динамической гипотезе, воспроизведение вируса происходит в ганглии постоянно через несколько дней. Вирусы продвигаются к нервным окончаниям и образуют очаги инфекции.
Причины боли в мышцах
Причины боли в мышцах могут быть разными. Ниже представлены наиболее распространённые из них.
Травмы мышц
Травмы мышц, как правило, возникают вследствие физических нагрузок. Они охватывают определённые группы мышц и включают в себя:
- растяжения — возникают из-за резкого сильного мышечного растяжения или сокращения и характеризуются жёсткостью мышц и болью, которые держатся несколько дней;
- перегрузки мышц, или крепатура, возникают при интенсивных тренировках при переходе на новый уровень нагрузок, характеризуются болезненными ощущениями в мышцах, которые возникают по причине их микротравм.
Мышечно-тонический синдром
Мышечно-тонический синдром — это длительное стойкое напряжение мышцы, сопровождающееся формированием в ней болезненных уплотнений. Для этого состояния характерен мышечный спазм, который появляется рефлекторно, как правило, при патологиях позвоночника вследствие раздражения нервных корешков. Синдром возникает при:
- ;
- интенсивной нагрузке на спину;
- длительных по времени статических нагрузках.
Принято различать два вида синдрома:
- диффузный — вовлечён участок мышцы;
- генерализованный — вовлечены мышцы сгибатели и разгибатели.
Самыми распространёнными видами мышечно-тонического синдрома являются синдромы следующих мышц:
- передней стенки грудины;
- грушевидной;
- малой грудной;
- косой мышцы головы;
- подвздошно-поясничной;
- икроножной;
- спины.
Инфекционные заболевания мышц
Миозиты паразитарной, бактериальной и вирусной природы представляют собой воспаление мышц, возникающих, в том числе и вследствие осложнения других заболеваний. При миозитах могут болеть все мышцы тела: верхних и нижних конечностей и туловища. При движениях боль проявляется ярче, в мышцах можно прощупать плотные узелки.
При гнойном миозите боль усиливается и сопровождается:
- повышением температуры тела;
- напряжением поражённой мышцы;
- отёком больной мышцы и покраснением кожи над ней.
Фибромиалгия
Фибромиалгия — это симметричная боль в мышцах, связках и сухожилиях хронического характера. Она может локализоваться в области:
- затылка;
- грудной клетки;
- шеи;
- нижней части спины;
- бедра возле коленного сустава.
Чаще всего этот болевой синдром встречается у женщин. Помимо симметричной боли во всём теле, присутствуют следующие симптомы:
- нарушения сна;
- утренняя скованность
- синдром хронической усталости;
- апноэ.
Другие причины боли в мышцах
К другим факторам, которые могут спровоцировать боль в мышцах, относят:
- ревматическую болезнь (ревматическая полимиалгия);
- приём лекарственных препаратов для снижения артериального давления и статинов
- системную красную волчанку;
- воспаления мышц аутоиммунной этиологии;
- дефицит кальция и калия в организме.
Наши врачи
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Диагностика боли в мышцах
Перед тем как назначать лечение боли в мышцах, необходимо провести диагностику, которая позволит выявить первопричину их появления. В зависимости от характера боли в Клинике боли ЦЭЛТ вас могут направить к одному из следующих специалистов:
- ;
- ревматолог;
- инфекционист.
Как правило, диагностика основывается на истории заболевания и его клинических проявлениях. Для подтверждения или дифференцирования причины миалгии могут применяться:
- рентгенологические исследования;
- ;
- ;
- ;
- лабораторные методы исследования;
- биопсия мышц.
Лечение боли в мышцах
В Клинике боли ЦЭЛТ применяются современные методики лечения боли в мышцах, которые позволяет эффективно справляться с существующей проблемой. В первую очередь оно направлено на устранение её первоисточника. Системная терапия позволяет свести к минимуму (а то и полностью исключить) болезненные ощущения. Она предусматривает применение обезболивающих средств, нестероидных противовоспалительных препаратов и опиатов. Системная терапия комбинируется с другими методами лечения:
- ЛФК;
- массажем;
- электромиостимуляцией;
- физиологической и мануальной терапией.
- Боль в седалищном нерве
- Боль в кистях
Что такое ИППП?
Инфекции, передающиеся половым путем (ИППП), объединены в одну группу по принципу их возникновения, т.е. они попадают в организм единственным способом — через половой контакт. По микробиологическим признакам эти инфекции можно разбить на следующие подгруппы: микробы (сифилис, гонорея, гарднереллы), простейшие (типичный представитель- трихомонада), грибки (их много, но наиболее типичный представитель — молочница), микоплазменные инфекции (уреаплазма, микоплазма, хламидии) и вирусные инфекции (герпес второго типа, гепатиты В и С, СПИД). Все эти инфекционные заболевания опасны тем, что вызывают воспаление или половой сферы, или всего организма в целом. Постараемся дать словесный портрет каждой из перечисленных инфекций и рассказать, какой вред могут принести вам эти «зловредные соседи», как их вовремя распознать и обезвредить.
Рецидивирующий герпес
У 50%-70% людей болезнь переходит в хроническую форму. Этому способствует:
- несвоевременное или неправильное лечение;
- снижение иммунитета, в том числе, вызванного приёмом лекарств, угнетающих иммунную систему;
- наличие других ЗППП;
- строгие диеты, авитаминозы;
- состояние хронического стресса.
Почему же у больных развиваются рецидивы, во время которых болезнь поражает одни и те же участки тела? Причин для этого несколько:
- Проникнув в организм, вирус поселяется в тканях половых органов. Размножаясь, он поражает клетки все глубже, пока не доходит до нервных клеток — нейронов, соединенных между собой отростками – аксонами. По ним, как по мостикам, возбудитель доходит до клеток спинного мозга, в которые внедряет свою ДНК.
- Зараженная клетка мозга становится «инкубатором» для вирусов, которые по мостикам-аксонам периодически возвращаются на слизистую или кожу, вызывая новые высыпания. Схематически процесс похож на миграцию птиц, постоянно возвращающихся к «родным местам».
- Иммунная система не может убить вирусы, спрятавшиеся в спинном мозге, но расправляется с теми, которые покинули « убежище». Поэтому при высоком иммунитете рецидивы возникают редко или не появляются вовсе. Но стоит организму «потерять бдительность» — ослабеть, заболеть, простудится, подвергнуться стрессу, как возбудители начинают преодолевать иммунную защиту. В результате они достигают цели — кожи и слизистой половых органов. Здесь начинается усиленное размножение вирусных частиц внутри «захваченных» клеток. Клеточные структуры, погибая, выпускают из себя мириады вирусов, вызывающих воспаление, покраснение, отек и появление пузырьков. Герпес дает очередное обострение.
- Постепенно иммунная система дает отпор вирусу, и в течение 10 дней язвочки на месте сыпи подсыхают и заживают. Все приходит в норму, чтобы при малейшем ослаблении иммунитета начаться заново.
Виды рецидивирующего герпеса
В зависимости от количества обострений различают несколько типов болезни:
- легкую, возникающую до 3 раз/год;
- средней тяжести, при которой обострения проявляются 4-6 раз/год;
- тяжёлую, сопровождающимися частыми обострениями, интервалы между которыми не превышают месяца;
- аритмичную, при которой после периода мнимого благополучия, продолжающегося от месяца до пяти, возникают высыпания. Для этой формы герпеса характерна закономерность — чем длительнее ремиссия, тем тяжелее проявляется заболевание;
- менструальную, проявляющуюся высыпаниями в период критических дней. Этот тип болезни тяжело протекает и сложно лечится;
- стихающую, при которой проявления болезни постоянно становятся слабее, а межрецидивные периоды – длиннее. Стихание проявлений болезни свидетельствует о положительной динамике лечения и восстановлении иммунной защиты, подавляющей вирус.
Описание
Вирус простого герпеса 1/2 типа, ДНК HSV 1/2, качественный — определение ДНК вируса простого герпеса 1/2 типа (HSV 1/2) в крови, методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Метод ПЦР позволяет идентифицировать в биологическом материале искомый участок генетического материала и обнаружить единичные молекулы ДНК вируса, не выявляемые другими методами. Принцип метода основан на многократном увеличении числа копий, специфичных для данного возбудителя участка ДНК.
С помощью ПЦР-анализа можно диагностировать инфекцию в остром периоде и выявлять случаи носительства.
Вирусы простого герпеса 1 и 2 типа
Вирусы простого герпеса 1/2 типа относится к семейству герпесвирусов (Herpesviridae), общим свойством которых является постоянное замедленное обратное развитие (персистирование) в организме после инфицирования.
Вирус простого герпеса (Herpes simplex) первого типа чрезвычайно распространён. Первичное инфицирование происходит, в большинстве случаев, в дошкольном возрасте. В дальнейшем вероятность заражения резко падает. Типичное проявление инфекции — «простуда» на губах. Однако при оральных контактах возможно поражение гениталий. Внутренние органы поражаются только при значительном снижении иммунитета.
Вирус простого герпеса 2 типа связан с раком шейки матки и раком влагалища и повышает восприимчивость к ВИЧ-инфекции, вызывающей СПИД.Вирус генитального герпеса Herpes simplex 2 типа — поражает, преимущественно, покровные ткани (эпителий) шейки матки у женщин и полового члена у мужчин, вызывая боль, зуд, появление прозрачных пузырьков (везикул) на месте которых образуются эрозии/язвочки. Однако при оральных контактах возможно поражение покровной ткани губ и ротовой полости. Вскоре пузырьки лопаются, оставляя мелкие язвочки. У мужчин пузыри образуются чаще всего на половом члене, иногда в мочеиспускательном канале и прямой кишке. У женщин — обычно на половых губах, реже — в шейке матки или в анальной области. Через 1–3 недели заболевание как бы проходит. Но вирус проникает в нервные волокна и продолжает существовать, затаившись в крестцовом отделе спинного мозга. У многих больных генитальный герпес даёт рецидивы болезни. Они возникают с различной частотой — от одного раза в месяц до одного раза в несколько лет. Их провоцируют другие болезни, неприятности, и даже просто перегревание на солнце. Основные пути передачи герпеса: воздушно-капельный, контактный, половой, внутриутробный, гемотрансфузионный, при пересадке органов. Первичная герпевирусная инфекция и реактивация инфекции (в гораздо меньшей степени) в период беременности могут вызывать патологию беременности или внутриутробное инфицирование плода. Причиной внутриутробного инфицирования плода чаще бывает ВПГ-2, но не исключено заражение и ВПГ-1. Кроме того, роженицы могут передать вирус новорожденному при родах, что может вызвать неонатальный герпес — редкое заболевание с летальным исходом.
Развитию заболевания способствует переохлаждение, снижение сопротивляемости организма, гиповитаминоз. Герпес часто возникает на фоне других заболеваний (гриппа, пневмонии и др.). Вспышки простого герпеса возможны в жаркое время при перегревании людей на солнце.
Клинические проявления герпетической инфекции — это высыпания на коже и слизистых оболочках, симптомы поражения нервных клеток и др. Герпевирусная инфекция характеризуется снижением иммунитета. Показания:
- подготовка к беременности (рекомендуется обоим партнёрам);
- признаки внутриутробной инфекции, фетоплацентарная недостаточность;
- ВИЧ-инфекция;
- иммунодефицитные состояния;
- дифференциальная диагностика урогенитальных инфекций;
- пузырьковые герпетиформные высыпания;
- жжение, боль и отёчность в области урогенитального тракта;
- изъязвление, болезненное мочеиспускание;
- профилактические скрининговые исследования.
Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи.
Забор крови производится в соответствующую пробирку строго до метки.
Сразу после заполнения и извлечения пробирки из держателя ее нужно аккуратно перевернуть 5–10 раз на 180° для смешивания пробы с наполнителем. Не встряхивать! Интерпретация результатов
Ответ выдаётся в качественном формате: «обнаружено» или «не обнаружено».«Обнаружено»:«Не обнаружено»:
Симптомы генитального герпеса
Типичными симптомами генитального герпеса являются:
- Зуд или боль в области половых органов или на них
- Появление маленьких, наполненные жидкостью волдырей
- Волдыри превращаются в покрытые коркой язвы.
Симптомы могут длиться до двух недель. В первый раз, когда у человека возникает вспышка генитального герпеса, волдыри могут быть очень болезненными. Другие симптомы включают в себя:
- Повышенную температуру
- Плохое самочувствие
- Боль при мочеиспускании
- Мышечная боль
- Отек лимфатических узлов в паху
Эти симптомы могут возникать обостряться, особенно при плохом самочувствии или во время стресса.
Профессор, врач Степанов В.С.:
Симптомы у мужчин и женщин
Симптомы генитального герпеса у взрослых и сексуально активных людей обычно имеют продромальную фазу, в которой пациент может чувствовать себя в целом плохо, а также испытывать:
- Усталость
- Головную боль
- Лихорадку
- Опухшие лимфатические железы
- Боли в пояснице, паху и ногах
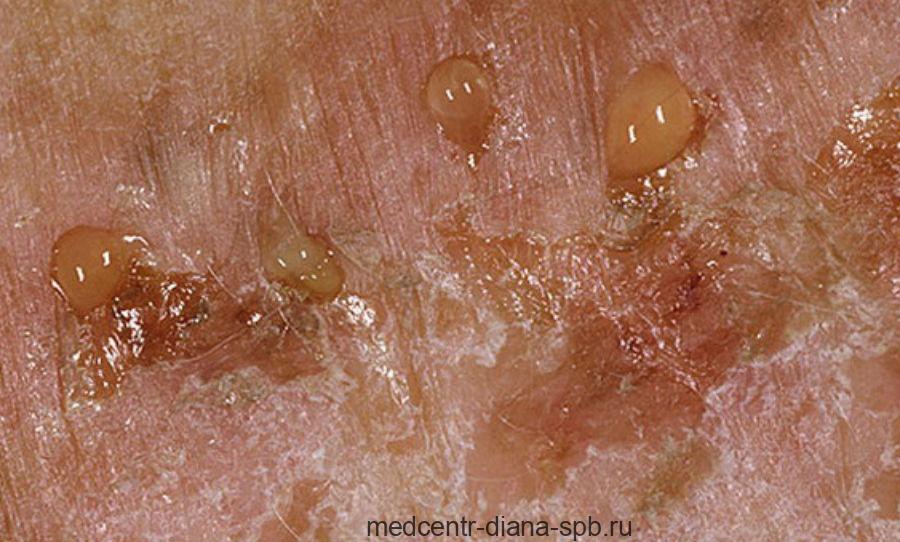
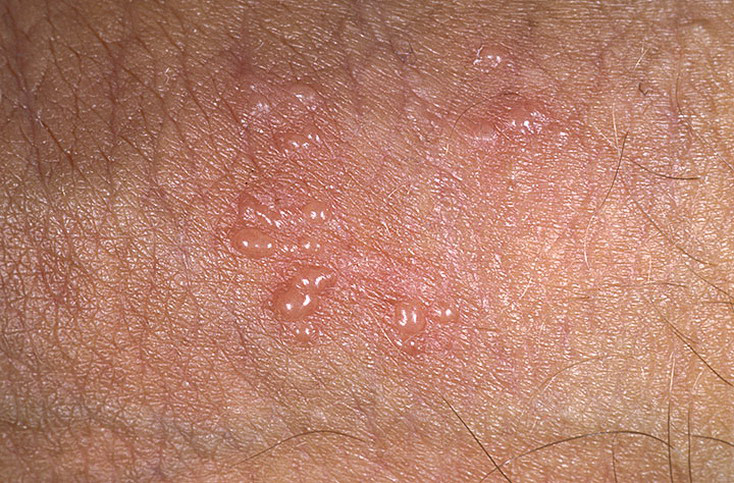 На фото начальная стадия герпеса. Повреждение кожи начинается в виде волдырей, переходящих в красные пятна, затем в заполненные жидкостью волдыри, которые лопаются в течение нескольких дней и превращаются в язвы.
На фото начальная стадия герпеса. Повреждение кожи начинается в виде волдырей, переходящих в красные пятна, затем в заполненные жидкостью волдыри, которые лопаются в течение нескольких дней и превращаются в язвы.
Лечение герпеса в интимной зоне
Противогерпетические лекарства существенно сокращают продолжительность заболевания и его клинические проявления, длительное лечение полового герпеса способно оградить от рецидивов, но только на время терапии. Ни один из противогерпетических препаратов: ацикловир, ганцикловир, валацикловир, фамцикловир – не имеет клинических преимуществ, все высокоэффективны. Принимать их надо при наличии кожных проявлений. Бессимптомное носительство, а также обнаружение антител к возбудителю не является показанием для начала лечения. Неинфицированный партнёр может проходить лекарственную профилактику.
Какой препарат поможет именно вам, и как можно увеличить безрецидивный период известно инфекционисту, специализирующемуся на герпетической инфекции. Обратитесь за помощью в Центр инфекционных заболеваний по телефону +7 (495) 230-00-01.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
Анализы на скрытые инфекции у женщин: список методов исследования
Какие анализы нужно сдать на скрытые инфекции, как их и откуда берут? Ниже вы найдете перечень основных лабораторных исследований, использующихся для выявления возбудителя болезни. Цена на них зависит от места проведения: в частных лабораториях она обычно выше, чем в государственных.
- Исследование урогенитального мазка на микрофлору. Для его проведения врач производит забор небольшого количества биоматериала со слизистых оболочек при помощи одноразового шпателя, после чего наносит полученные образцы на предметное стекло. Суть данного метода исследования сводится к воздействию на биоматериал особыми веществами, окрашивающими разные микроорганизмы в определенные цвета. Проведение данного исследования позволяет выявить ряд патогенных и условно-патогенных микроорганизмов, а также оценить общий состав микрофлоры влагалища, уретры и шейки матки.
- ПЦР (полимеразная цепная реакция). Этот метод исследования на инфекции, считающийся «золотым стандартом» в современной диагностике, обладает высокой точностью. Для его проведения врач при помощи одноразового гинекологического шпателя берет мазок секрета из влагалища, уретры и шейки матки. Забор биоматериала безболезненный и не должен причинять пациентке дискомфорт. Мазок помещают в специальный прибор (реактор) и постепенно увеличивают концентрацию нуклеиновой кислоты. Анализ включает в себя три цикла (денатурацию, отжиг и элонгацию). В ходе исследования лабораторный сотрудник работает с молекулами ДНК или РНК возбудителя, обнаруженными в биоматериале. ПЦР помогает определить наличие у женщины хламидиоза, кандидоза, гарднереллеза, микоплазмоза (Mycoplasmosis), трихомониаза (Trichmonosis, trichomoniasis), вируса папилломы человека, вируса герпеса, цитомегаловирус.
- Бакпосев (бактериальный посев). Данный метод подразумевает выращивание микроорганизмов, полученных в результате забора биоматериала, в подходящей для них питательной среде. Он дает возможность выявить присутствие в биоматериале инфекционных микроорганизмов и определить их количество, а также установить чувствительность инфекции к антибиотикам. При помощи гинекологического шпателя или щеточки врач берет мазок из цервикального канала, уретры и влагалища пациентки. Полученный биоматериал помещают на стерильное стекло, после чего переносят его в подходящую биологическую среду. Сколько делается анализ? В зависимости от вида микроорганизма на его культивирование может потребоваться разное время – от 3 дней до 3 недель. По истечении необходимого периода производится оценка характера образовавшихся колоний микроорганизмов и на основании этих результатов ставится диагноз. Проведение бакпосева рекомендовано при наличии любых воспалительных заболеваний органов малого таза невыясненной этиологии, при подозрении на присутствие инфекций, вызывающих кандидоз, трихомониаз, микоплазмоз, уреаплазмоз, а также при обнаружении в урогенитальном мазке большого количества лейкоцитов.
- ИФА (так называется иммуноферментный анализ). В качестве материала для исследования используют мазок, взятый из цервикального канала, или венозную кровь. Благодаря проведению ИФА можно выявить присутствие не самих патогенных агентов, а антител к ним – иммуноглобулинов G и М. Метод обладает достаточно высокой точностью. Он позволяет оценить остроту процесса, а по индексу авидности – давность заболевания.
- РИФ (реакция иммунофлюоресценции). В ходе проведения исследования биоматериал (мазок слизи цервикального канала и влагалища) обрабатывают особыми флуоресцентными веществами, после чего оценивают полученный результат с помощью люминесцентного микроскопа.
Мнение эксперта
Выбор оптимального метода исследования всегда должен оставаться за врачом. Неподготовленная пациентка не в состоянии самостоятельно выбрать тип анализа, обратившись непосредственно в лабораторию.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Генитальный герпес при беременности
Герпетическая инфекция относится к TORCH-инфекциям — это внутриутробные инфекции, опасные для плода и ребёнка и оказывают влияние на здоровье матери. Герпес на половых губах при беременности может вызвать аборт, преждевременные роды и даже врожденные аномалии. Инфицирование происходит внутриутробно или в родовых путях женщины. Риск инфицирования ребенка повышается при затяжных родах и при раннем отхождении вод. Причем инфицирование новорожденного в родовом канале возможно не только при острых очагах герпетической инфекции в шейке матки или влагалище, но происходит и при бессимптомном выделении возбудителя. Частота инфекции у новорожденных, при выделении вируса женщиной в конце беременности, приравнивается к 40-60%. При этом у новорожденных поражается нервная система. Рецидивирующий герпес в интимной зоне играет большую роль в развитии антифосфолипидного синдрома у беременных. Данный синдром встречается в 20-50% случаев при хронической вирусной инфекции.
В связи с этим важно при беременности провести лечение. Назначение ацикловира в I триместре не вызывает риск врожденных дефектов
А применение фамцикловира и валацикловира недостаточно изучено при беременности, поэтому нельзя регулярно их использовать. Ацикловир назначается внутрь при первичном эпизоде и при обострениях инфекции.
Лечение генитального герпеса при беременности
При первом эпизоде в I и II триместрах назначается ацикловир в обычной дозе: 200 мг 5 раз на протяжении 5 дней. Непрерывная лечение на ранних сроках не проводится. С 36-й недели для профилактики инфицирования ребенка в родах этот препарат назначают по 400 мг трижды в сутки ежедневно. Это позволяет проводить родоразрешение обычным способом. Кесарево сечение рекомендовано в тех случаях, когда за 1,5 месяца до родов у беременной отмечаются симптомы инфекции. Но при поражении шейки и безводном периоде 4-6 ч даже операция не предотвращает заражения малыша. Риск инфицирования ребенка при рецидиве генитальной герпетической инфекции низкий. Рецидивы в III триместре кратковременные. Лечение беременных при рецидиве включает Ацикловир 400 мг трижды в день, также назначается Генферон, который можно использовать с 13-40 неделю. В третьем триместре для лечения и профилактики обострений назначается также фамцикловир.
Как выглядит герпес?
Большинство случаев Вируса Простого Герпеса протекает бессимптомно, что означает, что больные не испытывают никаких симптомов. Другие могут заметить язвы или повреждения. Эти язвы выглядят как пузыри, наполненные жидкостью. Через несколько дней язвы открываются, сочатся и образуют корку до заживления.
Больные также могут почувствовать покалывание, зуд или жжение за несколько дней до появления язв. Некоторые также могут испытывать симптомы гриппа, например:
- высокая температура
- мышечные боли
Обычно первые язвы появляются через дней. Они могут длиться до недели или 10 дней.
Вспышка может включать одну язвочку или скопление язв. Они часто поражают кожу вокруг рта, половых органов или прямую кишку. На заживление волдырей может уйти от 2 до 4 недель.
Симптомы обычно появляются время от времени, хотя они не становятся такими серьезными, как в первый раз.
В следующих разделах обсуждаются симптомы герпеса, возникающие на часто поражаемых частях тела.
Причины генитального герпеса
Как мы выяснили, причины появления герпеса в интимной зоне — заражение вирусом герпеса 1 и 2 типа. Носительство вируса выявляется у 80% людей, а проявления отмечаются только у 25-30%. Однократно проникнув в организм, вирус пожизненно присутствует в нем и дает периодические обострения инфекции, но признаки заболевания могут полностью отсутствовать. Такие пациенты с субклиническим течением или бессимптомным считаются главным источником заражения. Это ДНК-содержащий вирус и место постоянного пребывания его — паравертебральные ганглии нервной системы. Характерной особенностью является способность к распространению по органам.
Передается ли герпес половым путем? Все герпесвирусы передаются контактным (через кровь и слюну больного или носителя), а также половым путем (через сперму и секрет). Входными воротами являются слизистые наружных гениталий мужчин и женщин, а также кожа аноректальной области. Повышенный риск заражения имеют лица, которые половую жизнь начинают рано. Потом риск инфицирования возрастает с увеличением количества сексуальных партнеров. Герпес в интимной зоне наиболее часто передается во время, когда у больного есть высыпания на слизистых оболочках. Вероятность заражения женщин при контакте с мужчиной, который имеет симптомы болезни, около 80-90%. Риск заразиться мужчине при сексуальном контакте с больной женщиной составляет 50%.
Таким образом, наиболее реальные пути передачи — это прямой контакт со спермой или выделениями инфицированного больного
Важно то, что наличие в этот момент симптомов болезни не обязательно, поскольку не исключается передача вируса с выделениями при субклинической, бессимптомной и атипичной форме заболевания. Вирус персистирует в мочеполовом тракте у мужчин, а у женщин — в шейке, уретре и влагалище
Все инфицированные выделяют возбудителя несколько дней в году, даже не имея клинических проявлений. Пациенты с бессимптомным заболеванием — основной резервуар инфекции.
Половой герпес передается также орально-генитальным путем (рот-гениталии, особенно при наличии вируса 1 типа) и анальным путем (анальные половые контакты). Инкубационный период генитального герпеса 2-12 дней, но чаще всего 6-7 дней. При первом инфицировании вирус с места внедрения по нервам доходит до спинальных ганглиев или проникает туда при вирусемии (при пребывании в крови). В ганглиях он «спит» и неуязвимым для всех противовирусных препаратов. При повторной активации он мигрирует по нервам, вызывая раздражение, что проявляется ощущениями зуда и жжения, которые предшествуют появлению высыпаний.
Факторы, вызывающие обострение инфекции:
- стресс;
- предменструальный период и период месячных;
- ультрафиолетовое облучение (пребывание на солнце);
- усталость;
- чрезмерное охлаждение и пребывание на сквозняках;
- иммунодефицитные состояния;
- сопутствующая инфекция;
- раздражающее воздействие в области гениталий (в том числе и сексуальный контакт).
Вывод
Герпес — это легкое заболевание кожи, вызванное вирусом простого герпеса. Из-за него язвы, похожие на волдыри, появляются на любом участке тела. Наиболее часто поражаются области вокруг рта, гениталий и ягодиц.
От ВПГ нет лекарства, и больные, заразившиеся этим вирусом, обычно время от времени испытывают высыпания. Язвы обычно проходят сами по себе, хотя можно помочь себе в лечении вспышек с помощью противовирусных препаратов, таких как:
- ацикловир
- фамцикловир
- валацикловир
- цинк (работает только до появления высыпаний)
Эти методы лечения, которые доступны в виде кремов или таблеток в аптеках или по рецепту, могут сократить продолжительность вспышки герпеса.
Чтобы избежать передачи герпеса другим людям, избегайте контакта кожи с кожей во время обострения симптомов, особенно когда язвы открыты.
Больные с оральным герпесом могут снизить риск передачи, избегая поцелуев и совместного использования посуды.