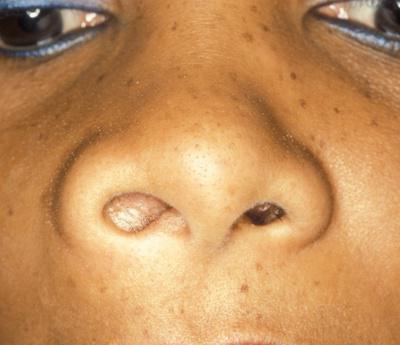
Фронтит
Содержание:
- Причины развития болезни
- Профилактические меры
- Меры предосторожности
- Разновидности синуситов
- О заболевании
- Диагностика одонтогенного гайморита
- Лечение синусита
- Методы диагностики фронтита
- Осложнения хронического риносинусита
- Лечение
- Лекарства
- Диагностика заболевания
- Причины фронтита
- Виды фронтита
- Как развивается фронтит?
- Стрептодермия у беременных
- Диагностика
- Диагностика и лечение
- Причины развития гайморита
- Диагностика синуситов
Причины развития болезни
Причинами возникновения данного заболевания может быть, прежде всего, наличие острой респираторной вирусной инфекции (ОРВИ) и значительное переохлаждение организма. Сразу возникает закономерный вопрос : « Почему он развивается у одних людей, а у других нет?» В данной ситуации ответ напрямую зависит не только от вирулентности инфекции, вызвавшей ОРВИ, состояния иммунитета заболевшего, но и от некоторых других предполагающих факторов, а именно:
— искривление носовой перегородки пациента;
— гипертрофические изменения носовых раковин из-за наличия хронического вазомоторного ринита, аллергического ринита, ринита медикаментозного характера, возникающегося на фоне приема нафтизина и других средств;
— разрастание аденоидов и полипов, блокирующих соустье с пазухой и нарушающих отток слизи с пазухи;
— врожденные анатомические нарушения строения костей.
Профилактические меры
Мы рекомендуем вам:
- повышать сопротивляемость организма и его защитные свойства,
- до конца вылечивать вирусные заболевания,
- регулярно посещать специалистов и проходить профилактические осмотры.
Это позволит выявить признаки фронтита на самой ранней стадии.
Важно отдавать предпочтение активному и здоровому образу жизни, проводя закаливающие процедуры. Специалисты рекомендуют увеличить в рационе объем потребляемых свежих овощей и фруктов, пропивать периодически курсы витаминов и избегать переохлаждения организма
Специалисты рекомендуют увеличить в рационе объем потребляемых свежих овощей и фруктов, пропивать периодически курсы витаминов и избегать переохлаждения организма.
Намного проще соблюдать несложные правила профилактики, чем потом осуществлять лечение, опасаясь возникновения тяжелых осложнений.
Меры предосторожности
При лечении фронтита следует учитывать основные факторы:
Состояние здоровья пациента, сопутствующие заболевания. Это поможет врачу назначить эффективное и максимально безвредное лечение, которое не причинит вреда другим системам организма.
Наличие аллергии или повышенной чувствительности к веществам. Это касается как медикаментозной терапии, так и лечения народными средствами. Любой компонент любого лекарственного средства может теоретически спровоцировать аллергическую реакцию
Поэтому людям, склонным к аллергии, следует применять препараты и народные рецепты с осторожностью, после консультации с врачом.
Возраст пациента
При том, что терапия у взрослых и детей сложа, следует принимать во внимание особенности развития детского организма для того, чтобы правильно подобрать препарат и дозировку (в инструкции обычно подробно расписан прием препаратов в зависимости от возраста).
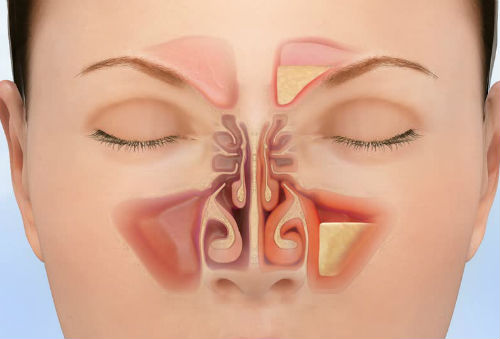
Разновидности синуситов
Воспаление может охватить все околоносовые пазухи (пансинусит), но гораздо чаще страдает только определённый тип пазух.
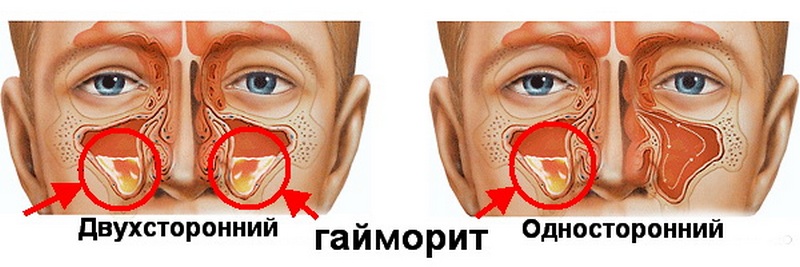
Воспаление гайморовых (верхнечелюстных) пазух называется гайморитом (верхнечелюстным синуситом), лобных (фронтальных) пазух – фронтитом. Эти пазухи образуют две пары, расположенные симметрично с правой и левой стороны от носа. Поэтому говорят об одностороннем или двустороннем синусите, в зависимости от распространения воспаления.
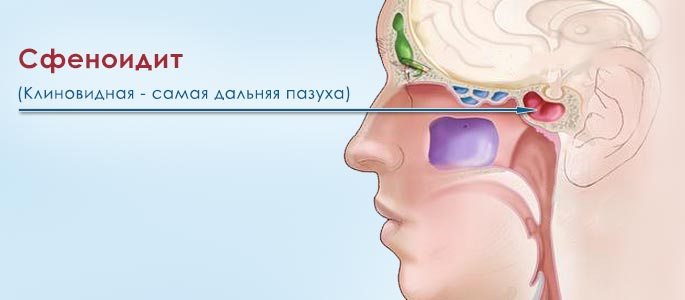
Кроме того, у нас есть решетчатый лабиринт внутри носа (воспаление этих пазух называется этмоидитом) и клиновидная пазуха в основной или клиновидной кости, разделённая перегородкой на несимметричные части. Воспаление этой пазухи называется сфеноидит. Это редкое, но самое опасное заболевание из всех синуситов, поскольку клиновидная пазуха уходит в глубину головы и находится в непосредственной близости от сонной артерии, глазных нервов, гипофиза и основания черепа. Воспаление слизистой оболочки клиновидной пазухи способно привести к самым серьёзным осложнениям, в том числе и с летальным исходом.
Наиболее часто встречается гайморит.
Различают также острую и хроническую формы заболевания.
О заболевании
Исследования показывают, что пятая часть населения нашей планеты (заболеванию подвержены как взрослый, так и ребёнок) хотя бы раз в жизни, но сталкивалась с этим недугом. Просто «перенести болезнь на ногах» не получится — воспаление верхнечелюстной пазухи чревато развитием более серьёзных осложнений.
Когда поражается одна пазуха, мы говорим об одностороннем гайморите. Двухсторонним гайморитом в оториноларингологии называют воспаление, охватившее обе пазухи, что гораздо опаснее первого варианта. Оно протекает гораздо тяжелее, нежели односторонняя форма и требует грамотного профессионального лечения. К счастью, такое воспаление диагностируется гораздо реже, нежели одностороннее, но это вовсе не значит, что о нём не нужно знать. Ведь не зря говорится: «Предупреждён значит вооружён».
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Диагностика одонтогенного гайморита
Диагностировать данное заболевание может только врач. Диагностика одонтогенного гайморита, как правило, происходит в два этапа:
- Определение источника воспаления, то есть больного зуба, и исследование его состояния;
- Непосредственный осмотр гайморовых пазух.
Рентген-диагностика
Рентген при диагностике одонтогенного гайморита может использоваться на обоих этапах. На первом он применяется для панорамного снимка челюсти, прицельного снимка зубов и конусно-лучевой томограммы челюсти.
Рентген-диагностику также применяют для того, чтобы исследовать состояние верхнечелюстной придаточной пазухи. Проекционные снимки могут предоставить врачу только 20% необходимой информации, так что чаще всего диагностику проводят при помощи компьютерной томографии. Этот способ исследования позволяет обнаружить в гайморовой пазухе наличие посторонних объектов.
Компьютерные снимки позволяют получить об объекте исследований достаточно точные сведения, однако зачастую их недостаточно для того, чтобы полностью оценить произошедшие в гайморовой пазухе изменения. Например, при проведении конусно-лучевой томограммы врач может увидеть отличия в плотности тканей, но не всегда может стопроцентно определить, что это за новообразование, так как, например, кисты и полипы часто имеют одинаковую плотность.
Эндоскопия
Данный способ диагностики является самым точным и надежным. Эндоскопия производится при помощи эндоскопа – специального препарата диаметром всего 3-4 миллиметра. Эндоскоп вводится через отверстие после удаления зуба или расширенное соустье. Прибор дает широкий угол обзора и увеличивает изображение, что позволяет досконально обследовать гайморову пазуху и точно диагностировать заболевание.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Лечение синусита
Лечение синусита зависит главным образом от течения заболевания:
- Консервативные меры (такие как сосудосуживающие назальные спреи, ингаляции и теплые компрессы) обычно достаточны при остром синусите. Кроме того, некоторые травяные рассасывающие таблетки помогают снять симптомы острой формы заболевания.
- В некоторых случаях — особенно если болезнь имеет хроническую форму воспаления околоносовых пазух необходимо оперативное вмешательство, чтобы взять под контроль рецидивы воспаления и вылечить заболевание (например, вследствие полипов носа).
Консервативное лечение
Острый синусит
В качестве консервативного (т. е. неоперативного) лечения для начала купирования симптомов острого синусита подходят сосудосуживающие назальные спреи с активным веществом ксилометазолином (Длянос спрей 0.1%, Риномарис, Снуп, Носолин и проч.).
Назальные спреи рекомендуется использовать не более 7 дней.
Альтернативой назальным спреям будут использование куска ваты, смоченной сосудосуживающим средством и вставленной в средину носового прохода.
Кроме того, облегчить симптомы острого синусита можно с помощью лекарств, обладающих отхаркивающим, противовоспалительным и жаропонижающим действием.
— Отхаркивающие препараты недорогие но эффективные.
— Противовирусные препараты недорогие но эффективные взрослым.
В качестве отхаркивающего средства для удаления слизи можно использовать растительные лекарственные средства в виде капсул, содержащие активный ингредиент цинеол (встречается в эвкалипте и шалфее (например: Эвкалипт-М, Шалфей Эвалар)). Для снятия боли используйте:
- Парацетамол;
- Диклофенак;
- Ибупрофен.
Поскольку за острым синуситом в большинстве случаев стоят вирусы, лечение антибиотиками будет не эффективным. Антибиотики (особенно с активным ингредиентом амоксициллином) могут быть полезными только в том случае, если диагностирован бактериальный синусит, т. е. за воспалением стоят бактерии. Также для применения антибиотиков необходимо одно из следующих условий:
- ваша температура поднимается выше 38,3 градусов по Цельсию;
- имеются осложнения;
- имеются хронические воспалительные болезни легких (например, хронический бронхит, астма);
- у вас иммунодефицит, принимайте лекарства, которые подавляют иммунную систему (например, после трансплантации органов).
Болит ухо у взрослого: причины, что делать и как лечить в домашних условиях
Также для облегчения симптомов можно вдыхать теплый пар (38-42 градусов) — главное после использования противоотечных спреев не используйте эфирные масла. Также может быть полезно промывание носа с помощью солевого раствора.
Хронический синусит
Хроническая форма данного заболевания также в редких случаях может ограничиться консервативными методами лечения. Например, если за хронический синусит ответственна аллергия, лечение может состоять из противоаллергических и кортикостероидных назальных спреев. Часто рекомендуется гипосенситизация.
Если возбудителем хронического синусита являются бактерии, эффективным будут антибиотики. Для облегчения симптомов делайте промывания носовых пазух.
Операция
Если симптомы синусита не поддаются контролю консервативным методам терапии назначается операция. В основном хирургическое вмешательство требуется при хроническом синусите и при серьезных осложнениях.
При синусите могут помочь различные виды оперативного вмешательства. Самая распространенная и простая процедура — прокол синуса: его основная цель освободить носовые пазухи от гноя и секрета.
Основные операционные вмешательства при хроническом синусите, направлены на устранение анатомических сужений и патологических измененный слизистой оболочки: например, хирург может одновременно выпрямить носовую перегородку и уменьшить носовые раковины. Операция проводится под общим наркозом
Как правило, хирург проводит операцию с эндоскопом и очень маленькими хирургическими инструментами, которые он осторожно вводит через ноздри
При острой форме заболевания лечение возможно в амбулаторных условиях, при хронической — в стационаре. Лечение в стационаре займет 1-2 недели.
Методы диагностики фронтита
Диагностика хронического фронтита и контроль состояния лобных пазух осуществляется с помощью инструментальных методов, – прежде всего, рентгенографии околоносовых пазух, а в тех случаях, когда использование рентгеновского излучение нежелательно, с помощью УЗ-диагностики.
Рентгенография носовых пазух
Рентгенография придаточных пазух носа позволяет выявить отёчность слизистой и скопление гноя в лобных пазухах.
УЗИ лобных пазух
Ультразвуковое исследование лобных пазух может быть осуществлено с помощью Синускана – прибора ЛОР экспресс-диагностики прямо на приёме врача.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Осложнения хронического риносинусита
Продолжительное воспаление несет много опасностей, так как пазухи близко расположены к таким важным структурам, как глаза и головной мозг:
- Менингит (воспаление оболочек головного и спинного мозга);
- Сепсис. Генерализованная инфекция;
- Другие инфекционные осложнения. Иногда воспаление распространяется на кости (остеомиелит) или кожу (целлюлит);
- Орбитальные осложнения. Если инфекция проникает в глазницу, это может вызвать снижение зрения или необратимую слепоту.
- Частичная (или полная) потеря обоняния. Затруднение попадания одорантов в обонятельную щель и воспаление обонятельного нерва могут привести к временной или постоянной потери восприятия запахов.
Лечение
Терапевтические меры при ФР-патологии базируются на результатах диагностики и преследуют такие цели – снятие СО-отека, возобновление дренажных возможностей лобно-носового хода и борьбу с инфекцией.
Для этого задействуют деконгестанты, через катетер вводятся медикаментозные смеси, включающие гидрокортизон, адреналин, антибиотики.
Целесообразно назначение аспирационных сеансов по удалению ЛП-содержимого и промыванию ее полости. При налаживании оттока содержимого рекомендуется применение УВЧ и СВЧ-терапии.
При неэффективности консервативной терапии, нарастании симптоматики, обнаружении признаков осложнения выполняется под местной анестезией трепанопункция.
В исключительных случаях, опасных развитием тяжелых внутричерепных осложнений, используется хирургическое лечение с наружным доступом и широким ЛП-вскрытием.
Лекарства
Фото: i42.woman.ru
При катаральном фронтите можно использовать спреи, содержащие антибактериальные средства, однако при гнойном фронтите лечение производится с помощью антибиотиков системного действия. При выборе антибактериальных средств системного действия, как правило, предпочтение отдается пенициллинам (амоксициллин, амклав) или цефалоспоринам (цефотаксим, цефтриаксон). Данные антибиотики являются препаратами широкого спектра действия, то есть предотвращают рост и развитие как грамотрицательной, так и грамположительной микрофлоры. В большинстве случаев продолжительность антибактериальной терапии составляет от 7 до 10 дней
Важно отметить, что во время приема антибиотиков необходимо тщательно соблюдать все рекомендации своего лечащего врача, в частности ни в коем случае нельзя самостоятельно производить отмену антибиотиков, даже при исчезновении беспокоящих симптомов. На фоне приема данных препаратов могут появляться следующие побочные эффекты: тошнота, изжога, изредка рвота, дискомфорт в эпигастральной области, метеоризм, головная боль, головокружение, мышечная слабость и так далее
При появлении какого-либо из перечисленных побочных эффектов следует проинформировать об этом своего лечащего врача.
Сосудосуживающие капли (назол, нафтизин, ринонорм, ксимелин) воздействуют на специфические рецепторы, в результате чего происходит спазм кровеносных сосудов, питающих слизистую оболочку полости носа, благодаря чему уменьшается отек слизистой. Использование сосудосуживающих каплей или спреев приводит к облегчению носового дыхания, однако стоит отметить, что длительное применение данных средств строго запрещено. Дело в том, что регулярное сокращение сосудов, питающих слизистую оболочку носовой полости, приводит к появлению в ней атрофических изменений. Это опасно развитием спонтанных носовых кровотечений, возникающих на фоне легкой ранимости слизистой оболочки. Кроме того, атрофические изменения в носовой полости грозят дегенерацией хрящевой ткани, проявляющейся, например, перфорацией носовой перегородки. Как правило, побочные эффекты, возникающие на фоне применения сосудосуживающих каплей или спреев, отсутствуют, однако в некоторых случаях могут отмечаться головные боли, брадикардия, повышенная сонливость. При выборе формы выпуска сосудосуживающих средств для носа предпочтение следует отдавать спреем, поскольку они лучше распределяются в носовой полости.
Как известно, под действием некоторых веществ, которые выполняют роль аллергенов, происходит выработка в организме человека биологически активных веществ, в результате чего наблюдается развитие аллергического воспаления. Существует множество биологически активных веществ, однако наиболее активным представителем является гистамин, который вырабатывается тучными клетками при контакте с аллергеном. Механизм действия антигистаминных препаратов направлен на уменьшение количества гистамина, высвобождаемого тучными клетками. Кроме того, антигистаминные средства способны связывать активно действующий гистамин, в результате чего происходит его нейтрализация. Как следствие, устраняется отек слизистой оболочки, уменьшается количество выделений из носовой полости, что приводит к улучшению носового дыхания и общего самочувствия человека. В лечении фронтита используются следующие представители антигистаминных средств: лоратадин, фенкарол, цетрин и другие.
Диагностика заболевания
Фронтит часто стартует без каких-либо выделений из носа. Выявить болезнь может лишь квалифицированный отоларинголог. Он быстро поставит верный диагноз, основываясь на жалобах пациента. Дополнительные исследования нужны для точного определения тяжести болезни и выбора методики лечения.
Для диагностики фронтального синусита применяют следующие инструментальные исследования:
- Рентгенографию придаточных пазух;
- Риноскопию;
- Ультразвуковое исследование околоносовых синусов;
- Трансиллюминацию;
- Эндоскопическое обследование носоглотки;
- Термографию;
- Компьютерную томографию.
Необходимые обследования и последующее лечение назначает отоларинголог. Дополнительно он может направить на бактериологический и цитологический анализ носового содержимого.
Причины фронтита
Главными возбудителями заболевания считаются стафилококки и стрептококки. Причём они могут длительное время присутствовать на слизистых оболочках человека и никак себя не проявлять, пока определённые причины не приведут к снижению защитных сил организма, и как следствие — активизации патогенной микрофлоры.
Самая распространённая причина болезни — попадание болезнетворных микроорганизмов из носа в пазуху. Заболевание может стать следствием перенесённого гриппа, ОРЗ, ОРВИ, скарлатины, не до конца вылеченного ринита и т.п.
Частой причиной фронтита является аллергия. Аллергический насморк приводит к сильнейшему отёку слизистой оболочки, что блокирует выход слизи из лобной пазухи. В результате начинается воспаление.
Спровоцировать болезнь могут полипы и другие новообразования носа. Они перекрывают носовые ходы, мешают нормальной циркуляции воздуха и становятся причиной отёка слизистой.
Искривлённая перегородка носа может также стать причиной нарушения оттока слизи. С искривлённой носовой перегородкой человек может родиться, а может приобрести патологию в процессе жизнедеятельности, например, после травм. Механические травмы и повреждения носовой полости могут тоже стать предпосылкой фронтита: сильный ушиб приводит к отёку тканей и нарушению в них кровообращения. А если в носовой полости есть отёк, то высока вероятность развития воспаления.
Воспаление лобных пазух может спровоцировать инородный предмет, находящийся в носовой полости. Посторонний предмет в носу является частой причиной фронтита у детей.
Виды фронтита
Классификация по форме течения воспалительного процесса
| Вид фронтита | Симптомы и внешние проявления | Причина возникновения | Оптимальные методы лечения |
| Острый фронтит | Сильные головные боли, которые усиливаются при поколачивании и надавливании. |
|
|
| Хронический фронтит |
|
|
|
Классификация по виду воспалительного процесса
| Вид фронтита | Симптомы и внешние проявления | Причина возникновения | Оптимальные методы лечения |
| Экссудативный фронтит | |||
| a) Катаральный фронтит |
|
Возникает как следствие инфекции и воспалительных процессов в слизистой носа |
|
| b) Гнойный фронтит |
|
|
|
| Продуктивный фронтит | |||
| Полипозный, кистозный фронтит |
|
Патологическое разрастание слизистой ткани, выстилающей пазуху. Образование кист | Вскрытие лобной пазухи, удаление кист и полипов |
| Пристеночно-гиперпластический фронтит, вызванный разрастанием слизистой оболочки пазух |
|
|
Классификация по локализации процесса
| Вид фронтита | Симптомы и внешние проявления | Причина возникновения | Оптимальные методы лечения |
| Односторонний фронтит | |||
|
Головная боль и слизисто-гнойные выделения из одной ноздри Температура тела 37,3-39°С | Вызывается бактериями, вирусами, грибками,аллергенами. А также может быть следствием травм и снижения местного иммунитета | Выбор метода лечения зависит от причины, вызвавшей заболевание. Используют:
Если лечение не дало результатов, то может понадобиться операция при фронтите |
| Двусторонний фронтит | |||
| Двусторонняя форма | Боль возникает симметрично с двух сторон. Может отдавать в разные участки головы. Выделения из обеих ноздрей. | Причины, вызывающие воспаление такие же, как и при одностороннем фронтите | Медикаментозное лечение соответствующими препаратами. Хирургические методы лечения |
Как развивается фронтит?
Околоносовые (придаточные) пазухи человека — это полости в черепе, которые заполнены исключительно воздухом. Они решают ряд задач в организме: они согревают, увлажняют и очищают вдыхаемый воздух, участвуют в формировании тембра голоса, смягчают последствия ударов и травм (принцип действия подушки безопасности в автомобиле). Типов придаточных пазух носа четыре. Сегодня нас интересуют лобные.
Лобные пазухи, как нетрудно догадаться, расположены в лобной части головы. Их две, каждая из которых отделена от другой костной перегородкой. Задняя стенка пазух отделяет их от лобных долей головного мозга, нижняя — от глазницы. С носом лобные пазухи сообщаются посредством канала, по которому слизь, образуемая в них, выводится в носовую полость и далее из организма. Эта функция называется самоочищением. Способность пазухи очищаться позволяет поддерживать работоспособность и выполнять свои функции бесперебойно.
Непосредственная причина болезни — попадание в лобную пазуху инфекции из носа. Проникнув в неё, бактерии попадают в место с благоприятными для себя условиями — в пазухе всегда тепло и влажно. Патогенные микроорганизмы начинают вести активную жизнедеятельность и размножаться. Слизистая оболочка отекает, как ответ на воздействие возбудителей, и начинает усиленно вырабатывать слизь. Если из-за отёка отток слизистых масс становится затруднённым, вся слизь накапливается в пазухе, образуется гной, и развивается сильнейшее воспаление.
Прежде чем понять, как лечить болезнь, и какие меры профилактики предпринять, чтобы её избежать, необходимо понять причины синусита этого вида.
Стрептодермия у беременных
Беременность приводит к гормональной перестройке организма и к снижению иммунитета, так как организм бросает свои силы на развитие малыша в утробе матери. В этот момент женщина может заболеть стрептодермией.
Особенности протекания болезни у будущих мам:
- Если болезнь не имеет осложнений, она не опасна для ребенка. Заражение плода возможно лишь при попадании стрептококка в кровяное русло женщины.
- Инфекция может попасть ребенку во время родов, кожа малыша не имеет защиты от стрептококка. Болезнь вызывает осложнения и очень опасна для младенца.
Вот почему так важно вовремя пролечиться, до появления ребенка на свет. Врачи подбирают щадящую схему терапии
Препараты не опасны для малыша, но вполне эффективны. Предпочтение отдается кремам и мазям. Самостоятельный выбор средств категорически запрещается. Необходимо согласовать с врачом.
Диагностика
Если есть подозрение на фронтальный синусит, пациент направляется к ЛОР-специалисту, который дополнительно осмотрит полость носа, выполнит эндоскопическое исследование чтобы оценить анатомию полости носа и выявить такие состояния, как например искривление носовой перегородки, полипы полости носа.
Отделяемое из носа может быть собрано для анализа, чтобы определить вид и свойства инфекции (чувствительность к антибиотикам).
Выполнение КТ исследования при фронтальном синусите необходимо провести для определения степени поражения синуса и визуализации анатомических структур полости носа, выявлении вероятных анатомических аномалий, способствующих развитию фронтального синусита.
Диагностика и лечение
При подозрении на фронтит следует обратиться к отоларингологу. Основными методами исследования при фронтите являются рентгенография пазух, диафаноскопия.
Лечение при остром фронтите консервативное. Отток отделяемого из пазухи обеспечивается путем смазывания слизистой оболочки среднего носового хода раствором нафтизина или 0,2 % раствором галазолина. Эти же растворы можно применять и в виде капель в нос. В первые дни болезни рекомендуются постельный режим, прием ацетилсалициловой кислоты, ингаляции аэрозолей антибиотиков, физиотерапия (прогревание лампой синего света, соллюкс, УВЧ-терапия). В тяжелых случаях показано внутримышечное введение антибиотиков.
При хроническом фронтите лечение начинают с консервативных методов и в случае их безуспешности прибегают к хирургическому вмешательству.
Причины развития гайморита
Чаще всего сначала поражается одна пазуха, но поскольку все околоносовые синусы связаны между собой, то воспалительный процесс из одного синуса переходит на другой. Нередко инфекция распространяется из одной пазухи в другую по вине самого пациента: этому способствует лечение в домашних условиях и неправильное самостоятельное промывание пазух на стадии появляющегося синусита.
Можно выделить следующие причины двустороннего гайморита:
- болезнетворные микроорганизмы, проникающие в верхнечелюстные пазухи (болезнь возникает, как правило, на фоне ОРВИ);
- в десяти процентах случаев причиной заболевания выступают больные зубы: из-за анатомически близкого расположения инфекция с корней зубов может легко проникнуть в гайморовы пазухи (в этом случае мы говорим об одонтогенном гайморите);
- долго не проходящий насморк, который неправильно или вовсе не лечится;
- искривлённая перегородка носа, кисты и полипы, которые могут частично перекрывать пути выхода слизистых масс из гайморовых пазух;
- аденоиды — становятся частой причиной двухстороннего воспалительного процесса в детском возрасте;
- аллергические реакции;
- неблагоприятные внешние условия: загазованность, пыльный воздух, «вредные» производства;
- курение, в том числе пассивное.
Если должное лечение двустороннего гайморита у взрослого или ребёнка не проводилось, произойдёт хронизация воспалительного процесса. Причём при двухстороннем воспалении эта вероятность в разы выше, чем при одностороннем.
Диагностика синуситов
Диагноз «синусит» ставится на основании жалоб пациента, его физикального осмотра и проведения ряда исследований. Первое, с чего лор-врач начнёт консультацию, — это опрос пациента на предмет жалоб и сбор его анамнеза жизни и здоровья. Как протекает болезнь? Когда появились первые симптомы? Предшествовали ли появлению симптомов простуда или переохлаждение? Нет ли проблем с зубами верхней челюсти? Услышав всю необходимую информацию, доктор переходит к непосредственному осмотру больного.
Лор-врач прощупывает области расположения околоносовых пазух (если пазухи воспалены, при нажатии на них пациент испытывает дискомфорт) и шейные лимфоузлы (они могут быть увеличены). Внешний осмотр помогает увидеть отёчность век, припухлость тканей в области поражённых пазух, слезотечение. Далее доктор переходит к осмотру лор-органов – риноскопии (осмотру носа), фарингоскопии (осмотру глотки). Риноскопия позволяет увидеть состояние слизистой оболочки носа, наличие выделений в носу, носовую перегородку, размер нижних носовых раковин.
Более детально изучить полость носа и оценить состояние соустий пазух позволяет эндоскопическое исследование, которое проводится с помощью эндоскопа.
Диагностировать воспалительный процесс в околоносовых пазухах помогает процедура синуссканирования, которая проводится с помощью прибора синусскана. Это разновидность ультразвукового исследования. Его часто применяют вместо рентгенологического исследования, например, при беременности или детям. В отличие от рентгена при синуссканировании пациент не подвергается облучению, а значит, этот метод более безопасен и может использоваться в случаях, когда рентген противопоказан.
Рентгенологическое исследование часто проводится при диагностике синусита. Рентгеновский снимок показывает, скопились ли в пазухах воспалительная жидкость или гной.
В трудных случаях, когда возникают сложности с постановкой диагноза, пациент направляется на компьютерную томографию (КТ).
При диагностике синуситов показаны ряд лабораторных анализов, которые позволяют сделать вывод о наличии в организме воспалительных процессов и определить тип возбудителя заболевания: общий анализ крови, общий анализ мочи, цитологическое исследование выделяемого из носовой полости, мазок из полости носа.
Иногда в целях диагностики проводится пункция пазухи («прокол»). В ходе пункции доктор извлекает из пазухи патогенное содержимое и отправляет его на анализ для определения микрофлоры и её чувствительности к антибиотикам.