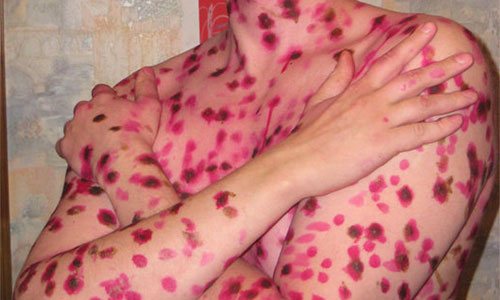
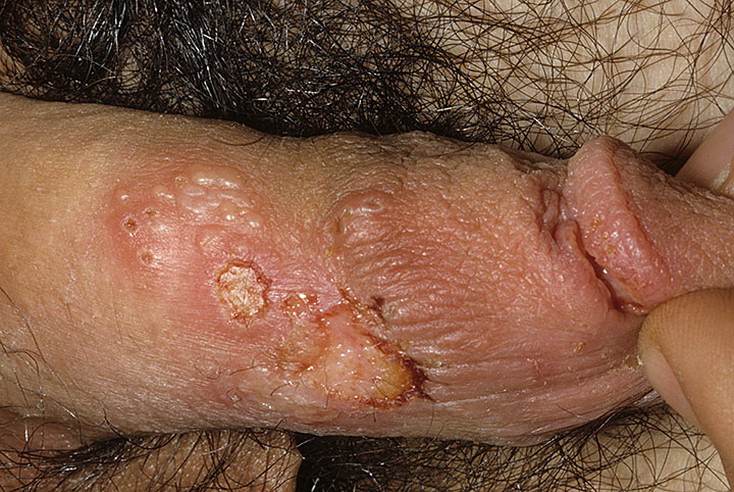
Можно ли заразиться зппп
Содержание:
- У женщин симптоматика менее выражена
- Хламидиоз
- Какие сдают анализы при ИППП орально?
- Как лечить ИППП орально?
- Превентивное лечение оральных ИППП
- Вирус Эпштейна-Барр (ВЭБ)
- Рак и вирус папилломы человека (ВПЧ)
- Что такое гонорея?
- Что такое ИППП?
- Диагностика венерических заболеваний
- Значит, я могу выбросить презервативы?
- Нет симптомов, значит, незаразен?
- Как предотвратить заражение?
- Как проявляют себя различные половые инфекции?
- Миф 9: спермициды защищают от инфекций во время секса
- Что потребуется для лечения?
- Лечение
- Миф 1: если у полового партнера нет признаков половой инфекции, можно не защищаться
- Лечение венерических заболеваний
- Вирус папилломы человека
У женщин симптоматика менее выражена
Теоретически от подобных заболеваний не застрахован никто, ведь даже единственный незащищенный половой контакт (причем любой – вагинальный, анальный, оральный) с зараженным партнером может привести к инфицированию.
Тем не менее чаще других ИППП выявляют у мужчин. Но это не означает, что женщины не болеют. Просто симптоматика у прекрасной половины человечества бывает менее выражена, чем у мужчин. Недаром инфекции у женщин часто обнаруживают случайно – во время гинекологического осмотра.
Также в группе риска (в силу возраста и отсутствия достаточных знаний) – подростки. Поэтому с началом половой жизни я бы рекомендовала молодым людям периодически (хотя бы раз в год) сдавать тесты на ИППП.
Хламидиоз
Хламидиоз – венерическое заболевание, возбудителем которого являются хламидии (Chlamydia trachomatis). На данный момент хламидиоз распространяется все больше, по заболеваемости он обходит даже гонорею. Опасность этой болезни в том, что при ней практически отсутствует какая-либо симптоматика.
Из симптомов можно выделить только скудные прозрачные выделения из мочеиспускательного канала у мужчин и из влагалища у женщин, слабо ощутимая боль при мочеиспускании, еле заметная общая слабость. У женщин может быть боль внизу живота.
Чаще всего его поздно диагностируют, что может приводить к разнообразным осложнениям и определенной тяжести в лечении. Также следует сказать, что вероятность осложнений возрастает с каждым повторным инфицированием.
Какие сдают анализы при ИППП орально?
Если врач подозревает орофарингеальную форму венерической инфекции, он берет анализы, чтобы подтвердить или опровергнуть свои догадки.
Это единственный способ получить точную информацию, присутствует ли во рту возбудитель ИППП.
Микроскопия как метод диагностики малоинформативен.
Хотя для выявления генитальных форм венерических болезней он используется, у пациентов с орофарингеальными формами он практически бесполезен.
В ходе микроскопии мазка мочеполовой системы могут быть обнаружены:
- кандиды;
- трихомонады;
- гонококки.
Кандиды во рту попадаются, но их наличие говорит скорее о слабом иммунитете или переохлаждении, чем о заражении половым путем.
Трихомонады во рту не паразитируют вообще.
Что же касается гонококков, то они там есть.
Но во рту, в отличие от уретры, также могут присутствовать:
- менингококки;
- непатогенные нейссерии.
Они выглядят точно так же.
Поэтому при микроскопии существует высокий риск гипердиагностики гонореи.
Таким образом, для выявления орофарингеальных форм ИППП могут использоваться только:
- ПЦР;
- бактериологический посев;
- анализы крови на антитела.
Посев может проводиться только на гонококки.
Теоретически посеять материал можно и на хламидии.
Но во рту они есть и есть, то в очень небольшом количестве.
Поэтому чувствительность теста будет очень низкой.
С высокой вероятностью реально обитающие во рту хламидии не будут обнаружены.
Что же касается герпеса и ВПЧ, то для их диагностики посев не используется вообще.
Таким образом, наиболее информативным исследованием остается ПЦР.
Методика позволяет:
- одновременно провериться на все ИППП, которые передаются орально;
- оценить наличие и количество не только бактерий, но и вирусов;
- получить результаты на следующий день;
- получить результаты, в точности которых врач может быть уверен на 100%.
Мазки берут изо рта, горла или губ.
Врач выбирает место для взятия биоматериала, где имеются элементы сыпи или признаки воспаления (покрасневшая, отечная или эрозивная слизистая).
Показания к проведению исследования:
- клинические признаки венерической инфекции;
- наличие генитальных очагов ИППП и оральный секс в анамнезе;
- анамнестические данные, указанные на оральный половой акт с человеком, имеющим диагностированное венерологическое заболевание или его клиническое признаки.
ПЦР может использоваться и для выявления сифилитической инфекции.
Для неё также применяется анализ крови на антитела.
Хотя в первичном периоде сифилиса он нередко бывает ложноотрицательным.
Как лечить ИППП орально?
Лечатся такие инфекции точно так же, как неосложненные генитальные формы этих же патологий.
Схемы терапии:
- гонорея – однократная инъекция цефтриаксона в дозе 250 мг;
- хламидиоз – прием в течение 1-2 недель джозамицина или доксициклина;
- герпес – прием ацикловира или валацикловира в течение 5-10 дней (до исчезновения симптомов);
- папилломавирус – удаление кондилом во рту с последующей иммуномодулирующей и противовирусной терапии для выведения вируса и предотвращения повторного появления бородавок;
- сифилис – если диагностируется в первичной стадии, назначают три укола бензатин пенициллина с перерывами в 5-7 дней.
Местными препаратами оральные формы половых инфекций не лечатся.
Если они сочетаются с воспалением влагалища, шейки матки или уретры, схемы аналогичные.
Осложненные формы требуют более длительного лечения.
Часто используются более высокие дозы препаратов.
Иногда лечение проходит в стационаре.
Превентивное лечение оральных ИППП
Это терапия, которая применяется по эпидемиологическим, а не клиническим или микробиологическим показаниям.
То есть, при наличии незащищенного орального секса с источником инфекции в анамнезе.
Превентивное лечение проводят ещё до появления симптомов.
После него инфекция не проявится с вероятностью, близкой к 100%.
Среди тех ИППП, которые могут передаваться орально, превентивная терапия может быть назначена при двух заболеваниях:
- сифилис;
- гонорея.
Обе патологии требуют применения инъекций, а не таблеток.
Превентивная терапия проводится врачом-венерологом.
После неё нужен лабораторный контроль.
Если это гонорея, берутся мазки через 2 недели после введения антибиотика.
Если терапия была проведена для предотвращения сифилиса, через 3 месяца человек однократно сдает анализ крови.
При отсутствии в ней антител дальнейшее наблюдение за пациентом не требуется.
Вирус Эпштейна-Барр (ВЭБ)
Может провоцировать: рак носоглотки, лимфому желудка, лимфому Ходжкина, лимфому Беркитта. Его наличие связывается с повышенным риском развития этих видов рака у жителей Африки и Юго-Восточной Азии.
Как передаётся: воздушно-капельным путём, через посуду. У некоторых людей при заражении развивается инфекционный мононуклеоз (длительная лихорадка, больное горло, увеличение многих лимфатических узлов), а у кого-то никаких особых симптомов не возникает.
Как предотвращать и лечить: из-за способа передачи предотвратить заражение ВЭБ очень сложно, в США этот вирус есть у большинства подростков. Как и любой вирус из группы герпесов, ВЭБ остаётся с человеком навсегда, поэтому избавиться от него невозможно никакими средствами (в том числе противовирусными).

Рак и вирус папилломы человека (ВПЧ)
Может провоцировать: рак шейки матки, влагалища, вульвы, пениса, анального канала, рта, горла, головы, шеи.
Как передаётся: чаще всего половым путём (при вагинальном, анальном и оральном сексе). Существует 150–200 типов ВПЧ, но только около 10 способны привести к раку.
Как предотвращать и лечить: вопреки мнению многих гинекологов, нельзя избавиться от ВПЧ с помощью иммуностимуляторов, противовирусных препаратов и физиопроцедур. Ни один из этих способов не доказал свою эффективность и нигде в мире не используется. В большинстве случаев организм справляется с вирусом самостоятельно за год или два. Иногда этого не происходит — в таком случае выше вероятность развития рака (процесс занимает 10–20 лет).
Чтобы вовремя обнаружить патологические изменения на шейке матки, женщинам с 25 до 30 лет рекомендуется раз в 3 года делать Пап-тест. С 30 до 65 лет — раз в 5 лет делать Пап-тест или тест на ВПЧ. На случай обнаружения предраковых изменений, есть сразу несколько вариантов, как не допустить развития онкологического заболевания. Это, например, криокоагуляция, удаление тканей лазером или радионожом.
Презервативы и латексные салфетки (для орального секса) помогают предотвратить заражение ВПЧ и хламидиозом, который, по всей видимости, при наличии онкогенного типа вируса папилломы человека способствует развитию рака. Но презервативы и латексные салфетки эффективны не на 100 процентов. Сейчас существуют вакцины, которые позволяют защититься от двух распространённых онкогенных типов ВПЧ (они, в частности, отвечают за 70 процентов случаев рака шейки матки). Однако прививаться можно только женщинам и мужчинам до 26 лет и лучше до начала половой жизни. Минимальный возраст, с которого разрешается использовать вакцину, 9 лет.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Что такое гонорея?
Гонорея — это инфекционное заболевание, которое передается половым путем. В народе его называют триппером или «гусарским насморком», у мужчин при гонорее часто наблюдают характерные выделения из полового члена.
Заболевание одолевает чаще мужчин, но встречается также у женщин и новорожденных. Основными признаками гонореи являются боль и жжение при мочеиспускании, необычные зелено-желтые гнойные выделения из половых путей, покраснение половых органов. Но болезнь может протекать и без симптомов.
Причины возникновения, возбудитель
Вызывает гонорею бактерия Neisseria gonorrhoeae (гонококк). Она поражает, в первую очередь, мочеиспускательный канал (при этом возникает уретрит) и шейку матки (вызывая цервицит), реже — прямую кишку, слизистую горла и глаз, вызывая воспаление.
Что такое ИППП?
Инфекции, передающиеся половым путем (ИППП), объединены в одну группу по принципу их возникновения, т.е. они попадают в организм единственным способом — через половой контакт. По микробиологическим признакам эти инфекции можно разбить на следующие подгруппы: микробы (сифилис, гонорея, гарднереллы), простейшие (типичный представитель- трихомонада), грибки (их много, но наиболее типичный представитель — молочница), микоплазменные инфекции (уреаплазма, микоплазма, хламидии) и вирусные инфекции (герпес второго типа, гепатиты В и С, СПИД). Все эти инфекционные заболевания опасны тем, что вызывают воспаление или половой сферы, или всего организма в целом. Постараемся дать словесный портрет каждой из перечисленных инфекций и рассказать, какой вред могут принести вам эти «зловредные соседи», как их вовремя распознать и обезвредить.
Диагностика венерических заболеваний
В настоящее время диагностика ЗППП не представляет сложности. Для постановки диагноза в венерологической практике применяются следующие виды диагностики:
- Осмотр пациента. В подавляющем большинстве случаев позволяет врачу установить предварительный диагноз, который впоследствии подтверждается идентификацией возбудителя. У таких патологий как сифилис или контагиозный моллюск достаточно специфические кожные проявления, что по одним только внешним признакам можно понять, что это за болезнь.
- Микроскопия. У пациента берется мазок или соскоб эпителиальных клеток для анализа на прямой или люминесцентной микроскопии. Мазок для анализа берут с внешних частей половых органов, а соскоб — с внутренних.
- ПЦР-анализ. Полимеразная цепная реакция (ПЦР) позволяет идентифицировать в организме конкретный вид возбудителя. На сегодняшний день это наиболее чувствительный метод, позволяющий обнаружить патогенный возбудитель даже при незначительном его количестве.
- Анализ крови. Для определения инфекционного возбудителя или антител к нему выполняется анализ крови. Анализ крови проводят минимум спустя 2 недели после заражения. Если сделать это раньше, то возбудителя или антитела к нему можно не обнаружить из-за незначительного их количества. Анализ крови выполняют при подозрении на сифилис, ВИЧ и вирусные гепатиты.
- Анализ мочи. Для оценки состояния мочевыводящих органов проводится анализ мочи. При проведении анализа мочи можно выявить возбудителя гонореи или молочницы.
- Бактериальный посев. Взятый у пациента образец (мазок) наносят на питательную среду, чтобы бактерии размножились и образовали колонии на чашке Петри. Это необходимо для дальнейшего тестирования лекарственной устойчивости бактерий к антибиотикам. Пациенту назначат тот антибиотик, к которому у бактерий наименьшая устойчивость.
Важно! Всем сексуально активным людям каждый год рекомендуется проходить профилактическое обследование на ВИЧ, сифилис и гепатит В, даже при отсутствии подозрительных симптомов
Значит, я могу выбросить презервативы?
Не стоит этого делать (если только у них не истек срок годности). Даже если вы и ваши сексуальные партнеры уверены, что для профилактики ВИЧ-инфекции не требуется дополнительной защиты, существует полдюжины других инфекций, передающихся половым путем. Презерватив может защитить от этих заболеваний. Помните, множество людей с ЗППП даже не подозревают о них. Гонореей или сифилисом может иметь очень серьезные последствия для здоровья. В прошлом году среди в основном ВИЧ-положительных геев произошла вспышка сифилиса с поражением глаз, которая привела к слепоте некоторых из них. Факт наличия ВИЧ не защищает вас от инфицирования другими болезнями (или даже другим штаммом ВИЧ). Более того, это делает вас более уязвимым к таким заболеваниям.
Нет симптомов, значит, незаразен?
Есть и другой, крайне опасный и популярный миф, распространить который помогла сама Всемирная организация здравоохранения. Еще совсем недавно в ВОЗ заявили, что люди, у которых болезнь протекает бессимптомно, неопасны для окружающих и не могут их заразить.
Однако очень скоро стало понятно, что эксперты ошиблись — болезнь все еще новая. В самой же ВОЗ подтвердили, что переносчиков коронавируса среди бессимптомных больных немало. Однако люди уже не хотели об этом слышать.
Тем не менее даже московские власти смогли подтвердить, что бессимптомные больные все равно очень опасны. Исследование с участием более 350 тысяч жителей столицы показало, что число зараженных в кругу общения как бессимптомных больных, так и тех, кто тяжело переживает COVID-19, примерно одинаковое, то есть наличие или отсутствие симптомов никак не влияет на степень распространения инфекции.
Влияет на это добросовестность исполнения тех мер, которые предлагают врачи и власти: соблюдение масочно-перчаточного режима и социальной дистанции.
Как предотвратить заражение?
Антитела к трихомонадам не вырабатываются. После того как человек переболел, он может заразиться повторно
Следовательно, нужно соблюдать меры предосторожности
Чтобы исключить инфицирование половым путем, необходимо, чтобы оба партнера хранили верность друг другу. А использование барьерной контрацепции увеличивает шансы остаться здоровым. В группе риска находятся наркоманы, проститутки, люди, которые легко вступают в случайную связь. Необходимо учитывать это при выборе полового партнера.
Чтобы избежать бытового инфицирования, нужно выполнять ряд правил.
Пользоваться индивидуальным полотенцем, мочалкой, другими предметами гигиены
С осторожностью посещать общественные бассейны, бани, туалеты. Следить за состоянием здоровья: организм особенно уязвим после родов, абортов, стрессов
Перед планированием беременности оба родителя должны пройти обследование, поскольку новорожденный может заразиться при прохождении через родовые пути.
Если появились основания подозревать у себя ЗППП, нужно предупредить партнера, временно отказаться от интимной жизни, обязательно посетить врача. Болезнь нуждается в правильном лечении.
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники «Поликлиника+1», дерматовенерологом, урологом, микологом
Малашенко Владимиром Александровичем
Как проявляют себя различные половые инфекции?
Заболевания, передающиеся половым путем, встречаются и у мужчин, и у женщин. Об особенностях протекания половых инфекций у мужчин вы можете прочитать здесь, а в данной статье мы расскажем о том, как проявляются и лечатся половые инфекции у женщин.
Хламидиоз
Возбудителем этой болезни являются хламидии. Для заболевания характерна скудная симптоматика — отсутствие или небольшое количество слизистых выделений с гноем, возможно болезненное мочеиспускание, сопровождающееся зудом и\или жжением во влагалище. Инфекция представляет большую опасность для планирующих беременность женщин, так как может привести к спайкам и непроходимости маточных труб, а, следовательно, к бесплодию или прерыванию беременности, патологии плода.
Микоплазмоз
Заболевание вызывается таким микроорганизмом, как микоплазма. Проявляется прозрачными выделениями, вызывает дискомфорт во время мочеиспускания и интимного контакта. Может привести к воспалению влагалища, матки и придатков, мочеиспускательного канала. В случае инфицирования при беременности может вызвать многоводие, патологию развития плаценты и невынашивание плода.
1
Диагностика и лечение половых инфекций
2
Диагностика и лечение половых инфекций
3
Диагностика и лечение половых инфекций
Кандидоз
Кандидоз или «молочницу» вызывают дрожжевые грибки класса кандида. Они поражают слизистую оболочку влагалища и вызывают сильнейший зуд и творожистые выделения. Более подробно о кандидозе вы можете прочитать здесь.
Трихомониаз
Одна из самых распространенных половых инфекций, вызывается влагалищной трихомонадой. Для этого заболевания свойственны слегка пенистые выделения из влагалища с неприятным запахом и боли во время полового акта. В острой форме инфекция крайне опасна для беременных женщин.
Генитальный герпес
Считается неизлечимым заболеванием. При попадании в организм вирус герпеса (и его родственник — цитомегаловирус) встраивается в нервные клетки человека и остается там на всю жизнь.
Кроме зуда и жжения в половых органах, характеризуется появлением пузырьковой сыпи, высокой температуры, возникновением мышечной и головной болей. Впоследствии может привести к таким неприятным заболеваниям, как конъюнктивит, энцефалит, менингит, кератит и поражение центральной нервной системы.
Вирус папилломы человека
ВПЧ (и в частности, плоскую кондилому шейки матки) можно распознать по следующим признакам: появление бородавок и остроконечных кондилом на половых органах и на слизистых, возникновение эрозии шейки матки.
Опасность инфекции заключается в том, что вирус не лечится. Современный подход состоит в том, чтобы во время обязательного ежегодного скрининга с помощью цитологического исследования шейки матки тестировать всех женщин
Важно провести типирование вируса на онкогенные варианты и в случае выявления взять пациентку под наблюдение, а не заниматься мифическим лечением вируса папилломы человека. Однако при обнаружении анатомических изменений в виде кондиломы или папилломы шейки матки показано хируругическое иссечение
Надо запомнить, что онкогенные типы вируса папилломы человека ассоциированы с раком шейки матки.
Стафилококки
Целая группа заболеваний, вызванная патогенными стафилококками. Нередко стафилококк вместе с такими патогенными микробами, как гонококк, хламидии, трихомонады попадает в половые пути во время полового акта и через некоторое время вызывает зуд, боль и жжение.
1
Диагностика половых инфекций
2
Диагностика половых инфекций
3
Диагностика половых инфекций
Миф 9: спермициды защищают от инфекций во время секса
Спермициды — специальные препараты, которые вводят во влагалище перед половым актом, чтобы разрушить сперматозоиды и тем самым предупредить зачатие. Самый известный представитель группы — бензалкония хлорид.
По некоторым данным, он обладает способностью разрушать болезнетворные микроорганизмы. В частности, губительно действует на гонококки, трихомонады, хламидии, микоплазмы, спирохеты, вирусы герпеса и ВИЧ.
В аптечной сети можно найти спермициды в виде влагалищных таблеток, свечей, капсул, крема и даже тампонов. Спермициды в виде влагалищных таблеток «сушат» и раздражают слизистую оболочку влагалища, тем самым, наоборот, повышая ее проницаемость для возбудителей половых инфекций. В результате они не только не защищают, но и способствуют развитию заболеваний.
Если уж использовать спермициды с целью снижения риска заражения, то лучше в виде крема или свечей, обладающих увлажняющим и успокаивающим действием на слизистую оболочку влагалища. При этом не стоит забывать, что при повторном половом акте необходимо вводить дополнительную дозу препарата.
Что потребуется для лечения?
Джерри Зак, доктор Медицинского факультета Дэвида Геффена в Калифорнийском университете, объясняет, что ВИЧ может «спать» в этих резервуарах, а поскольку он не воспроизводится, врачи не могут обнаружить его или вылечить. Для того чтобы избавиться от вируса, врачам необходимо найти способы активации таких резервуаров, чтобы сделать их видимыми для лечения пациентов с ВИЧ, которые получают антиретровирусную терапию. С этой целью применяют «препараты, обращающие латентность». Независимо от метода «включения» скрытых резервуаров, необходимо избегать ухудшения состояния пациентов с вирусной нагрузкой ниже определяемого уровня. По мнению доктора Зака, после того как вирус становится «видимым», следующий этап заключается в разработке методов очищения инфицированных клеток и устранения источников ВИЧ из организма. Он утверждает, что это должно привести к «ликвидации инфекции», однако реальные примеры из жизни, такие как ребенок из Миссисипи, показывают, что даже при низком уровне вирус может позже восстановиться и снова и снова перезапускать инфекцию. Ребенок из Миссисипи родился ВИЧ-положительным, но сразу после рождения начал получать антиретровирусную терапию. Позже его сочли здоровым и препараты отменили. Однако вирус вернулся. Поэтому, объясняет доктор Зак, любое лекарство от ВИЧ нуждается в «некоторой дополнительной защите», которая уничтожит вирус в случае, если он сохраняется в скрытой форме и активируется позже. Многие исследователи работают над различными аспектами этого комплексного подхода, и с каждым годом новые открытия приближают нас к открытию способа излечения этого заболевания.
Лечение
Основными принципами лечения ИППП являются одновременное лечение сексуальных партнеров, исключение незащищенных сексуальных контактов во время лечения и строгое соблюдение всех врачебных рекомендаций.
Для лечения ИППП применяются лекарственные схемы, рекомендованные ведущими мировыми профессиональными сообществами. Данные схемы лечения включают препараты, прошедшие многочисленные клинические исследования и являются наиболее эффективными при соответствующем заболевании с наименьшим количеством нежелательных реакций. В большинстве случаев для лечения неосложненных инфекций требуется 1–2 препарата.
Все лекарственные препараты, которые являются базовыми в лечении ИППП, производятся, в том числе и российскими фармацевтическими компаниями, что значительно снижает стоимость лечения
Тем не менее, необходимо принимать во внимание и вероятность приобретения подделок, что может сказаться как на результатах лечения, так и на появлении нежелательных лекарственных реакций
Эффективность лечения большинства бактериальных ИППП (например: гонореи, хламидиоза) составляет не менее 95%.
Длительность терапии наиболее распространенных инфекций, передаваемых половым путем, как правило, не превышает 7–10 дней. При лечении гонореи, трихомониаза, хламидиоза апробированы и успешно применяются однодневные схемы лечения. По возможности, лечение ИППП необходимо проводить безотлагательно для предотвращения осложнений.
Пациентам необходимость строго соблюдать назначения врача. При появлении нежелательных лекарственных реакций необходимо повторно обратиться к лечащему врачу.
Лечение ИППП необходимо проводить одновременно с постоянными сексуальными партнерами. Во время лечения необходимо избегать незащищенных сексуальных контактов (в т. ч. орогенитальных и анальных) до получения отрицательных контрольных исследований.
Не все лекарственные препараты совместимы между собой. Если больной ИППП помимо назначенной схемы лечения принимает ещё какой-либо лекарственный препарат или биологически активную добавку, об этом необходимо информировать врача.
Важным этапом борьбы с ИППП является уведомление своих сексуальных партнеров о том, что они, возможно, инфицированы, Уведомить требуется по возможности всех сексуальных партнеров в течение месяца, предшествовавшего появлению признаков заболевания. В случае, если обнаруженное заболевание не сопровождалось какими-либо симптомами, требуется оповестить всех сексуальных партнеров за последние 6 месяцев.
Неудачи лечения инфекций передаваемых половым путем чаще всего связаны со следующими факторами:
- Нарушение режима приема препаратов, т. е. пропуск приема, несвоевременный прием лекарства;
- Повторное инфицирование вследствие незащищенного контакта с непролеченным партнером;
Зачастую после окончания курса лечения у пациентов могут оставаться ещё некоторое время симптомы заболевания. Это происходит из-за того, что воспалительная реакция организма стихает не сразу после элиминации возбудителя. Однако персистирование признаков ИППП более чем 7 дней после окончания лечения должны быть поводом для повторного визита к лечащему врачу.
В большинстве случаев после лечения ИППП требуется проведение контрольных исследований. Сроки и условия проведения этих исследований необходимо согласовать с лечащим врачом.
Особенности лечения конкретной инфекции представлены в соответствующем разделе.
Диагностика и лечение ИППП, должна проводиться в условиях специализированной клиники – КВД, имеющей все необходимые средства для быстрой и точной диагностики.
Вирусные ИППП (генитальный герпес, ВПЧ, ВИЧ – инфекция) на сегодняшний день не могут быть излечены полностью, но проявления заболевания могут быть уменьшены с помощью противовирусных препаратов.
Бактериальные инфекции, такие как хламидиоз и гонорея, полностью излечимы антибиотиками.
Грибковые инфекции («молочница» и др.) и инфекции, вызванные простейшими (трихомониаз) полностью излечимы с помощью специальных медикаментов.
Ранняя диагностика и своевременное лечение увеличивают шансы на успешное лечение в короткие сроки.
Миф 1: если у полового партнера нет признаков половой инфекции, можно не защищаться
Симптомов может не быть. Половые инфекции могут протекать скрыто: вызывать заболевание, но без ярких симптомов. К такому течению склонен хламидиоз — эту инфекцию часто случайно находят при обследовании по поводу хронических воспалительных процессов половых органов, бесплодия, самопроизвольных выкидышей, заболеваний почек и сексуальной дисфункции.
Некоторые ИППП, например трихомониаз, ВИЧ, папилломавирусная и цитомегаловирусная инфекция, могут существовать в виде носительства, при котором возбудитель поселяется в организме, не вызывает заболевания, но может передаваться другим людям.
СПИД может скрываться под маской обычного ОРВИ, генитальный герпес беспокоить только легким зудом в интимной зоне, сифилитическую язву можно просто не заметить. Единственным проявлением хронического хламидиоза может быть конъюнктивит или артрит, которые, на первый взгляд, никак не связаны с сексом.
Лечение венерических заболеваний
Лечением инфекций, передающихся половым путем, занимается врач-венеролог. При появлении характерных симптомов также можно обращаться к урологу или гинекологу (женщинам).
Алгоритм действий при подозрении на ЗППП для пациента выглядит следующим образом:
- Запись на прием к врачу.
- Подробное описание всех жалоб и осмотр половых органов.
- Сдача анализов.
- Расшифровка анализов вашим лечащим врачом.
- Назначение лечения (в том числе и половому партнеру).
- Контрольные исследования в процессе лечения и по окончанию терапии.
После установления диагноза врач подбирает для пациента схему терапии, которая зависит от типа возбудителя, тяжести заболевания и ряда других особенностей. Основные виды препаратов, используемых в лечении венерических заболеваний:
Антибиотики
При ЗППП бактериального происхождения врач назначит антибиотики. Эти лекарства назначают при гонорее, сифилисе, хламидиозе, уреаплазмозе и микоплазменной инфекции.
Среди большого разнообразия антибиотиков врач для каждого пациента подбирает наиболее оптимальный антибактериальный препарат с учетом теста на чувствительность. Например, для лечения гонореи чаще всего применяют цефалоспорины и аминогликозиды; при хламидиозе — макролиды и антибиотики тетрациклинового ряда; для лечения сифилиса — пенициллины, цефалоспорины, тетрациклины и макролиды; при уреаплазме — только макролиды.
Длительность антибиотикотерапии зависит от конкретного заболевания, и составляет от 7 дней (как при гонорее) и до 6 месяцев (при сифилисе).
Противовирусные препараты
Эти препараты применяются для лечения ЗППП вирусного происхождения. К ним относят генитальный герпес, ВИЧ, вирусные гепатиты и контагиозный моллюск.
При генитальном герпесе применяются препараты на основе ацикловира. Для лечения ВИЧ назначается пожизненная антиретровирусная терапия. Лечение гепатита В базируется на приеме противовирусных препаратов прямого действия и интерферонов. Что касается контагиозного моллюска, то применение противовирусных препаратов при данном заболевании бессмысленно. Выздоровление при контагиозном моллюске наступает спонтанно.
Противогрибковые препараты
Противогрибковые препараты применяются для лечения урогенитального кандидоза (молочницы). Это лекарства на основе миконазола, натамицина, флуконазола, клотримазола, нистатина и других противогрибковых веществ. Длительность противогрибковой терапии подбирается в индивидуальном порядке. Как правило, не более 2-х недель.
Другие препараты
В лечении ЗППП, кроме лекарств, действующих против инфекционного возбудителя, также применяются иммуномодуляторы, гепатопротекторы (при вирусных гепатитах), противовоспалительные препараты и витамины.
Важно! Лечение ЗППП во время беременности. Почти все ЗППП поддаются лечению во время беременности
Современные схемы терапии позволяют даже избежать заражения плода ВИЧ-инфекцией при положительном статусе у матери. Существует перечень антибиотиков и других препаратов, разрешенных для применения на разных этапах беременности.
Вирус папилломы человека
ВПЧ может передаваться при минете, если у женщины в ротовой полости или у мужчины на гениталиях есть характерные для вируса высыпания. В случае если вирус попадает в здоровый организм, он может перейти в пассивное состояние и проявиться позже или же стать провокатором таких же высыпаний.
Все выше перечисленные заболевания могут передаваться при минете. Каждое из них имеет разные проявления и опасные осложнения, которые в некоторых случаях могут приводить к смерти (если не лечить сифилис). Перед тем как вступать в половой контакт с неизвестным человеком, стоит несколько раз подумать, стоит ли. Если же все-таки стоит, то нужно защитить себя:
- использовать презерватив или вагинальные салфетки из латекса при минете;
- избегать контакта, если у партнера на половых органах имеются какие-либо высыпания;
- до и после орального секса тщательно промывать ротовую полость антисептиками, чистить зубы;
- проводить гигиену половых органов перед оральными ласками.
Если соблюдать эти правила, то риск заболевания этими инфекциями снизится практически к нулю и можно сохранить свое здоровье. В любом случае всегда лучше предупредить заражение, чем потом тратить деньги и время на их лечение.