Боли в руке
Содержание:
- Профилактика в несложных алгоритмах
- Лечение
- Почему возникает неврит лучевого нерва?
- Почему болят руки в запястьях на сгибах
- Описание заболевания
- Лечение, лечение и еще раз лечение
- Диагностика боли в кисти
- Лечение боли в кисти
- Как диагностируется и лечится заболевание
- Симптомы подагры
- Обзор
- Симптомы и диагностика
- Лекарства группы: Кортикостероиды для лечения заболеваний кожи для наружного применения
Профилактика в несложных алгоритмах
Для профилактики запястных болей следует соблюдать некоторые простые рекомендации:
- умеренная нагрузка и регулярные укрепляющие упражнения для мышц;
- при первых проявлениях дискомфорта нужно снизить нагрузку на сустав;
- при захватывании предметов рекомендуется задействовать полностью кисть, а не только пальцы;
- при работе с вибрирующими инструментами необходимо использовать специальные вибропоглощающие прокладки;
- для людей, которые долго работают за ПК, необходимо делать регулярные перерывы (каждые 30 минут) для смены положения позвоночника и обеспечения отдыха кистей рук;
- во время занятий спортом необходимо фиксировать запястья рук с помощью специальных приспособлений;
- горячие ванны для нормализации кровообращения.
Любые боли в запястье левой руки требуют внимания, поскольку они могут стать своеобразным предупреждением организма о возникновении каких-либо отклонений. Только своевременное обращение к специалисту позволит избежать непредвиденных последствий.
Лечение
Лечение причин резкой боли в запястье правой руки подразумевает устранение самого патологического процесса, а также снятие неприятных ощущений. На лечении травм и механических повреждений специализируется хирург, причем к нему следует обратиться как можно быстрее.
Хронические патологии появляются вследствие отклонений в работе эндокринной или иммунной систем организма. В таком случае, для постановки диагноза и причины боли в правом запястье может потребоваться комплексный медицинский осмотр.
Лечение различных патологий, которые сопровождаются болевыми ощущениями в правом запястье, может включать применение ряда препаратов:
НПВС
- противовоспалительные не гормональные (уменьшают ощущение острой боли, устраняют отечность и воспаления);
- гормональные препараты (более сильный противовоспалительный эффект, устранение отечности, замедление разрушительного процесса в суставе. Стоит отметить, что гормональные препараты нельзя принимать на протяжении длительного периода.);
- средства для лечения подагры (устраняют болевые ощущения в суставе, связанные с подагрой, способствуют рассасыванию камней, оказывают прямое воздействие на причину патологии).
Антибиотики
Назначаются при болевых ощущениях в запястье правой руки, которые связаны с инфекционным процессом, а также при других патологиях руки инфекционного происхождения.
Хондропротекторы
Приостанавливают процесс разрушения в суставе, способствуют восстановлению хрящевой ткани, снижают болевые ощущения.
Все перечисленные препараты обладают абсолютно разным эффектом, поэтому могут назначаться только специалистом. Непосредственный процесс терапии должен начинаться под наблюдением врача и только после установки точной причины появления боли в правом запястье.
Фармацевтические препараты могут быть назначены для наружного, перорального применения, либо вводиться через инъекции. Форму применения устанавливает врач с учетом степени развития патологии.
По завершении медикаментозного курса назначается, как правило, реабилитационная терапия для ускорения полного выздоровления.
Почему возникает неврит лучевого нерва?
Обычно это вызвано повреждением нервного ствола в результате длительного сдавления. Это может быть вызвано следующими причинами:
- «Паралич субботнего вечера». Такое интересное название появилось из-за того, что невриты и другие повреждения лучевого нерва часто возникают у людей, которые любят провести выходной с алкоголем, а потом засыпают, положив руку под голову или под туловище.
- «Паралич медового месяца». Возникает после сна в обнимку, когда голова одного человека долго лежит на руке другого.
- «Костыльный паралич» — возникает у некоторых людей, которые постоянно пользуются костылями.
- Перелом плечевой кости. При этом отломки костей могут повредить нервные волокна.
- Инъекции в наружную часть плеча. Чаще всего травмирование лучевого нерва происходит, если он расположен необычно, или если укол делают неправильно.
- Сильное перетягивание руки жгутом на длительное время при попытке остановить кровотечение.
- Инфекции. Более редкая причина. К невриту могут приводить: грипп, пневмония, сыпной тиф и некоторые другие инфекционные заболевания.
- Отравления, например, алкоголем, свинцом.
Почему болят руки в запястьях на сгибах
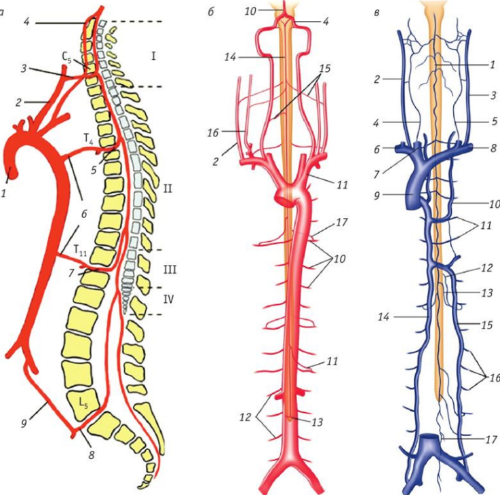
Через запястье проходит множество сосудов, нервов (лучевой, локтевой, срединный), их ответвлений. Суставы обеспечивают нормальное движение костей относительно друг друга. Мышцы-сгибатели отвечают за подвижность. Когда эти структуры повреждаются, при сгибании в запястье болит рука.
В зоне риска находятся спортсмены (травмы кисти распространены во многих видах спорта, возникают после удара (волейбол, баскетбол), из-за монотонных повторяющихся действий (теннис); люди, чья работа, связанная с однообразными движениями кисти (печатание на компьютере, вышивание, стрижка волос); больные диабетом, ожирением, артритом, подагрой; беременные (когда женщина вынашивает ребенка, объем воды в теле увеличивается, ткани отекают и давят на нервы запястья).
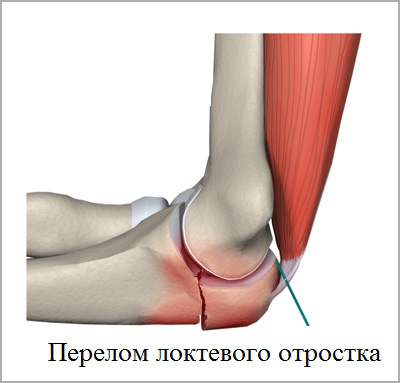
Травмы. Болит запястье левой руки при сгибании из-за растяжения связок, вывиха, перелома после падения на кисть. Появляется острая боль, которая впоследствие притупляется, приобретает ноющий характер. После травмы не сгибается кисть руки, болит, опухает запястье, появляется синяк. Определить, почему болит запястье левой или правой руки при сгибании, поможет рентген. Растяжение связок требует стягивающую повязку. Вывих вправляется, кисть фиксируется. При переломе врач накладывает гипс.
Профессиональные болезни. Любая работа, связанная с повторяющимися движениями в запястье, может вызывать микроповреждения и как следствие воспаление тканей вокруг суставов. Самые распространенные — болезнь Кинбека, туннельный синдром, стенозирующий теносиновит. Также возможен стрессовый перелом, если человек делает одинаковые движения несколько часов подряд без перерыва.
Туннельный синдром. Болезнь развивается у людей, чья работа связана с монотонными движениями кистями (художники, музыканты, офисные сотрудники). Туннельный синдром бывает также следствием артроза, сахарного диабета, гормональных сбоев, почечной недостаточности. Алкоголизм, опухоль, беременность (2 триместр) также могут способствовать развитию болезни при наличии травмирующего фактора. Туннельный синдром развивается из-за сдавливания срединного нерва между костями, сухожилиями, кистевой связкой. Симптомы патологии — боль, онемение в кистях, пальцам трудно удерживать предметы, застегивать пуговицы.
Болезнь Кинбека. Аваскулярный некроз возникает у рабочих, занимающихся тяжелым ручным трудом (столяров, слесарей, рубщиков). Недуг редко поражает обе кисти, обычно страдает рабочая конечность. Причина заболевания — сдавление полулунной кости, спровоцировавшее нарушение кровоснабжения с последующей деформацией сочленения.
Описание заболевания
Через запястный (карпальный) канал проходят сосуды, нервы, синовиальные оболочки, сухожилия. Здесь же располагается срединный нерв — главный нерв руки, идущий от плечевого сплетения до кончиков пальцев. Отвечает за координирование движения, мелкую моторику рук, сужение и расширение кровеносных сосудов от действия внешних раздражителей, регулирует работу потовых желез. Ширина канала ограничена с трех сторон костями и поперечной связкой.
Запястный канала сам по себе довольно узок, что способствует образованию различных патологий. Любое дополнительное сужение влечет за собой сдавливание отростков нервных волокон и сосудов, нарушается кровоснабжение. Патологические процессы протекают медленно, начинаются с потери физиологической чувствительности, приводят к моторным, трофическим расстройствам. Картина заболевания имеет четкую симптоматику с характерной клиникой, что позволяет легко поставить диагноз даже на начальном этапе.
Лечение, лечение и еще раз лечение
Если рука между кистью и локтем болит, начинают лечение противовоспалительными препаратами. Лучше применять их внутрь, мази и гели показаны в редких случаях. Часто можно сразу подключать физиотерапию. После облегчения болевого синдрома начинают лечить причину заболевания или проводить лечение, которое призвано продлить период ремиссии. Это могут быть массаж, продолжение физиотерапии, но уже с другими процедурами, лечебная физкультура. Если проблема была вызвана неправильной позой или нагрузкой, пациенту придется изменить свои привычки.
Если у вас болит правая или левая рука в области от локтя до кисти, не стоит тянуть с обращением к врачу. Не требующие лечения состояния проходят самостоятельно за несколько дней, протекают без отека, частичной потери чувствительности и двигательной функции. Все остальные случаи требуют консультации врача.
В сети клиник здорового позвоночника «Здравствуй!» работают дипломированные врачи с многолетним опытом работы. Среди них — доктора и кандидаты медицинских наук, профессора и врачи высшей квалификационной категории, преподаватели кафедры остеопатии и мануальной терапии ФГАОУ ВО «Российский университет дружбы народов». Все они имеют большой стаж стационарной работы в ведущих лечебно-профилактических учреждениях города Москвы и формируют сильнейшую команду экспертов в области диагностики и лечения заболеваний опорно-двигательного аппарата.
Комплексное лечение в клиниках сети проводят врачи таких профильных направлений, как травматология и ортопедия, мануальная терапия и остеопатия, неврология и терапия, физио- и рефлексотерапия, а также специалисты других востребованных у населения медицинских профессий (кардиология, хирургия, диетология). Уникальные методики и инновационное оборудование позволяют быстро и точно поставить правильный диагноз, а главное, грамотно назначить необходимый курс эффективной терапии.
Диагностика боли в кисти
Специалисты Клиники боли ЦЭЛТ рекомендуют немедленно обращаться за врачебной помощью при следующих симптомах:
- болевые ощущения в кисти не проходят более двух суток;
- кисть отекла;
- наблюдается деформация кисти, ограниченность движения;
- болезненные ощущения усиливаются при физической нагрузке;
- чувствительность нервов снижена.
В зависимости от характера боли и истории болезни, в нашей Клинике боли Вы сможете посетить одного из следующих специалистов:
- ревматолог;
- ;
Помимо сбора анамнеза и осмотра поражённой кисти, наши специалисты проводят следующие диагностические исследования:
- ручное мышечное тестирование;
- рентгенография;
- ;
- .
Лечение боли в кисти
Болевые ощущения в кисти могут стать настоящей проблемой, поскольку способны помешать выполнению привычной работы. Если они вызваны травмой, то своевременно и правильно проведённое лечение специалистами клиники ЦЭЛТ поможет быстрому заживлению и восстановлению после ушиба, перелома или растяжения связок.
Поскольку боль в кисти является клиническим проявлением, а не отдельным заболеванием, лечения исключительно болевого синдрома недостаточно. В подавляющем большинстве случаев такая терапия может принести лишь временное облегчение, поскольку не устраняет первоначальную причину появления болевых ощущений.
Именно поэтому специалисты нашей Клиники боли практикуют комплексный подход, который основывается на определении и устранении первоисточника проблемы, что
позволяет обеспечить пролонгированный эффект. Немалое значение в лечении имеют профессиональный массаж и физиотерапевтические процедуры. В редких случаях прибегают к хирургическому лечению. В лечении болей в кистях большое значение имеют физиотерапия и массаж; иногда приходится прибегать и к хирургическому лечению.
- Боль в мышцах
- Боль в пальцах
Как диагностируется и лечится заболевание
Если боль не проходит, необходимо обратиться за медицинской помощью. Врач осмотрит пациента, расспросит о симптомах, даст оценку нервной проводимости, назначит такие обследования:
- Рентген, КТ — показывают состояние костей.
- МРТ — обнаруживает патологии в мягких тканях.
- Артроскопия — врач делает на запястье небольшой разрез, через который вводит камеру. Картинка проецируется на экран, позволяя врачу оценить состояние тканей.
- Пункция — исследуется жидкость, расположенная внутри сустава (при подозрении на остеоартрит).
По результатам обследования врач назначает противовоспалительные, обезболивающие препараты. Хороший эффект оказывают мази, антисептические растворы. Они проникают в ткани, снимают воспаление, боль. Для устранения опухолей, наростов может понадобиться хирургическое вмешательство.
Физиотерапия улучшит кровоток вокруг запястья, что способствует заживлению. ЛФК поможет в восстановительный период вернуть кисти подвижность.
Словом, берегите запястье, не нагружайте кисть, при необходимости обездвижьте шиной или повязкой. Смените род деятельности на занятие, которое не требует нагрузки на кисть. Если это невозможно, раз в час на 10 минут делайте перерыв во время работы.
Симптомы подагры
Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
-
приём алкоголя (единократное употребление значительной дозы);
-
переохлаждение;
-
травма сустава;
-
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, — возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
Обзор
Боль в руке и локте встречается часто и обычно возникает в результате травмы или падения. Иногда она может быть признаком хронического заболевания.
Бывают ситуации, когда боль в руке терпеть нельзя и любое промедление с обращением за медицинской помощью может плохо закончиться. Во-первых, это случаи, когда боль, ломота и онемение в левой руке являются проявлениями стенокардии и инфаркта миокарда. Во-вторых, когда боль в руке возникла после травмы и может быть связана с переломом или вывихом.
В остальных случаях, при появлении боли в руке или локте можно приложить холод или принять обезболивающее. Однако если боль не проходит в течение нескольких дней или усиливается, причин её вы не знаете, или рука начинает краснеть и опухать, обратитесь к врачу.
Симптомы и диагностика
 У пациентов с латеральным эпикондилитом характерно наличие болей в локте, которые усиливаются при удержании в руке тяжести при разгибании. Игра в теннис или аналогичные спортивные движения могут быть действительно причиной возникновения эпикондилита, но нередко это бывает связано с другими видами деятельности. При пальпации в области крепления сухожилий, около 1 см дистальнее средней части надмыщелка отмечается уплотнение и болезненность. Кроме того, отмечается снижение мышечной силы при сопротивлении захвату и при супинации кисти. Существуют также тесты, такие как подъем стула (с пронацией руки) и тест кофейной чашки (в котором пациент поднимает полную чашку кофе). Обычно при этих тестах происходит появление болей в локте. Диагноз латерального эпикондилита обычно выставляется на основании клинической картины. Эпикондилиты по степени могут быть средней тяжести и тяжелые.
У пациентов с латеральным эпикондилитом характерно наличие болей в локте, которые усиливаются при удержании в руке тяжести при разгибании. Игра в теннис или аналогичные спортивные движения могут быть действительно причиной возникновения эпикондилита, но нередко это бывает связано с другими видами деятельности. При пальпации в области крепления сухожилий, около 1 см дистальнее средней части надмыщелка отмечается уплотнение и болезненность. Кроме того, отмечается снижение мышечной силы при сопротивлении захвату и при супинации кисти. Существуют также тесты, такие как подъем стула (с пронацией руки) и тест кофейной чашки (в котором пациент поднимает полную чашку кофе). Обычно при этих тестах происходит появление болей в локте. Диагноз латерального эпикондилита обычно выставляется на основании клинической картины. Эпикондилиты по степени могут быть средней тяжести и тяжелые.
При медиальном эпикондилите боль локализуется в медиальной части локтя. Симптоматика (боль) у пациентов с медиальным эпикондилитом развивается постепенно (за исключением острой травмы). Отмечается также слабость мышц при хватании. В анамнезе у пациентов могут быть занятия гольфом, баскетболом, волейболом. При пальпации в области сухожилий сгибателей-пронаторов (5-10 мм и дистальней средней части медиального надмыщелка) отмечается уплотнение и болезненность. Кроме того, боль усиливается при сопротивлении запястьем сгибанию предплечья и пронации под углом 90°. Сгибательные контрактуры могут развиваться у профессиональных спортсменов из-за мышечной гипертрофии. Дифференцировать медиальный эпикондилит необходимо с туннельным синдромом и невритом локтевого нерва. Существует простой тест «доения» (имитация доения), вызывающий усиление болей при медиальном эпикондилите.
Однако иногда возникает необходимость инструментальной диагностики (визуализации) для дифференциальной диагностики с другими заболеваниями Отмечено, что у 5% людей с первичным диагнозом латеральный эпикондилит имеется радиальный туннельный синдром. Радиальный туннельный синдром представляет собой сдавление заднего межкостного нерва (глубокая ветвь лучевого нерва) в радиальном туннеле. У многих пациентов с этим синдромом в анамнезе отмечалась деятельность, связанная с частой пронацией и супинацией предплечья. Наиболее частой находкой на МРТ при радиальном туннельном синдроме является отек, денервация или атрофия в мышцах, иннервируемых задним межкостным нервом.
МРТ – диагностика помогает поставить точный диагноз. Но нормальная визуализация возможна только на аппаратах высокопольных (мощность магнитного поля 1 тесла и более).
УЗИ – достаточно информативный метод исследования, позволяющий визуализировать эту патологию.
ЭМГ – исследование необходимо только при признаках нарушения проводимости (при туннельных синдромах и невритах).
Лекарства группы: Кортикостероиды для лечения заболеваний кожи для наружного применения
- А
- Адвантан (Крем для наружного применения)
- Адвантан (Мазь для наружного применения)
- Адвантан (Мазь)
- Адвантан (Эмульсия для наружного применения)
- Акридерм (Крем для наружного применения)
- Акридерм (Мазь для наружного применения)
- Акридерм ГЕНТА (Крем для наружного применения)
- Акридерм ГЕНТА (Мазь для наружного применения)
- Апулеин (Крем)
- Асманекс Твистхейлер (Порошок для ингаляций дозированный)
- Афлодерм (Крем для наружного применения)
- Афлодерм (Мазь для наружного применения)
- Б
- Белодерм (Крем для наружного применения)
- Белодерм (Мазь для наружного применения)
- Бетадерм (Крем для наружного применения)
- Бетадерм (Мазь для местного и наружного применения)
- Бетновейт (Мазь для наружного применения)
- Бетновейт (Крем для наружного применения)
- Г
- Гидрокортизон (Лиофилизат для приготовления раствора для инъекций)
- Гидрокортизон (Мазь глазная)
- Гидрокортизон (Мазь глазная)
- Гидрокортизон (Мазь для наружного применения)
- Гидрокортизон (Субстанция-порошок)
- Гидрокортизон (Суспензия для внутримышечного и внутрисуставного введения)
- Гиоксизон (Мазь для местного и наружного применения)
- Гиоксизон (Мазь для наружного применения)
- Д
- Дермовейт (Крем для наружного применения)
- Дермовейт (Мазь для наружного применения)
- Дермозолон (Мазь)
- Дипрогент (Мазь для наружного применения)
- Дипрогент (Мазь для наружного применения)
- Дипрогент (Мазь для наружного применения)
- Дипрогент (Мазь для наружного применения)
- Дипрогент (Мазь для наружного применения)
- К
- Кортейд (Крем)
- Кортейд (Мазь для наружного применения)
- Кортомицетин (Мазь для наружного применения)
- Кутерид (Крем для наружного применения)
- Кутерид (Мазь для наружного применения)
- Кутивейт (Крем для наружного применения)
- Кутивейт (Мазь для наружного применения)
- Л
- Латикорт (Мазь для наружного применения)
- Латикорт (Раствор для местного применения)
- Латикорт (Крем для наружного применения)
- Локоид (Крем для наружного применения)
- Локоид (Мазь для наружного применения)
- Локоид Крело (Эмульсия для наружного применения)
- Лоринден (Лосьон)
- Лоринден C (Мазь для наружного применения)
- М
- Момат (Крем для наружного применения)
- Момат (Мазь для наружного применения)
- Момедерм (Мазь для наружного применения)
- Момедерм (Раствор накожный)
- Мометазона фуроат (Субстанция-порошок)
- Моново (Крем для наружного применения)
- Моново (Мазь для наружного применения)
- О
- Оксикорт (Аэрозоль)
- Оксикорт (Мазь для наружного применения)
- Оксициклозоль (Аэрозоль)
- П
- Пимафукорт (Крем для наружного применения)
- Пимафукорт (Мазь для наружного применения)
- Полькортолон ТС (Аэрозоль для наружного применения)
- С
- Сибикорт (Крем)
- Силкарен (Крем для наружного применения)
- Синалар (Крем для наружного применения)
- Синалар (Гель для наружного применения)
- Синалар (Мазь для наружного применения)
- Синалар К (Крем)
- Синалар К (Мазь)
- Синафлан (Линимент)
- Синафлан (Мазь для наружного применения)
- Синафлана мазь 0,025% (Мазь для наружного применения)
- Синодерм (Гель для наружного применения)
- Синодерм (Крем для наружного применения)
- Синодерм (Мазь для наружного применения)
- Содерм (Раствор для наружного применения)
- Сульфодекортэм (Мазь для наружного применения)
- Супироцин-Б (Мазь для наружного применения)
- Т
- Травокорт (Крем для наружного применения)
- Ф
- Флукорт (Раствор для наружного применения)
- Флукорт Н (Мазь)
- Флуцинар (Гель для наружного применения)
- Флуцинар (Мазь для наружного применения)
- Фторокорт (Мазь для наружного применения)
- Фуцикорт (Аэрозоль)
- Ц
- Целестодерм-В (Крем для наружного применения)
- Целестодерм-В (Мазь для наружного применения)