Боли под левым ребром спереди: причины, лечение, советы врачей
Содержание:
- Лечение: как устранить боль
- Что делать, если болит живот?
- Легочные патологии
- Симптомы опухолей брюшины
- Болезни и патологии сердца
- 2.Причины
- Как лечить миозит спины
- Мнение опытного терапевта
- Какие еще болезни приводят к опоясывающей боли в грудной клетке?
- Осложнения
- Наши врачи
- Методики лечения
- Лидокаиновые пластыри
- Пластыри с высоким содержанием капсаицина
- Медикаментозная терапия
- Эпидуральное введение анестетиков и стероидных гормонов
- Радиочастотная деструкция нервов
- Лечение постгерпетической невралгии в ЦЭЛТ
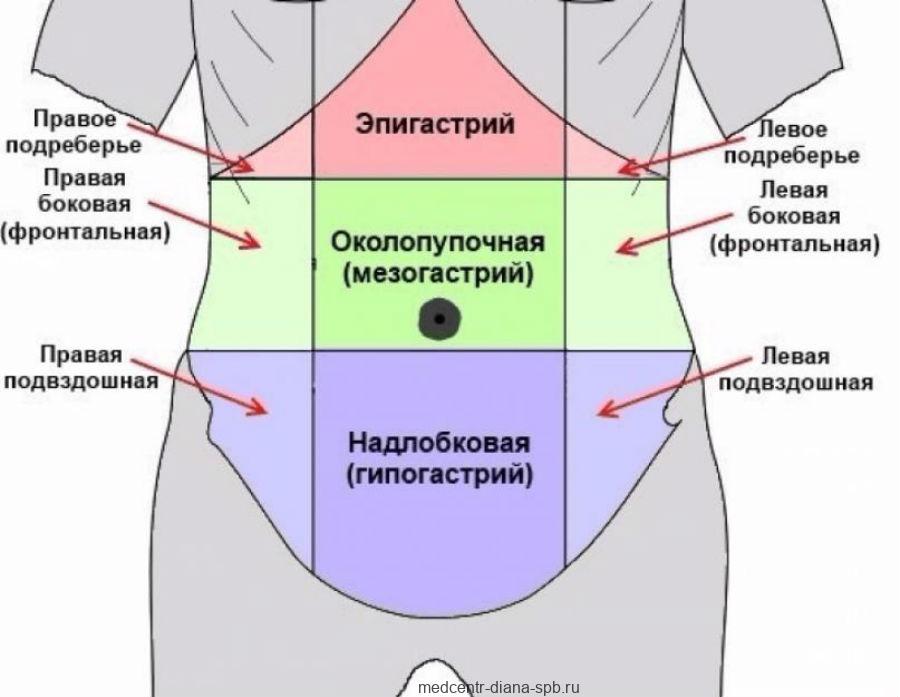
- О чём свидетельствует боль в левой части живота
- Что делать, если болит бок
- Важные моменты
- Что еще нужно знать?
- Всегда ли боль в боку — это почки?
- Диагностика
- Как ушивают диастаз?
- Боль после лапароскопии
Лечение: как устранить боль
Боль с левой стороны сзади выше поясницы исчезнет при надлежащем лечении. Терапию назначают в соответствии с выявленным заболеванием. При обнаружении конкрементов назначают препараты, с помощью которых можно разрушить образования и вывести их естественным способом в виде песка. Если это не удастся, то проводится процедура с использованием специального аппарата, который разрушает камни. В крайнем случае назначают операцию.
Боль выше поясницы слева у мужчин сзади, отдающая в пах или в бок, указывает на нарушения в работе почек. При таких расстройствах часто диагностируют увеличение органа. Для нормализации работы проводится тщательное исследование, назначаются лекарственные средства, которые нормализуют отток мочи.
Если у пациента проблемы с позвоночником, то больному выписывают препараты: анальгетики, сосудорасширяющие, спазмолитики. Также проводятся различные виды массажа для усиления кровоснабжения. Прописывают также инъекции, которые повышают тонус тканей.
При лечении заболеваний позвоночника консервативными методами часто снимаются только симптомы: боль, спазмы, сложности с передвижением. Когда лечение прекращается, ощущения возвращаются. Пациенту необходимо много времени уделять физическим упражнениям, чтобы поддерживать себя в форме.
Что делать, если болит живот?
Если есть основания считать, что боль в животе вызвана погрешностями диеты, дайте организму очиститься, и боль пройдет. Полезно выпить некоторое количество воды. Следует избегать приема твердой пищи в первые несколько часов.
Обязательно обратитесь к врачу, если:
- боль возникла впервые;
- ощущение дискомфорта в животе сохраняется значительное время (более недели). Если речь идет не о дискомфорте, а уже болях, не ждите более 1-2 дней;
- вздутие живота (метеоризм) не проходит в течение 2-х дней;
- болям сопутствует ощущение жжения при мочеиспускании (или мочеиспускание стало более частым);
- более 5-ти дней расстроен стул;
- боль сопровождается повышенной температурой;
- боль отдает в области груди, шеи и плеч.
В случае беременности появление боли в животе – серьёзный повод обратиться к врачу.
Состояния, внушающие серьезные опасения (требуется неотложная врачебная помощь):
- внезапная и (или) очень сильная боль;
- изменение поведения (человек становится вялым, апатичным);
- болевые ощущения сопровождаются рвотой;
- отсутствие стула;
- отказ от еды;
- учащение пульса, холодный пот, бледность кожных покровов;
- высокая температура;
- напряженное состояние стенки живота.
Легочные патологии
Существует много причин боли в грудине на вдохе, которые связаны с патологиями дыхательной системы. Стоит рассмотреть некоторые случаи, когда на вдохе может появляться болевой синдром.
Пневмоторакс
Представляет собой скопление газа в полости плевры, что приводит к спаданию тканей легкого, со стороны которого протекает процесс. Средостение при этом смещается в сторону здорового органа, кровеносные сосуды сдавливаются, что ведет к расстройствам дыхательной функции, а также нарушается кровообращение. Часто пневмоторакс является травматическим, а также может быть следствием самопроизвольного нарушения целостности тканей.
Плевропневмония
Если при глубоком вдохе появилась боль в грудной клетке, это может указывать на прогрессирующую пневмонию легких, когда в патологический процесс вовлечена плевра. Такое заболевание очень опасно; вместе с болью на вдохе человек отмечает невозможность глубоко вдохнуть, общую слабость.
Плеврит
Воспаление серозной оболочки легких называется плевритом и может сопровождаться болью на вдохе. При этом у человека не просто болит при вдохе в области грудной клетки, но и возникает одышка, кашель, врач-пульмонолог отмечает шум трения плевры при прослушивании дыхания, а также повышается температура.
Рак легких
Боль при вдохе в грудной клетке посередине может возникать в том случае, если в легких развилось злокачественное новообразование. Болевой синдром является следствием разрастания тканей и сдавливания соседних структур. Чтобы определить, почему у вас на вдохе и при движении стало болеть в груди, обратитесь для начала к врачу-неврологу, который после опроса и осмотра направит вас у узкому специалисту.
Симптомы опухолей брюшины
Доброкачественные опухоли брюшины, как правило, протекают бессимптомно, за исключением ситуаций, когда они достигают крупных размеров и сдавливают окружающие органы. Выявляются доброкачественные опухоли зачастую случайно.
Симптомы злокачественных опухолей брюшины включают в себя симптомы, характерные для любых злокачественных опухолей — интоксикацию, анемию, похудение, снижение аппетита, которые обычно проявляются, когда опухоль достигает существенных размеров, и специфические, обусловленные конкретной локализацией. К последней группе можно отнести болевой синдром, нарушение функции сдавливаемых опухолью органов, появление асцита. При массивных опухолях, сдавливающих кишечник, возможно нарушение проходимости кишечника, вплоть до развития кишечной непроходимости, требующей экстренного хирургического вмешательства.
Болезни и патологии сердца
Нередко при вдохе в грудной клетке слева появляется боль, если в наличии проблемы с сердцем. В этом случае причин может быть достаточно много, а диагноз поставит только опытный врач-пульмонолог.
Перикардит
Перикардит представляет собой воспаление сердечной сумки – наружной оболочки сердца, которая носит название «перикард». Природа такого заболевания может быть инфекционной, ревматической, а также являться следствием инфаркта. При перикардите не только появляется боль при вдохе справа или слева в грудной клетке; состояние часто сопровождается сильной слабостью, а также одышкой, если происходит выпотевание жидкости между листками перикарда. Перикардит с выпотом может перерасти в нагноение и стать причиной сдавления сердца накопившимися выделениями.
Тромбоэмболия легочной артерии
Так называется состояние, когда легочные артерии перестают пропускать кровь, т.е. закупориваются. Это является следствием попадания в артериальное русло кровяного сгустка (тромба), капель жира, костного мозга, элемента катетера или другого инородного тела. В этом случае при вдохе возникает боль в левой части грудной клетки, и человеку нужна срочная медицинская помощь.
2.Причины
К наиболее частым причинам болей в левом подреберье относятся:
- заболевания желудка во всем их спектре (от легкой диспепсии до язвенной болезни желудка и/или двенадцатиперстной кишки);
- увеличение (спленомегалия) или повреждение селезенки (особенно ушибы с разрывом);
- воспалительные процессы в поджелудочной железе (панкреатит);
- злокачественные новообразования, достигшие определенных размеров;
- пиелонефрит, конкременты (камни) в левой почке;
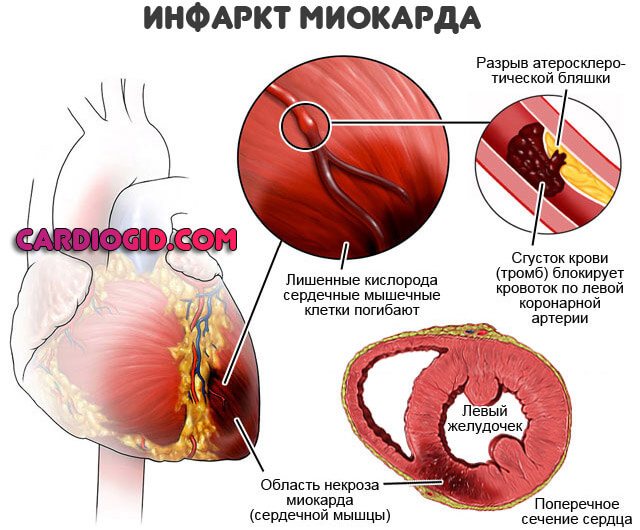
- инфаркт миокарда и (реже) другие заболевания сердца;
- остеохондроз;
- патология диафрагмы (как правило, абсцедирующий воспалительный процесс);
- поражение легких (пневмония, метастатические стадии рака и пр.).
Однако и этот перечень не полон. Проявляться болью в левом подреберье могут также некоторые неврологические и эндокринные расстройства; наконец, причина может крыться в повреждении самих ребер – их ушибе или переломе.
Как лечить миозит спины
Если недуг еще не перешел в хроническую форму, устранить его достаточно просто. Необходимо обеспечить больному покой, любые нагрузки следует исключить до полной ликвидации приступа. Также в период обострения лучше не прогревать спину, не применять физиопроцедуры и силовой массаж, поскольку это спровоцирует отек и новые болевые ощущения.
В основном при спазме врачи рекомендуют лечение новокаиновыми блокадами, иглорефлексотерапию, мануальную терапию и постизометрическую релаксацию, то есть вытяжение мышц, которое способно устранить нарушение за 4 сеанса. Также эффективен прием нестероидных лекарственных средств, которые принимают в таблетках и инъекциях. Часто пациентам назначают «Индометацин», «Мовалис», «Диклофенак», «Кетопрофен». Противовоспалительные препараты достаточно быстро купируют боль и отек нервных корешков воспаленных мышц. Но для того, чтобы не возникло побочных эффектов от приема НПВС, необходимо принимать их не дольше недели (этого времени вполне достаточно для облегчения состояния пациента).
Если же приступы носят затяжной характер и не отпускают довольно долго, важно обследоваться более тщательно, поскольку такое состояние может быть сигналом о патологии посерьезней. Лучше перестраховаться и исключить смещение суставов и появление межпозвоночной грыжи. В каждом конкретном случае лечение назначается индивидуально и зависит от причины возникновения нарушений
В каждом конкретном случае лечение назначается индивидуально и зависит от причины возникновения нарушений.
- Если патология вызвана инфекцией, то рекомендуется лечение антибактериальными препаратами.
- Устранение миозита паразитарного происхождения сводится к приему антигельминтных средств.
- Аутоиммунная природа болезни обуславливает назначение иммуносупрессоров и глюкокортикоидов.
- При статических нагрузках можно применять разогревающие мази, такие как «Капсикам», «Финалгон». Они эффективны при всех типах миозитов, начиная с самого первого их проявления. Лекарственные средства в виде гелей устраняют боль, снимают отек, разогревают мышцы.
Когда болевые симптомы сняты, специалисты, скорее всего, порекомендуют пройти курс электростимуляции мышц и нервов. Процедуры позволяют за короткий срок полностью восстановить сократительную мышечную способность, их силу, а также улучшить капиллярное кровоснабжение. Не менее важна и лечебная физкультура, но при условии, что комплексы упражнений составлены только специалистом и проводятся под его контролем.
Пациентам с миозитом необходимо включать в свое питание продукты с большим содержанием витаминов А, С, Е, которые нейтрализуют вещества, возникающие при подобном поражении мышц. Также необходимо употреблять пищу, содержащую салицилаты. Они оказывают противовоспалительное действие. Это свекла, сладкий перец, картошка, морковь. В борьбе с патологией, благодаря содержанию особых жиров, полезна и морская рыба. Необходимо пить много жидкости, например, отвар из шиповника, фруктовые соки (особенно кислые), зеленый чай.
Лечебные мероприятия при миозите направлены на устранение воспаления мышц и причины заболевания, которая вызвала патологический процесс.
https://youtube.com/watch?v=0Mlpv7PpHfM
Мнение опытного терапевта
Доктор Шишонин в своем видеоблоге рассказывает, что к нему часто обращаются люди с вопросом о том, как правильно почистить печень. Существует ряд медицинских учреждений, которые занимаются гастроэнтерологией. Специалисты этих клиник назначают процедуры, направленные на очищение кишечника и печени. Нужно сказать, что не все они полезны, а некоторые из них даже вредны для здоровья.
Как почистить печень в домашних условиях
На фармацевтическом рынке сейчас фигурирует много разрекламированных препаратов из группы гепатопротекторов
Александр Юрьевич акцентирует внимание на том, что большая часть этих лекарств не работает. Также отмечает, что Гептрал – это на сегодня одно из наиболее эффективных средств для улучшения работы печени и восстановления ее функциональной деятельности
Однако это средство не очищает желчные протоки, они как были засоренными, так и остаются таковыми.
Специалисты «Клиники доктора Шишонина» предлагают своим пациентам произвести истинное очищение печени от шлаков и токсических продуктов
Очень важно в процессе лечения придерживаться основ термодинамического питания. Что это такое и для чего это нужно делать, рассказывает доктор Шишонин в видеофильме «Лечение атеросклероза».
Став членом «Клуба бывших гипертоников», вы сможете найти и много другого интересного материала.
Для предупреждения застоя желчи нужно, чтобы в вашем ежедневном рационе присутствовали качественные жиры. Лучше всего молочный жир (сливки, сметана, масло, творог). Это нужно для поддержания тонуса желчного пузыря. После его сокращения желчь попадает в двенадцатиперстную кишку, где, собственно, и начинается процесс расщепления (эмульгирования) жиров.
При дефиците жиров в рационе желчный пузырь не сокращается, что приводит к застойным явлениям. Все это провоцирует образование конкрементов в желчном пузыре. То есть, это один из механизмов их формирования.
Если человек сидит на безжировой диете, то через некоторые время у него будут проявляться проблемы с функционированием желчного пузыря. Так как в нем накапливается желчь, ей некуда деваться, запроса на нее нет, и она начинает складироваться. Для уменьшения объема желчь начинает уплотняться, что приводит к образованию камней. В сильно запущенных случаях медики прибегают к удалению желчного пузыря, то есть производят холецистэктомию.
Примечание. Регулярный прием качественных жиров оказывает желчегонное действие. Желчь, попадая в тонкий отдел кишечника, взаимодействует с жирами, что предупреждает образование язв в двенадцатиперстной кишке.
Какие еще болезни приводят к опоясывающей боли в грудной клетке?
Зачастую люди стремятся окрестить «невралгией» любую опоясывающую боль по ходу ребер. Но этот симптом может иметь и другие причины, среди которых:
- Спондилез — воспалительное заболевание, при котором происходит повреждение тел позвонков и деформация позвоночного столба.
- Гормональная спондилопатия — патология, которая развивается у людей старшего возраста, например, у женщин после климакса. Позвоночник деформируется, возникают расстройства в питающих его сосудах.
- Злокачественные опухоли — возникшие в самом позвоночнике или метастазы из других частей тела.
- Болезнь Бехтерева — хронический воспалительный процесс, который приводит к снижению подвижности в позвоночном столбе.
- Гастрит и другие болезни внутренних органов.
Как зависит лечение межреберной невралгии от причины?
При межреберной невралгии недостаточно устранить основной симптом болезни — боль. Всегда нужно искать и лечить основную причину. Врач назначает терапию индивидуально, в зависимости от патологических изменений, обнаруженных во время осмотра и обследования, окончательного диагноза.
Запишитесь на прием в медицинский центр «Медицина 24/7» — получите консультацию опытного врача-невролога и пройдите обследование на нашем оборудовании современного образца. Это поможет быстро и точно установить диагноз, вовремя назначить правильное лечение.
Основное проявление межреберной невралгии – боль в грудной клетке – может возникать и при множестве других заболеваний. И разобраться в правильном диагнозе не всегда бывает просто.
Процесс диагностики начинается с посещения невролога. Врач задаст вам некоторые вопросы:
- Когда у вас впервые возникла боль? Как это произошло? Что этому предшествовало?
- Какая боль по характеру, когда она обычно возникает, как часто, как долго беспокоит?
- Есть ли у вас хронические болезни легких, сердца? Следите ли вы за своим артериальным давлением?
- Какие инфекции вы переносили? Были ли у вас травмы грудной клетки, проводились ли хирургические вмешательства?
- Какие еще симптомы вас беспокоят?
Вам могут предложить заполнить специальный «опросник боли». Врач проведет полный неврологический осмотр, чтобы исключить другие неврологические заболевания. Затем вам назначат обследование.
Чтобы разобраться в причинах раздражения или сдавления межреберного нерва, врач может назначить вам рентгенографию, КТ, МРТ, при необходимости – другие исследования.
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:
- депрессия;
- усталость;
- нарушения сна;
- потеря аппетита;
- сложности с концентрацией внимания.
Наши врачи
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 18 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Методики лечения
На вопрос о том, как лечить постгерпетическую невралгию невозможно дать однозначный ответ, поскольку не существует универсального лечения данного заболевания, которое бы подходило всем больным. Как правило, требуется кропотливый подбор лекарственных препаратов и методик (а иногда — и их сочетание) для того, чтобы облегчить боль пациента.
Лидокаиновые пластыри
Это пластыри, содержащие местное обезболивающее средство — лидокаин. Их следует наклеивать на поражённый участок кожи. За счёт постоянного равномерного выделения анестетика, такие пластыри приносят временное облегчение, снижая болевые ощущения и давая передышку.
Пластыри с высоким содержанием капсаицина
Это современный метод обезболивания при постегрпетической невралгии, который заключается в следующем: содержащееся в пластыре вещество является производным жгучего перца, который блокирует болевые рецепторы кожи. Аппликация такого пластыря может проводиться только врачом. Процедура занимает 2 часа, но хороший обезболивающий эффект от неё пролонгирован и может сохраняться до 3-х месяцев. Если возникнет необходимость, процедуру повторяют.
Медикаментозная терапия
Медикаментозная терапия предусматривает использование следующих групп препаратов:
- Антиконвульсанты («Лирика», «Нейронтин», прочие). Эти препараты показали хорошую эффективность в отношении нейропатической боли. Однако они имеют ряд побочных эффектов, самыми частыми из которых является снижение концентрации внимания, сонливость и отёк ног;
- Антидепрессанты. Некоторые антидепрессанты («Амитриптилин», «Дулоксетин») влияют на выработку специальных веществ головного мозга, которые отвечают как за депрессивные состояния, так и за восприятие боли. Часто врачи назначают минимальные дозы антидепрессантов в комплексной терапии постгерпетической невралгии. Их основные побочные эффекты включают в себя: сонливость, сухость во рту, головокружения;
- При выраженном болевом синдроме и недостаточной эффективности других средств пациентам могут назначаться наркотические анальгетики.
Эпидуральное введение анестетиков и стероидных гормонов
Эпидуральная блокада позвоночника предусматривает введение препаратов в эпидуральное пространство, что приводит к утрате чувствительности в области воздействия. Это значит, что данная процедура предусматривает введение действующего вещества непосредственно в источник боли. Достижение лечебного эффекта в данном случае возможно за счёт следующих факторов:
- обезболивающие свойства препарата;
- максимально возможная концентрация в поражённой области;
- рефлекторное действие на всех уровнях нервной системы.
Радиочастотная деструкция нервов
обеспечивает стойкий обезболивающий эффект, который сохраняется до года и более. Это малоинвазивная нехирургическая процедура, которая позволяет значительно облегчить боль в тех случаях, когда другие способы
Лечение постгерпетической невралгии в ЦЭЛТ
Если у вас или ваших близких присутствует данная патология мы рекомендуем обратится в Клинику Боли ЦЭЛТ. Наши специалисты по лечению боли () владеют всеми перечисленными методиками и смогут подобрать наиболее эффективную для каждого пациента.
Важно, что при некоторых из них пациент получает практически мгновенный устойчивый эффект обезболивания, который длится продолжительное время. Не надо терпеть боль!
Не надо терпеть боль!
- Онкологическая боль
- Боли в промежности
О чём свидетельствует боль в левой части живота
По характеру болевых ощущений и локализации источника боли можно определить причину заболевания ещё до похода к врачу.
|
Характер боли |
Причина |
Дополнительные симптомы |
|
Тупая ноющая боль |
Гинекологические заболевания (эндометриоз, миома, киста яичника, воспалительные процессы) |
Повышение температуры тела, боли во время секса, нарушение цикла, кровянистые выделения |
|
Тянущая боль |
Патология органов малого таза (воспаление мошонки у мужчин, ущемление паховой грыжи, растяжение паховых связок) |
Увеличиваются лимфаузлы, наблюдается диарея, рвота, повышается температура тела |
|
Резкая нестерпимая боль |
Разрыв яичника, расширение мочевого пузыря или почечной лоханки, прохождение камней в мочевых путях |
Распирание кишечника, вздутие живота, газы. |
|
Колющая боль |
Болезни почек и кишечника, разрыв кисты, воспаление мочеточника |
Стреляющая боль в пояснице, усиленное газообразование, запоры |
Что делать, если болит бок
При любых болях в животе или спине не нужно терпеть, ставить диагноз и лечиться самостоятельно. Вылечить почки, не зная причины воспаления, нельзя. Поэтому нужно обязательно записаться к врачу.
Даже самого подробного описания болевого синдрома в боку недостаточно для постановки того или иного диагноза, в связи с чем врач назначит пациенту прохождение комплексного исследования функционирования мочевыделительной системы.
Профессиональные урологи медицинского центра «Диана» готовы не только выявить причину болезненности в боку, но и смогут избавить пациента от этой патологии, вернув здоровье и радость жизни.
Важные моменты
Самыми распространенными факторами, которые провоцируют возникновение боли при открывании рта, являются:
- Травмы. Механические повреждения достаточно легко спутать с проявлениями других опасных недугов. Поэтому поставить точный диагноз может только специалист. Различают несколько видов травм, это вывих, перелом челюсти, ушибы. Все эти явления могут спровоцировать болезненные ощущения при открывании рта. Устранить патологию можно только в том случае, если будут ликвидированы последствия травм. При этом пациентам часто назначается хирургическое вмешательство.
- Гнойно-воспалительные заболевания. Они поражают структуру костной ткани, являются характерной причиной возникновения болезненных ощущений при размыкании челюсти. Наиболее распространенными представителями данных недугов являются остеомиелит, фурункул, абсцесс. Все они сопровождаются скоплением огромного количества гноя в деснах, резкими болями в челюсти.
- Последствие ношения брекетов. Такие системы назначаются для исправления прикуса, устранения других патологий зубного ряда. Они являются достаточно эффективными, требуют длительного ношения. При использовании многие пациенты жалуются на некий дискомфорт и болезненные ощущения при открытии рта. Такие явления обычно временные, быстро проходят. Похожие симптомы могут возникать и при установке съемных протезов. Если они не исчезают, необходимо незамедлительно посетить стоматолога. В противном случае не избежать опасных последствий.
- Новообразования. Они могут быть зло-и доброкачественными, часто являются причиной возникновения боли при открывании рта. Наличие опухолей на первых этапах протекает со слабо выраженными симптомами, пациент может даже не подозревать, что у него имеется новообразование. При остеоме болезненные ощущения не значительные, они усиливаются по мере разрастания болезни. Адамантиома имеет более выраженные симптомы, недуг характеризуется существенным увеличением челюсти. Такое явление вызывает сильный дискомфорт при употреблении пищи, разговоре. Отличить доброкачественное новообразование от раковой опухоли сможет только специалист.
- Невралгия. Дискомфорт может возникать вследствие защемления нерва, его воспаления. Подобная патология сопровождается сильными болезненными ощущениями, которые возникают даже в период покоя, усиливаются при разговоре, употреблении пищи, зевании, высмаркивании. Такие патологии требуют незамедлительного вмешательства специалиста, в противном случае последствия могут быть необратимыми.
Что еще нужно знать?
Как уже было сказано выше, самостоятельно выявить причину появления неприятных ощущений при открывании рта невозможно. Даже при обращении пациента к доктору требуется дополнительное обследование. Специалист обычно назначает рентген челюсти, компьютерную томографию, МРТ. Не стоит забывать о том, что каждый конкретный недуг требует особого подхода к лечению. Учитывается общее состояние пациента, характер заболевания, его стадия. Обычно патология исчезает при ликвидации причины, которая ее спровоцировала. Итак:
- Травмы. Накладывается фиксирующая повязка, назначаются анальгетики. Пациентам рекомендуются холодные компрессы, они помогут снять отечность, болезненные ощущения.
- Заболевания зубов являются достаточно распространенными. Кариес, кисты, и другие недуги требуют незамедлительного лечения. После устранения проблем обычно болезненные ощущения проходят. Пациентам также назначаются антибиотики.
- Невралгия. В данную категорию входит ряд опасных недугов. Для их лечения рекомендуются витамины, противовирусные препараты, специальная физкультура (упражнения помогут укрепить челюсть, снять неприятные ощущения при ее размыкании).
- ЛОР заболевания. При отите, гайморите и других недугах пациенты часто жалуются на боли, возникающие при открытии рта. Для лечения назначаются жаропонижающие средства, антибиотики, физиотерапевтические процедуры, препараты для укрепления иммунитета.
Всегда ли боль в боку — это почки?
Боль, возникающая в этом пространстве не всегда говорит о болезни почек. Она может быть характерным симптомом целого ряда организменных патологий — аппендицита, межреберной невралгии, язвенной болезни желудка, наличия камней в желчном пузыре или желчевыводящих протоках.
Если главный фактор боли действительно относится к нефрологии (отделу почек), то локализация неприятных ощущений смещается в зону спины и поясницы. При этом сильная боль вполне может отдавать и в живот, и носить опоясывающий характер. Поэтому установить истинную причину можно только пройдя диагностику. С этой целью уролог или гинеколог направляют пациентов на УЗИ брюшной полости и почек и на анализы мочи и крови.
Диагностика
Предположить причину болей может врач при осмотре и пальпации. Дальнейший способ диагностики подбирается исходя из результатов:
- общий анализ крови — укажет на инфекционное поражение, обнаружит лейкоз;
- общий анализ мочи — поможет определить патологию почек;
- УЗИ — самый быстрый и простой метод обследования органов брюшной полости;
- МРТ — даёт наиболее достоверные результаты;
- колоноскопия — оценка состояния кишечника;
- радионуклидное исследование — актуально для некоторых заболеваний внутренних органов, при которых другие методики неинформативны.
По результатам диагностических мероприятий пациенту ставится диагноз. Лечение болей подбирается согласно обнаруженному заболеванию.
Как ушивают диастаз?
Существует несколько принципиально разных подходов к хирургической коррекции диастаза прямых мышц живота.
Чаще всего диастаз ушивается во время абдоминопластики нашими коллегами – пластическими хирургами. К сожалению, в подавляющем большинстве случаев они ограничиваются простым ушиванием белой линии (так называемая «пликация»), иногда двумя рядами швов.
Простая пликация «обычным» рассасывающимся шовным материалом грозит риском повторного появления диастаза (не говоря о грыже) в 40% случаев, по данным исследования, проведенного Van Uchelen и соавт . Конечно, такие результаты не могут нас устраивать.
Пластика местными тканями без использования сетчатого импланта вполне допустима при небольшом диастазе, шириной до 40 мм и грыже с дефектом до 10 мм. Это доказано и рекомендовано в клинических рекомендациях Европейского герниологического общества (EHS). При пластике передней брюшной стенки мы используем в своей практике нерассасывающийся шовный материал последнего поколения, «якорного» типа (V-loc PBT), который, по нашему мнению, значительно надежнее традиционно используемых вариантов, и это с лихвой компенсирует его высокую стоимость.
Хорошие результаты демонстрирует ушивание диастаза с помощью тангенциальных швов, что мы используем в некоторых случаях.
Рис 1. Тангенциальные швы при открытом ушивании диастаза прямых мышц позволяют сделать рельеф передней брюшной стенки более плоским
Диастаз более 40 мм или наличие грыжи с дефектом более 10 мм – показание к применению сетчатого импланта («сетки»).
Сетчатый имплант служит для укрепления ушитой белой линии и/или грыжевого дефекта. Бессмысленно просто закрывать ей диастаз, что я несколько раз с удивлением наблюдал у коллег – при таком варианте выпячивание белой линии после операции происходит вместе с сеткой, косметический результат этой операции – никакой.
Принципиально имплант можно разместить в различных слоях передней брюшной стенки:
Мы используем все варианты, выбирая оптимальный для каждой пациентки (пациента) в конкретной клинической ситуации. Исключая разве что вариант B – давно доказавший свою неэффективность.
Крайне редко используем расположение импланта в брюшной полости (интраабдоминально). Дело в том, что полипропилен (или полиэстер), из которого состоит сам имплант, не должен контактировать с органами брюшной полости – он вызывает массивный спаечный процесс, приводящий к спаечной кишечной непроходимости и другим угрожающим жизни осложнениям. Импланты для интраабдоминальной пластики имеют специальное противоспаечное покрытие с одной стороны, которое значительно увеличивает стоимость импланта, однако не всегда способно «защитить» органы. И если недавно это были единичные случаи, то сегодня все чаще и чаще в среде хирургов-герниологов раздаются голоса об отказе от этой методики. Я отказался от нее несколько лет назад, после того как дважды оперировал пациентов (из других клиник, и даже стран) с осложнениями. Да, это немного, но зачем подвергать пациента даже минимальному риску осложнений, которого можно избежать?
Рис. 2 Варианты размещения сетчатого импланта при пластике грыж и диастаза: A – над апоневрозом (onlay), B – вшивание в край дефекта (inlay), C – в подмышечном пространстве, D – в предбрюшинном пространстве (underlay preperitoneal), E – в брюшной полости (underlay intraperitoneal) .
Выбор оптимального слоя для расположения импланта зависит от многих факторов: от наличия и ширины дефектов апоневроза и степени диастаза – до индекса массы тела и состояния кожи пациентки. Каждый из вариантов имеет свои преимущества и недостатки, мы выбираем его совместно с пациенткой на консультации.
Боль после лапароскопии
Часто после лапароскопических операций, особенно после продолжительных, пациентки жалуются на боли в области ключиц, шеи, области ребер.
Это состояние называют диафрагмальным или лапароскопическим синдромом.
Во время лапароскопии брюшная полость заполняется углекислым газом под давлением около 12 мм.рт.ст. При этом диафрагма-мышца, которая ограничивает брюшную полость сверху, растягивается. Ветки диафрагмального нерва, которые пронизывают эту мышцу также подвергаются растяжению, что вызывает временный болевой синдром по ходу этого нерва. Боль продолжается 1-3 дня, постепенно утихая. Для облегчения состояния успешно применяются анальгетические средства (анальгин, кеторол, диклофенак).