Десна отошла от зуба: лечение
Содержание:
- Профилактика шатания зубов
- Лечение рецессии лазером
- Как развивается воспаление?
- Что делать, если болит десна?
- Симптомы челюстной кисты
- Лечение кровоточивости десен
- Долго ли болит десна после удаления зуба
- Первая помощь
- Разновидности остеомиелита челюсти
- Лучшие зубные пасты для десен
- Причины
- Диагностика и лечение
- Терапия в домашних условиях
- Лечение и профилактика альвеолита
- Виды рецессии десны
Профилактика шатания зубов
Предотвратить расшатанность зубов можно – достаточно соблюдать ряд общих рекомендаций, которые помогут избежать большинства стоматологических проблем:
- Взять за правило чистить зубы минимум 2 раза в день, а лучше – после каждого приема пищи. Если нет такой возможности – купить ирригатор в компактном корпусе, заправлять бункер свежей фильтрованной водой и ополаскивать полость рта при необходимости.
- Отказаться от травмирующих эмаль и десны зубочисток в пользу зубных нитей. Тем, кто носит брекеты и другие аппараты для коррекции прикуса, лучше не экономить на специальных ершиках.
- Бросить курить и сократить употребление алкоголя, чтобы не усугублять общее состояние полости рта и не провоцировать размножение бактерий.
- Пережевывать пищу по очереди на обеих сторонах челюсти, не грызть твердую кожуру орехов и другие, не предназначенные для зубов продукты.
- Избегать сильных ударов в челюсть, занимаясь спортом или единоборствами.
- Раз в полгода ходить на плановые осмотры у стоматолога.
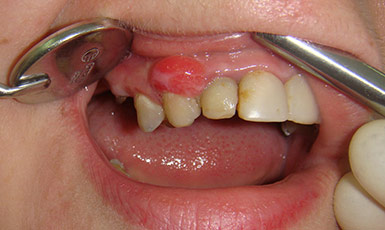
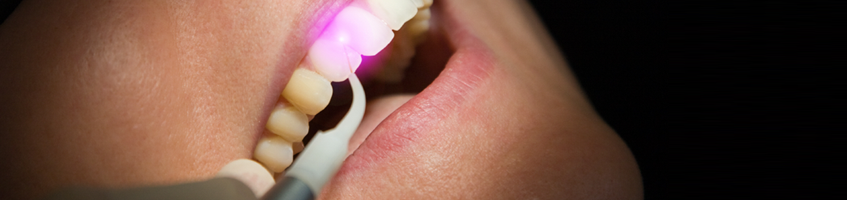
Лечение рецессии лазером
В качестве лечения рецессии на ранних стадиях также используют лазерную терапию. Суть процедуры заключается в удалении зубного камня и налета с помощью лазера.
Преимущества такого метода заключаются в аккуратной и безболезненной обработке десен, при которой край формируется самим врачом и имеет аккуратный, с точки зрения эстетики, вид. Благодаря прижиганию кровеносных сосудов и обеззараживанию обрабатываемой области, заживление происходит быстро и без риска осложнений в виде воспалительных процессов.
Так как здесь не предусмотрено вживление мембран или других тканей, а также введение медикаментов, этот способ исключает любую аллергическую реакцию.
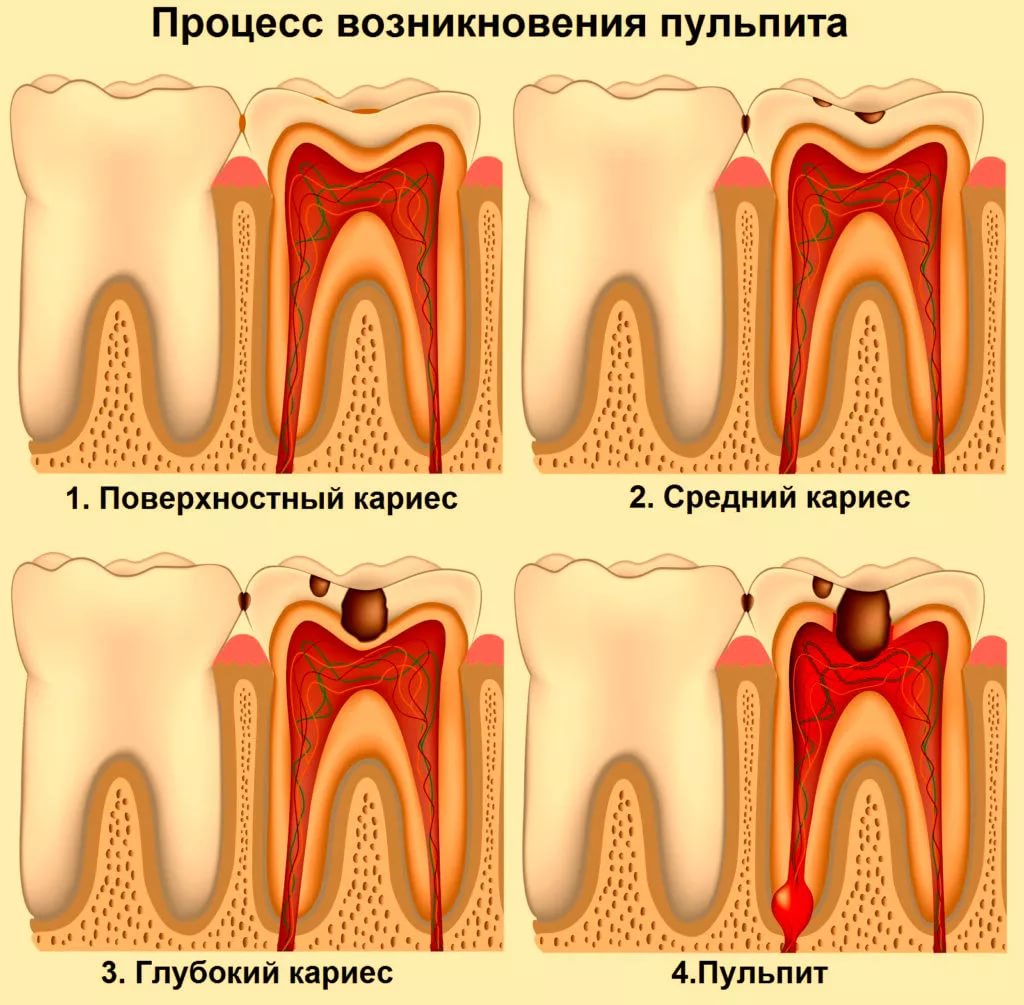
Как развивается воспаление?
Если десны воспаляются, начать лечение нужно как можно быстрее. Воспаление быстро прогрессирует, и чем дальше — тем сложнее его снимать. Симптомы развиваются в несколько этапов:
- дискомфорт, зуд, небольшая болезненность одного из участков десен;
- появление отека — размер десны увеличивается, она опухает, десневой край «поднимается», закрывает часть коронки. Появляются болезненные ощущения при пережевывании еды, чистке зубов, надавливании;
- изменение цвета слизистых — становятся красными, яркими, десневой край может стать темным;
- отек продолжает увеличиваться, внутри формируется гнойник, болезненность становится постоянной, пораженный участок увеличивается;
- появляются сопутствующие симптомы: воспаляется, увеличивается в размерах и начинает болеть ближайший к пораженному участку лимфатический узел, может появиться зубная боль;
- на десне (или внутри нее) формируется гнойник. Без лечения возможно появление кисты, свища, флюса. Возможно повышение температуры тела, общее недомогание, головные боли.
От появления первых признаков дискомфорта до появления гнойника могут пройти всего сутки, поэтому стоматологи клиники «ДентоСпас» рекомендуют как можно быстрее записаться на прием к стоматологу или пародонтологу.
Что делать, если болит десна?
 Не следует самостоятельно искать ее причины и заниматься самолечением. Чем конкретно обусловлена боль может определить только специалист-стоматолог, тем более что в ряде случаев болезненность десен является одним из симптомов патологии внутренних органов. Только в случаях повреждения десен горячей или твердой пищей, колющими предметами, можно надеяться на быстрое самостоятельное их заживление. Во всех же остальных случаях следует немедленно обратиться к стоматологу, а до этого момента целесообразно купировать боль и уменьшить воспалительные явления. Что предпринять до осмотра стоматологом? Прежде всего, зубную щетку следует сменить на менее жесткую. Как снять боль в десне в домашних условиях? Лучше это сделать болеутоляющего средствами безрецептурного отпуска, такими как анальгин, пенталгин, нурофен, темпалгин, парацетамол, солпадеин. При этом нужно помнить, что к применению этих препаратов имеется ряд противопоказаний, с которыми необходимо ознакомиться в инструкции к лекарству. Уменьшить воспаление десен поможет полоскание полости рта раствором пищевой соды и поваренной соли: по 0,5 чайной ложки соды и соли залить стаканом теплой кипяченой воды, размешать до растворения ингредиентов и полоскать рот каждые два часа. Лечение народными средствами, лечение в домашних условиях не рекомендуется, так как последнее слово в лечении боли в зубах и деснах остается за специалистом, и тянуть с визитом к нему не следует! Основные профилактические мероприятия, которые можно проводить, чтобы избежать возникновения неприятностей с деснами — это соблюдение гигиены ротовой полости и регулярные визиты к врачу-стоматологу.
Не следует самостоятельно искать ее причины и заниматься самолечением. Чем конкретно обусловлена боль может определить только специалист-стоматолог, тем более что в ряде случаев болезненность десен является одним из симптомов патологии внутренних органов. Только в случаях повреждения десен горячей или твердой пищей, колющими предметами, можно надеяться на быстрое самостоятельное их заживление. Во всех же остальных случаях следует немедленно обратиться к стоматологу, а до этого момента целесообразно купировать боль и уменьшить воспалительные явления. Что предпринять до осмотра стоматологом? Прежде всего, зубную щетку следует сменить на менее жесткую. Как снять боль в десне в домашних условиях? Лучше это сделать болеутоляющего средствами безрецептурного отпуска, такими как анальгин, пенталгин, нурофен, темпалгин, парацетамол, солпадеин. При этом нужно помнить, что к применению этих препаратов имеется ряд противопоказаний, с которыми необходимо ознакомиться в инструкции к лекарству. Уменьшить воспаление десен поможет полоскание полости рта раствором пищевой соды и поваренной соли: по 0,5 чайной ложки соды и соли залить стаканом теплой кипяченой воды, размешать до растворения ингредиентов и полоскать рот каждые два часа. Лечение народными средствами, лечение в домашних условиях не рекомендуется, так как последнее слово в лечении боли в зубах и деснах остается за специалистом, и тянуть с визитом к нему не следует! Основные профилактические мероприятия, которые можно проводить, чтобы избежать возникновения неприятностей с деснами — это соблюдение гигиены ротовой полости и регулярные визиты к врачу-стоматологу.
Симптомы челюстной кисты
Большая часть разновидностей челюстной кисты на ранних стадиях развития не имеет явных симптомов. Только с увеличением размера новообразования пациенты замечают небольшой узелок круглой или овальной формы. При этом передняя стенка челюсти становится тоньше, благодаря чему констатировать появление кисты можно самостоятельно.
Но даже при появлении челюстного узла каких-либо болезненных ощущений и прочего дискомфорта пациенты не ощущают. Длиться этот этап может в течение нескольких месяцев.
Прогрессируя и увеличиваясь в размерах, челюстная киста будет сопровождаться следующими симптомами:
- Меняется форма лицевой кости;
- Появляется характерная шишка;
- Слизистая оболочка регулярно отекает;
- Учащается заложенность носа в результате отёка;
- При расположении кисты в альвеолярной части уголки рта начинают неметь;
- При нажатии на узел ощущается характерный «хруст».
Внешнее проявление кисты челюсти
Дальнейшее развитие кисты переходит в этап воспаления. При этом могут наблюдаться болезненные ощущения при пережёвывании пищи, покраснения десны и увеличение отёка. На этой стадии симптомы следующие:
- Нарушение лицевой симметрии из-за прогрессирующего отёка;
- Затруднение, как в пережёвывании пищи, так и при открывании/закрывании рта;
- Появление подвижности у ближайших к зоне поражения зубов;
- Отслоение эпителия в области кисты.
Кроме этого, к общим симптомам прогрессирования челюстной кисты многие стоматологи относят:
- Повышение температуры;
- Озноб;
- Сильные головные боли в височной и затылочной части;
- Резкие скачки артериального давления в течение суток;
- Обострение хронических респираторных заболеваний;
- Рецидив афтозных язв в полости рта;
- Развитие костных воспалений.
Лечение кровоточивости десен
Чтобы результат был максимально эффективным, каждому из пациентов назначается комплексная терапия, состоящая из нескольких визитов к стоматологу, медикаментозного курса и особой гигиены полости рта. Даже незначительные поражения лечатся долго – от 2 недель до нескольких месяцев, в зависимости от первопричины и степени запущенности болезни.
Комплексная терапия в стоматологии
Как правило, это первый этап лечения, состоящий из нескольких шагов:
- Общий визуальный осмотр полости рта, выявление проблемы.
- Рентген или панорамная томография челюсти, сдача анализов – кровь и моча обязательно.
- Профессиональная чистка ультразвуком или аппаратом AirFlow, чтобы убрать весь налет или зубной камень.
- Обработка десен специальными растворами.
- Назначение антигистаминных препаратов, если воспаление обширное, если его нет – общий антибиотик в течение 1 недели (чаще всего – амоксициллин).
- Курс аскорутина или его аналогов для сужения сосудов и уменьшения кровоточивости.
- Курс витаминов и иммуномодуляторов для поддержания организма.
Аскорутин
Отдельно назначается физиотерапия, как правило – не более 5 сеансов. Они необходимы, чтобы уменьшить воспалительные процессы, улучшить кровообращение и общее состояние полости рта. В стандартные процедуры входят:
Массаж – пальцевой или аппаратный с помощью специальных устройств во врачебном кабинете. Он поможет оттоку крови от пораженных участков, приводит в тонус не только десны, но и корневую систему зубов.
Массаж десен
- Электрофорез – необходим при лечении периодонтита и пульпита. Воздействие микротоков увеличивает шансы на быстрое выздоровление и способствует регенерации мягких тканей после гнойной инфекции.
- Промывания и ванночки солевыми и минеральными составами – раньше подобные методики активно практиковались только в санаторно-курортном лечении, теперь аналогичные возможности есть и у некоторых стоматологий.
- Ультрафиолетовое воздействие – прибором, который также называют «тубус-кварц», десны просвечивают после того, как воспалительный процесс купирован.
Большинство физиотерапевтических процедур проходят быстро и безболезненно. Анестетик понадобится только для электрофореза, чтобы снизить дискомфорт воздействия электрического тока на кожу и слизистую оболочку.
Антисептические средства и зубные пасты
Вылечить кровоточивость десен в домашних условиях можно, если это разрешает лечащий врач. Существует несколько десятков стоматологических мазей, бальзамов и гелей с антисептическим и ранозаживляющим эффектом, например:
- солкосерил;
- метрогил;
Метрогил
- камистад;
- холисал;
- ротокан;
- асепта.
Асепта
Мазать десны любым из перечисленных средств «как попало» нельзя. Каждый препарат имеет массу противопоказаний, особенно – для беременных женщин. Поэтому использовать препараты следует строго под еженедельным контролем врача.
Преимущество мазей для десен
Особые требования назначаются для гигиены полости рта. Чистить зубы следует определенной пастой, в которой должны быть определенные активные вещества:
- Хлорид калия – снижает чувствительность нервных окончаний, болезненные ощущения, а также стабилизирует работу сосудов и капилляров.
- Сульфаты натрия и кальция – укрепляют эмали и уменьшают дискомфорт при проведении большинства кабинетных процедур.
- Фтор – снижает риск развития кариозных полостей.
- Экстракты трав и эфирные масла – смягчают действие химического состава, дают щадящее восстановление тканей.
Масла дают щадящее восстановление тканей
Из известных брендов зубных паст, которые подходят при кровотечениях, можно выбрать:
«Lacalut Aktiv»;
Lacalut Aktiv
«Splat Актив», «Зеленый чай» или «Лечебные травы».
Splat Зеленый чай
«Parodontax F».
Parodontax F
Для полосканий назначаются проверенные временем средства:
мирамистин;
Мирамистин
хлоргексидин;
Хлоргексидин
стоматофит;
Стоматофит
хлорофиллипт;
Хлорофиллипт
тантум верде.
Тантум верде
Перед использованием любого средств для полоскания, нужно внимательно прочитать инструкцию, и следовать советам лечащего врача. Некоторые составы необходимо предварительно разводить водой и ни в коем случае не использовать в чистом виде.
Долго ли болит десна после удаления зуба
В норме, через 1-3 дня отечность тканей постепенно уменьшается, болезненность проходит, самочувствие улучшается. Уже на 3-4 сутки, кровяной сгусток постепенно замещается гранулятом, а через неделю она заполняет уже всю лунку. После удаления зуба вверху время восстановления идентичное нижней челюсти, а вот регенерация кости верхнего зубного ряда происходит медленней.
В отдельных клинических случаях хирург может рассекать десну, высверливать кость челюсти. Обычно, такие манипуляции сопровождают экстракцию крайних восьмых моляров (зубов мудрости). Тогда заживление требует больше времени, чем после простой операции.
Если через 5-7 суток после вмешательства боль не уменьшается, а наоборот, становится более интенсивной – надо обратиться к доктору. Острая, тянущая, постоянная боль после удаления зуба может быть симптомом осложнений.
Зубная лунка, заживает, примерно, 2-4 недели. Время восстановления зависит от параметров раны, реакции организма на процедуру удаления. Костный объем восстанавливается ориентировочно через 6 месяцев после вмешательства.
Первая помощь
Беспокоиться о состоянии зуба под коронкой нужно при первых же симптомах:
- Появилась навязчивая боль при пережевывании пищи.
- Десны краснеют, кровоточат и опухают.
- Над протезированным зубом открылся свищ.
- На десне начала расти киста.
При любом из симптомов нужно немедленно записаться на прием к врачу, а если нет возможности попасть в клинику, запомнить три способа, чтобы облегчить состояние:
- Выпить нестероидное обезболивающее средство – аспирин, ибупрофен или найз.
- Каждые 2-3 часа полоскать рот антисептическим раствором из аптеки или некрепким отваром лекарственной ромашки.
- Если начался отек щеки или губ – до 3-4 раз за ночь прикладывать к внешней стороне холодный марлевый компресс. Держать его дольше 15 минут нельзя.
Выполнив три простых правила, следует дождаться утра и пойти к стоматологу
Важно до этого момента избегать следующих действий:
- Греть больной зуб, в том числе чаем или кофе. Во-первых, повышение температуры только создаст благоприятную среду для размножения бактерий. Во-вторых, красящие напитки усугубят состояние полости рта и эмали, что повлечет дополнительное лечение.
- Послушаться «бабушкиного» совета и убирать подушку. Давнее заблуждение, что во время зубной боли нельзя спать на мягкой поверхности, принесет больше вреда. Голова должна быть выше туловища во время сна для нормальной циркуляции крови.
- Пить антибиотики. Организму необходимо дать возможность бороться с инфекцией самому, а не подавлять иммунитет.
Ни в коем случае не пытайтесь снять коронку самостоятельно, даже если она начала расшатываться. Замену протеза проводит только компетентный врач, в противном случае можно травмировать зуб, десну и мягкие ткани в полости рта.
Разновидности остеомиелита челюсти
(в данном разделе разместить несколько фото пациентов с остеомиелитом)
Классификация остеомиелита челюсти делится по способу проникновения инфекции, локализации и типам возбудителя. Каждая из разновидностей имеет свою специфику лечения, диагностики и прогнозирования осложнений. Неправильно поставленный диагноз приводит к затяжным последствиям, которые провоцируют развитие других серьезных недугов.
Наиболее часто встречается одонтогенный остеомиелит, причинами которого стали недолеченные воспалительные заболевания, запущенный кариес и даже стоматит. Инфицирование происходит через кариозную полость, афтозную язву или открытую пульпу, распространяясь на мягкие ткани и далее – в челюстную кость. Из-за специфики в 70% случаев это остеомиелит нижней челюсти, так как на нее приходится основная жевательная нагрузка.
Одонтогенный остеомиелит
Травматический остеомиелит верхней челюсти, как и нижней, является последствием внешнего воздействия. Особую опасность представляют закрытые переломы и трещины, образовавшиеся в результате неправильного срастания костной ткани. Попадание возбудителя инфекции не всегда фиксируется в полости рта – в ряде случаев бактерии проникают через поврежденную скулу.
Травматический остеомиелит
Частным случаем травматического типа является лучевой остеомиелит, представляющий собой поражение здоровой костной ткани злокачественной опухолью. Причиной заражения становится лучевая терапия, из-за которой раковые клетки нередко попадают в патогенную среду гнойного воспаления. На фоне ослабленного радиацией иммунитета развивается воспаление, причем темпы прогрессирования будут заметно выше, чем у других видов.
Лучевой остеомиелит
Отдельно выделяется остеомиелит после удаления зуба. Не до конца удаленная пульпа не является ошибкой стоматолога, по ряду показаний нервные окончания сохраняются, но могут беспокоить пациента в течение нескольких дней. Если боль не утихает дольше недели, то существуют риски возникновения симптомов остеомиелита, что требует повторного приема.
Остеомиелит после удаления зуба
Гематогенный остеомиелит проявляется на фоне общего заражения крови. Спровоцировать его может любой порез, царапина и любая другая ранка в области кровотока. Отличается тип обратным патогенезом – страдает сразу челюстная ткань, а зубы при этом сохраняют все признаки здорового облика. Такая хронология опасна тем, что многие игнорируют первичные симптомы и обращаются за помощью врача, когда зуб уже невозможно сохранить. Не откладывайте лечение на потом и не запускайте болезнь. Вы можете выбрать наиболее подходящую вам клинику с хорошими отзывами и доступными ценами
Гематогенный остеомиелит
Хронический остеомиелит челюсти
Переход остеомиелита в хроническую фазу трудно контролируется даже в клинических условиях. Внешние признаки выздоровления часто говорят о временной ремиссии, которая длится от нескольких месяцев до нескольких лет, после чего острая фаза возвращается с усилением симптомов и более серьезными формами заболевания, имеющими свою классификацию:
- Мультифокальная рецидивирующая форма – частотный случай остеомиелита челюсти у детей. Гнойные выделения отсутствуют, но при этом образуются множественные очаги воспаления. Точная природа до сих пор не изучена, как и периодичность обострения.
- Остеомиелит Гарре (склерозирующая форма) – вялотекущие воспаления с незначительными нагноениями в костных полостях. Боль может не ощущаться, но специфический запах изо рта сохраняется постоянно. Вид диагностируется рентгеном по уплотнениям челюстной ткани.
- Абсцесс Броди – затяжной случай остеомиелита с образованием обширных полостей, заполненных жидким гноем. Болезненность минимальная, что позволяет обойтись без хирургического вмешательства.
- Остеомиелит Оллье – самая редкая разновидность, возбудителем которой являются стафилококки, образующие в тканях челюсти белковые выделения серозной жидкости. Выявление требует точной томографии, клинические симптомы отсутствуют.
- Дезморфиновый остеомиелит – диагностируется у наркозависимых пациентов. Вызывается нарушением кровоснабжения костных тканей и множественными гнойными поражениями, приводящими к деформации овала лица.
Лучшие зубные пасты для десен
Редакция сайта 32-топ провела и выявила лучшие зубные пасты для десен по составу и оказываемому ими действию. Все пасты из этого списка хороши, но их следует использовать в разных ситуациях, соблюдая некоторые ограничения.
Lacalut Aktiv
Эта немецкая паста является чуть ли не самой эффективной при кровоточивости десен и их воспалении. В ее составе, помимо всего прочего, есть лактат алюминия и кремниевый абразив, которые легко справляются как с болезнетворными бактериями, так и с зубным налетом. Специалисты рекомендуют использовать ее только курсами по 30-60 дней в периоды наиболее острого воспаления.
Президент Сенситив
Эта итальянская паста предназначена специально для чувствительных десен и зубов. Она имеет вкус натуральной мяты и значительно успокаивает мягкие ткани, при этом понижая их чувствительность на кислое, горячее и холодное. Применять ее следует небольшими курсами по две недели.
PresiDENT Extra Active
Эта паста, в отличие от предыдущей, разработана специально для борьбы с кровоточивостью десен. Благодаря особому уникальному составу, в котором содержатся соединения алюминия, хлоргексид и кора дуба, она отлично решает любые проблемы с деснами. При этом паста обладает приятным вкусом с легкой кислинкой. Она считается очень мощным средством, так что применять ее нужно только в самых сложных случаях, курсами не больше недели.
Parodontax
Все пасты этой английской линейки хорошо борются с кровоточивостью десен и защищают их от будущего воспаления. Они производятся в двух видах, с фтором и без фтора. Из-за того, что в пасте очень много минеральных солей, вкус у нее не слишком приятный и слегка солоноватый, и не все к нему легко привыкают. Зато свои функции паста выполняет идеально.
SPLAT Professional Active
Хорошие пасты для десен делают не только за рубежом. В линейке российских паст «Splat» есть одна необычная черная зубная паста, содержащая натуральные экстракты шлемника и бадана, которые имеют такой цвет. За счет натурального состава паста защищает десны от бактерий, снимает воспаление, устраняет кровоточивость и при этом осветляет эмаль.
ВАЖНО: Основной задачей пасты для дёсен является устранение и с зубов, и с дёсен налёта, который возникает после употребления пищи и чреват размножением опасных бактерий, часто и провоцирующих заболевания дёсен
Лесной бальзам «Фито баланс 2 в 1»
Еще одна русская паста также содержит экстракты лечебных трав и облепиховое масло, так что она имеет пихтовый вкус и зеленоватый цвет. Эта паста способствует заживлению десен, а также устраняет кровоточивость и снимает воспаление. Она является не только лечебной, но и профилактической, так что ее можно применять регулярно. К несчастью, эта паста удаляет зубной налет недостаточно хорошо, так что лучше дополнять ее другой пастой или использовать только во время лечения.
Причины
Перед тем как разобраться, как убрать воспаление десны, нужно выяснить, почему заболевание вообще возникает. Наиболее распространённые причины:
- чрезмерное размножение болезнетворных бактерий;
- неподходящая зубная щётка или паста;
- курение. Является предпосылкой для воспаления дёсен;
- некачественная, нерегулярная гигиена ротовой полости;
- хронические и другие заболевания, например, диабет.
Воспалительный процесс слизистой оболочки десны может быть одним из симптомов следующих заболеваний пародонта:
- Гингивит – заболевание характеризуется небольшим отеком, покраснением, кровоточивостью десен при чистке, неприятным запахом изо рта. Затрагивает только десна, но при отсутствии лечения может перейти в пародонтит.
- Пародонтит – инфекция проникает вглубь десны, постепенно разрушая костную ткань альвеолярного отростка. Приводит к образованию щелей между десной и поверхностью зубов, расшатыванию и выпадению зубов. Начальная стадия заболевания характеризуется кровоточивостью и припухлостью десен, на более поздних стадиях возможны абсцессы, гнойные выделения, воспаление лимфоузлов, свищи на десневой ткани.
- Периодонтит – воспалительный процесс зубного корня. Среди симптомов этого заболевания также числятся отек и кровоточивость десен. Однако эти симптомы второстепенны и наблюдаются вместе с повышением температуры и болью в районе пораженного кариесом зуба.
Факторов, вызывающих воспаление дёсен, множество. Некоторые из них очень серьезные и при отсутствии лечения могут привести к серьезным осложнениям. Поэтому своевременное посещение врача и профессиональная диагностика являются залогом успешного лечения.
В следующем видео-ролике врач стоматологического центра НоваДент рассказывает, чем опасен воспалительный процесс, как лечить воспаление десны и почему важно при возникновении отека и кровоточивости своевременно обращаться к стоматологу.
Диагностика и лечение
Пародонтальный абсцесс диагностируется довольно легко по внешним симптомам при осмотре у стоматолога.
Иногда абсцесс может вскрыться сам собой, что приведет к временному улучшению и заметному уменьшению области абсцесса, но окончательно проблему не снимет.
Если не принять адекватные меры и не устранить причину абсцесса десны, то процесс рискует перейти в хроническую стадию, отравляя организм продуктами распада мертвых тканей и приводя к еще более серьезным осложнениям – например, остеомиелиту челюсти или флегмоне полости рта.
Остеомиелит челюсти
Лечение пародонтального абсцесса в условиях стоматологической клиники, как правило, заключается в хирургическом вскрытии и последующем дренировании абсцесса.
При этом параллельно проводится противовоспалительная терапия с целью ликвидации первоисточника заболевания.
Спустя определенное время врач вторично осмотрит область заболевания, чтобы окончательно убедиться в его прекращении и дать пациенту соответствующие профилактические рекомендации.
В случае, если визит к стоматологу по какой-то причине временно невозможен, существует несколько способов уменьшить болевые симптомы при абсцессе десны в домашних условиях:
- Регулярные полоскания полости рта антисептическими растворами (фурацилина, хлоргексина, перманганата калия и т.п.) либо отварами лекарственных трав (например, отварами шалфея, ромашки, зверобоя и т.д.)
- Прикладывание холода к отекшей стороне лица
- Прием обезболивающих средств (анальгин, темпалгин, пентальгин, парацетамол)
Ни в коем случае не следует греть воспаленную область («чтобы быстрее прорвало нарыв»), накладывать согревающие повязки и компрессы, так как тепло лишь усиливает воспалительный процесс и подобные действия могут привести к серьезным осложнениям.
Применять без консультации с врачом разного рода антибиотики или сильные противовоспалительные препараты также не рекомендуется, так как это может привести к серьезным осложнениям для организма больного.
Терапия в домашних условиях
Бывает и так, что шатаются зубы не сильно, и пациенту назначается курс самостоятельного лечения под наблюдением врача. Это всегда комплексная терапия, состоящая из стоматологических мазей, полосканий и особого режима ежедневной гигиены.
Наиболее эффективными средствами являются:
- Хлоргексидин и фурацилин – полоскания 3-5 раз в сутки, чтобы уменьшить воспалительный процесс в мягких тканях.
- Мирамистин – улучшенная формула с дополнительным антигрибковым действием, полоскать им разрешается по мере надобности без больших ограничений.
- Холисал – гель для обезболивания раздраженных десен.
- Мираславин – суспензия для полосканий при гингивите и пародонтите.
- Пародиум – гель для укрепления кровеносных сосудов и капилляров, если шатание зубов началось из-за серьезной травмы.
Мирамистин
Среди зубных паст для укрепления эмали и корней хорошо себя зарекомендовали:
- Biorepair.
- Curaprox.
- Apadent.
- Apagard M-plus.
- Splat БИОКАЛЬЦИЙ.
- President Classic.
President
В качестве дополнительной меры многие стоматологи рекомендуют ежедневно делать массаж десен. Много времени он не займет, зато даст тонус кровеносным сосудам в деснах, позитивно скажется на общем состоянии полости рта.
Проводить массаж можно по следующему алгоритму:
- Тщательно вычистить зубы, несколько раз прополоскать рот теплой водой.
- Вымыть руки мягким мылом без парфюмерных добавок.
- Аккуратно промассировать десну над каждым зубом с обеих сторон, останавливаясь на несколько секунд в области альвеол.
- Тщательно прополоскать рот антисептическим раствором.
Массаж десен
Некоторые врачи подбирают специальные тонизирующие составы масел, чтобы повысить эффективность массажа. Хорошо подходит эвкалипт, экстракты цитруса, но после каждого раза рот придется полоскать несколько раз, чтобы не навредить эмали избытком витамина C.
. Чаще всего назначается электрофорез, когда препарат вводится в мягкие ткани под действием микротоков.
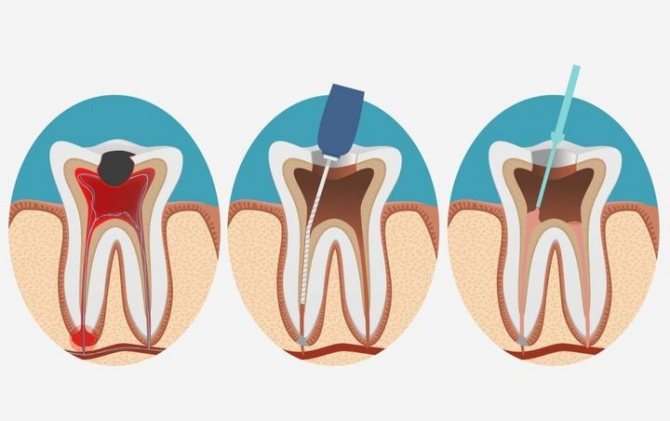
Лечение и профилактика альвеолита
Лечение альвеолита проводит стоматолог, самолечение недопустимо. Во-первых, вы можете ошибиться с диагнозом, в результате все манипуляции будут неэффективны. Во-вторых, народных методов недостаточно, а для профессиональных у вас недостаточно опыта и оборудования.
Как проходит лечение в клинике? Врач обезболивает рану, прочищает её, закладывает тампон с лекарством. Если лунке мешают заживать инородные тела (осколки зуба, корня, кусочки пищи), стоматолог их удаляет. Может понадобиться приём антибиотиков, проведение физиопроцедур, ванночек с медикаментами, соблюдение диеты на время заживления (исключение из рациона твёрдых, горячих продуктов). В запущенном случае — дополнительные операции. Народные методы допустимы с разрешения врача. Например, полоскания с шалфеем, ромашкой, лопухом и другие. Эти растворы способны ускорить заживление тканей и облегчить состояние пациента.
Какие существуют меры профилактики воспаления? В первые дни не употребляйте твёрдую и слишком горячую пищу, не полоскайте полость рта. Эти действия способствуют вымыванию сгустка, что может послужить причиной воспаления. Если удаление зуба не экстренное, желательно заранее позаботиться о лечении кариеса и других болезней полости рта. Откажитесь от вредных привычек на время заживления: алкоголь разжижает кровь, что мешает формированию сгустка, табак повышает риск заражения лунки. Если же в первый день после удаления зуба болит десна, можете просто принять обезболивающее.
По истечении двух дней после удаления зуба боль не ослабла, усилилась, изменился её характер, значит, обязательно обратитесь к врачу! Альвеолит не проходит сам собой, может только привести к неприятным последствиям и усложнить дальнейшее лечение. Особенно внимательно следите за состоянием зубов, если во время удаления имелись другие заболевания полости рта или организма в целом. Врачи «Стоматологии Комфорта» после удаления зуба дают рекомендации по дальнейшему уходу. Рассказывают, чем лечить десну после удаления зуба, и в каких случаях обращаться к стоматологу. Если сомневаетесь в правильности самостоятельной диагностики, можете позвонить нам и проконсультироваться со специалистом.
Виды рецессии десны
Травматическая. Возникает вследствие длительных травмирующих действий. При своевременном обнаружении, лечении и коррекции травматических факторов не превышает легкую степень и не приводит к осложнениям.
Симптоматическая. В этом случае опущение становится одним из симптомов заболевания ротовой полости — например, гингивита или пародонтита.
- Локальная форма — ярко выраженное воспаление и отечность вокруг одного зуба.
- Генерализованная форма — те же симптомы, но очаг воспаления включает в себя несколько зубов и является следствием хронического заболевания. Для пациентов старше 35 лет возрастает риск развития осложнений.
- Симптомная — чаще всего встречается у лиц старше 45-50 лет и поражает все десны. Возникает в связи с хроническим периодонтитом и сопровождается абсцессами и расшатыванием зубов.
Рецессия на нескольких зубах
Физиологическая. Опущение пародонта, обусловленное естественным старением тканей организма.
Помимо открытой формы рецессии существует скрытая, которую невозможно диагностировать при обычном визуальном осмотре. Точный диагноз может поставить только специалист после обследования зондированием.