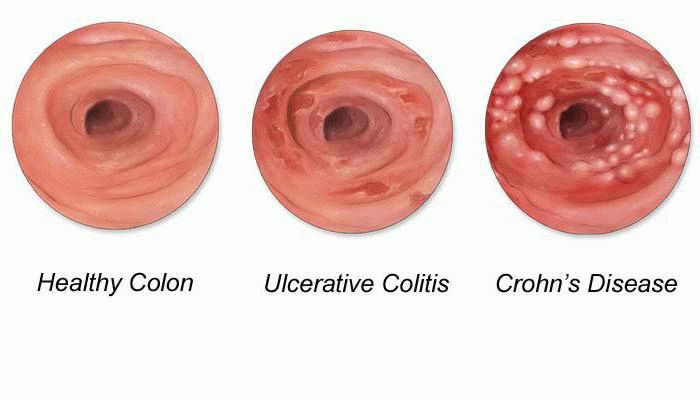
Инфекция мочевыводящих путей
Содержание:
- Кислотность мочи
- Уробилиноген в моче
- Глюкоза (сахар) в моче
- Расшифровка результатов бакпосева мочи: норма и патология
- Подготовка к процедуре и сбор мочи на посев
- Бессимптомная бактериурия — что это за состояние?
- Химические свойства
- Методика определения чувствительности возбудителей к антибиотикам
- Цилиндры в моче
- Уход
- Этиология
- Признаки и симптомы
- Диагностика
- Причины повышения лейкоцитов в моче и как это изменить
- Белок в моче
- Особенности инфицирования у женщин
- Острый пиелонефрит
- Резюме
- Фитониринг: возможности современных технологий в реализации потенциала природы
- 3.Симптомы и диагностика
Кислотность мочи
| pH мочи в диапазоне более 4 и менее 7 | |
| Кислотность мочи является наиболее изменяемым показателем. Даже в течение дня этот показатель может изменяться в значительных пределах. Причиной такой изменчивости является то, что почки участвуют в поддержании кислотности крови и выводят излишки ионов водорода из крови в процессе фильтрации. | |
Причины снижения кислотности мочи (pH >7)
|
Причины повышения кислотности мочи (pH
|
Уробилиноген в моче
| В норме уробилиноген в моче не определяется | |
| Уробилиноген – это органическое вещество, которое образуется в просвете кишечника из выделившегося с желчью билирубина. Частично уробилиноген возвращается в кровеносное русло кишечника. С током крови уробилиноген поступает в печень, где повторно выводится с желчью. Однако в ряде случаев, печень не в состоянии связать весь поступивший уробилиноген и его часть поступает в общий кровоток. Этот уробилиноген почки выводят из организма с мочой. | |
Причины уробилиногена в моче
|
Глюкоза (сахар) в моче
| В норме глюкоза в моче отсутствует, однако допускается ее присутствие в концентрации не более 0,8 ммоль/л. | |
| В случае обнаружения сахара в моче возможной причиной могут послужить сахарный диабет или нарушения работы почек. В это случае понадобится проведение дополнительных исследований. В том случае, если причиной сахара в крови послужил сахарный диабет, то концентрация глюкозы крови достигает непозволительных 10,0 ммоль/л. И это должно послужить причиной безотлагательного обращения за помощью к врачу эндокринологу. | |
Причины сахара в моче
|
Расшифровка результатов бакпосева мочи: норма и патология
Результат анализов выводится в КОЕ на 1 мл мочи. КОЕ (колониеобразующие единицы) – это абсолютное значение, показывающее количество клеток бактерий в 1 мл урины.
Лаборатория выдаст распечатку результатов, в которой будут указаны все виды микроорганизмов, их количество, измеренное в КОЕ/мл, и антибиотикограмма – группы препаратов, к которым чувствителен каждый вид бактерий.
Результат бакпосева не всегда однозначно положительный или отрицательный. Он имеет референсные значения, которые указывают на степень воспаления.
| Менее 1000 КОЕ/мл | Норма, лечение не требуется. |
| 1000-100000 КОЕ/мл | Требуется повторное исследование. Возможно, результат искажён из-за нарушения правил подготовки или сбора мочи. |
| Более 100000 КОЕ/мл | Наличие инфекции, необходимо срочно начинать лечение. |
На бланке антибиотикограммы проставляются значки:
| Обозначение | Уровень чувствительности к антибиотикотерапии |
| S | высокий |
| I | умеренный |
| R | полная резистентность (устойчивость) к антибиотикам |
Подготовка к процедуре и сбор мочи на посев
Для получения реальной картины состояния внутренней микрофлоры крайне важно соблюсти все требования относительно подготовки и сбора мочи:
забор материала осуществлять до начала антибиотикотерапии;
за неделю до анализа отказаться от употребления в пищу красящих овощей (морковь, свекла), алкоголя, жирной, солёной и копчёной пищи;
женщинам нельзя сдавать мочу на посев во время месячных, за неделю до них и после;
накануне запрещается проводить спринцевание;
за 2 суток остановить приём мочегонных средств (как народной, так и традиционной медицины), лекарственных и противозачаточных средств в форме вагинальных свечей;
за сутки до сбора мочи избегать половой близости;
накануне не употреблять много жидкости, чтобы не снизить количество бактерий в выделениях;
снизить физические нагрузки во избегание возможного изменения состава мочи;
использовать стерильную сухую ёмкость. Оптимальный вариант – пластиковый стаканчик с крышкой (продаётся в аптеке), поскольку тару, хранящуюся дома, достаточно трудно качественно простерилизовать. Для грудных деток рекомендуется использовать стерильный пакет или одноразовый мочеприёмник;
нельзя собирать мочу из судна или мочеприёмника;
применение катетера допускается лишь в крайних случаях;
открывать контейнер необходимо только чистыми руками непосредственно перед сбором материала, не касаться внутренней стороны и края тары;
перед сбором материала нужно провести тщательную гигиену половых органов (средства не должны содержать антисептик), затем насухо вытереть;
осуществлять сбор средней порции утреней мочи, т.е. первую и конечную струю спустить в унитаз;
при подозрении на нефротуберкулёз сбор материала нужно проводить 3 раза в день в течение 3 дней;
женщинам необходимо прикрыть вход во влагалище (например, тампоном), чтобы слизь из него не попала в мочу
Это важно, поскольку она также содержит различные бактерии;
количество урины, необходимой для анализа, составляет 20-50 мл, для детей достаточным считается 10 мл;
собранный материал в течение 2 часов доставить в лабораторию (хранить в тёмном прохладном месте). При необходимости допускается 8-часовая выдержка в холодильнике.
Бессимптомная бактериурия — что это за состояние?
Под бессимптомной бактериурией (ББ) понимают отсутствие клинических симптомов со стороны мочевыводящих путей при наличии роста бактерий ≥105 КОЕ/мл в двух последовательных образцах средней порции мочи у женщин и в одном образце у мужчин (Köves B. et al., 2017). Спектр бактерий при ББ подобен таковому при неосложненных или осложненных инфекциях мочевыводящих путей (ИМП).
Наличие сопутствующей лейкоцитурии допускается либо исключается разными руководствами (Іванов Д.Д., Корж О.М., 2012). С нашей точки зрения лейкоцитурия свидетельствует уже о наличии ИМП, то есть более сложном, нежели ББ, клиническом состоянии.
Химические свойства
Белок. В норме его в моче быть не должно, или там очень мало — меньше 0,002 г/л. Иногда у здоровых людей он все-таки появляется — например, если они поели мяса, или испытали накануне серьезную физическую нагрузку или эмоциональный стресс — но если человек перестает есть мясо, отдыхает и успокаивается, выделение белка прекращается. Если он продолжает выделяться вместе с мочой (это устанавливают, повторяя анализ снова и снова), дело может быть в воспалении почек или мочевыводящих путей.
Глюкоза. У здоровых небеременных людей глюкозы в моче быть не должно. Как мы уже писали, «сахар» попадает в мочу при нарушениях обмена глюкозы — например, при диабете II типа.
Кетоновые тела. Эти вещества накапливаются в организме, если телу не хватает углеводов, и для получения энергии оно вынуждено разрушать запасы жира. Поскольку питаться ими для нас не нормально, кетоновых тел в моче здоровых небеременных людей быть не должно. Как правило, кетоновые тела появляются в моче у голодающих людей или из-за тяжелых физических нагрузок, но чаще всего — на фоне неконтролируемого диабета 1 типа.
Билирубин. У здоровых небеременных людей билирубина в моче быть не должно. Как мы уже писали, билирубин попадает в мочу, если печень не справляется с его утилизацией. Такое бывает при гепатитах и при нарушении оттока желчи — это может случиться, если желчевыводящие пути, например, перекроет желчный камень.
Уробилиноген. Это бесцветный продукт «обезвреживания» вредного билирубина печенью и кишечными бактериями. До 10 мг/л уробилиногена выводится вместе с мочой. Если уровень этого вещества высокий, велика вероятность, что у человека проблемы с печенью — от вирусного гепатита до печеночной недостаточности. Но не исключено, что дело в ускоренном распаде гемоглобина — такое бывает, например, при гемолитической анемии и некоторых других заболеваниях.
Нитриты. Вместе с мочой организм избавляется от соединений азота — нитратов, так что они всегда в ней есть у здоровых людей. Но если в мочевыводящих путях поселяются болезнетворные бактерии — например, кишечные палочки, энтеробактерии или клебсиеллы — в моче появляются нитриты. Дело в том, что эти бактерии питаются нитратами и превращают их в нитриты, так что присутствие этих веществ в моче всегда недобрый знак. При этом отсутствие нитритов не означает отсутствие инфекции. Некоторые стафилококки и стрептококки к нитратам равнодушны, так что их приходится выявлять, просматривая мочу под микроскопом.
Методика определения чувствительности возбудителей к антибиотикам
Для определения чувствительности микроорганизмов к антибиотикам (антибиотикограмма) анализ урины на посев проводится по следующему алгоритму:
- Деление чаши Петри на несколько секторов и помещение в каждый из них полоски с антибиотиком.
- Маркировка цветом каждого участка и засев выделенной культурой.
- Помещение чаши в термостат с температурой 36,6.
- Ведение ежедневного контроля. Отсутствие роста и размножения бактерий означает, что антибиотик их подавляет, а значит подобран верно.
В противном случае возбудитель устойчив к действию данного антибиотика, и его нужно заменить.
Антибиотикограмма проводится только при обнаружении бактерий более, чем 104 КОЕ/мл. Длительность такого анализа составляет 4-5 дней. Современные экспресс-методики позволяют получить результат уже через 2 дня. В экстренных случаях, когда результат необходим для лечения тяжелобольного пациента, предварительные данные могут быть предоставлены уже спустя 4 часа.
Цилиндры в моче
Цилиндры — это белковые и/ или клеточные образования
канальцевого происхождения, своеобразный слепок просвета канальцев почек.
Они имеют вид прямых или извитых образований цилиндрической формы различной длины и ширины. Для них характерны равномерные очертания с закруглением на одном конце и как бы оборванным, обломанным другим.
В нормальной моче цилиндры отсуствуют. Они появляются в мочевом осадке,
как правило, при заболеваниях почек. В кислой моче цилиндры достаточно долго сохраняются неизмененными. В щелочной моче они быстро разрушаются.
В зависимости от того, какие частицы и в каком количестве покрывают белковый слепок канальцев, различают гиалиновые, восковидные, эритроцитарные и лейкоцитарные цилиндры.
Гиалиновые цилиндры появляются в мочевом осадке при всех заболеваниях почек, сопровождающихся протеинурией. При высокой концентрации белка в просвете проксимальных канальцев и кислой реакции канальцевой жидкости и мочи происходит свертывание профильтровавшихся и не реабсорбированных сывороточных белков. Свернувшийся белок приобретает форму просвета дистальных отделов канальцев — цилиндрическую. В щелочной моче гиалиновые цилиндры не образуются.
У здорового человека гиалиновые цилиндры встречаются крайне редко, в основном после большой физической нагрузки, сопровождающейся кратковременной преходящей протеинурией или на фоне лихорадочных состояний (функциональная протеинурия).
Появление гиалиновых цилиндров в мочевом осадке свидетельствует о повышенной проницаемости клубочковых капилляров. Особенно большое количество гиалиновых цилиндров обнаруживается при нефротическом синдроме, для которого характерна высокая протеинурия.
Эпителиальные цилиндры состоят из белка и клеток почечного канальцевого эпителия. Эпителиальные цилиндры появляются в мочевом осадке при остром некрозе почечных канальцев, отравлении тяжелыми металлами, интоксикации этиленгликолем, салицилатами, при нефротическом синдроме. Таким образом, наличие в осадке мочи эпителиальных цилиндров указывает на поражение тубулярного аппарата почек.
Зернистые цилиндры состоят из свернувшегося в проксимальных канальцах почек белка, густо покрытого остатками погибших и распавшихся клеток эпителия канальцев (в виде зерен). В нормальной моче зернистые цилиндры не встречаются. Их появление в мочевом осадке свидетельствует о серьезных дегенеративных дистрофических изменениях в эпителии проксимальных почечных канальцев.
Зернистые цилиндры часто обнаруживают при гломерулонефрите, пиелонефрите, диабетической нефропатии (гломерулосклерозе), амилоидозе почек, злокачественной гипертензии и других заболеваниях.
Восковидные цилиндры образуются преимущественно в расширенном просвете дистальных отделов канальцев при выраженной атрофии эпителия этих отделов, которая сама по себе свидетельствует о тяжелом остром или хроническом поражении почек (подострый злокачественный гломерулонефрит, амилоидоз почек, почечная недостаточность). Появление в мочевом осадке широких восковидных цилиндров свидетельствует о тяжелом патологическом процессе в почках, являясь весьма неблагоприятным признаком.
Эритроцитарные цилиндры появляются при гломерулонефритах, опухолях и инфаркте почек, тромбозе почечной вены, подостром бактериальном эндокардите etc.
Лейкоцитарные цилиндры образуются в почечных канальцах при выраженной лейкоцитурии (пиурии), характерной для гнойных заболеваний почек, пиелонефрита. Они состоят из свернувшегося белка, приобретающего цилиндрическую форму.
Жировые цилиндры образуются из капель жира (липоидов) в почечных канальцах при жировой дистрофии клеток почечного эпителия. Располагаются на фоне жироперерожденного почечного эпителия, иногда в этих препаратах можно обнаружить кристаллы холестерина и иглы жирных кислот. Встречаются при хроническом гломерулонефрите, пиелонефрите, осложненых нефротическим синдромом, при липоидном и липоидно-амилоидном нефрозе и диабетической нефропатии.
Поскольку лейкоцитурия и гематурия могут встречаться как при поражении почек, так и при патологии мочевыводящих путей, обнаружение в осадке мочи лейкоцитарных и эритроцитарных цилиндров имеет важное диагностическое значение, указывая на то, что причинами лейкоцитурии или гематурии является именно патологический процесс в почках
Уход
Решение о лечении бактериурии зависит от наличия сопутствующих симптомов и сопутствующих заболеваний .
Бессимптомный
Бессимптомная бактериурия обычно не требует лечения. Исключение составляют пациенты, перенесшие операцию на мочевыводящих путях, дети с пузырно-мочеточниковым рефлюксом или другие со структурными аномалиями мочевыводящих путей. Во многих странах региональные руководства рекомендуют лечение беременных женщин.
Нет показаний для лечения бессимптомной бактериурии у диабетиков, реципиентов почечного трансплантата и у пациентов с повреждениями спинного мозга.
Чрезмерное использование антибиотиков для лечения бессимптомной бактериурии имеет множество побочных эффектов, таких как повышенный риск диареи, распространение устойчивости к противомикробным препаратам и инфекции, вызванные Clostridium difficile .
Симптоматический
Симптоматическая бактериурия является синонимом инфекции мочевыводящих путей и обычно лечится антибиотиками . Обычные варианты включают нитрофурантоин и .
Этиология
Большинство ИМП развиваются, когда бактерии, такие как кишечная палочка, попадают в мочевыводящие пути. ИМП может развиться в мочевом пузыре, мочеиспускательном канале или мочеточниках. Если человек не получает лечения, инфекция может продвинуться вверх по мочевыводящим путям и поразить почки.
ИППП могут вызывать симптомы, похожие на симптомы ИМП. Гонорея, хламидиоз и трихомониаз могут заразить мочеиспускательный канал, вызывая состояние, называемое уретрит.
Симптомы ИППП включают в себя:
- зуд, жжение или болезненность половых органов;
- боль или дискомфорт во время мочеиспускания или эякуляции;
- выделения из влагалища или полового члена.
Признаки и симптомы
Бессимптомный
Бессимптомная бактериурия — это бактериурия без сопутствующих симптомов инфекции мочевыводящих путей. Это чаще встречается у женщин, пожилых людей, пациентов учреждений длительного ухода, а также у людей с диабетом, катетерами мочевого пузыря и травмами спинного мозга. У людей с длительным катетером Фолея всегда наблюдается бактериурия. Хроническая бессимптомная бактериурия встречается у 50% населения, получающего долгосрочное лечение.
Существует связь между бессимптомной бактериурией у беременных с низкой массой тела при рождении, преждевременными родами и инфицированием новорожденного. Однако большинство этих исследований было признано плохим. Бактериурия при беременности также увеличивает риск преэклампсии .
Симптоматический
Симптоматическая бактериурия — это бактериурия с сопутствующими симптомами инфекции мочевыводящих путей (такими как частое мочеиспускание, болезненное мочеиспускание, лихорадка, боль в спине) и включает пиелонефрит или цистит . Наиболее частой причиной инфекций мочевыводящих путей является кишечная палочка .
Диагностика
Диагностика уреаплазм проводится при выраженных внешних симптомах воспалительного процесса, причиной которого могли стать эти бактерии. Например, затруднение и сильная боль при мочеиспускании, зуд и покраснение полового члена. Если у врача есть подозрение на наличие инфекций, передающихся половым путем (трихомониаз, генитальный герпес), он также назначает анализ на наличие уреаплазмы. У женщин эту диагностику проводят при планировании беременности, а также после выкидышей и при подозрении на бесплодие.
Уреаплазмы и преждевременные роды.
Врачи считают, что уреаплазмы не вызывают преждевременные роды. Но они могут сыграть свою роль в воспалительном инфекционном процессе, который может привести к родам до срока, инфекции оболочек плода и жидкости, воспалению пуповины, миграции плаценты, слишком малому весу новорожденного.
В обязательном порядке анализ на уреаплазмы сдают доноры спермы и пациенты, которым предстоит операция на органах мочеполовой системы, и в случае осложнений после пересадки почки.
К какому врачу обратиться
При наличии симптомов мужчинам нужно обращаться к дерматовенерологу или урологу, женщинам — к гинекологу. Как правило, врач сначала дает направление на анализы, передающиеся половым путем. Если результаты отрицательные, пациента просят сдать анализ еще и на уреаплазмы.
Какие анализы сдавать
В зависимости от метода на анализ направляют соскоб с уретры, прямой кишки, а также мочу, семенную жидкость и кровь. Так как уреаплазмы очень малы, микроскопией их выявить нельзя. Поэтому используют другие методы выявления уреаплазм.
Как подготовиться к анализам
В биоматериале, который получит лаборатория, должно содержаться достаточное количество бактерий. Перед походом к врачу следует:
воздержаться от походов в туалет хотя бы 3 часа (важно при взятии соскоба из уретры),
в течение 2 дней воздерживаться от половых контактов (важно при взятии эякулята и секрета простаты),
не есть минимум 5–6 часов перед анализом (важно при взятии крови).
Для исследования может потребоваться сдать среднюю порцию мочи. Собирать мочу нужно утром или как минимум через 2–3 часа после последнего мочеиспускания.
Все исследования следует проводить до начала приема антибактериальных препаратов.
Посев
Посев (микробиологический анализ) заключается во взятии биоматериала (выделений из уретры, семенной жидкости, мочи) и помещения его на питательную среду. Если бактерии в биоматериале присутствуют, они станут образовывать колонии. По времени этот анализ самый долгий, он занимает 5–7 дней, но считается самым достоверным способом для определения чувствительности бактерий к антибиотикам (антибиотикорезистентность). Также он дает информацию о титре бактерий. Титр выше 10 4 КОЕ на 1 мл скажет о наличии патологии. Все это поможет врачу определить наиболее подходящее лечение.
ПЦР
Самый популярный и наиболее чувствительный метод — метод ПЦР (полимеразная цепная реакция). В этом случае определяют наличие ДНК уреаплазм в образце взятого биоматериала. Если этот анализ даст положительный результат, есть большая вероятность того, что возбудитель инфекции — уреаплазмы.
Антитела в крови
Другой метод — метод ИФА (иммуноферментный анализ). Он определяет уровень антител к уреаплазме в крови из вены. Анализ делается натощак или через 5 часов после еды. Этот анализ говорит о том, что человек сталкивался с бактерией. Он может служить дополнительным подтверждением диагноза, но его результат не может быть поводом к началу лечения. Метод ИФА назначают только в совокупности с другими анализами.
Общий анализ мочи
В этом случае о наличии бактерий будут говорить увеличение числа лейкоцитов (лейкоцитоз) и присутствие бактерий в моче (бактериурия). При этом большинству пациентов с бессимптомной бактериурией лечение не назначают. Исключения составляют ситуации с высоким риском появления инфекции в мочеполовой системе. Например, при беременности, СПИДе, онкологическом заболевании, после операции по пересадке почки.
Мазки у мужчин
Так как при уреаплазмозе высокая концентрация уреаплазм у мужчин наблюдается на поверхности уретры, для исследования часто берут соскоб с ее поверхности. Инструментом в этом случае служит тонкий зонд с щеточкой на конце. Процедура может вызывать болевые ощущения, инструмент повреждает верхний слой эпителия. После взятия соскоба также возможна боль при мочеиспускании на протяжении 1-2 дней.
Причины повышения лейкоцитов в моче и как это изменить
У здоровых женщин уровень лейкоцитов повышается:
- в период, предшествующий началу менструации;
- в период беременности (независимо от триместра);
- в процессе родовой деятельности.
У здоровых мужчин частой причиной является чрезмерная физическая активность, профессиональные занятия спортом.
У детей при высоких эмоциональных перегрузках, волнениях, перепадах настроения также может быть лейкоцитурия.
Заболевания, при которых лейкоциты повышаются
Лейкоциты в анализе мочи должны стать поводом для детального обследования, дополнительного проведения других исследований и диагностики. Заболевания, при которых может наблюдаться лейкоцитурия:
- инфекции мочеполовой системы (провоцирующими факторами являются застой мочи, установленный катетер, камни или песок в почках);
- простатит (воспаление простаты у мужчин);
- воспалительные заболевания органов малого таза у женщин (выделения из влагалища попадают в мочу при ее сборе и отображаются в результатах исследования);
- гельминтоз (уже доказано, что белые кровяные тельца активно пытаются бороться с личинками гельминтов, мигрируя к «эпицентру» скопления патогенных микроорганизмов и восстанавливая поврежденные ткани);
- сахарный диабет (патологический процесс негативно сказывается на работе мочевыводящей системы в целом: содержащаяся в моче глюкоза является благоприятной средой для размножения патогенных микроорганизмов, которые провоцируют воспаление и лейкоцитный рост).
- У детей с рождения и до года помимо основных патологий (воспалительных заболеваний мочевыводящих путей) причиной повышения лейкоцитов могут быть:
- аллергический дерматит (диатез, спровоцированный внешними и внутренними аллергенами);
- опрелости;
- период активного прорезывания зубов;
- вульвит (у девочек).
У детей после года лейкоцитурию провоцируют аппендицит, травмы почек.
Прием некоторых лекарственных средств (неважно — длительный или кратковременный, но в момент сбора анализа) может стать причиной повышенных лейкоцитов в анализе мочи. Поэтому, перед тем, как сдавать анализ, следует предупредить лечащего врача о принимаемых медицинских препаратах.
Что делать, если лейкоциты повышены?
В обязательном порядке после получения плохого результата необходимо пересдать анализ. Женщинам рекомендовано перед сбором жидкости ввести во влагалище тампон, а мужчинам — тщательно провести гигиену половых органов. Если после повторной сдачи анализ далек от нормы, требуется проведение дополнительных исследований:
- проба Аддиса-Каковского;
- бакпосев;
- анализ мочи по Нечипоренко.
От типа воспалительного заболевания зависит дальнейший ход обследования и выбирается тактика последующей терапии. Воспалительные заболевания почек и мочевыводящих путей и требуют проведения в обязательном порядке ультразвукового исследования.
Анализ на бакпосев позволит определить разновидность патогена, спровоцировавшего повышение лейкоцитов. На основании полученных результатов врачом подбирается препарат из группы антибактериальных лекарственных средств (антибиотиков), чувствительных к патогенному микроорганизму.
Белок в моче
| концентрация белка в моче не должна превышать 0,033 г/л | |
Причины наличия белка в моче
|
Особенности инфицирования у женщин
По статистике, эшерихиозы чаще диагностируются у женщин различного возраста, при этом патогенные серотипы бактерий обнаруживаются в просвете толстого кишечника, во влагалище и мочевыводящих путях. Если говорить о причинах возникновения кишечной палочки в моче, то спровоцировать данное явление могут такие факторы:
- Анатомически близкое расположение наружного отверстия мочеиспускательного канала и анального отверстия.
- Снижение иммунитета.
- Беременность.
- Несоблюдение правил личной гигиены и гигиены половой жизни.
- Воспалительное поражение почек и мочевыводящих путей.
Важно помнить, что лечение симптомов кишечной палочки в моче у женщин народными средствами может обернуться развитием тяжёлого инфекционно- воспалительного процесса в области почек и мочевыводящих путей. Нередко, патогенные штаммы бактерии обнаруживаются в мазке из влагалища у женщин
Если в мазке у женщины обнаружена кишечная палочка, лечение включает не только использование лекарственных средств, но и полный отказ от ношения нижнего белья из синтетических материалов, а также временный отказ от незащищенной интимной близости
Нередко, патогенные штаммы бактерии обнаруживаются в мазке из влагалища у женщин. Если в мазке у женщины обнаружена кишечная палочка, лечение включает не только использование лекарственных средств, но и полный отказ от ношения нижнего белья из синтетических материалов, а также временный отказ от незащищенной интимной близости.
Появление данного микроорганизма в моче у женщин в период вынашивания ребенка, не является редкостью. На этапе беременности, под воздействием гормональных факторов наблюдается снижение общего иммунитета, что создает благоприятные условия для проникновения и размножения болезнетворных микроорганизмов. Если у беременной женщины появились симптомы кишечной палочки в моче, лечение рекомендовано не откладывать, так как эшерихиоз может обернуться тяжелыми последствиями как для её организма, так и для организма развивающегося плода.
Острый пиелонефрит
Бактериальное неспецифическое воспаление почечной системы. В основном инфекция вызвана кишечной палочкой или другими грамотрицательными палочками: Klebsiella spp., Proteus vulgaris. Чаще всего встречается у девочек старше 5 лет и у женщин до стадии менопаузы.
В случае пиелонефрита наблюдается:
- внезапное начало;
- лихорадка (до 40 ° С);
- озноб;
- боль в поясничной области (положительный признак Голдфлама с этой стороны);
- тошнота, рвота;
- повышение СОЭ, лейкоцитоз периферической крови;
- в моче: многочисленные бактерии, лейкоциты, лейкоцитарные клетки, белок, эритроциты.
Тошнота при пиелонефрите
В случае ОП, помимо анализа и посева мочи, всегда следует проводить УЗИ брюшной полости и урографию (после исчезновения острых симптомов), чтобы визуализировать нарушения оттока мочи.
Пациентов с острым пиелонефритом легкой степени можно лечить в амбулаторных условиях. В тяжелых случаях пациенты должны быть госпитализированы. Первоначально лекарства используются парентерально. Только через 24 часа после исчезновения лихорадки, можно вводить их перорально.
Госпитализация пациентов с острым пиелонефритом проводится в следующих случаях:
- тяжелая инфекция;
- нет улучшения после 2 дней таргетной антибактериальной терапии;
- затрудненный отток мочи, в основном у пожилых людей и больных сахарным диабетом;
- беременность.
Если лихорадка и боль в поясничной области сохраняются после 3 дней лечения, следует повторить посев мочи и повторить УЗИ брюшной полости для поиска пери- или внутрипочечного абсцесса или ранее нераспознанных аномалий системы тазобедренного сустава.
Наиболее частые осложнения острого пиелонефрита включают хронический пиелонефрит, сепсис мочевыводящих путей, гидронефроз, периренальный абсцесс, почечный папиллярный некроз и рубцовые изменения коркового вещества почек.
Хронический пиелонефрит чаще поражает женщин. Для него характерно коварное начало, длительное, редко-симптоматическое течение с периодическими обострениями. Часто приводит к почечной недостаточности.
Резюме
ИМП встречаются, когда бактерии из кишечника попадают в мочевыводящие пути, включая мочеиспускательный канал, мочевой пузырь, мочеточники и почки.
Хотя секс может увеличить риск развития ИМП у человека, эти инфекции не являются ИППП. Однако, поскольку ИППП могут вызывать симптомы, сходные с симптомами ИМП, иногда существует риск ошибочного диагноза.
ИМП не заразны. Однако бактерии, ответственные за ИМП, могут передаваться партнеру во время секса. Люди могут помочь предотвратить это, используя барьерные контрацептивы и применяя надлежащие методы гигиены во время секса.
Научная статья по теме: Инфекции мочевыводящих путей могут вызвать различные виды инсульта.
Фитониринг: возможности современных технологий в реализации потенциала природы
Основная задача фитониринга — решить проблему стандартизации фитопрепаратов по основным биологически активным веществам (БАВ) лекарственных растений, обусловливающим терапевтический эффект. Эта концепция подразумевает идентификацию ключевых БАВ в растениях, выращивание последних в оптимальных условиях до получения собственного сырьевого фонда, разработку специальных инновационных производственных методов, позволяющих извлекать из растений ключевые БАВ в щадящих условиях. Заключительное звено концепции фитониринга — доказательная база: ни один фитониринговый препарат не выходит на рынок до получения исчерпывающих научных доказательств эффективности и высокой безопасности растительного лекарственного средства. Внутренние стандарты качества фитониринга от компании «Bionorica SE» существенно выше стандартов GMP.
3.Симптомы и диагностика
Хронические инфекции мочевых путей включают, по сути, две основные формы: пиелонефрит (воспаление почечных лоханок) и цистит (воспаление стенок мочевого пузыря). Хронический уретрит встречается реже, а у женщин как изолированная форма практически не встречается, поскольку короткая женская уретра с широким просветом является значительно более благоприятными «воротами» для дальнейшего распространения инвазии в мочевой пузырь и выше.
При любом поражении любых органов или систем страдает, разумеется, их функция. Отсюда и характерная для ИМП клиническая картина: пациенты жалуются на всевозможные рези, боли, зуд, жжение при мочеиспускании, резкие приступообразные боли в правой нижней части живота (при цистите), тянущие тупые боли в пояснице или в передней проекции пораженной почки (при пиелонефрите), иногда с иррадиацией в другие области, тенденция к «подтеканию» мочи в нижнее белье.
Хроническим инфекционно-воспалительным процессам мочевыводящих путей свойственны также ощущения неполного опорожнения мочевого пузыря, повторные и ложные позывы, полакиурия (учащенное мочеиспускание). В наиболее тяжелых и запущенных случаях в моче могут периодически появляться примеси крови или гноя, и это должно стать поводом для обязательного и незамедлительного визита к урологу или нефрологу: гематурия – симптом всегда угрожающий, и не обязательно он обусловлен именно инфекцией (даже если она ранее уже была диагностирована и проявляется в настоящий момент воспалительной симптоматикой).
Диагноз устанавливается клинически и лабораторно (бакпосев мочи для идентификации возбудителя и его чувствительности к антибиотикам, клинический анализ крови для определения, прежде всего, уровня лейкоцитов, и т.д.). По мере необходимости назначаются дополнительные исследования: УЗИ органов малого таза, уроцистоскопия, экскреторная или обзорная урография и другие методы.