Узелки гебердена и бушара — откуда на руках “шишки”?
Содержание:
- Лечение серопозитивного артрита
- Чем лечить артроз кистей рук начальной стадии
- Артроз суставов пальцев ног — что это?
- Причины и механизм развития
- Здоровая диета при артрите пальцев рук
- Артроз пальцев рук – причины заболевания
- Упражнения при остеоартрозе кистей рук
- Симптомы
- Причины артроза большого пальца руки
- Медикаментозная терапия
- Профилактика
- Остеоартроз кистей рук: симптомы болезни
- Подход к лечению плечевого артрита в нашей клинике
- Карипаин и Карипазим. Электрофорез Карипазима и Карипаина
- Основы питания при узелках Гебердена
Лечение серопозитивного артрита
В настоящее время все специалисты придерживаются тактики раннего выявления и активной терапии серопозитивного РА. Такая тактика позволяет в большинстве случаев избежать инвалидности и сохранить достойное качество жизни.
Основным методом лечения серопозитивного артрита является медикаментозная терапия, остальные методики имеют вспомогательное значение. Это диета, физиотерапевтические процедуры, лечебная гимнастика, массаж, народные и гомеопатические средства.
Медикаментозное лечение
Лечение серопозитивного артрита
Серопозитивный ревматоидный артрит начинают лечить как можно раньше, используя сразу несколько лекарственных препаратов — симптоматических и базисных.
К симптоматическим средствам относятся лекарства, устраняющие воспаление суставов и болевой синдром, но не действующие на механизм развития болезни (патогенез). Их назначают непродолжительными курсами для устранения острых симптомов серопозитивного РА. Это:
- Нестероидные противовоспалительные средства (НПВС):
- Диклофенак – назначают в виде таблеток, ректальных свечей, мазей; очень эффективное средство, но при длительном применении вызывает язвенные поражения желудка и склонность к кровотечениям;
- Нимесулид – более современный эффективный препарат, имеющий минимум побочных эффектов; назначают внутрь в виде таблеток.
- Глюкокортикостероидные гормоны (ГКС – Преднизолон, Дексаметазон, Бетаметазон) – еще быстрее устраняют симптоматику, но имеют много побочных действий и требуют постоянного повышения дозировок. Назначают строго по показаниям короткими курсами в том числе вводят в суставную полость.
К базисным средствам относятся медикаменты, оказывающие сильное воздействие на патогенез заболевания. Их назначают длительными курсами, периодически проверяя эффективность терапии диагностическими исследованиями. К таким препаратам относятся:
- Базисные противовоспалительные препараты (БПВП) – Метотрексат, Сульфасалазин, Лефлуномид. Подавляют аутоиммунные процессы, назначаются длительными курсами в виде инъекций или приема внутрь; к препаратам 2-го ряда этой группы, использование которых практикуется не всегда, относится Тауредон (препарат золота), подавляющий иммунные процессы и воспаление.
- Генно-инженерные биологические препараты (ГИБП, биологические агенты) – сюда входит самая современная группа препаратов (Инфликсимаб, Тоцилизумаб, Абатацепт, Ритуксимаб) они содержат антитела к провоспалительным цитокинам или подавляют работу определенных звеньев иммунитета. Назначаются в составе комплексной медикаментозной терапии, иногда вызывают аллергические реакции.
Дополнительные лечебные методики
Лечащий врач может также включать в состав комплексной терапии серопозитивного артрита для облегчения состояния больного:
- гомеопатические и народные средства;
- физиотерапевтические процедуры;
- процедуры для очищения крови – плазмаферез, гемосорбцию;
- курсы лечебной физкультуры (ЛФК) и массажа – двигательная активность необходима, так как является профилактикой деформаций и контрактур;
- при необратимых изменениях в суставах и их деструкции на поздних стадиях, когда терапевтические мероприятия оказались неэффективными, направлять пациента на хирургическую операцию.
Чем лечить артроз кистей рук начальной стадии
Сразу стоит заметить, что полностью вылечить заболевание медицина пока что не в состоянии. Однако если пациент обратился за помощью на начальных этапах развития недуга, то замедлить деструктивные процессы, восстановить хрящевую ткань, улучшить качество жизни человека и изменить способ его питания – задача выполнимая.Комплексное лечение, направленное на укрепление иммунитета, смену режима питания, сброс веса, оздровление хрящей и суставов дает результаты.
Доктор приписывает нестероидные (т. е. негормональные) препараты в различных формах. Это могут быть таблетки, гели, мази, в сложных случаях – инъекции. Их не любит желудок и долго принимать их нельзя, но они хорошо снимают воспаление, боль и отечность.Относительно «молодые» медикаменты – хондропротекторы. Они помогают затормозить дегенерацию хрящевой ткани.Сосудорасширяющие улучшают обмен веществ, миорелаксанты уменьшают спазмы мышц.Возможно, понадобятся антибиотики. Чаще всего так случается, если человек перенес серьезные инфекционные заболевания, которые напомнили о себе через суставы. В тяжелых случаях приходится делать уколы гиалуроновой кислоты непосредственно в сустав.
Артроз суставов пальцев ног — что это?
Остеоартроз межфаланговых и плюсневых суставов ног — это хроническое дегенеративное заболевание, которое начинается с разрушения хрящевой ткани и может обезобразить пальцы и стопу больного до неузнаваемости. Вне зависимости от причин этого состояния, оно приводит к полной дистрофии хряща и его замещению костными наростами — остеофитами.
Поскольку стопа и пальцы ног — несущие опоры человеческого тела — подвержены колоссальной нагрузке, артроз пальцев ног чрезвычайно распространен. По некоторым оценкам, от него страдает до 10% человеческой популяции старше 60 лет. Неудивительно, ведь стопа не отдыхает даже когда мы сидим!
Как правило, болезнь начинается с большого пальца ноги или мизинца и в первую очередь поражает плюснефаланговый сустав. Реже встречается остеоартроз второго или третьего пальца. В последние годы наблюдается тенденция к “омоложению” заболевания — артроз большого пальца ноги все чаще встречается у пациентов в возрасте 30-35 лет.
Причины и механизм развития
Артроз фалангов пальцев рук начинается с потери эластичности хрящевой ткани. Это происходит из-за нарушения кровообращения, вследствие которого подхрящевой слой истончается, и на участке появляются микротрещины. После этого суставы сильнее трутся и провоцируют воспалительный процесс. Это патологическое изменение — отправная точка развития артроза суставов пальцев. Но точные причины формирования патологии пока неизвестны. Фактором, провоцирующим развитие заболевания, являются возрастные изменения суставной и хрящевой тканей. Также на появление артроза пальцев влияют:
Лишний вес разрушает суставы.
- патологии костных тканей, приобретенные во время эмбрионального развития (дисплазия);
- генетическая предрасположенность к заболеваниям костей («рыхлая» структура костей);
- сбой в работе иммунной системы, который вызывают прием препаратов, климакс, беременность;
- постоянная чрезмерная физическая нагрузка;
- избыток массы тела;
- частые стрессовые ситуации нервные срывы;
- отложение кальциевых солей в суставной полости.
Здоровая диета при артрите пальцев рук
Питание при артрите пальцев рук обязательно должно включать следующие продукты:
- Жирная рыба и другие источники омега-3 кислот. Жирные кислоты — один из важнейших компонентов питания при заболеваниях хрящей. Они содержатся в красной рыбе, тунце, макрели, треске, орехах, желтке яиц, льняном семени, оливковом масле.
- Натуральные хондропротекторы. К ним относятся куриные и мясные хрящи, мидии и другие моллюски, свиные уши и другие источники коллагена, хондроитин и глюкозамин сульфатов.
- Фрукты, ягоды, овощи и зелень, богатые витамином С. К ним относятся шпинат, черника, морковь, морские водоросли, вишня, капуста, цитрусы, смородина, киви, зеленый чай. Красные плоды (такие как клубника, слива, виноград) вдобавок богаты антоцианами. Витамин С и антоцианы — это мощные антиоксиданты, которые замедляют разрушение хрящевой ткани из-за стресса и окислительных процессов. Ягоды и фрукты при артрите можно употреблять замороженными.
- Цельнозерновые продукты. “Зеленые” каши и цельнозерновой хлеб, блюда с пророщенной пшеницей — эти продукты должны заменить Вам изделия из муки 1-го сорта. Особенно полезен амарант, гречка, киноа, овсянка.
- Любые орехи, в т.ч. несоленые фисташки. Они богаты белком и кальцием, а также витамином Е и полезными жирами, которые поддерживают эластичность хрящевой ткани. Желательно съедать 10-15 ядрышек каждый день.
- Бобовые и другие продукты, богатые витамином В6. Ученые выяснили, что витамин В6 помогает продлить ремиссию и уменьшить воспалительные симптомы при артрите. Ешьте гранат, облепиху, фасоль, хрен, чеснок, болгарский перец. Добавьте в свой ежедневный рацион 1 ст.л. клетчатки (например, пшеничных отрубей).
- Молоко и молочные продукты. Коровье и козье молоко помогают сдерживать воспаление благодаря незаменимым аминокислотам.
- Имбирь, красный перец, куркума. Эти продукты не только уменьшают боль, но и снимают воспаление.
Что исключают из питания при артрите пальцев?
Из диеты при артрите пальцев рук следует исключить:
- Насыщенные жиры и масла, транс-жиры. Они содержатся в фастфуде, заводских тортах и мороженом, колбасах, продуктах на основе пальмового масла.
- Сладкое и другие высокоуглеводные продукты. Умеренно потребляйте картофель и темный шоколад, мед, стевию, тростниковый сахар и сухофрукты. От печенья и конфет лучше отказаться вовсе.
- Пищевые аллергены. Если у Вас есть аллергия на молоко, морепродукты, дыню, шоколад или другие продукты, исключите их из рациона, особенно, при ревматоидном артрите.
Вопреки стереотипам, кофе при артрите пальцев можно — в нем содержатся антиоксиданты. Но не более 1-2 чашек в день, иначе он может выводить кальций и обезвоживать организм. Избегайте кофе без кофеина — повышает риск ревматоидного артрита пальцев.
Теперь Вы знаете как лечить артрит пальцев рук — не пренебрегайте советами врачей и будьте здоровы!
Images designed by Freepik
Артроз пальцев рук – причины заболевания
Артроз – это полиэтиологическое заболевание. Причинами его возникновения могут стать:
- травмы;
- дисплазия суставов;
- аутоиммунные заболевания;
- врожденная соединительнотканная недостаточность;
- воспалительные процессы;
- эндокринные и метаболические сбои;
- гемофилия.
Существует ряд факторов, под воздействием которых повышается риск развития болезни. К их числу относят:
- постменопаузу у женщин;
- пожилой возраст;
- повышенную нагрузку на кисти;
- высокотравматичные хирургические вмешательства в проблемной зоне;
- переохлаждения.
Важную роль в возникновении недуга играет наследственная предрасположенность.
Упражнения при остеоартрозе кистей рук
Лечебная гимнастика — незаменимый элемент лечения. Она позволяет уменьшить симптомы заболевания и количество принимаемых лекарств.
Правильно подобранные упражнения увеличивают объем движений в суставе и укрепляют окружающие его мышцы. Программа упражнений должна осуществляться под наблюдением физиотерапевта и продолжаться дома. Было отмечено, что люди, которые регулярно тренируются, испытывают меньше боли, в отличие от пациентов, игнорирующих физическую активность.
Отдельно стоит отметить применение мануальной терапии при артрозах. Мануальное лечение представляет собой метод физического воздействия на пораженные участки. Применяются специальные техники массажа, направленные на усиление эффекта от основного лечения. Мануальное оздоровление часто рекомендуется в качестве дополнения к приему медикаментов, для скорейшего облегчения боли и восстановления нормальной подвижности в суставах.
Симптомы
Данный вид артроза в большинстве случаев развивается очень постепенно. Чаще пациенты не обращают внимания на ранние симптомы и слишком поздно обращаются за помощью. Например, такие симптомы должны быть подозрительными:
- суставы пальцев хрустят;
- физическая нагрузка приносит ноющие боли;
- беспричинное мышечное напряжение рук;
- снижение двигательной активности руки;
Со временем клинические проявления проявляются сильнее:
- в области фаланг пальцев наблюдается искривление пальцев за счет образования узелков;
- пораженные суставы чаще воспаляются и отекают;
- боли становятся постоянными;
- нарушение подвижности кисти;
Такую проблему, как артроз, игнорировать нельзя. Данное заболевание чревато плохим качеством жизни, из-за которого затруднительно и работать, и заниматься повседневными делами
Поэтому очень важно начать лечение патологии как можно скорее для того, чтобы повысить шансы восстановить сниженные функции суставов
Причины артроза большого пальца руки
Ризартроз обычно возникает с возрастом. Предшествующая травма или повреждение также могут приводить к развитию деформирующего артроза пальца.
В нормальном седловидном суставе (такое название первый пястно-запястный сустав получил за его характерную форму) хрящ покрывает концы костей, выступая своего рода прокладкой, позволяющей костям гладко скользить друг относительно друга. По мере развития артроза хрящ, покрывающий суставные поверхности повреждается, истончается, они становятся грубыми и шероховатыми. Кость начинает тереться о кость, что провоцирует излишнее трение и повреждение сустава.
Повреждение сустава в свою очередь вызывает формирование краевых костных разрастаний, которые иногда можно увидеть и прощупать под кожей.
Медикаментозная терапия
Применение препаратов остается одним из главных способов лечения. В данный момент не существует лекарственных средств, которые гарантированно восстанавливают хрящи или хотя бы предотвращают их дальнейшее разрушение. Однако ряд лекарственных средств позволяют добиться неплохих результатов за счет усиления регенераторных процессов, снижения воспаления, защиты хряща от сильных механических воздействий.
Препараты могут использоваться такими способами:
- применяются внутрь;
- вводятся внутримышечно или внутривенно;
- наносятся на кожу над коленным суставом;
- вводятся инъекционно внутрь сустава.
Так как в большинстве случаев происходит постепенное разрушение хряща коленного сустава, лечение проводится таблетированными формами препаратов. Они удобнее в использовании и не требуют постоянного участия медицинского персонала в лечебном процессе.
Часто применяются и внутрисуставные инъекции. Они хороши тем, что позволяют после нескольких введений лекарств получить устойчивый длительный результат. Он сохраняется полгода или год. Применение уколов в колено позволяет снизить потребность в медицинских препаратах, которые применяются перорально. Соответственно, уменьшается медикаментозная нагрузка и риск побочных эффектов.
Кремы и гели – это вспомогательное лечение. Оно исключительно симптоматическое. Используется для уменьшения боли, устранения отека. Нет местных препаратов, которые могли бы восстановить суставные хрящи колена или хотя бы замедлить их дегенерацию.
Основные группы препаратов, которые применяются для лечения хрящей коленных суставов
НПВС. Эти препараты не могут восстановить хрящи. Но они способны в некоторых случаях замедлить их дегенерацию за счет устранения воспалительного процесса. Кроме того, нестероидные противовоспалительные средства принимаются с целью снижения болевого синдрома, который неизбежно развивается в случае истончения хрящей из-за сильного трения суставных поверхностей во время выполнения любых движений в коленном суставе.
Хондропротекторы. Это препараты хондроитина и глюкозамина. Их получают из хрящей животных. Хондропротекторы вводятся внутрь сустава, инъекционно внутримышечно, наносят на кожу или принимают внутрь.
Только последний способ применения имеет смысл с точки зрения доказательной медицины. Нанесение хондропротекторов на кожу в виде геля не имеет доказанной эффективности. Введение в сустав или внутримышечно приносит пользу, но лечение нужно длительное (от 6 месяцев), а при таком способе введения переносимость терапии значительно ухудшается.
Несмотря на то, что врачи очень часто назначают хондропротекторы внутрь в капсулах, нет доказательств, что они восстанавливают суставной хрящ. Исследования лишь показывают, что при артрозе коленного сустава длительное применение хондроитина в комбинации с глюкозамином позволяет уменьшить симптомы заболевания.
Гиалуронат. Вводится внутрь коленного сустава. Подобные препараты также выпускаются в лекарственных формах для наружного использования или для применения внутрь. Однако такие способы лечения не имеют убедительных доказательств эффективности. Поэтому гиалуронат в таблетках в основном продается как биологически-активные добавки, а не препараты.
Введение гиалуроновой кислоты внутрь сустава позволяет повысить её концентрацию в синовиальной жидкости. Уменьшается трение хрящей, предотвращается их дистрофия. Симптомы уменьшаются или уходят на несколько месяцев. После этого инъекцию гиалуроната можно выполнить повторно.
PRP. Этой аббревиатурой обозначают богатую тромбоцитами плазму. Её получают из собственной крови пациента, центрифугируют, а затем вводят в сустав. Это один из самых эффективных способов усиления регенерации хрящей. Тромбоциты выделяют большое количество факторов роста. В результате репарация хрящевой ткани усиливается. Но восстановление хрящей колена возможно только в случае ранней стадии артроза или при незначительном их травматическом повреждении.
Профилактика
Чтобы предотвратить появление туннельного синдрома, необходимо с особой внимательностью относиться к мерам профилактики защемления нервного канала. Что рекомендуется для предотвращения появления заболевания?
Упражнения для рук
В качестве профилактических мер синдрома карпального канала можно применять три комплекса физических упражнений.
Комплекс №1:
- Необходимо растереть и нагреть ладони изнутри и снаружи.
- Взять правую руку и с помощью большого пальца этой же руки начать отгибать все остальные пальцы и совершать по четыре нажатия на них. Эти же действия необходимо повторить и для левой кисти.
- Свести кисти внутренними сторонами вместе, соединить пальцы друг с другом, начать надавливать пальцами одной руки на пальцы другой, после окончания упражнения встряхнуть кистями для расслабления.
- Несколько раз как можно медленнее сжать кулаки, встряхнуть руки.
- Еще несколько раз сжать кулаки, при этом при разжатии резко выбрасывая пальцы наружу. После окончания упражнения встряхнуть руки.
Комплекс №2:
- Нужно 10 раз поднять вверх и снова опустить вниз руки, затем встряхнуть кистями.
- Медленно сжать кулаки и задержать их в напряженном положении на 10 секунд, повторить несколько раз, затем расслабить руки встряхиваниями.
- Протянуть прямые руки перед собой и в течение 60 секунд начать быстро шевелить всеми пальцами.
- Выполнить 10–15 вращений кистями в обе стороны.
Комплекс №3:
- Пальцем повращать 10 раз в обе стороны, после выполнения упражнения встряхнуть кисти.
- Соединить вместе ладони и надавливать пальцами друг на друга.
Как организовать свое рабочее пространство?
Для предотвращения туннельного синдрома или уже после прохождения лечения рекомендуется грамотно оборудовать свое рабочее место. Что следует сделать в первую очередь?
- Установить стол правильной высоты, он не должен быть слишком высоким, чтобы кисти при работе не находились в согнутом положении и не провисали. Рука должна лежать ровно на столе или подлокотнике.
- Подобрать правильно офисную технику: компьютерная мышь должна удобно располагаться в ладони, для перенесших оперативное вмешательство существуют специальные модели мышей в виде джойстиков, обязательно следует подобрать хороший коврик под мышь со специальным возвышением для кисти, клавиатуру рекомендуется покупать с уклоном.
- При печатании текстов экран монитора должен находиться прямо перед глазами на расстоянии 30 сантиметров, поэтому для него можно подобрать специальную подставку.
- Стопы должны ровно стоять на полу, не находясь в подвешенном состоянии или на носочках. Спина прямая. Для выполнения этих рекомендаций нужно приобрести стул, у которого можно менять высоту.
При этом важно каждые час‐полтора делать перерывы в работе и выполнять хотя бы один комплекс упражнений, представленных выше
Какой образ жизни рекомендуется вести
Естественно, что для предотвращения любого заболевания необходимо вести здоровый образ жизни: отказаться от алкоголя и никотина, начать заниматься спортом, внимательно относиться к своему здоровью и постараться меньше употреблять вредных продуктов питания.
При этом необходимо следить за положением рук: они должны располагаться прямо по отношению к предплечью, кисть не должна быть подвешенной или постоянно в согнутом состоянии. Рекомендуется соблюдать правильную осанку: между бедрами и поясницей должен образовываться прямой угол.
Клинические исследования в области профилактики
В настоящее время подготавливаются или уже проводятся исследования, касающиеся нахождения мер профилактики и лечения синдрома карпального канала. В одном из них проводится сравнительный анализ между хирургическим вмешательством и улучшением клинической картины при консервативных методах лечения, для исследования используется магнитно‐резонансный томограф, пациенты подбираются со средней или легкой пораженностью карпального нерва.
Второе перспективное исследование рассматривает пользу ношения специального браслета, который должен предотвращать защемление нерва при работе с вибрационным оборудованием. Все исследования на данный момент проводятся в Америке в Калифорнийском университете.
Остеоартроз кистей рук: симптомы болезни
Предполагается, что первые симптомы остеоартроза (деформирующего артроза) кистей рук появляются в возрасте 40-60 лет, но сейчас могут наблюдаться и у более молодых людей.
Примечательно, что у 80% пациентов, на рентгенологических снимках которых обнаружены дегенеративные изменения суставов, могут не испытывать клинического проявления патологии.
Вначале симптомы появляются только во время движения кистью, позже они могут наблюдаться в состоянии покоя и даже ночью. Для остеоартроза кистей рук характерны следующие симптомы (они требуют обязательной консультации профильного врача и соответствующее лечение):
- Боль. Типичные болезненные ощущения, возникающие при движении кистью и исчезающие в покое; усиливается в конце дня и ночное время. Проблема возникает в начале движения (так называемая боль при старте), например, когда человек пытается поднять тяжелый предмет. Как правило, боль ощущается только в пораженном суставе, не иррадиирует в близлежащие области. Так, в случае артроза тазобедренного сустава боль может отдавать в поясницу или пах.
- Скованность. Часто встречается утром, после пробуждения, обычно проходит в течение 5-10 минут. Пациенту тяжело совершать движения кистью, наблюдается тугоподвижность в суставе.
- Ограничение двигательной возможности. Пораженные суставы постепенно теряют полный диапазон движения, пациенту становится сложно совершать круговые повороты кистью. Постепенно вовлекаются мелкие суставные соединения пальцев. Ухудшение функционирования пораженного сустава может привести к атрофии окружающих мышц и инвалидности.
- Хруст. Ощущается при движении сустава. Симптом возникает как следствие дефицита синовиальной жидкости, сопровождается трением суставных поверхностей, отсюда и развивается хруст, скрип в суставе.
- Поражение костной ткани. Такой рентгенологический симптом является результатом изменения оси положения сустава, также сопровождается образованием костных наростов — остеофитов.
Деформирующий артроз часто сопровождается несколькими симптоматическими периодами:
- Период стабилизации. Клинические проявления артроза кистей постоянны, но возникают только при движении руками.
- Периоды обострения. Симптоматика прогрессируют с усилением боли и тугоподвижности сустава. Признаки заболевания возникают в покое и могут обостряться в ночное время. Нередко отмечается опухание суставов из-за скопления экссудативной жидкости, которая возникает в результате воспаления в ответ на дальнейшее повреждение хряща.
Подход к лечению плечевого артрита в нашей клинике
При выявлении у пациента симптомов плечевого артрита лечение этого заболевания в клинике «Парамита» проводится только после тщательного обследования и установления окончательного диагноза. Наша клиника располагает всеми необходимыми ресурсами для обследования и лечения больных с различными видами плечевых артритов.
Наши специалисты имеют необходимую подготовку и опыт лечения плечевых артритов с использованием современных западных и традиционных восточных методик. Европейский подход к лечению – это выраженное воздействие непосредственно на причину и механизм развития заболевания. Это современная медикаментозная терапия, плазмолифтинг, новейшие физиотерапевтические методики, кинезитерапия (в том числе тейпирование) и др.
Восточная медицина – это опосредованное воздействие на болезнь через восстановление баланса и оздоровление всего организма в целом. Применяются следующие методики: иглоукалывание, моксотерапия, аурикулотерапия, точечный массаж, фармакопунктура, фитотерапия и др. Сочетание этих методик дает быстрый и продолжительный лечебный эффект.
Наши пациенты регулярно приходят на поддерживающее лечение плечевого артрита, забывая о болях в суставах, дискомфорте и нарушениях движений.
Карипаин и Карипазим. Электрофорез Карипазима и Карипаина
Электрофорез помогает лекарству проникнуть в труднодоступные места, это обеспечивает достижение максимальной эффективности лечения. Карипазим и Карипаин вводятся с помощью электрофореза. Эта простая и безболезненная процедура может быть выполнена и в домашних условиях. В целях экономии времени и средств (продолжительность курса – 30 процедур), мы обучаем пациентов самостоятельному выполнению электрофореза.
Карипаин и Карипазим – это ферментные препараты, обладающие сильным рассасывающим действием и положительно влияющие на эластичность хряща и связок.
Мы давно и успешно используем электрофорез этих препаратов для лечения:
- последствия травм суставов,
- повреждений мениска,
- артроза,
- контрактур,
- межпозвонковых грыж.
Как выполняется электрофорез? Используются:
- две тканевые прокладки, смоченные подогретым 0,9% раствором хлорида натрия,
- аппарат для электрофореза
- Карипаин (Карипазим).
Слабый электрический ток проводит ионы лекарства через кожу в сустав или позвоночник Одна прокладка подключается к положительному полюсу аппарата, на нее же наносится раствор лекарства. Другая прокладка смачивается только подогретым 0,9% раствором хлорида натрия и подключается к отрицательному полюсу аппарата. Прокладки располагаются так, чтобы пострадавший позвонок или сустав был точно между ними. Затем, с помощью аппарата, через прокладки пропускается слабый электрический ток, который проводит положительно заряженные ионы лекарства к противоположному полюсу
В процессе процедуры ионы лекарства проникают в сустав или позвоночник, и оказывают лечебное действие.
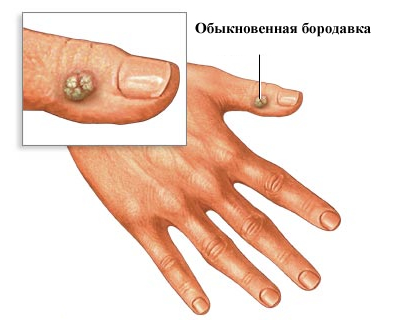
Основы питания при узелках Гебердена
Правильное питание помогает сдержать рост краевых остеофитов, хоть и не является главным терапевтическим фактором.
Если у Вас появляются узелки Бушара, крайне полезно употреблять:
- отварную рыбу и яйца;
- рыбий жир;
- животные хрящи;
- орехи;
- другие продукты, богатые омега-3 кислотами.
В рацион стоит включить разнообразные овощи и фрукты, богатые витаминами группы В, С, D и Е, а также селеном и другими микроэлементами. Витамин С (черника, шпинат, черная смородина, цитрусы, киви) особенно важен — он защищает суставы от оксидантного стресса, одной из главных причин разрушения хондроцитов (хрящевых клеток).
А вот высокоуглеводные продукты (сладкая выпечка, газировка, картофель) при лечении узелков Гебердена на пальцах лучше сократить. Также не стоит употреблять алкоголь и соленые снеки — они приводят к обезвоживанию организма и, как следствие, недостаточному питанию хряща.
Не забывайте об обильном питье — Вы должны выпивать не меньше 2-3 литров воды в сутки!
Заботьтесь о своих суставах, и всего Вам доброго!