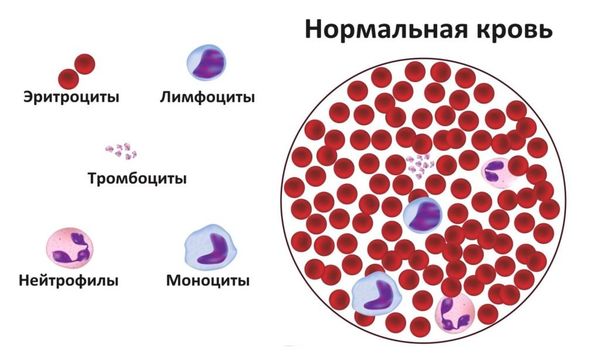
Тромбоцитопения
Содержание:
- Тромбоциты снижены (тромбоцитопения)
- Признаки и симптомы
- Подготовка к исследованию
- Последствия и осложнения
- Общие сведения
- Диагностика
- Диета
- Патогенез
- Причины тромбоцитоза
- Особенности развития эссенциальной тромбоцитемии
- Описания видов болезней
- Протоколы лечения
- Нормы тромбоцитов
- Норма количества тромбоцитов
- Методы лечения эссенциальной тромбоцитемии
Тромбоциты снижены (тромбоцитопения)
При снижении концентрации тромбоцитов в ОАК говорят о развитии тромбоцитопении, которая сопровождается расстройством свертываемости крови и склонностью к кровоточивости (кровоточат десны, часто возникают носовые либо кишечные кровотечения, менструации становятся длительными и обильными). Тромбоцитопения развивается при ряде серьезных заболеваний ввиду потери эластичности сосудистой стенки, их хрупкости и ломкости и риска возникновения внутренних кровотечений.
К причинам, провоцирующих понижение уровня тромбоцитов, относят:
- гемолитико-уремический синдром или болезнь Гассера (сочетание гемолитической анемии, с тромбоцитопенией и острой недостаточностью почек);
- тромбоцитопеническая пурпура или болезнь Верльгофа (один из вдов геморрагического диатеза);
- аллергическая тромбоцитопения (прием ряда лекарств: прокаинамида, гепарина, ко-тримоксазола);
- ДВС-синдром (вторая стадия);
- тяжелые поражения печени (гепатит, цирроз);
- алкоголизм;
- малярия;
- увеличение селезенки;
- заболевания костного мозга, некоторые лейкозы;
- мегалобластная анемия;
- патология щитовидной железы (гипотиреоз, тиреотоксикоз).
Важно отметить, что понижение концентрации тромбоцитов (75 – 150) наблюдается у беременных, что не расценивается как патология
Признаки и симптомы
Большинство людей с эссенциальной тромбоцитемией не имеют симптомов на момент постановки диагноза, который обычно ставится после выявления повышенного уровня тромбоцитов при рутинном общем анализе крови (CBC). Наиболее частыми симптомами являются кровотечение (из-за дисфункциональных тромбоцитов), сгустки крови (например, тромбоз глубоких вен или тромбоэмболия легочной артерии ), усталость, головная боль, тошнота, рвота, боль в животе, нарушения зрения, головокружение, обморок и онемение конечностей; наиболее частыми признаками являются увеличение количества лейкоцитов , снижение количества эритроцитов и увеличение селезенки .
Подготовка к исследованию
Перед сдачей ОАК следует отказаться за сутки до процедуры от употребления алкогольных напитков, жирной, острой, чрезмерно соленой и жареной пищи. Кровь сдается натощак, пациенту рекомендуется сохранять физический и эмоциональный покой (воздержаться от резких движений, подъема по лестнице, исключить стрессовые ситуации) в течение получаса перед исследованием. Также исследование тромбоцитов не рекомендуется сразу после выздоровления от продолжительной болезни, что может исказить результаты ввиду ослабленного иммунитета.
Подробная инструкция по подготовке к общему анализу крови .
Последствия и осложнения
Наиболее частыми осложнениями являются:
- Тромбозы и тромбоэмболии. Повышенная агрегация тромбоцитов значительно повышает риск венозных и артериальных тромбозов, ишемии головного мозга. При злокачественных опухолях количество венозных тромбозов значительно увеличивается, если сравнивать с другими видами вторичных тромбоцитозов. При эссенциальной тромбоцитемии тромбозы — вторая причина летальности (на первом место стоит трансформация в острый лейкоз). Отмечено, что в 60-70% случаев — это артериальные тромбозы. У больных развиваются инфаркт миокарда и мозга, периферические окклюзии. В случае венозных тромбозов вовлекаются вены легких, конечностей и брюшной полости.
- Бластная трансформация. Длительное разрастание опухолевого клона вызывает дополнительные мутации и более высокую степень озлокачествления. Следствием этого является бластная трансформацию и развитие бластного криза, который расценивается как терминальная стадия заболевания. Прогрессирование в бластную трансформацию встречается у 1-2% больных в течение 10 лет заболевания, при более длительном течении (20 лет) этот процент увеличивается и уже составляет 5-8. Диагностический критерий бластного криза — появление в крови или костном мозге бластных клеток более 20%. Факторами риска являются: снижения гемоглобина меньше 110 г/л и тромбоцитоза больше 1000 х 10 в 9/л. Считается, что развитие бластного криза может провоцировать циторедуктивная терапия, в частности химиопрепараты бусульфана и гидроксикарбамида. Продолжительность лечения ими не имеет значимого влияния на этот процесс.
- Развитие посттромбоцитемического миелофиброза. Переход в посттромбоцитемический миелофиброз отмечается у 4-10% больных в первые 10 лет, а при длительности заболевания более 10 лет — у 30%. В крови обнаруживают эритробласты, молодые нейтрофильные гранулоциты, увеличивается печень и селезенка, появляется опухолевая интоксикация (температура, потеря веса, ночные поты). Изменения костного мозга в виде фиброза существенно ухудшают кроветворение и обуславливают развитию цитопений (угнетение всех ростков кроветворения. Поэтому при развитии миелофиброза присоединяются симптомы: кровотечения за счет тромбоцитопении (уменьшение уровня тромбоцитов), анемия, связанная с угнетением эритроцитарного ростка и различные инфекционные осложнения за счет лейкопении. Опасны для жизни спонтанные кровотечения из расширенных вен пищевода. За счет увеличения печени и селезенки повышается давление в воротной вене и развивается портальная гипертензия.
Общие сведения
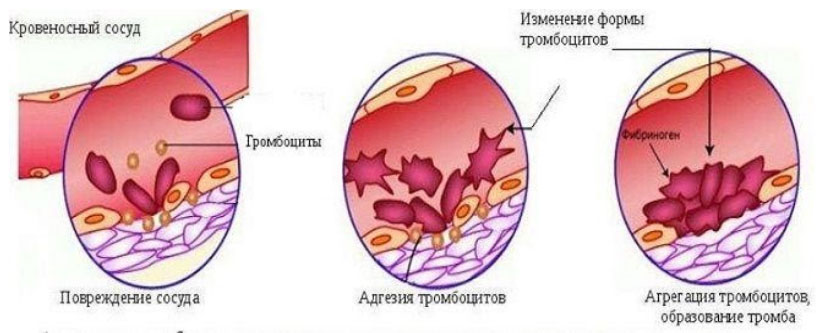
Тромбоциты — элементы крови, которые образуются в красном костном мозге из мегакариоцитов. Из одного мегакарикариоцита образуется 5-10 тысяч зрелых тромбоцитов, продолжительность жизни которых составляет 5-9 дней. Потом они разрушаются в селезенке и печени. Около 70% тромбоцитов находится в крови и располагаются они вблизи стенок сосудов, а 30% — в селезенке. В организме тромбоциты принимают участие в гемостазе (сложная система свертывания крови) и остановке кровотечений.
Соприкасаясь с раневой поверхностью сосуда, они активируются, изменяя форму, и склеиваются друг с другом, образуя тромб вместе с фибриногеном. У здорового человека количество тромбоцитов в норме 180-400 × 10 в 9/л. То есть верхняя граница нормы находится в пределах 350-400×10 в 9/л.
Тромбоцитоз — это увеличение количества тромбоцитов в крови выше 450×10 в 9/л, что не является нормой. Если при количестве тромбоцитов до 1000×109/л риска тромбозов и геморрагий не наблюдается, то гипертромбоцитоз (уровень кровяных телец более 1000×10 в 9/л) сопровождается высоким риском тромбогеморрагических осложнений. Тромбоцитоз отмечается при различных состояниях и заболеваниях.
Реактивный или вторичный тромбоцитоз является ответом на различные изменения в организме инфекционного, воспалительного и другого генеза. Он составляет 80-90% случаев тромбоцитозов и является результатом активации мегакариоцитопоэза. Устранение причины (например, лечение инфекционного заболевания или анемии) сопровождается нормализацией уровня тромбоцитов. Однако, есть и истинный первичный тромбоцитоз (синоним эссенциальная тромбоцитемия) — это патология крови, относящаяся к миелопролиферативным заболеваниям (клональная пролиферация мегакариоцитов). Код тромбоцитоза по мкб-10 D75.2 (эссенциальный тромбоцитоз). Данная патология встречается в возрасте 50-60 лет, а также у женщин до 30 лет. Очень редко диагностируется у детей (у них чаще встречается наследственный тромбоцитоз). Из группы миелопролиферативных заболеваний, протекающих с тромбоцитозом, можно так же назвать истинную полицитемию и первичный миелофиброз.
Диагностика
Критериями подтверждения диагноза эссенциальной тромбоцитемии считаются:
1. Продолжительный тромбоцитоз свыше 450,0х109/л.
2. Увеличение численности больших, зрелых мегакариоцитов без существенной гранулоцитарной и эритрокариоцитарной пролиферации по результатам биопсии костного мозга,.
3. Отсутствие иного миелоидного образования.
4. Доказательство JAK2 V617F мутаций или иных клональных маркеров; при отсутствии JAK2 V617F – неподтверждённость реактивного тромбоцитоза.
С целью подтверждения диагноза эссенциальной тромбоцитемии должны быть выявлены все четыре условия.
Условиями подтверждения посттромбоцитемического миелофиброза являются:
1. Наличие подтверждённой в соответствии с критериями эссенциальной тромбоцитемии в анамнезе.
2. Разрастания фиброзной ткани в костном мозге 2–3 или 3–4 степени.
Факультативные условия (должно определяться не менее двух).
1. Анемия, гемоглобин меньше 20 г/л.
2. Лейкоэритробластические признаки в периферической крови.
3. Нарастание лактатдегидрогеназы.
4. Спленомегалия.
5. Присутствие двух из трёх конституциональных признаков: снижение веса пациента более чем на 10% в течение полугода, усиленное ночное потоотделение, продолжительное повышение температуры тела с неопределённой причиной.
Диета
Диета при эссенциальной тромбоцитемии
- Эффективность: лечебный эффект через 3 недели
- Сроки: постоянно
- Стоимость продуктов: 1400-1500 рублей в неделю
Питание является вспомогательным фактором при данном состоянии. С учетом склонности к тромбообразованию, в питание нужно включать продукты, которые способствуют разжижению крови: инжир, свекла, лимон, чернослив, чеснок, малина, клюква, клубника, артишок, апельсин, оливковое масло, изюм, черника, а также специи и пряные травы (перец чили, тимьян, паприка, куркума, орегано, карри, мята, корица).
Питание нужно сбалансировать по основным нутриентам и вводить витамины и микроэлементы. Полезны йод, которым богаты морская капуста и морепродукты, железо, содержащееся в красном мясе и печени, магний в составе круп, хлеба с отрубями, овощей, меда, фруктов, а также кальций.
Разнообразное питание, содержащее морскую рыбу, кальмары, креветки, морскую капусту, растительные масла, куриную и говяжью печень, овсяные хлопья, кисломолочные продукты, яйца, орехи (кешью и миндаль), свежие овощи и фрукты, будет поддерживать на нормальном уровне обменные процессы.
Важно соблюдение питьевого режима — употребление жидкости в пределах 2-2,5 литров в день. Такое и улучшает ее текучесть
Если по основному заболеванию нет показаний к приему мочегонных препаратов, от них нужно отказаться так как эта группа препаратов способствует сгущению крови. Это же относится и к мочегонным травам и слабительным средствам, которые принимаются бесконтрольно.
Кроме этого, есть продукты, которые способствуют сгущению крови, от которых следует отказаться. Это сахар белый хлеб, бананы, манго, картофель, гречневая и манная крупы, жирное мясо, любые копчености, отвары шиповника, алкоголь, бобовые, грецкие орехи, щавель, листовой салат, черноплодная рябина.
Патогенез
Основная гипотеза развития эссенциального тромбоцитоза — наследственная предрасположенность, которая реализуется в заболевание под действием факторов, повреждающих геном. В результате происходит злокачественное перерождение. Наследственная предрасположенность связана с носительством гена JAK2 и активацией определенного сигнального пути, который регулирует клеточный рост. Это путь передачи сигнала от рецепторов тромбопоэтина и эритропоэтина JAK2-киназой, который вызывает гиперплазию миелоидного ростка и объясняет патогенез миелопролиферативных заболеваний. Семейство JAK-киназы включает белки: JAK1, TYK2, JAK2, JAK3. У 4-8% больных первичным тромбоцитозом есть мутации в гене MPL, который кодирует рецептор тромбопоэтина, являющегося фактором роста и развития мегакариоцитов.
Реактивный тромбоцитоз связан с увеличением продукции тромбопоэтических факторов, которые активируют предшественников мегакариоцитов или зрелые мегариоциты. Основную роль в стимуляции тромбоцитопоэза играет интерлейкин-6. Реактивный тромбоцитоз имеет транзиторную форму (например, при травме, операциях, остром кровотечении) или длительно персистирующую (при злокачественных опухолях, железодефицитной анемии, хронические инфекционных и воспалительных процессах).
Причины тромбоцитоза
При наличии у взрослых хирургических, соматических или опухолевых заболеваний тромбоцитоз носит реактивный характер. Причинами реактивного тромбоцитоза являются:
- Воспалительные процессы. Наиболее часто вторичный тромбоцитоз развивается при иммунном воспалении (ревматоидный артрит, болезнь Кавасаки, ревматизм и другие), инфекциях или бактериальных инфекциях (сепсис, менингит, пневмония, остеомиелит, пиелонефрит), воспалении кишечника (язвенный колит), травмах и операциях. При уменьшении воспаления, улучшаются клинические симптомы и снижается и количество тромбоцитов. Наиболее частые причины тромбоцитоза у детей — инфекции, при которых в 40% повышаются тромбоциты. Связано это с тем, что тромбоциты активно участвуют в антимикробной защите. Они захватывают и нейтрализуют возбудителей, продуцируют бактерицидные вещества, которые уничтожать бактерии и грибы. Также тромбоциты помогают лейкоцитам мигрировать к очагу.
- Стресс.
- Повреждение тканей при травмах, операциях или ожогах. После травм количество их сначала снижается, а после 1-й недели нарастают выше нормы. У 25% больных развивается тромбоцитоз более 450×10 в 9/л.
- Острая/хроническая кровопотеря с железодефицитным состоянием. Железодефицитная анемия самая частая причина реактивного тромбоцитоза и требуется тщательное обследование больного на предмет уровня железа и ферритина.
- Аутоиммунные заболевания. Тромбоцитоз имеет место при хронических аутоиммунных заболеваниях: узелковый периартериит, ювенильный артрит, болезнь Кавасаки, ревматоидный артрит, ревматизм, системная красная волчанка, гранулематоз Вегенера, склеродермия, дерматомиозит, синдром Бехчета.
- Злокачественные новообразования. Основной причиной тромбоцитоза в данном случае является увеличение выработки тромбопоэтина под действием увеличенного уровня интерлейкина. Продукция тромбопоэтина увеличивается и тканями хозяина, и самой опухолью. Прогноз основного заболевания ухудшается при развившемся тромбоцитозе.
- Состояние после удаления селезенки. Поскольку селезенка является органом, который регулирует кроветворение, она оказывает влияние и на тромбоцитопоэз. Гормоны, которые вырабатываются селезенкой воздействуют на тромбоциты. Селезенка является местом их деструкции. После удаления этого органа увеличивается количество не только тромбоцитов, но и ретикулоцитов и лейкоцитов. Это объясняется «растормаживанием» костного мозга, что сопровождается усилением продукции элементов крови, но при этом замедляется их разрушение. Увеличение тромбоцитов после удаления селезенки происходит постепенно — на 7-10-е сутки максимальный уровень достигает 400-600×10 в 9/л, а на 13-14-й день — 900×10 в 9/л. При уровне 600-800×10 в 9/л возникают постспленэктомические венозные тромбозы. Артериальные развиваются значительно реже, но приводят к тяжелым инсультам и инфарктам. В течение нескольких месяцев после операции анализы нормализуются. У некоторых пациентов тромбоцитоз сохраняется годы.
Если у детей чаще всего встречается вторичный тромбоцитоз, то тромбоцитоз у взрослых может носить первичный характер и быть связанным с миелопролиферативными новообразованиями. В эту группу входят:
- эссенциальная тромбоцитемия;
- хронический миелоидный лейкоз;
- истинная полицитемия (синдром Вакеза-Ослера), отмечается избыточное образование прежде всего эритроцитов, а в меньшей степени – лейкоцитов и тромбоцитов;
- первичный миелофиброз (у взрослых отмечается риск перехода в острый лейкоз).
К критериям эссенциальной тромбоцитемии относится тромбоцитоз выше 450×10 в 9/л, преимущественная пролиферация в костном мозге мегакариоцитарной линии (увеличивается количество зрелых мегакариоцитов) и мутации CALR, MPL и JAK2.
Особенности развития эссенциальной тромбоцитемии
Эссенциальная тромбоцитемия – заболевание, которое относится к гемобластозам – злокачественным поражениям лимфатических и кроветворных тканевых структур. При развитии болезни подвергаются мутации и дальнейшей малигнизации мегакариоциты, бластные стволовые клетки-предшественники тромбоцитов, продуцируемые костным мозгом.
Механизм развития заболевания заключается в следующем:
- генетическое поражение эмбриональных элементов костного мозга, в которых заложен дальнейший путь созревания по тромбоцитарному типу, провоцирует начало их бесконтрольного деления и отключение функции естественного самоуничтожения;
- многочисленные клоны, перенявшие все аномальные изменения от клетки-предшественницы, поступают в кровоток, где продолжают безостановочно делиться, вытесняя здоровые тромбоциты, эритроциты и лейкоциты.
Результатом патологического процесса, который не совсем правильно называют рак крови (биологическая жидкость является соединительной, а не эпителиальной, подвергающейся поражению раковыми опухолями, тканью) становится невозможность жидкой среды организма нормально функционировать. Причина нарушения естественных функций кроется в снижении в крови уровня одних телец и мутации других.
Описания видов болезней
В зависимости от происхождения выделяют 4 типа патологического состояния: первичное, вторичное и относительное увеличение количества тромбоцитов, а также высокое содержание тромбоцитов у беременных.
Первичный тромбоцитоз
Другое название процесса – эссенциальная тромбоцитемия. Представляет собой самостоятельное, изолированное заболевание. Относят его к миелопролиферативным заболеваниям. Это означает, что костный мозг продуцирует атипичные стволовые клетки гемопоэза – мегакариоциты. Их строение и функции отличаются от обычных тромбоцитов: мегакариоциты больше по размеру, за счет чего быстрее слипаются между собой и образуют кровяные сгустки. Нарушение работы костного мозга грозит опасными осложнениями: свежие тромбы после кровотечения могут стать следствием сосудистых катастроф – инфарктов миокарда (ограниченных или обширных), ишемических и геморрагических инсультов, тромбофлебитов нижних конечностей. Болеют чаще пожилые люди (старше 60 лет).
Вторичный тромбоцитоз
Специалисты называют ещё его реактивной тромбоцитемией. Состояние является следствием основного заболевания: хронического воспалительного процесса, выраженной железодефицитной анемии, острых инфекций, онкологии, кровотечений, спленэктомии. Сами тромбоциты развиваются без отклонений, а костный мозг функционирует в обычном режиме. Геморрагические осложнения проявляются при реактивном типе в разы реже, чем при эссенциальном.
К группе риска вторичной тромбоцитемии относятся маленькие дети: количество клеток крови часто увеличивается на фоне перенесенных ОРВИ, ОРЗ, паразитарной инфекции, в период восстановления после хирургических вмешательств, во время приема определенных лекарственных препаратов.
Относительный тромбоцитоз
Увеличение форменных элементов (в том числе и тромбоцитов) происходит за счет снижения объема жидкой части крови (плазмы). То есть, повышенное содержание – относительно, а значение тромбоцитов остается в пределах нормы. Наблюдается подобное состояние при интоксикациях (высокая температура при воспалениях), обезвоживании организма из-за многократной (свыше 5 раз) рвоты и поносов, нарушении выделительной функции.
Основные опасности тромбоцитоза связаны с повышенной свертываемостью крови:
- Тромбозы. Образовавшиеся сгустки крови, закупоривая сосуд, лишают питаемый им орган кислорода, что в конечном итоге приводит к некрозу тканей или гангрене. Даже микротромбы опасны при беременности: возможны отслойка плаценты, гипоксия и гипотрофия ребенка, выкидыш.
- Тромбоэмболии. Сгусток крови и инородных для кровяного русла частиц (микробов, холестерина, капель жира) образуют опаснейший для сосудов субстрат. Следствием тромбоэмболии могут стать следующие состояния: ТЭЛА (тромбоэмболия легочной артерии), инфаркт, инсульт, тромбофлебит глубоких вен.
“По мнению восточной медицины, источник подобных болезней – это нарушение энергетической гармонии между всеми конституциями организма «ветер», «желчь», «слизь». Особую роль в этом играет возмущение «ветра», являющееся следствием эмоциональных срывов, трудно переживаемых стрессовых ситуаций, умственного или физического истощения.”
Манджиева Инна Джимбеевна
Врач тибетской медицины, рефлексотерапевт, гирудотерапевт, фитотерапевт, физиотерапевт, невролог
Протоколы лечения
Разработка программы по борьбе с тромбоцитопенией проводится на основании полученных результатов обследования и с учетом индивидуальных особенностей пациента. Лечение вторичной тромбоцитопении направлено, в первую очередь, на устранение вызвавших ее заболеваний. При разных вариантах тромбоцитопении могут быть назначены:
- глюкокортикостероиды (преднизолон, дексаметазон). Увеличение количества тромбоцитов начинается уже в конце первой недели приема и проявляется прекращением кровотечений и появления новых геморрагических высыпаний. Терапия глюкокортикостероидами успешна более чем в 60% случаев;
- иммуноглобулины, в том числе в сочетании с кортикостероидами. Как правило, эффективны у 75% пациентов, но не всегда в течение длительного времени. Поэтому часто применяются перед операцией для гарантированного, быстрого и выраженного увеличения количества тромбоцитов минимум на месяц;
- ритуксимаб («Мабтера») – противоопухолевый препарат с иммуномодулирующими свойствами на основе химерических моноклональных рекомбинантных антител;
- алемтузумаб («Кэмпас») – генно-инженерные гуманизированые моноклональные антитела, эффективные при тромбоцитопениях на фоне злокачественной трансформации B- и T-лимфоцитов
- винбластин и винкристин – противоопухолевые цитостатические препараты растительного происхождения;
- синтетические мужские половые гормоны (андрогены), например, «Даназол». Терапия препаратами этой группы назначается только мужчинам. При длительном приеме, от года и более, эффект сохраняется даже после отмены препаратов;
- препараты иммуносупрессивного действия – азатиоприн, циклофосфамид, дапсон;
- рекомбинантные интерфероны-альфа: реаферон, реальдирон, виферон, роферон, интрон-А, инрек, лаферон, берофор, имукин, интерферон-лаген;
- спленэктомия – удаление селезенки. Операция приводит к немедленному эффекту, еще до извлечения органа из брюшной полости, только при перевязке его сосудов, а в первые дни после нее возникает даже избыток тромбоцитов. Однако эта мера не является первоочередным средством. Применяется в качестве второй-четвертой линий терапии при неэффективности медикаментозного лечения;
- заместительная терапия инфузией тромбоцитарной массы или свежезамороженной плазмы;
- иммуносорбция – метод экстракорпорального связывания и удаления из крови антител и антигенов при идиопатической аутоиммунной тромбоцитопении;
- мембранный плазмаферез – метод экстракорпорального выведения с помощью плазмофильтров патологических продуктов иммунной системы, разрушающих тромбоциты при аутоиммунной тромбоцитопении.
Нормы тромбоцитов
Важно! Нормы могут различаться в зависимости от реактивов и оборудования, используемого в каждой конкретной лаборатории. Именно поэтому при интерпретации результатов необходимо пользоваться стандартами, принятыми в той лаборатории, где сдавался анализ
Также необходимо обращать внимание на единицы измерения
В списке представлены референсные значения тромбоцитарных клеток, принятые в лаборатории Инвитро:
| Возраст | Концентрация тромбоцитов, тыс./мкл (103 клеток/мкл) |
|
| Дети | мальчики | девочки |
| младше 2 нед. | 218 — 419 | 144 — 449 |
| 2 нед. — 1 мес. | 248 — 586 | 279 — 571 |
| 1 — 2мес. | 229 — 562 | 331 — 597 |
| 2 — 6 | 244 — 529 | 247 — 580 |
| 6 месяцев — 2 года | 206 — 445 | 214 — 459 |
| 2 года — 6 лет | 202 — 403 | 189 — 394 |
| Взрослые | мужчины и женщины | |
| старше 6 лет | 150 — 400 |
В лаборатории Хеликс несколько другая градация значений:
|
Возраст |
Референсные значения 109/л |
| Меньше 10 дней | 99 — 421 |
| 10 дней – 1 месяц | 150 — 400 |
| 1-6 месяцев | 180 — 400 |
| 6 месяцев – 1 год | 160 — 390 |
| 1-5 лет | 150 — 400 |
| 5-10 лет | 180 — 450 |
| 10-15 лет | 150 — 450 |
| Больше 15 лет | 150 — 400 |
Следует отметить, что количество тромбоцитов несколько снижается у женщин в менструальный период, но после прекращения кровотечения возвращается к норме. Также возможно незначительное снижение (до 150) концентрации тромбоцитов в гестационный период, что объясняется разведением крови за счет повышения ОЦК (объема циркулирующей крови) и при недостаточном питании будущей мамы.
Важно! Интерпретация результатов всегда проводится комплексно. Поставить точный диагноз на основании только одного анализа невозможно
Норма количества тромбоцитов
Физиологическое значение тромбоцитов в крови составляет от 180 до 320 тысяч ед./мкл. Увеличенный показатель говорит о тромбоцитозе. Существует классификация по видам кровяных пластинок. Отличаются тромбоциты между собой и по возрасту.
- Дегенеративные. Составляют не более 5% от общего количества.
- Старые. Их численность находится в том же диапазоне, что и уровень дегенеративных – 5%.
- Юные. Данный возрастной тип составляет всего 1%.
- Зрелые. Составляют основной костяк тромбоцитов в кровеносном русле. В здоровом организме часть зрелых тромбоцитов должна быть не меньше 85%.
Количественный показатель кровяных пластинок зависит от пола и возраста человека. Физиологическая норма укладывается в следующие рамки:
- Для новорожденных (возраст до 30 дней) нормой является уровень от 100 до 420 тысяч ед./мкл. Обнаружение повышенного содержания тромбоцитов у грудничка требует безотлагательной диагностики и лечения.
- Для детского возраста нормальные значения варьируются от 180 до 320 тысяч ед./мкл;
- У женщин нормой считается показатель 150 до 380 тысяч ед./мкл;
- У мужчин принято считать нормой уровень тромбоцитов от 180 до 320 тысяч ед./мкл
Методы лечения эссенциальной тромбоцитемии
Лечение патологического состояния проводится препаратами, способствующими разжижению крови, уменьшению к ней количества тромбоцитов и снижению рисков развития тромбоза. Лекарства, останавливающие деление мутировавших клеток, могут провоцировать развитие побочных эффектов, но их отмечается не так много, поэтому улучшение самочувствия онкоболного происходит без существенных осложнений.
К терапевтическим мероприятиям, применяемым при эссенциальной тромбоцитемии, подходят в каждом клиническом случае индивидуально:
- На этапе зарождения заболевания пациентам со склонностью к развитию тромбозов назначают средства разжижающие кровь лёгкого действия — Клопидогрел и Ацетилсалициловую кислоту.
- При наличии факторов, отягчающих миелопролиферативное заболевание (диабет, дислипидемия, атеросклероз) проводится противоопухолевая терапия цитостатиками, позволяющая уменьшить активное бесконтрольное деление аномальных клеток. Препаратами выбора, которые эффективнее всего лечат миелопролиферативное заболевание, являются Анагрелид и Гидроксимочевина.
В качестве поддерживающего лечения применяют симптоматические препараты. С их помощью устраняют анемию и возможные геморрагические и неврологические проявления. Лучевая терапия назначается только в том случае, если у пациента сильно увеличена селезёнка. Для лечения беременных женщин применяют Интерферон-альфа, т. к. этот препарат не проникает сквозь плацентарный барьер и не оказывает негативного влияния на плод.